Узи кости свода черепа отсутствуют
ГОЛОВНОЙ МОЗГ И ПОЗВОНОЧНИК
В клинической практике применяется методика 4 горизонтальных плоскостей.
Первая плоскость сканирования применяется для оценки боковых желудочков головного мозга. Для идентификации вентрикуломегалии и гидроцефалии следует измерять ширину боковых желудочков. Пороговой величиной, при превышении которой ставится диагноз вентрикуломегалии, является 10 мм.
Вторая плоскость сканирования проходит через лобные и затылочные рога боковых желудочков. При ее оценке следует помнить, что во многих случаях расширение желудочковой системы головного мозга плода начинается с задних рогов боковых желудочков. Поэтому их оценке следует уделять особое внимание. При нормальном развитии плода их ширина до 32 нед. беременности не должна превышать 10 мм [4]..
Третья аксиальная плоскость проходит на уровне оптимального измерения бипариетального и лобно-затылочного размеров головы. В этой плоскости четко определяются ножки мозга и зрительные бугры (таламусы), образующие четверохолмие, а между ними III желудочек Ширина III желудочка в норме варьирует от 1 до 2 мм в сроки от 22 до 28 нед. беременности.
С обеих сторон от таламусов располагаются извилины гиппокампа, представленные округлыми пространствами, медиально ограниченные цистернами, а латерально - боковыми желудочками.
Кпереди от таламусов определяются передние рога боковых желудочков, которые разделены полостью прозрачной перегородки. Визуализация полости прозрачной перегородки имеет принципиальное значение для исключения различных пороков головного мозга и в первую очередь голопрозэнцефалии.
Для оценки мозговых структур, располагающихся в задней черепной ямке, датчик необходимо развернуть и сместить кзади от плоскости, в которой определяются основные размеры головы плода. При этом последовательно изучаются полушария и червь мозжечка на всем протяжении, а также большая цистерна головного мозга (рис. 62). Это сечение используется не только для исключения синдрома Денди-Уокера, который характеризуется дефектом червя мозжечка, но и при необходимости для определения поперечного размера мозжечка (рис. 6.3). Гипоплазию мозжечка устанавливают в случаях, когда его поперечный диаметр находится ниже 5-го процентиля.
Большая цистерна головного мозга входит в протокол анатомических структур плода, подлежащих обязательной оценке в ходе скрининговой эхографии во II триместре, т.к. ее расширение расценивается как эхомаркер ХА. Расширение большой цистерны диагностируют в том случае, когда ее ширина превышает 95-й процентиль нормативных значений. Максимальный размер большой цистерны не превышает 11мм.
Данная методика, дополнительно к описанным выше, включает в себя сагиттальную и венечную плоскости сканирования мозга.
Для исключения гипоплазии/дисплазии мозолистого тела проводят оценку его длины и толщины при сагиттальном сканировании, а также ширины, которая определяется в венечной плоскости. Венечные плоскости получают при сканировании головы плода вдоль латерально-латеральной оси (рис. 6.6). При переднем венечном сечении мозолистое тело визуализируется в виде эхонегативного образования между передними рогами боковых желудочков и межполушарной щелью. Кроме оценки мозолистого тела, венечные плоскости оказывают существенную помощь в установлении лобарной формы голопрозэнцефалии, при которой происходит слияние передних рогов боковых желудочков.
Борозды и извилины конечного мозга визуализируются в разных плоскостях сканирования. Количество определяемых борозд увеличивается с возрастанием срока беременности [2, 5]. Однако в настоящее время надежные критерии диагностики их патологии не разработаны.
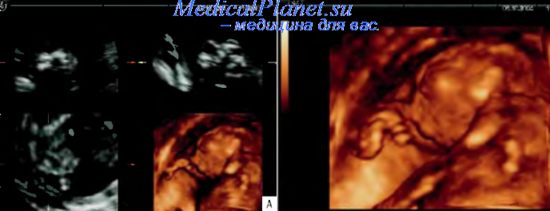
Важное дополнительное значение при врожденных пороках головного мозга у плода имеет сканирование в режиме ЦДK, которое позволяет оценить практически все основные сосуды головного мозга и установить сосудистый генез обнаруженных пороков,
Позвоночник плода необходимо оценивать на всем протяжении как в продольной, так и поперечной плоскостях. Большой диагностической ценностью обладает фронтальная плоскость сканирования, когда при spinа bifida возможна визуализация отсутствия задних дуг позвонков, кожи и мышц над дефектом. Сагиттальная плоскость используется для оценки изгибов позвоночника, служащих косвенным признаком spina bifida, и в случаях больших грыжевых образований при открытой форме порока - для оценки обширности поражения. Сканирование в поперечной плоскости позволяет оценить целостность позвоночных колец, нарушаемых при закрытой spina bifidа.
Аномалии ЦНС плода
Врожденные пороки развития центральной нервной системы плода по частоте встречаемости занимают одно из лидирующих мест в популяции, составляя 10 до 30% от всех пороков развития, доминируя в их структуре.
Последние годы отмечены возрастающим интересом исследователей к изучению ЦНС у плода, и это не случайно, так как заболеваемость и смертность вследствие врожденных пороков мозга в настоящее время занимает одно из первых мест среди всех пороков развития в младенческом возрасте. По нашему мнению, одной из основных причин такого положения является несвоевременность выявления и сложность точной дифференциальной диагностики ряда нозологических форм врожденных пороков развития мозга у плода.
Аномалии развития ЦНС- большая группа заболеваний, обусловленных разными причинами и имеющих различный прогноз для жизни и здоровья. Некоторые врожденные пороки развития ЦНС несовместимы с жизнью, другие аномалии приводят к тяжелым неврологическим нарушениям и инвалидности. В редких случаях аномалии ЦНС подлежат внутриyтpобному лечению.
Анэнцефалия и акрания
Анэнцефалия - является одним из наиболее частых пороков ЦНС, при котором отсутствуют полушария мозга и свод черепа. При экзэнцефалии отсутствуют также кости свода черепа, но имеется фрагмент мозговой ткани. Акрания характеризуется отсутствием свода черепа, при наличии аномально сформированного головного мозга. Частота анэнцефалии составляет 1 случай на 1000 новорожденных. Акрания является более редкой патологией, чем анэнцефалия.
Анэнцефалия является результатом нарушения закрытия рострального отдела нейропоры в течение 28 дней с момента оплодотворения. Патоморфологическая основа акрании неизвестна. Динамические ультразвуковые исследования позволили установить, что акрания, экзэнцефалия и анэнцефалия являются этапами развития одного порока. Этим, вероятно, объясняется то, что частота экзэнцефалии в ранние сроки беременности превышает частоту анэнцефалии и, наоборот, анэнцефалия доминирует над акранией и экзэнцефалией во IIи III триместрах беременности [12].
При ультразвуковом исследовании плода диагноз анэнцефалии устанавливается при обнаружении отсутствия костей мозгового черепа и ткани головного мозга (рис. 6.8). В большинстве случаев над орбитами визуализируется гетерогенная структура неправильной формы, которая представляет собой сосудистую мальформацию первичного мозга. Диагноз акрании ставится в тех случаях, когда мозг плода не окружен костным сводом (рис. 6.9).
Дифференциальный диагноз анэнцефалии и экзэнцефалии в большинстве случаев, особенно в ранние сроки беременности, представляет значительные трудности. Отчетливое выявление фрагмента мозговой ткани позволяет предполагать наличие экзэнцефалии. Существенную помощь в дифференциальной диагностике этих пороков оказывает сканирование в режиме ЦДК. При анэнцефалии картина сосудистой системы головного мозга отсутствует из-за окклюзии на уровне внутренних сонных артерий. Многоводие может быть диагностировано как при анэнцефалии, так и при акрании.
Анэнцефалию можно диагностировать в I триместре беременности с помощью трансвагинального исследования, хотя в ранние сроки трудно отличить измененный первичный мозг от нормального мозга. Наиболее ранняя диагностика акрании, по данным литературы, была произведена в 11 нед. с помощью трансвагинальной эхографии. В связи с тем, что кости свода черепа плода в сроки 10-11 нед. кальцифицированы лишь частично, диагноз акрании необходимо ставить с осторожностью [13].
Анэнцефалия и акрания - пороки мультифакториальной природы. Анэнцефалия может входить в состав синдрома амниотических тяжей (рис. 3.93), сочетаться с хромосомными аберрациями (трисомия 18, кольцеваяхромосома 13), возникать в результате действия химиотерапии, на фоне диабета матери и гипертермии [1418]. Анэнцефалия входит в состав синдрома Меккеля-Грубера и гидролетального синдрома [14, 19]. Анэнцефалия часто сочетается с расщеплением губы и неба, аномалиями ушей и носа, пороками сердца, патологией желудочно-кишечного тракта и мочеполовой системы [20, 21]. Описано сочетание акрании с синдромом LL-амелии [22].
Пренатальное обследование при постановке диагноза анэнцефалии/акрании/экзэнцефалии должно включать кариотипирование и тщательное ультразвуковое исследование.
Описанные пороки относятся к абсолютно летальным порокам развития [1]. Если пациентка желает пролонгировать беременность; родоразрешение должно проводиться в интересах матери, без расширения показаний к кесареву сечению. В этих случаях родителей следует предупредить, что 50% плодов с анэнцефалией родятся живыми, 66%% из них проживут несколько часов, некоторые могут жить в течение недели [13].
Цефалоцеле представляет собой выход мозговых оболочек через дефект костей, черепа. В случаях, когда в состав грыжевого мешка входит мозговая ткань, аномалия носит название энцефалоцеле. Наиболее часто дефекты располагаются в области затылка, но могут выявляться и в других отделах (лобном, теменном, назофарингеальном) (рис. 6.11) [13]. Частота встречаемости аномалии составляет 1 случай на 2000 живорожденных [23].
Анэнцефалия и экзэнцефалия относятся к порокам развития конечного мозга, возникающим в результате несмыкания нервной трубки. В их основе лежит нарушение развития эктодермапьного и мезодер-мального листков, вследствие чего такие пороки часто сопровождаются нарушениями развития мозговых оболочек, костей черепа и мягких покровов головы.
Анэнцефалия является одним из наиболее частых пороков ЦНС, при котором полностью отсутствует мозговая ткань (полушария) и кости свода черепа. При экзэнцефалии кости свода черепа также отсутствуют (акрания), но имеется фрагмент мозговой ткани. Акрания характеризуется отсутствием свода черепа при наличии аномально сформированного головного мозга. Анэнцефалия является результатом нарушения закрытия рострального отдела нейропоры в течение 28 дней с момента оплодотворения. Проведенные динамические ультразвуковые исследования позволили установить, что акрания, экзэнцефапия и анэнцефалия являются этапами одного порока. Этим объясняется, что частота экзэцефалии в ранние сроки беременности превалирует над анэнцефалией и наоборот анэнцефалия доминирует над акраниеи и экзэцефалией во II и III триместре беремености. Так, R.Goldstein и соавт. приводят описание клинического наблюдения, в котором при обследовании плода в 12 нед беременности не было отмечено дефектов развития головного мозга, а при повтором исследовании в 26 нед была диагностирована анэнцефалия. В другом наблюдении S. Rottem и соавт. обнаружили в 9 нед беременности аномальную форму закладки головного и шейного отдела позвоночника плода, а в 11 нед диагностировали анэнцефалию и открытую форму spina bifida. К. Kennedy и соавт. описывают случа йакрании в 10 нед беременности, в котором головной мозг имел нормальный объем, но был измененной структуры и эхогенности. В 14 нед беременности исследователи обнаружили фрагментацию и дегенерацию головного мозга, в связи с чем былустановлендиагнозэкзэнцефалии. М. Bronshtein и А. Оrnоу представили наблюдение, в котором отмечена нормальная ультразвуковая анатомия головного мозга развивающегося плода в 9 и 11 нед беременности, но в 12 нед был установлен диагноз акрании, а в 14 нед-анэнцефалии.
Частота анэнцефалии составляет в среднем 1 случай на 1000 новорожденных. С внедрением профилактических программ, направленных на выявление пороков ЦНС, и с улучшением качества пренатальной диагностики частота рождений детей с анэнцефалией снизилась. Согласно данным недавно проведенных исследований в 11 странах Европы, полученным при обследовании 670 766 плодов/новорожденных, изолированная анэнцефалия отмечена в 166 случаях, что составило в среднем 2,5 на 10 000 плодов/новорожденных. Частота анэнцефалии зависит от многих факторов, в том числе, от географических и этнических. В нашей странетакже отмечены существенные колебания частоты анэнцефалии в разных регионах. При ультразвуковом исследовании плода диагноз анэнцефалии устанавливается достаточно легко на основании регистрации отсутствия костей мозгового черепа и ткани головного мозга. В большинстве случаев над орбитами визуализируется гетерогенная структура неправильной формы, которая представляет собой сосудистую мальформацию первичного мозга. Диагноз акрании ставится в тех случаях, когда мозг плода не окружен костным сводом.
Дифференциальный диагноз анэнцефалии и экзэнцефалии в большинстве случаев, особенно в ранние сроки беременности, представляет значительные трудности. Только отчетливое выявление фрагмента мозговой ткани позволяет предполагать наличие экзэнцефалии. Существенную помощь в дифференциальной диагностике этих пороков оказывает ЦДК, так как при анэнцефалии отсутствует привычная картина сосудистой системы головного мозга из-за окклюзии на уровне внутренних сонных артерий. Экзэнцефалия и акрания характеризуются наличием кровеносных сосудов в измененных мозговых структурах. Пренатальная диагностика анэнцефалии во II и III триместрах беременности, как правило, не вызывает затруднений, но при недостаточном опыте исследователя возможны пропуски даже такого грубого порока развития. Согласно результатам мультицентрового анализа в 11 странах Европы, в течение трех лет пренатально были диагностированы 159 (96%) из 166 случаев анэнцефалии, то есть в 4% случаев эта аномалия не была выявлена при эхографии. Тем не менее очевиден тот факт, что анэнцефалия относится клегко обнаруживаемым порокам, причем в 87% наблюдений диагноз ставится рано, то есть до 24 нед беременности.
Анэнцефалия/экзэнцефалия/акрания относятся к абсолютно летальным порокам развития, поэтому прерывание беременности следует предлагать во всех случаях обнаружения порока. Если пациентка желает пролонгировать беременность, родоразрешение должно проводиться в интересах матери, без расширения показаний к кесареву сечению.
Анэнцефалия и акрания являются мультифакториальной патологией. Анэнцефалия может входить в состав синдрома амниотических тяжей, сочетаться с хромосомными дефектами (трисомия 18, кольцевая хромосома 13), возникать в результате действия аминоптерина, метотрексата, на фоне диабета матери и гипертермии. Анэнцефалия входит в состав синдрома Меккеля - Грубера и гидролетального синдрома. Описаны редкие семейные случаи анэнцефалии, которые наследуются по Х-сцепленному типу.
По результатам наших исследований, наиболее часто отмечалось сочетание анэнцефалии со спинномозговой грыжей - 40,5%, с задержкой внутриутробного развития - 16,2%, деформацией скелета - 10,8% и пороками развития лица - 8,1 %. При морфологическом исследовании плода наиболее частыми сочетанными с анэнцефалией пороками развития были спинномозговая грыжа - 40,5%, пороки легких и надпочечников - по 21,6%.
В тех случаях, когда родители принимают решение пролонгировать беременность, их следует предупредить, что 50% плодов с анэнцефалией родятся живыми, 66% из них проживут несколько часов, некоторые могут жить в течение недели. Консультация генетика и синдромолога после рождения ребенка должна быть направлена на установление синдромологического диагноза.
При заключительном медико-генетическом консультировании семьи необходимо обсудить вопросы риска повторения порока и вероятные причины его возникновения. Эмпирический риск для анэнцефалии составляет от 3 до 5%. Для уменьшения риска повторения анэнцефалии рекомендуется прием фолиевой кислоты (4 мг/сут) за 3 мес до следующей беременности.
Скрининговое исследование проводится трехкратно в течение беременности:
- I скрининг – в 11-14 недель;
- II скрининг – в 18-22 недели;
- III скрининг – в 32-34 недели.
УЗИ головы плода на 1 скрининге
Будущей маме в конце I триместра назначают первый скрининг УЗИ для того, чтобы внутриутробно исключить такие грубые пороки развития головы плода, как патологию головного мозга, костей черепа и лицевого скелета.
Врач оценивает следующие структуры плода:
Если с Вашим плодом все в порядке, в протокол УЗИ врач запишет следующее:
Особое внимание уделяется оценке длины носовой кости плода. Это информативный критерий ранней диагностики синдрома Дауна.
Осмотр костей черепа уже в конце I триместра дает возможность выявления таких тяжелых отклонений развития, как:
- акрания;
- экзэнцефалия;
- анэнцефалия;
- черепно-мозговая грыжа.
Анэнцефалия - наиболее частый порок ЦНС, при котором полностью отсутствует ткань мозга и кости черепа.
Экзэнцефалия - кости черепа также отсутствуют, но имеется фрагмент мозговой ткани.
Акрания - порок развития, при котором мозг плода не окружен костями черепа.
Важно знать! При этих трех пороках наступает гибель ребенка. Поэтому при их обнаружении в любом сроке беременности предлагается ее прерывание по медицинским показаниям. В дальнейшем женщине необходима консультация генетика.
Черепно-мозговая грыжа - это выпячивание мозговых оболочек и мозговой ткани через дефект костей черепа. В таком случае требуется консультация нейрохирурга, чтобы выяснить, возможно ли исправить этот дефект при помощи операции после рождения ребенка.
Расшифровка УЗИ головы плода на 2 скрининге
Во время второго скрининга также пристальное внимание уделяется головному мозгу и лицевому скелету. Выявление патологии развития плода позволяет предупредить будущих родителей о возможных последствиях и получить информацию о долгосрочном прогнозе.
Важными показателями при осмотре являются бипариетальный размер (БПР), лобно-затылочный (ЛЗР) и окружность головки плода. Все эти важные измерения проводятся в строго поперечном сечении на уровне определенных анатомических структур.
Врач оценивает форму головы плода по цефалическому индексу (соотношение БПР/ ЛЗР). Вариантом нормы считаются:
- долихоцефалическая форма (овальная или продолговатая);
- брахицефалическая форма (когда череп имеет округлую форму).
Важно! Если у плода обнаружена лимонообразная или клубничкообразная форма головы, это плохо. Необходимо исключать генетические заболевания и сочетанные пороки развития.
Уменьшение этих показателей (маленькая голова у плода) – неблагоприятный признак, при котором нужно исключать микроцефалию (заболевание, для которого характерно уменьшение массы мозга и умственная отсталость). Но не всегда маленькая окружность головы говорит о патологии. Так, например, если все остальные размеры (окружность животика, длина бедра) также меньше нормы, это будет свидетельствовать о внутриутробной задержке развития плода, а не о пороке развития.
При увеличении БПР и окружности головки (большая голова плода) могут говорить о водянке головного мозга, о наличии мозговой грыжи. Если же при фетометрии (измерение плода) все остальные показатели тоже выше нормы, то увеличение БПР говорит о крупных размерах плода.
Ко времени второго скринига уже сформировались все анатомические структуры мозга и они хорошо визуализируются. Большое значение имеет измерение боковых желудочков мозга. В норме их размеры не должны превышать 10 мм (в среднем – 6 мм).
Обратите внимание! Если боковые желудочки головного мозга плода на УЗИ расширены от 10 до 15 мм, но при этом размеры головки не увеличены, такое состояние называется вентрикуломегалия.
К расширению боковых желудочков и вентрикуломегалии могут привести хромосомные аномалии, инфекционные заболевания мамы во время беременности, внутриутробная гипоксия плода.
Вентрикуломегалия может быть:
- симметричной (когда расширены боковые желудочки обоих полушарий мозга);
- асимметричной (расширение одного из желудочков или его рога, например, левосторонняя вентрикуломегалия);
- может существовать изолированно от пороков развития;
- или сочетаться с другими пороками.
При легкой и средней степени необходимо тщательное динамическое наблюдение за размерами желудочков мозга. В тяжелых случаях эта патология может перейти в водянку головного мозга плода (или гидроцефалию). Чем раньше и быстрее произойдет переход из вентрикуломегалии в гидроцефалию, тем хуже прогноз.
Очень трудно бывает ответить на вопрос родителей, насколько будут выражены при таком отклонении неврологические проявления у их будущего малыша и каким будет его психомоторное развитие. И если будет стоять вопрос о прерывании беременности после обнаружения данной патологии, следует последовать рекомендациям врачей.
Гидроцефалия - еще одна патология головного мозга, которая выявляется на УЗИ. Это состояние, когда наблюдается увеличение размеров желудочков головного мозга более 15 мм за счет скопления жидкости (ликвора) в их полостях с одновременным повышением внутричерепного давления и приводящее к сдавлению или атрофии головного мозга. Как правило, для этой патологии характерно увеличение размеров головки плода.
Следует сказать, что наиболее неблагоприятным будет прогноз при сочетании вентрикуломегалии/гидроцефалии с другими пороками развития, хромосомными аномалиями, а также при изолированной гидроцефалии.
Гипоплазия (недоразвитие) червя мозжечка может привести к плачевным последствиям:
- утрачивается способность держать равновесие;
- отсутствует согласованность мышц;
- теряется плавность в движениях;
- появляются проблемы с походкой (она становится пошатывающейся, как у пьяного);
- появляется дрожь в конечностях и головке ребенка, замедленная речь.
Очень важным для выявления этой патологии является измерение межполушарного размера мозжечка.
Головной мозг и структуры черепа всегда представляли немалую сложность для врачей и исследователей. Головной мозг надежно защищен костями черепа и мозговыми оболочками, поэтому еще несколько десятилетий назад диагнозы о поражении головного мозга ставились лишь по косвенным признакам: неврологическим симптомам и тестам, характеру болевого синдрома и другим неспецифическим признакам. Относительно недавно неврологи и нейрохирурги стали использовать в своей практике рентген, компьютерную томографию, магнитно-резонансную терапию и даже ультразвуковые исследования. Поговорим о таком исследовании, как УЗИ головного мозга.
- Что такое УЗИ мозга
- Достоинства и недостатки
- Показания к проведению УЗИ головного мозга
- Как проводится нейросонография
- Полезные советы по подготовке к УЗИ
Что такое УЗИ мозга
УЗИ головного мозга – нейросонография – это исследование структур головного мозга с помощью ультразвуковых волн, которые определенным образом отражаясь от рельефа мозговой ткани, формируют картину на экране аппарата. Нейросонография – это великолепный и безопасный метод диагностики различных заболеваний и состояний головного мозга.
Что показывает УЗИ головного мозга:
- Объемные образования вещества мозга – кисты, опухоли, инородные тела.
- Травматические поражения – гематомы, смещения различных симметричных структур, скопления крови в полости мозговых желудочков.
- Нарушения обмена спинно-мозговой жидкости – ликвора. К таким довольно частым проблемам относят гидроцефалию и различные варианты аномалий желудочков головного мозга.
- Врожденные аномалии головного мозга.
Достоинства и недостатки
Метод обладает огромным количеством достоинств:
- Безопасность. Ультразвуковые волны медицинского диапазона не имеют никаких доказанных вредных влияний на человеческий организм, поэтому широко используются для диагностики как у беременных женщин, так и у совсем маленьких детей.
- Доступность. УЗИ – это значительно более доступный и дешевый метод исследования головы по сравнению с, например, компьютерной или магнитно-резонансной томографией.
- Быстрота. При хорошей классификации специалиста и адекватном поведении пациента исследование занимает не более 15 минут.
- Возможность многократного повторения. Учитывая быстроту и безопасность метода, обследование головного мозга с помощью ультразвука можно проводить столько раз, сколько это необходимо в данной клинической ситуации.
Разумеется, у нейросонографии существуют и свои недостатки:
- Ограниченный диапазон возможностей. Основное ограничение этого прекрасного исследования – это возраст пациента. Все дело в том, что ультразвуковая волна (необходимой для создания адекватного изображения частоты и длины) не в состоянии проникнуть сквозь плотные кости черепа. Поэтому основным контингентом для ультразвукового исследования головного мозга являются дети до года, в крайнем случае – до двух. Возможность исследования маленького пациента зависит от размеров и степени открытости естественного дефекта в детском черепе – большого родничка, расположенного на стыке лобных и теменных костей. Как правило, к году, реже позже, дефект закрывается костной пластиной, и ультразвук встречает на своем пути непреодолимое препятствие. Именно поэтому УЗИ головного мозга взрослым при сохраненных костях черепа невозможно провести.
Существует немного видоизмененный вариант УЗИ головы – транскраниальная нейросонография. При этом датчик ставится на самые тонкие кости черепа – височные. Этот метод используется у детей с закрытым родничком. Теоретически возможно такое исследование и у взрослых людей с тонкими костями черепа, например, у женщин, однако качество картинки будет намного хуже. В таком случае гораздо информативнее будет компьютерная томография или магнитный резонанс.
- Вторым недостатком метода является необходимость осмотра пациента здесь и сейчас. Это означает, что врач должен оценивать картинку в движении, постоянно наклоняя датчик и получая разнообразные срезы исследуемого участка. Поэтому результаты УЗИ трудно оценивать другим специалистам, в отличие от, например, компьютерной томографии, где снимки можно записать на диск и даже отправить по электронной почте. В случае нейросонографии необходимость такой консультации вынуждает исследовать пациента повторно.
Показания к проведению УЗИ головного мозга
Чаще всего такое исследование назначают ребенку врач-педиатр или невролог по следующим показаниям:
- Родовая травма – кефалогематома, кровоизлияния в полость черепа.
- После родовспомогающих методик: вакуум-экстракции плода или наложения акушерских щипцов.
- При длительной гипоксии плода в родах.
- У недоношенных детей.
- У детей после перенесенной внутриутробной инфекции или резус-конфликта.
- При установленных на перинатальном скрининге – УЗИ плода – различных аномалиях головного мозга или подозрении на них.
- Доказанные или подозреваемые генетические пороки.
- При различных аномалиях формы и размера головы ребенка.
- При отставании ребенка в психическом и физическом развитии, появлении у малыша неврологической симптоматики: частого беспричинного крика, нарушений сна, частом и обильном срыгивании, гипер- или гипотонусе конечностей, ассиметричном развитии.
- После травм головного мозга – например, столько частой проблеме, как падение ребенка с дивана или кроватки.
- При наличии судорожного синдрома.
- При подозрении на ДЦП – детский церебральный паралич.
- У детей старшего возраста – при жалобах на головные боли, головокружение, нарушения зрения и слуха, потери сознания, судороги, отставание в умственном развитии.
Как проводится нейросонография

Рассмотрим методику процедуры на примере УЗИ головного мозга ребенку до года. Такому малышу исследование будет проводиться через большой родничок.
Полезные советы по подготовке к УЗИ
Поскольку основные пациенты, направляемые на УЗИ головного мозга – это маленькие дети, существуют определенные технические трудности проведения процедуры. Маленькие пациенты кричат, вертятся, извиваются и категорически отказываются сотрудничать с врачом. Это создает технические препятствия для исследования.
Есть несколько секретов, как облегчить проведение УЗИ:
- Совсем маленькие дети основную часть своей жизни проводят во сне. С такими малышами проходить исследование легче – достаточно подгадать время, когда ребенок уснул или постараться укачать его за некоторое время до начала процедуры. Само исследование совершенно безболезненно для ребенка, поэтому в фазе глубокого сна ребенок продолжает спать.
- Перед исследованием ребенка нужно хорошо покормить – сытые дети ведут себя значительно спокойнее.
- С собой в кабинет врача можно и нужно взять любимую пустышку малыша, погремушку, бутылочку со смесью или сладкой водичкой – это поможет отвлечь ребенка от процедуры.
- С детьми постарше можно пробовать заранее договориться: подробно рассказать ребенку, что с ним будет делать доктор. Можно на примере игрушек показать, как будет проходить процедура. Также с собой лучше взять любимую игрушку, книжку или даже включить любимый мультик на телефоне или планшете.
Даже если ребенок все равно кричит, не расстраивайтесь. Поверьте, специалисты, работающие с детьми, прекрасно понимают все эти нюансы. Если врач не может увидеть необходимый ему минимум, он попросит вас прийти еще раз.
Читайте также: