Узи покажет грыжу желудка
Патология пищевода на УЗИ
Гастроэзофагальный рефлюкс — заброс содержимого желудка в пищевод при расслабление НСП вне акта глотания. УЗИ проводят в положении пациента лежа на спине, можно опустить головной конец кушетки, тогда жидкость давит на пищеводно-желудочное соединение. На УЗИ нас интересует наружный диаметр пищевода, толщина стенки, длина брюшного отдела, угол Гиса. Подробнее смотри здесь.
ГЭР считают физиологичным, когда заброс происходит не более 50 раз в сутки, общей продолжительностью менее 60 минут, стенка пищевода не страдает. У младенцев из-за незрелости мышечного слоя и дна желудка частые забросы из желудка в глотку и ротовую полость при отхождении воздуха. Созревание происходит к 6-12 месяцам.
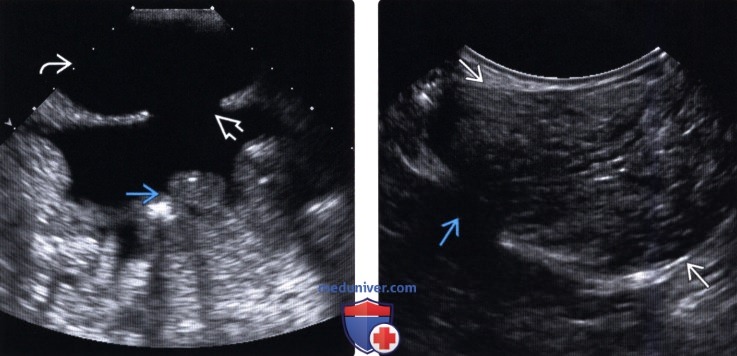
Рисунок. На УЗИ пищеводно-желудочное соединение младенца: в норме вне акта глотания НСП сомкнут (2), при ГЭР определяется заброс молока из желудка в пищевод — гиперэхогенная колонна (3). До 4-х месяцев жизни ГЭР после кормления считают нормой.

При гастроэзофагальной рефлюксной болезни заброс из желудка в пищевод происходит из-за слабости сфинктеров, при повышении внутрибрюшного давления и грыже пищеводного отверстия. При ГЭРБ частому кислому рефлюксу всегда сопутствует рефлюкс-эзофагит. При тяжелом рефлюксе на УЗИ определяется более 2-х забросов за 5 минут, длительность эпизода превышает 9,5 секунд. К УЗИ-признакам эзофагита относят утолщение стенки >5 мм, расширенный просвет пищевода.
Халазия пищевода — ослабление перистальтики пищевода делает невозможным глотать плотную пищу, при полном отсутствии каких-либо препятствий в пищеводе. К ослаблению перистальтики чаще всего приводит эзофагит, реже инфекции, ботулизм, отравление свинцом, органические поражения ЦНС. Пища передвигается под действием силы тяжести, в пищеводе застойное содержимое.
Халазия кардии — ослабление НСП, просвет дистального отдела пищевода зияет — 6-14 мм, содержимое желудка затекает в пищевод в момент глотания, сопутствует рефлюкс-эзофагит. Зияние НСП часто встречается у грудных детей и проявляется упорными срыгиваниями после еды. До 4-х недель халазия кардии у младенца физиологична.
Кардиоспазм — повышенный тонус нижней трети пищевода и нарушение расслабления НСП при глотании. Причины кардиоспазма — функциональные расстройства нервной системы, психическая травма; изредка спазм пищевода рефлекторный при язве желудка или гельминтозах.
Более выраженные изменения обусловлены повреждением нейро-мышечных сплетений нижних 2/3 пищевода — ахалазия кардии. При ахалазии кардии в дистальном отделе пищевода отсутствуют перистальтические волны, а НСП не может полностью расслабиться при глотании.
Ахалазия кардии может быть симптомом опухоли верхнего отдела желудка, высокой ваготомии с резекцией желудка, эпифренальной лейомиомы пищевода, ЯБ, субкардиального дивертикула. Идиопатическая ахалазия — это редкое медленно прогрессирующее заболевание.
Петровский Б.В. (1957) выделяет четыре стадии заболевания:
- I стадия – функциональный непостоянный спазм кардии, расширения пищевода не наблюдается;
- II стадия – стабильный спазм кардии с нерезким расширением пищевода;
- III стадия – рубцовые изменения мышечных слоев кардии с выраженным расширением пищевода;
- IV стадия – резко выраженный стеноз кардии с дилатацией пищевода и эзофагитом.
На УЗИ грудной отдел пищевода расширен, пищеводно-желудочный переход резко сужен — раскрытие не более 3-5 мм, пассаж жидкости в желудок замедлен, в просвете застойное содержимое. Мышечный слой пищевода на ранних стадиях слегка утолщен, на поздних стадиях значительно разрастается. На застойный эзофагит указывает утолщение слизистой оболочки.
Рисунок. Ребенок с жалобами на ночной кашель в течение полугода. На УЗИ НСП сомкнут, вышележащие отделы расширены до 27 мм, пассаж в желудок начался только в положении стоя после приёма 300 мл жидкости: продольный срез на уровне НСП (1), поперечный срез в средней части пищевода (2), поперечный срез пищевода позади левой доли щитовидной железы (3), рентгенография с барием (4). При ЭГДС патологии не определяется. Заключение: Ахалазия кардии.
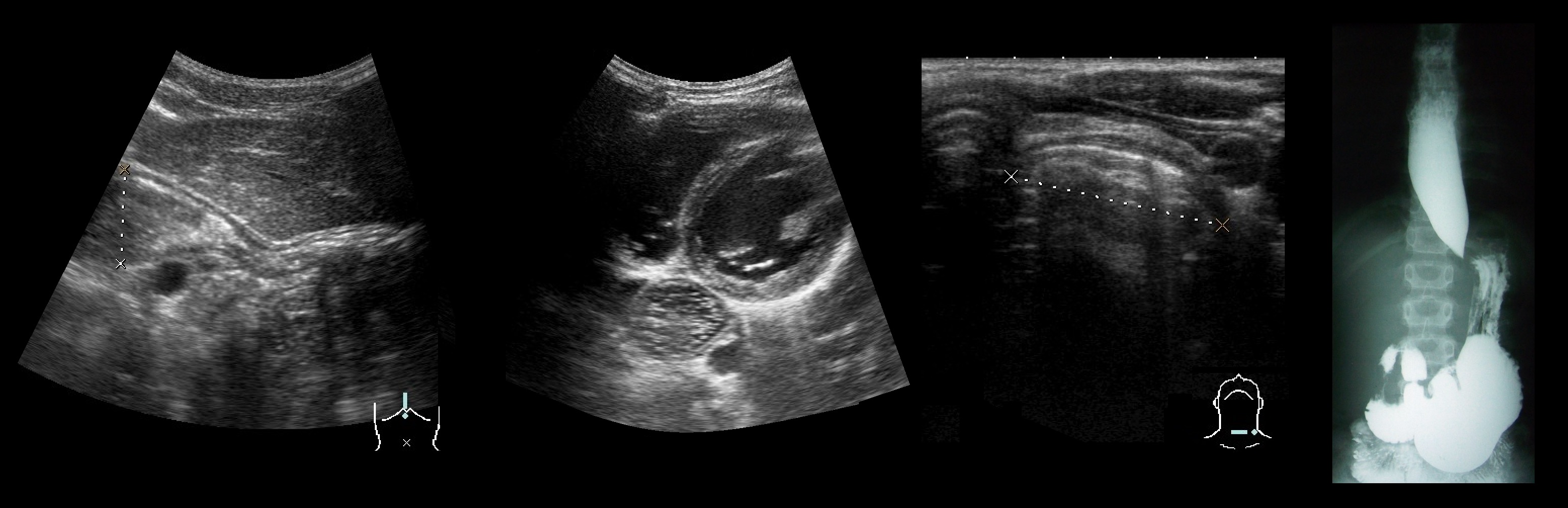
Рисунок. Ребенок с длительным кашлем, дисфагией, потерей веса. УЗИ пищевода: на продольном срезе (1) нижняя треть значительно расширена, у пищеводно-желудочного перехода сужается в виде воронки; на поперечном срезе из надгрудинного доступа (2) грудной отдел расширен. На рентгене с барием (3) п ищевод значительно расширен, в области НСП сужен подобно клюву птицы. Заключение: Ахалазия пищевода.
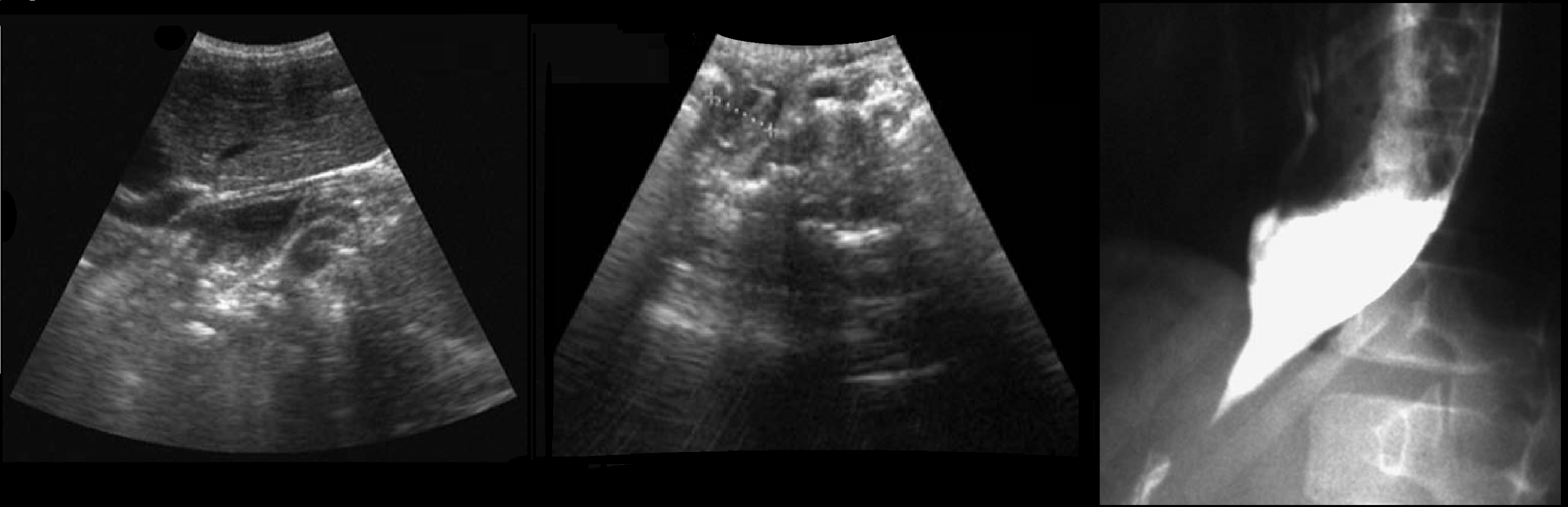
Рисунок. На УЗИ НСП сомкнут, вышележащие отделы значительно расширены, пассаж жидкости с задержкой, стенка пищевода утолщена за счет мышечного и слизисто-подслизистого слоев. Заключение: Эхо-картина может соответствовать ахалазии кардии, косвенные признаки эзофагита.

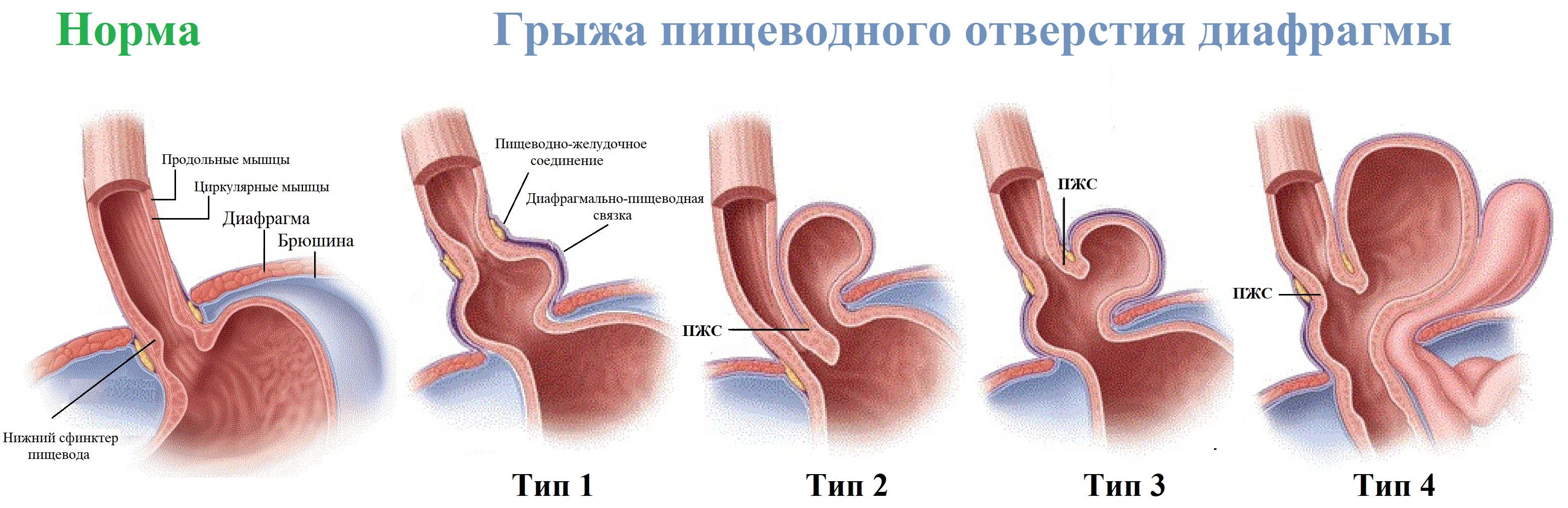
Грыжа пищеводного отверстия диафрагмы — это пролабирование части желудка через ослабленное диафрагмальное кольцо в грудную полость. Встречается у 15% населения старше 50-ти лет. Смещение кардии приводит к ее недостаточности, ГЭРБ. Выделяют скользящие грыжи и параэзофагальные грыжи. При скользящей грыже ПЖС и дно желудка свободно попадают в грудную полость и возвращаются обратно, а при параэзофагальной грыже ПЖС остается под диафрагмой, рядом с грудным отделом пищевода пролабирует часть желудка. У детей с врожденным коротким пищеводом (грудной желудок) имеется грыжа пищеводного отверстия и большая часть желудка находится в грудной полости. Одновременно с желудком в грудной полости могут располагаться петли кишечника.
Рисунок. Классификация грыж отверстия пищевода: тип 1 — скользящая грыжа, тип 2 — фиксированная параэзофагальнаяе грыжа, тип 3 — смешанная грыжа, тип 4 — в грудную полость вместе с желудком перемещаются кишки и другие органы брюшной полости.
На УЗИ прямой признак скользящей грыжи пищеводного отверстия диафрагмы — пищевод впадает в желудок выше диафрагмы, на вдохе часть желудка выходит в грудную полость, а на выдохе возвращение обратно. В норме пищеводно-желудочное соединение на уровне отверстия диафрагмы 7-10 мм. При грыже диаметр кишечной трубки на уровне отверстия диафрагмы 17-21 мм. Диаметр пищевода 11,5-13,5 мм — существует вероятность грыжи, более 14,5 мм — вероятность грыжи очень высока, у детей первого года 10-12 мм требует пристального внимания.
Пупочная грыжа становится результатом выпячивания части внутреннего органа (чаще, кишечника или большого сальника) из брюшной стенки через пупочное кольцо. Для данной патологии характерно явное изменение параметров образования, когда больной принимает лежачее положение. Однако с уверенностью говорить о наличии или отсутствии грыжи можно только после ультразвукового исследования.

Видно ли пупочную грыжу на УЗИ?
Обычно грыжу диагностируют как у взрослых, так и у детей уже после первичного осмотра пациента. Случается и так, что пациент сам видит у себя образование, решает, что это грыжа и идет к доктору за подтверждением самостоятельно поставленного диагноза.

Исследование ультразвуком позволяет подтвердить наличие пупочной грыжи и выявить осложненные, то есть невправимые небольшие выпячивания, а главное – дифференцировать их от опухолей или лимфоузлов.
Что смотрят?
При диагностике УЗИ покажет наличие пупочной грыжи и предоставит доктору следующую информацию, которую он донесет до пациента:
- объем грыжевого выпячивания;
- часть какого именно органа оказалась в грыжевом мешке;
- есть ли спайки или другие осложнения.
Как подготовиться?
Если пациент планирует дальнейшее обследование брюшной полости, то без подготовки не обойтись. Она будет заключаться в соблюдении определенного режима питания и употребления препаратов, снижающих метеоризм (при необходимости).
Как проходит процедура?

Случается, что грыжа располагается на расстоянии от 2 до 4 см от глубокой области пупка. Это затрудняет осмотр и диагностику выпячивания, так как внутри пупочной щели расположен воздух.
Тогда доктору приходится заполнять пупок проводящим гелем, чтобы ткани, расположенные позади пупка, можно было как следует рассмотреть. Гель уплотняется датчиком, оставшиеся пузырьки воздуха вытесняются, и хорошая визуализация области обеспечена.
Осмотр проходит стоя, что особенно важно для полных и соматически тяжелых пациентов. Дело в том, что в другом положении им сложно сделать маневр Вальсальвы, если доктор посчитает его необходимым. Маневр заключается в попытке сильного вдоха, причем рот и нос пациента должны быть зажаты. Выпячивание совершает движения вперед-назад, иногда с отклонением вбок.
Расшифровка результатов

В протоколе ультразвукового исследования должно быть детальное описание грыжи в области осмотра пупка.
Это актуально для выпячивания любой разновидности, а также для любой другой области исследования.
Шейка и параметры грыжевого мешка должны быть указаны в заключении двух измерениях, что важно для хирурга, определяющего размер сетки.
В заключении должно быть определено содержимое грыжи, что важно для истории болезни, так как наличие в грыжевом мешке части кишечника является показанием к оперативному вмешательству.
Пупочные грыжи у младенцев и детей постарше
У новорожденных выпячивания органов в пупочное кольцо получили широкое распространение. Вероятно, это связано с двумя основными причинами:
- На раннем этапе внутриутробного развития имело место нарушение движений трубки, которая выполняла функции кишечника и располагалась в брюшной полости.
- Нарушение формирования круглой связки, укрепляющей пупочное кольцо.

Вследствие медленного зарастания пупочного кольца, у ребенка под пупком образуется полость. Во время интенсивного плача, мышцы пресса выдавливают часть кишечника в полое пространство около пупка, поэтому можно заметить его выпячивание. Вот почему не стоит давать младенцам долго плакать.
Патологию могут спровоцировать частые запоры, требующие значительных мышечных усилий. Если родители замечают, что ребенку трудно опорожнить кишечник – не стоит пускать проблему на самотек, а лучше вовремя помочь малышу.
Заболеваемость у женщин и мужчин

Если говорить о характере распространения пупочных грыж у взрослых, то больше всего ей подвержены рожавшие женщины.
Провоцирующим фактором является ослабление пупочного кольца во время беременности.
Женщины страдают пупочными грыжами в пять раз чаще, чем представители сильного пола.
Противопоказания
Процедура ультразвукового обследования пупочного кольца не имеет противопоказаний, за исключением кожных заболеваний, которые могут препятствовать нанесению геля с последующим исследованием датчиком области обследования.
Где сделать и сколько стоит?

Пройти ее можно в любой районной и областной поликлинике, в которой есть УЗИ-аппарат. Диагностика посредством УЗИ входит в перечень процедур, доступных в рамках обязательного медицинского страхования. Однако назначить ее должен доктор.
Если же нужно пройти УЗИ без направления – сделать это можно в частной клинике, даже самой небольшой. Цена там варьируется от 700 до 1700 руб.
Полезное видео
Полезное видео о диагностике пупочной грыжи:
Заключение
У взрослых людей выпячивания органов через пупок, если и встречаются, то это происходит из-за слабости белой линии живота. Важно вовремя обнаружить такую грыжу, потому что она имеет большой риск ущемления, а это чревато сильной болью.
УЗ-исследование желудка – не инвазивный и безопасный метод, который может проводиться независимо от возрастной категории. Ультразвук не настолько информативен, в отличие от гастроскопии, зато безболезненный. Сделать УЗИ желудка можно в любых государственных учреждениях и частных клиниках.
Описание УЗИ желудка
В основу УЗ-исследования входит применение ультразвуковых волн. Они проходят сквозь ткани и отражаются от них. Датчик улавливает эти сигналы. Они отражаются по-разному, в зависимости от плотности тканей. Сигналы пересылаются в компьютер и после расшифровки выводятся на экран монитора в виде графического изображения. УЗИ желудка не может заменить рентген или ФГДС, но метод помогает выявить целый ряд патологий:
- гастриты;
- карциному;
- диафрагмальную грыжу;
- воспаление слизистой желудка;
- отечность стенок органа;
- кистозные образования;
- полипы;
- появление в желудке инородных тел;
- врожденный гипертрофический пилоростеноз;
- язвы;
- опухоли;
- мезинхимальные новообразования.
Так как характер опухоли во время УЗИ определить невозможно, то при подозрении на раковые заболевания необходимо взятие тканей на анализ (например, подозрение на злокачественную лимфому). Во время диагностики заодно осматриваются на наличие деформаций (и их количества) стенки (и их утолщение) кишечника и пищевода.
Достоинства УЗИ в сравнении с ФГДС и эндо-обследованием:
- результаты можно увидеть сразу;
- оценка кровотока;
- во время процедуры отсутствует дискомфорт;
- определение разрастания опухолей за пределы желудка;
- обследование можно проводить неограниченное количество раз;
- диагностика проводится беременным и даже грудничкам.
К недостаткам УЗИ желудка относят невозможность забора тканей и жидкости для анализа, несколько сниженная информативность в сравнении с другими методами диагностики.
Показания и противопоказания
Ультразвуковая диагностика назначается для уточнения схемы лечения, перед операциями и после хирургического вмешательства для контроля за реабилитацией. УЗ-исследование показано, начиная с грудного возраста, во время обязательной диагностики ЖКТ малыша. Обычно УЗИ желудка и кишечника делается одновременно. Также ультразвук может быть назначен при:
- гастритах;
- язвах;
- сужении желудка;
- подозрении на любые новообразования (зло- и доброкачественные, полипы, кисты);
- аномальном строении желудка вследствие наследственной предрасположенности;
- непроходимости ЖКТ;
- длительном метеоризме;
- постоянной тошноте, горечи и появлении сухости в ротовой полости;
- вздутии живота;
- не проходящей отрыжке и изжоге;
- болях в животе (особенно в области желудка).
При наличии перечисленных патологий или симптомов, с помощью ультразвука контролируется состояние ЖКТ беременных женщин. УЗИ не имеет противопоказаний, кроме травмирования кожного участка, по которому скользит датчик.
Кроме обязательного обследования грудничков, обследование показано при сильном и обильном срыгивании. Детям более старшего возраста диагностика проводится при нарушении стула, сухом кашле, частых бронхитах. УЗИ делается при астме, беспричинной тошноте и рвоте, болях в животе.
Подготовка к обследованию
Перед УЗИ желудка необходима небольшая подготовка. Чтобы скопление газов не мешало обследованию, за несколько дней до диагностики из меню убираются продукты и напитки, вызывающие метеоризм:
- бобовые культуры;
- все виды капусты;
- сырые овощи и фрукты;
- сдобу;
- соленья;
- хлеб черный;
- квас, лимонады, газировку;
- алкогольные напитки.
В меню рекомендуется включать цельнозерновые каши, сваренные на воде, яйца (только всмятку), нежирные сорта мяса, рыбы и сыров. Пища должна отвариваться, тушиться либо запекаться. Употреблять ее нужно только теплой, исключив горячие и холодные блюда. Есть необходимо небольшими порциями, по несколько раз в день. Последний раз разрешается кушать за 3-4 часа до сна. УЗИ желудка делается натощак, поэтому (если процедура назначена на утро) завтрак исключается. Последняя трапеза должна быть за 12-14 часов до обследования.
Подготовка к УЗИ желудка одновременно включает препараты, уменьшающие газообразование. При запорах нужно пить слабительные средства. Вечером перед обследованием следует очистить кишечник с помощью клизмы. Перед УЗИ нельзя курить, жевать жвачку, сосать леденцы или есть конфеты. Не рекомендуется употреблять спазмолитики. Если человеку нельзя голодать, то разрешается съесть только кусочек сухарика либо выпить стакан воды.
Для детей подготовка к ультразвуковому исследованию мягче. Детям, посещающим детский сад, или школьникам время голодания уменьшается до 6-8 часов. Перед УЗИ дается половина взрослого объема жидкости. Груднички сканируются после кормления. Максимально допустимое голодание для них – 3,5 часа.
Техника проведения
Техника проведения УЗИ желудка для взрослых и детей одинакова. Разница только в подготовке – уменьшается время голодания перед обследованием. УЗИ может проводиться двумя способами. При трансабдомиальном методе пациент укладывается на кушетку, вверх животом и оголяет его. Он намазывается гелем для лучшей проводимости ультразвука. Затем врач водит по животу высокочувствительным датчиком.
Иногда требуются более достоверные данные. В этом случае выполняется эндо-УЗИ. Пациент ложится на медицинскую кушетку или находится в полусидячем положении. Через рот в желудок вводится тонкая трубка (эндоскоп) с мини-камерой на конце. Поверхность оголенного живота смазывается гелем и по нему врач водит датчиком.
Обследование проводится в несколько этапов. За четверть часа перед сканированием пациент должен выпить литр любой жидкости. Через некоторое время выпивается еще стакан воды. Чтобы определить скорость эвакуации содержимого желудка, пациенту дается еще жидкость. Это помогает оценить, как происходит опорожнение желудка и его моторную функцию.
Расшифровка результатов
Во время УЗИ оценивается структура желудка, признаки скопления жидкости, его слизистая. Также проверяется канал привратника, сфинктер, 12-ти перстная кишка и состояние лимфоузлов, находящихся в забрюшинном пространстве. Затем данные сравниваются с принятыми нормами:
- Срезы должны быть округлыми либо овальными, с эхопозитивной основной частью и эхонегативными краями. Стенки желудка состоят из пяти слоев. Все они отличаются по эхогенности. Самую высокую имеет наружная оболочка, у мышечного – наоборот, очень низкая.
- Толщина слоя в пилорической зоне – до 8 мм, в проксимальном – до 6 мм. У мышечного – 2-2,5 мм, слизистая – до 1,5 мм, оболочка под ней – до 3 мм.
- Стакан жидкости уходит из желудка приблизительно за 20 минут.
- При оценке перистальтики человек лежит на правом боку.
- Оценивается не только толщина, но и равномерность стенок.
- Лимфоузлы не должны выделяться, быть увеличенными.
- Признаков разрастания тканей нет.
Какие патологии можно диагностировать во время УЗИ
| Гастроэзофагеальный рефлюкс | Он определяется по скоплению жидкости в кардиальной части. Пациент должен несколько раз повернуться туловищем вправо и влево. При гастроэзофагеальном рефлюксе жидкость забрасывается обратно в пищевод и видна как анэхогенный столбик. |
| Кистозные образования | Обнаруживаются очень редко. Кистозные образования имеют два разных слоя – слизистый – эхогенный и противоположный по отражению – мышечной, наружный. |
| Грыжа диафрагмальная | Выявляется, если в полости желудка видно скопление воды. Однако оценить размеры грыжи на УЗИ невозможно. |
| Пилорический стеноз | Видно утолщение привратника. |
| Раковые опухоли | На них часто указывает сужение желудка, неровные края органа, утолщение стенок, смазанная слоистость. |
Тревожным симптомом является увеличение лимфоузлов. Это может говорить о развитии онкологических процессов. Однако увеличенные лимфоузлы также появляются при инфекциях. Смещение органа происходит вследствие разрастания рядом находящихся тканей. Изменение формы и размеров желудка может говорить об инфекции либо воспалении. Изменение диаметра аорты указывает на аневризму.
УЗИ желудка для многих предпочтительнее ФГДС, однако иногда для подтверждения диагноза после ультразвукового исследования необходимо взять патологические ткани на анализ либо подвергнуть пациента другим методам диагностики.
а) Определения:
• Грыжа: слабость или дефект фибромышечной стенки с протрузией органа/части органа через дефект:
о Вправимая: вправляется спонтанно или при надавливании снаружи (рукой или датчиком)
о Фиксированная: невправимая
о Ущемленная: вызывает нарушение кровоснабжения содержимого грыжевого мешка
• Классификация: грыжи срединной линии и латеральные грыжи
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Выпячивание стенки живота вследствие пролабирования тканей через дефект брюшной стенки
• Локализация:
о Грыжи срединной линии:
- Эпигастарльные: между мечевидным отростком и пупком
- Пупочные: пупок или ближайшая параумбиликальная зона
- Гипогастральные: между пупком и лобковым симфизом
о Латеральные грыжи:
- Спигелиевы:
Дефект в апоневрозе поперечной мышцы живота, непосредственно прилегающий с латеральной стороны к влагалищу прямой мышцы живота (полулунная линия)
Чаще всего локализуется вблизи полукружной линии
- Поясничные: развиваются в двух потенциально слабых зонах фланков живота:
Верхний поясничный треугольник (грыжа Гринфельта) с медиальной стороны ограничен мышцей, выпрямляющей позвоночник, сверху — XII ребром, с латеральной стороны - внутренней косой мышцей
Нижний поясничный треугольник (грыжа Пети) с медиальной стороны ограничен широчайшей мышцей спины, снизу - гребнем подвздошной кости и с латеральной стороны - наружной косой мышцей
о Послеоперационная грыжа: локализуется в месте хирургического разреза
• Морфология:
о Эпигастральная грыжа:
- Обычно имеет небольшие размеры, содержит пролабирующую через белую линию экстраперитонеальную жировую клетчатку (жировая грыжа белой линии)
- Иногда достигает крупных размеров и содержит кишку
о Пупочная грыжа:
- Пупочная грыжа у детей:
Содержимое полости брюшины пролабирует через незаращенное пупочное кольцо
- Параумбиликальные и периумбиликальные грыжи у взрослых:
Внебрюшинная жировая клетчатка ± содержимое полости брюшины пролабируют с той или другой стороны от пупочного кольца
о Гипогастральная грыжа:
- Встречается очень редко
о Спигелиева грыжа:
- Обычно выходит в подкожный слой, но может располагаться между поперечной мышцей живота и внутренней косой мышцей или пролабировать во влагалище прямой мышцы живота:
Вытягиваясь в латеральную сторону, может проявляться как выпячивание фланка живота
- Иногда развивается вторично после травмы
- Более склонна к ущемлению
о Поясничная грыжа:
- Обычно безболезненна из-за широкой шейки грыжевого мешка
- Развивается вторично вследствие травмы или оперативного вмешательства
о Послеоперационная грыжа:
- Развивается у 10-30% пациентов после оперативных вмешательств
- Может развиваться годы спустя после операции, хотя обычно проявляет себя в течение первого года
- Может оставаться незамеченной со стороны пациента и случайно выявляться при лучевом исследовании
- Может достигать очень крупных размеров
(Левый) Поперечный УЗ срез пациента с циррозом и асцитом. Определяется крупная пупочная грыжа, содержащая асцитическую жидкость и пролабирующая через пупок через дефект белой линии. Грыжевой мешок не содержит кишки. Петли кишки в брюшной полости не расширены.
(Правый) Продольный УЗ срез крупной грыжи средней линии, содержащей жировую клетчатку. Из-за ее размеров эту грыжу исследуют конвексным датчиком. Тем не менее, визуализируется дефект брюшной стенки. 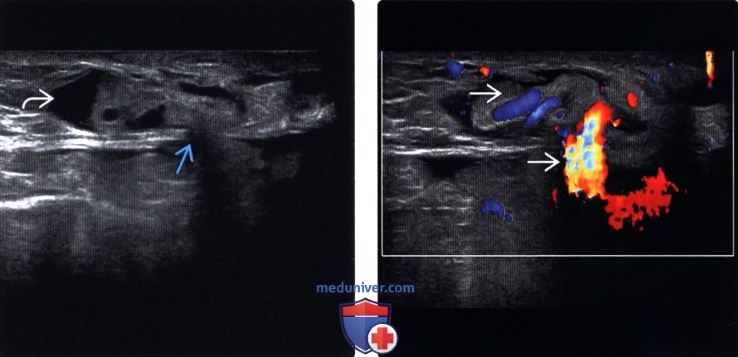
(Левый) Продольный УЗ срез болезненной пупочной грыжи, содержащей жидкость и мягкую ткань у пациента с циррозом и портальной гипертензией. Определяется небольшой дефект белой линии. Перистальтика не определяется.
(Правый) Этот же пациент с портальной гипертензией. Цветовая допплерография, продольный УЗ срез. Пупочные грыжи представляют собой зоны слабости (брюшной стенки), в которых могут ущемляться коллатеральные вены. Хотя грыжа и болезненна, вены не тромбированы. 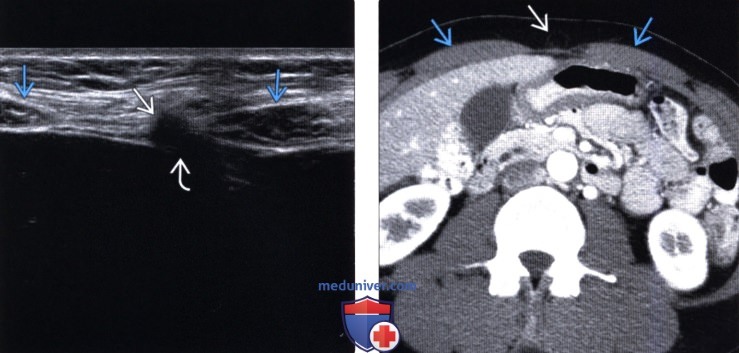
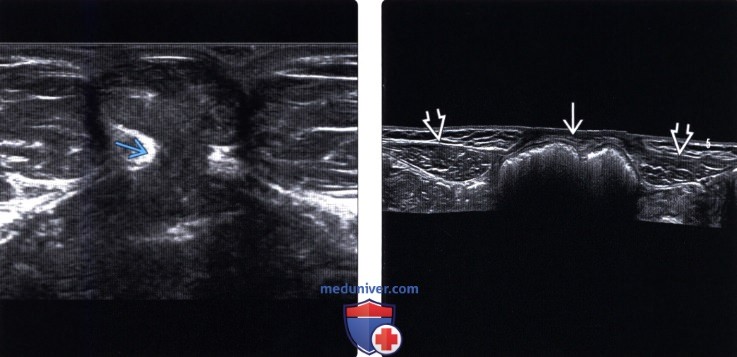
(Левый) Прицельное УЗИ, поперечный УЗ срез. Определяется мелкая эпигастральная грыжа, пролабирующая через дефект белой линии. Визуализируются прямые мышцы.
(Правый) У этого же пациента при КТ на аксиальной томограмме подтверждена мелкая эпигастральная грыжа средней линии, содержащая жировую клетчатку. Дефект белой линии не визуализируется. Прямые мышцы не изменены.
3. КТ при грыже брюшной стенки:
• Метод позволяет с высокой точностью диагностировать грыжу, идентифицировать содержимое грыжевого мешка, а также определить локализацию и размер дефекта передней брюшной стенки:
о Информативен при исследовании крупных глубоко залегающих грыж и развивающихся осложнений
• Грыжи могут быть плохо заметны в положении на спине, но КТ можно выполнить и при проведении пробы Вальсальвы
4. МРТ при грыже брюшной стенки:
• Метод используется аналогично КТ, кроме того, возможно построение динамических последовательностей во время выполнения пробы Вальсальвы
5. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование-диагностический метод первой линии у детей и при небольших грыжах:
- Единственный метод, позволяющий проводить исследование в динамике в режиме реального времени; легко выполняются повторные исследования, метод широко распространен и недорог
о КТ - наиболее информативный метод при исследовании грыж сложного строения или при обследовании пациентов крупного телосложения; также КТ более информативна при осложнениях со стороны кишечника
о МРТ позволяет получить ту же информацию об анатомических изменениях, что и КТ, но с ее помощью также возможно оценивать изменения в динамике
• Рекомендации по методике проведения исследования:
о Идентифицируйте анатомические слои, локализуйте местный дефект стенки живота, сравните с анатомией противоположной стороны (если возможно), оцените содержимое грыжевого мешка:
- Оказывайте лишь минимальное давление датчиком на грыжу, чтобы не вправить ее
- Используйте в повседневной практике пробу Вальсальвы для увеличения размеров грыжи и оценки ее содержимого
- Обследуйте пациента в положении стоя, если это приводит к увеличению грыжевого выпячивания или если в положении на спине грыжа не определяется
- Измерьте размеры грыжевого мешка и дефекта фасции
- Если в грыжевом мешке содержится кишка, оцените наличие осложнений (невправимость/обструкцию/ущемление)
(Левый) На поперечном УЗ срезе в области пупка определяется содержащая жировую клетчатку и вызывающая жалобы периумбиликальная грыжа. Обратите внимание на узкую шейку грыжевого мешка.
(Правый) При панорамном УЗИ на поперечном УЗ срезе определяется послеоперационная грыжа средней линии, содержащая кишку. Грыжа развилась после лапаротомии, осложнившейся раневой инфекцией. Определяется широкое расхождение прямых мышц. 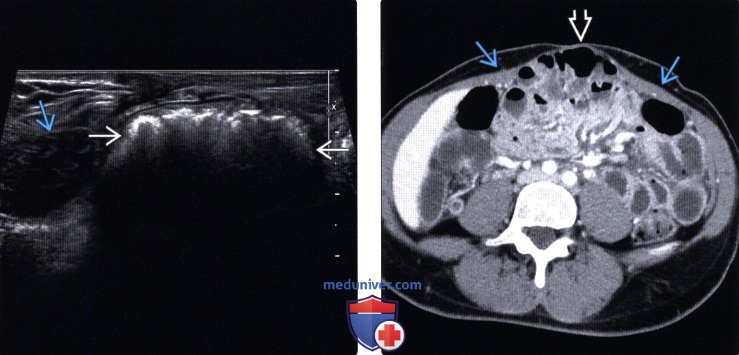
(Левый) На поперечном УЗ срезе определяется послеоперационная грыжа срединной линии с широкой шейкой, содержащая кишку Видна правая прямая мышца.
(Правый) У этого же пациента при КТ с контрастным усилением на аксиальной томограмме определяется обширная послеоперационная грыжа, содержащая нерасширенную тонкую кишку. Визуализируются атрофичные прямые мышцы. 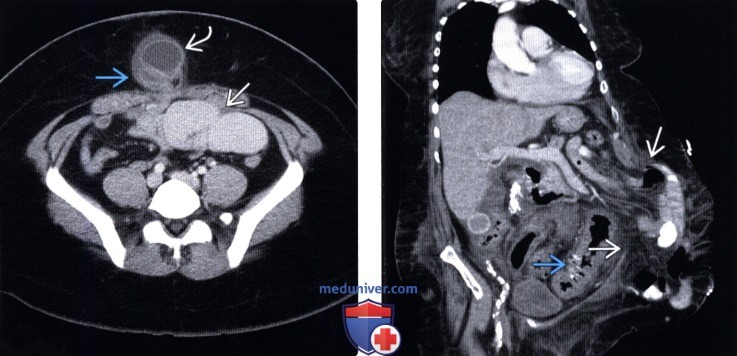
(Левый) При КТ с контрастным усилением на аксиальной томограмме определяется ущемленная пупочная грыжа, в грыжевом мешке и проксимальнее грыжи визуализируется расширенная тонкая кишка. Отмечается контрастирование стенки находящейся в грыжевом мешке кишки; во время оперативного вмешательства признаков ущемления не выявлено.
(Правый) У пациента, перенесшего оперативное вмешательство по поводу аневризмы аорты при КТ с контрастным усилением на корональной томограмме определяется очень крупная послеоперационная грыжа, содержащая нерасширенную тонкую кишку. Отмечается утолщение стенок сигмовидной кишки вследствие колита, вызванного С. difficile.
в) Дифференциальная диагностика грыжи брюшной стенки:
1. Опухоль стенки живота:
• Первичная (липома, десмоидная опухоль, эндометриоз) или вторичная опухоль (метастаз в послеоперационном рубце, метастазы меланомы, узел сестры Mary Joseph)
• Эти состояния дифференцируют от грыж по их локализации, отсутствию дефекта фасции или изменений при проведении пробы Вальсальвы
• Окружающая липому тонкая капсула позволяет дифференцировать ее от пролабирующей через дефект брюшной стенки жировой клетчатки (хотя также имеет шейку)
2. Абсцесс или серома стенки живота:
• Отсутствует дефект фасции
3. Гематома стенки живота или влагалища прямой мышцы:
• Посттравматические или спонтанные: кровоизлияние при разрыве надчревного сосуда или мышцы
• Отсутствует дефект фасции, не изменяется при выполнении пробы Вальсальвы
4. Расхождение (диастаз) прямых мышц живота:
• Выпячивание полости живота вследствие растяжения или истончения белой линии:
о Особенно характерно для престарелых много рожавших женщин
5. Расширение сосудов стенки живота:
• Эластичное, трубчатое, определяется кровоток
6. Лигатурная гранулема:
• Послеоперационная, отсутствует дефект фасции, не изменяется при выполнении пробы Вальсывы
• В толще гранулемы может определяться эхогенный шовный материал
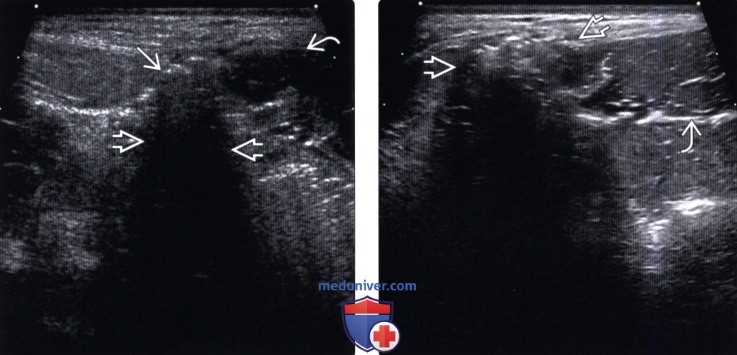
(Левый) В состоянии покоя на поперечном УЗ срезе определяется средних размеров посттравматическая правосторонняя спигелиева грыжа, пролабирующая через полулунную линию/апонев-роз поперечной мышцы живота. Определяется прямая мышца живота.
(Правый) Во время выполнения пробы Вальсальвы на поперечном УЗ срезе определяется та же правосторонняя пост-травматическая спигелиева грыжа, грыжа увеличилась в размерах. Визуализируется неизмененная прямая мышца живота. Изменения при выполнении пробы Вальсальвы более заметны в режиме реального времени. 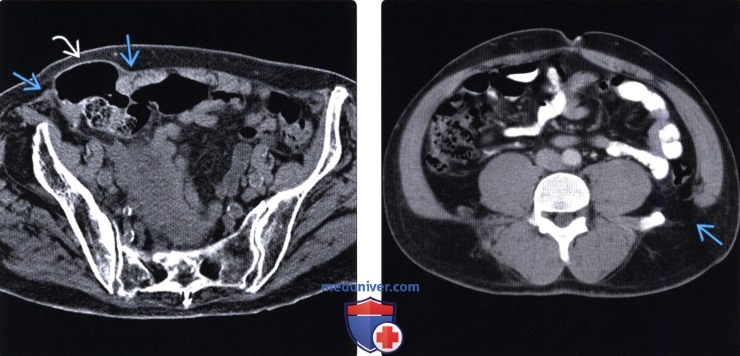
(Левый) При КТ на аксиальной томограмме, выполненной после травматического перелома правого бедра, определяется содержащая ободочную кишку спигелиева грыжа. Грыжевой дефект локализуется между прямой и косой мышцами.
(Правый) При КТ без контрастного усиления на аксиальной томограмме определяется верхняя поясничная грыжа, содержащая жировую клетчатку (грыжа Гриенфельта). 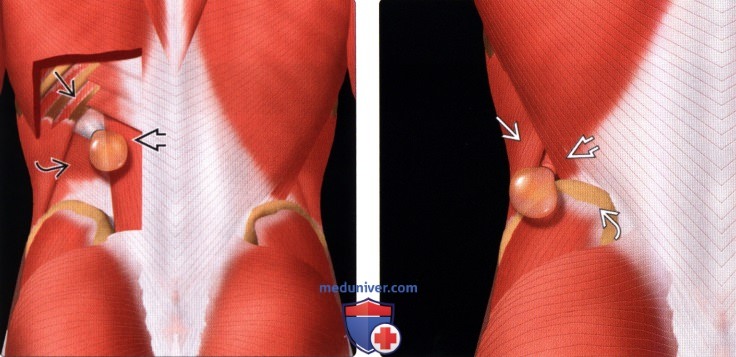
(Левый) На рисунке показана верхняя поясничная грыжа (грыжа Гриенфельта), пролабирующая через верхний поясничный треугольник, ограниченный с медиальной стороны мышцей разгибателем позвоночника, сверху - XII ребром и с латераль ной стороны - внутренней косой мышцей.
(Правый) На рисунке показана нижняя поясничная грыжа (грыжа nemt), пролабирующая через нижний поясничный треугольник, ограниченный с медиальной стороны — широчайшей мышцей спины, снизу- гребнем подвздошной кости и наружной косой мышцей — латеральной.
г) Патология. Общая характеристика:
• Этиология:
о Первичные: врожденный дефект; эпигастральные и пупочные
о Вторичные:
- Слабость мускулатуры брюшной стенки
Хроническое повышение внутрибрюшного давления, растяжение брюшной полости (цирроз, асцит), растяжимость мышц (ожирение, возраст, беременность)
Физическое напряжение, хронический кашель, простатизм или запоры
- Травма: тупой удар или натяжение при переразгибании:
Внезапный подъем внутрибрюшного давления
Воздействие недостаточно сильное, чтобы повредить кожу, но достаточное, чтобы нарушить целостность мышцы и фасции
- Послеоперационная слабость стенки живота, хирургический рубец, недостаточность швов, раневая инфекция
д) Клинические особенности:
1. Проявления:
• Наиболее частые жалобы/симптомы:
о Выпячивание живота, увеличивающееся в размерах при повышении внутрибрюшного давления
о Вправляемое выпячивание, определяется кашлевой толчок
о Дискомфорт, боли, периодическая кишечная непроходимость
2. Демография:
• Возраст:
о Пупочная грыжа: маленькие дети
о Параумбиликальная грыжа: взрослые
о Эпигастральная грыжа: 20-50 лет
о Послеоперационная грыжа: чаще у престарелых пациентов
• Пол:
о Эпигастральные грыжи вдвое чаще встречаются среди мужчин
• Эпидемиология:
о Наиболее часто встречающиеся при ультразвуковом исследовании образования брюшной стенки
3. Течение и прогноз:
• 1/3 пупочных грыж закрываются в течение месяца после рождения и редко сохраняются в возрасте старше 3-4 лет
• Все остальные грыжи персистируют и зачастую со временем увеличиваются в размерах
• 20% требуют неотложного вмешательства по поводу фиксации и ущемления грыжи:
о У грыж с очень маленькими (
Редактор: Искандер Милевски. Дата публикации: 25.11.2019
Читайте также:


