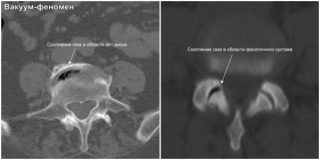
Вакуум феномен крестцово подвздошных сочленений с обеих сторон
Вакуумный эффект позвоночника или вакуум-феномен – это патология, которая характеризуется скоплением газов в межпозвоночном диске вследствие его изнашивания. Так как симптом возникает на фоне другого патологического процесса, в первую очередь требуется лечение провоцирующего фактора.
Функции диска и его строение
Межпозвоночный диск – один из основных структурных элементов позвоночника, благодаря которому столб может сгибаться и двигаться. Совокупность всех дисков составляет треть высоты позвоночника. Основные функции органа – опора и амортизация.
Межпозвонковые диски имеют сложное строение. По центру располагается пульпозное ядро, вокруг которого размещается фиброзное кольцо. Вверху и снизу ядра располагаются замыкательные пластинки.
Пульпозное ядро образовано коллагеновыми и эластическими волокнами, которые хорошо гидратированы. В области, где соединяется пульпозное ядро и фиброзное кольцо, присутствует совокупность клеток низкой плотности по типу хондроцитов.
Во внутреннее содержимое межпозвоночного диска не проходят кровеносные сосуды и нервные отростки. Они содержатся лишь во внешних структурах фиброзного кольца. В замыкательных пластинах, как и в гиалиновом хряще, нервы и сосуды также отсутствуют.
По мере старения организма граница между фиброзным кольцом и пульпозным ядром постепенно стирается, появляются участки с фиброзом тканей. Происходит слияние или раздваивание кольцевых пластинок и волокон.
В полости пульпозного ядра появляются трещины, в поражение вовлекаются нервы с кровеносными сосудами. По мере развития патологических процессов клетки диска погибают – происходят дегенеративные изменения.
Вакуум-феномен при дегенерации диска
Вакуум-эффект в межпозвонковых дисках – это скопление газов в данной среде, которые имеют смешанный состав. В большей части здесь присутствует азот. Как правило, симптомы при таком состоянии у человека не возникают: отсутствует боль, отек, не ограничивается подвижность. Выявить скопления можно лишь по результатам инструментальной диагностики.
Почему развивается вакуум-феномен межпозвонковых дисков, какие причины могут этому способствовать, на сегодняшний день до конца не понятно. Существуют лишь предрасполагающие факторы, к которым относят развитие дегенеративно-дистрофических процессов в межпозвоночных дисках.
Азот высвобождается вследствие принудительного растяжения пространства между двумя позвонками. Это способствует снижению давления жидкости в данной среде и нарушению процесса растворения азота, что обуславливает его выделение в сустав.
В большинстве случаев патологическое состояние выявляют в нижних отделах столба и в верхних. Грудные сегменты страдают редко за счет малой подвижности и низкого риска развития дегенеративно-дистрофических процессов.
Исследования для выявления патологии
Так как выраженные клинические проявления вакуум-эффекта не возникают, такое состояние обнаруживают случайно во время диагностики других заболеваний. Выявить феномен можно по результатам:
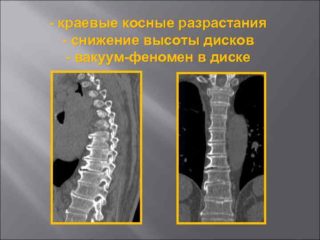
- рентгенограммы, на снимке которой видны изменения, характерные для структурных аномалий межпозвоночного диска, нестабильности сегмента;
- компьютерной томографии (КТ), которую чаще назначают для выявления заболеваний костных структур, в том числе позвоночника (выявляется скопление плотных газовых очагов с четкими границами);
- магнитно-резонансной томографии (МРТ), на снимке которой вакуум-эффект выглядит как мягко-тканное объемное новообразование с плотностью, подобной жировой ткани.
Из перечисленных диагностических мероприятий наиболее информативной считается компьютерная томография. Исследование позволяет выявить вакуум-феномен даже в трудно диагностируемых областях, например, в пояснично-крестцовой области. Компьютерная томография помогает обнаружить газы в диске и в эпидуральном пространстве.
По результатам магнитно-резонансной томографии иногда ставят неправильный диагноз, путая скопление газов с грыжей секвестрированного характера. Поэтому для подтверждения диагноза назначают несколько диагностических мероприятий.
Способы устранения патологии
Лечение вакуум-феномена позвоночника проводится с учетом причинного фактора. Часто скопление азота в межпозвонковом пространстве диагностируют на фоне присутствия грыжеподобного выпячивания. Вакуум-эффект может косвенно говорить о разрыве задней продольной связки.
Если первичный патологический процесс сопровождается пережатием нервного отростка и развитием неврологической симптоматики, ставят вопрос о хирургическом вмешательстве. Это позволяет избавиться от дискомфорта, в комплексе устранив газовое скопление, а также исключить негативные последствия.
После операции назначают консервативное лечение, которое помогает улучшить общее состояние и восстановить организм после вмешательства. Это могут быть физиопроцедуры, направленные на восстановление кровообращения в позвоночнике и регенерацию тканей, физические упражнения для разработки отдела. Большинству пациентов назначают ношение послеоперационного бандажа.
Для устранения болевого синдрома, который еще некоторое время может присутствовать после операции, можно использовать народные средства. Например, делают компрессы из лекарственных трав (ромашки, тысячелистника, зверобоя и др.) или других природных компонентов.
Профилактика заболеваний дисков позвоночника

Для снижения риска заболеваний позвоночника, которые могут сопровождаться скоплением газов в межпозвоночных дисках, рекомендуется соблюдать следующие правила:
- не перегружать спину тяжестями;
- не делать резкие движения и рывки, особенно при выполнении профилактической гимнастики;
- не сутулиться во время сидения, исключить наклон корпуса в одну сторону;
- приобрести для сна ортопедический матрас и такого же рода подушку, лучше спать на боку;
- правильно питаться с достаточным включением в рацион витаминов, которые содержатся в овощах и фруктах, рыбе, мясной продукции и т.д.;
- не вести малоподвижный образ жизни, во время работы за компьютером делать перерывы, во время которых выполнять легкую разминку.
Лечить вакуум-феномен самостоятельно нельзя. Состояние протекает на фоне другого патологического процесса, поэтому после подтверждения диагноза нужна комплексная терапия.
Симптомы и лечение спондилоартроза пояснично-крестцового отдела позвоночника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
- Суть спондилоартроза
- Причины заболевания
- Характерные симптомы
- Все современные методы лечения
Спондилоартроз пояснично-крестцового отдела позвоночника – это заболевание опорно-двигательного аппарата, при котором разрушаются межпозвоночные суставы в области крестца и поясницы. Спондилоартроз поражает мелкие фасеточные суставы между позвонками и носит второе название фасеточная артропатия.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

В 70% случаев патология развивается у людей пожилого возраста вследствие возрастных изменений в организме. В последние десятилетия болезнь встречается у молодых трудоспособных пациентов, что связано с особенностями современного образа жизни, низкой физической активностью, нерациональным питанием.
Начальные проявления болезни – периодические боли и снижение подвижности спины в области пояснично-крестцового отдела. Прогрессирование недуга приводит к усилению болей, возможно даже возникновение полной неподвижности поясничного отдела позвоночника – все это существенно ухудшает качество жизни и трудоспособность.
Из хороших новостей: своевременная диагностика заболевания и проведение лечения предупреждает развитие инвалидности и повышает шансы на выздоровление.
Далее в статье мы расскажем о причинах спондилоартроза, особенностях развития, симптомах и методах лечения. Эти знания помогут предупредить появление заболевания, заметить первые симптомы и своевременно обратиться к врачу (терапевту, невропатологу).

Позвоночный столб состоит из позвонков, которые имеют дуги и отростки. Между ними расположены мелкие, так называемые фасеточные суставы. Эти сочленения имеют плоскую форму, суставные поверхности костей покрыты тонким слоем гиалинового хряща и ограничены суставной сумкой. Между телами позвонков расположены межпозвонковые диски – образования хрящевой ткани, выполняющие амортизирующую функцию при движении. Анатомическое строение и функционирование дисков тесно связано с работой мелких сочленений между отростками позвонков.
Воздействие неблагоприятных факторов вызывает разрушение хрящевой прослойки фасеточных суставов, сужение суставной щели, усиление давления вышележащего позвонка на нижележащий. Это приводит к воспалению суставной полости и окружающих тканях – мышцах, связках, сосудах нервах. Длительное течение спондилоартроза и отказ от комплексного лечения формирует костные разрастание по краям тел позвонков (остеофиты).
Остеофиты травмируют окружающие мягкие ткани, вызывают рефлекторный спазм мышц, ущемляют нервные корешки, что проявляется болями в пораженной области и нарушением двигательной активности пояснично-крестцового отдела позвоночника. В запущенных стадиях спондилоартроза развивается деформирующий спондилез – сращение остеофитов между собой и блокировка двигательного сегмента позвонков.
Причины спондилоартроза пояснично-крестцового и других отделов позвоночника – одинаковы.
У пожилых пациентов часто диагностируют спондилоартроз без выявления предрасполагающих заболеваний, что объясняется естественным старением организма.
У молодых людей в возрасте 20–40 лет спондилоартроз развивается в силу воздействия неблагоприятных факторов. Это:
Обычно спондилоартроз развивается на фоне остеохондроза – заболевания, которое сопровождается разрушением межпозвонковых дисков и образованием грыжевых выпячиваний.
Излюбленной локализацией остеохондроза является пояснично-крестцовый отдел позвоночника, поэтому и спондилоартроз в данной области встречается чаще, чем в других отделах спины.
Отсутствие необходимого лечения и регулярного врачебного контроля обычно приводит к поражению мелких суставов между отростками позвонков.

Спондилоартроз пояснично-крестцового отдела позвоночника характеризуется медленным прогрессирующим течением.
(если таблица видна не полностью – листайте ее вправо)
Лечением спондилоартроза занимаются: терапевт, невропатолог, травматолог – в зависимости от причины недуга. Начинают терапию с консервативных методов. Принципы терапии спондилоартроза в пояснично-крестцовом и в других отделах позвоночника – очень схожи.
НПВП снижают интенсивность воспаления, устраняют болевые ощущения, оказывают жаропонижающий эффект.
Целекоксиб, мовалис, нимесулид – это современные селективные НПВП, не повреждающие слизистую оболочку желудка.
Диклофенак, индометацин, ибупрофен – неселективные препараты, они требуют дополнительного приема нольпазы или омеза для защиты пищеварительного тракта.
Миорелаксанты с центральным механизмом действия применяют для расслабления патологического спазма мышц в участке поражения суставов. Это улучшает кровоток и снижает болевые ощущения.
Назначают баклосан, сирдолуд, мидокалм.
В случае интенсивных болей, которые обычно появляются при вовлечении в воспалительный процесс нервных корешков, проводят новокаиновые блокады, которые наиболее эффективны при патологическом процессе в области поясницы. Для повышения эффективности и длительности действия процедуры в новокаин добавляют глюкокортикоиды.
Данное лечение назначают с целью быстрого купирования болевого синдрома.
Для нормализации обменных процессов в хрящевой ткани и предупреждения ее дальнейшего разрушения применяют препараты из группы хондропротекторов: дона, гиалган, афлутоп, террафлекс. Эти лекарства содержат важные компоненты суставного хряща: хондроитин сульфат и глюкозамин.
Лечение хондропротекторами длительное, курс длится от 3 месяцев до полугода. Курсы рекомендуется повторять.
Для улучшения кровотока в участке патологии и нормализации обменных процессов рекомендуют трентал, пентоксифиллин, аскорбиновую кислоту (витамин С), токоферол ацетат (витамин Е), контрикал. Для регенерации поврежденных нервов и восстановления проведения нервных импульсов применяют комплексные препараты группы В – нейромультивит, нейровитан, мильгамму.
Вне периода обострения болезни применяют физиопроцедуры для лечения:
- электрофорез с лидазой, магнитотерапию, фонофорез с гидрокортизоном;
- массаж для расслабления мышц, активизации кровотока, нормализации метаболизма в участке патологии;
- индивидуальную программу ЛФК для укрепления позвоночника и мышц спины.
При неэффективности консервативного лечения спондилоартроза, разрастании крупных остеофитов, стойком болевом синдроме – проводят операции по удалению костных наростов с последующей пластикой позвоночника.
Сакроилеит – воспалительное заболевание крестцово-подвздошного сочленения, возникающее при травматических повреждениях или наличии бактериальной инфекции. Начинается заболевание с ноющих болей в области таза, которые усиливаются при сидении.

Воспаление крестцово-подвздошного сочленения является начальной стадией болезни Бехтерева. Оно характеризуется оссификацией (отложением солей кальция) в связках позвоночника. При патологии нарушается подвижность позвоночного столба, на фоне которой появляются вертеброгенные и полираДикулярные симптомы.
Сакроилеит является следствием нарушения кровоснабжения, инфекций или травматических повреждений подвздошной кости. Его основным симптомом является боль в крестце при сидении. С течением времени она усиливается.
Провоцирующие факторы сакроилеита:
- Малоподвижный образ жизни;
- Травмы крестца и подвздошных костей;
- Нарушение обмена веществ;
- Дегенеративно-дистрофические болезни позвоночника;
- Воспалительные заболевания малого таза и репродуктивной сферы.
На начальных стадиях симптомы патологии могут не появляться. Когда сакроилеит будет характеризоваться сужением 2/3 подвздошно-крестцового сочленения, к патологии присоединяется учащение мочеиспускания.
ПолираДикулярные симптомы при сакроилеите:
- Сакральная каудопатия;
- Синдром конского хвоста.
Синдром конского хвоста характеризуется поражением одновременно нескольких нервов – сплетения корешков в терминальной части позвоночного столба. При нем наблюдается ассиметричность поражения с выраженностью на одной стороне следующих симптомов:
- Боль в ягодичной области и нижних конечностях;
- Нарушение функции почек и частое мочеиспускание;
- Ослабление коленного и ахиллового рефлексов на стороне поражения;
- Потеря кожной чувствительности в ягодичной области.
Ахиллов рефлекс проверяется ударами неврологического молоточка по задней части нижней части ноги. Если наблюдается слабая реакция со стороны стопы – слабая иннервация мышечно-связочного аппарата.
Что такое сакральная каудопатия:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При воспалении крестцовых корешков (S2-S5) возникает болевой синдром в области крестца, промежности с нарушением работоспособности сфинктеров мочевого пузыря и прямой кишки. Патология часто наблюдаются при выраженном анкилозирующем спондилоартрите (болезни Бехтерева).

Симптомы заболевания начинаются медленно. Кроме боли вначале процесса наблюдается отечность позвоночных суставов. После дневных нагрузок к вечеру из-за усиления воспалительных изменений появляются ноющие тупые боли, усиливающие во время сна.

Скованность в позвоночнике по утрам – типичный признак сакроилеита. Она проходит в течение суток.
При выполнении рентгенографии поясничного отдела позвоночника в данной стадии, обнаруживается выпрямление лордоза. Вследствие этого врачи очень часто при болях в пояснице назначают противовоспалительное лечение по причине люмбоишиалгии. Разница между ущемлением нервов в позвоночнике и их воспалительными изменениями при сакроилеите заключается в том, что патология подвздошно-крестцового сочленения усиливается в лежачем положении, а при ущемлении нервов в позвоночнике в положении лежа боль утихает.
Лечение анкилозирующего спондилоартрита назначается в зависимости от формы патологии:
- Центральная;
- Ризомелическая;
- Периферическая;
- Скандинавская.
При центральной форме позвоночного столба в процесс вовлекается позвоночный столб. Ризомелический тип сопровождается поражением не только позвоночника, но и крупных суставов.
Центральный тип болезни формируется постепенно. На начальных стадиях у человека появляется болевой синдром в ягодичной области. С течением времени поражается орган зрения из-за воспалительных изменений в передней и задней камерах глаза.
При ризомелическом типе наблюдается преимущественное поражение тазобедренных суставов. При этом болевой синдром усиливается во время движения.
Периферическая форма сопровождается воспалительными изменениями позвонков, коленей и стоп.
Периферический тип характеризуется болевым синдромом в области крестцово-подвздошного сочленения. Патологические изменения в суставах проявляются лишь через несколько лет после появления первичного очага.
Скандинавский тип – к вышеперечисленным изменениям присоединяется поражение межфаланговых суставов конечностей.
Лечение патологии базируется на:
- Устранении болевого синдрома анальгетиками и противовоспалительными средствами;
- Салазопрепараты обладают противомикробным эффектом, что помогает предотвратить присоединение бактериальной инфекции к очагу;
- При неэффективности вышеописанных средств применяются иммунодепрессанты и цитостатики.
В качестве дополнительных методов исследования используются:
- Ультрафорез;
- Лечение парафинами;
- Индуктотермия.
Для повышения защитных сил организма назначается лечебная гимнастика.
Таким образом, двусторонний сакроилеит (болезнь Бехтерева) представляет собой комбинированную патологию, поражающую крестцово-подвздошное сочленение, позвоночник и крупные суставы.
В.Н. Карп, Ю.А. Яшинина, А.Н. Забродский
5-й Центральный военный клинический госпиталь ВВС, г. Красногорск Московской области
Важным симптомом дегенерации диска является "вакуум-феномен" или "вакуум-эффект", проявляющийся наличием пузырьков газа различного размера в толще диска [1]. Газ внутри диска имеет смешанный состав с преобладанием азота. Выпячивания диска при этом часто отсутствуют [6].
Скопление газа в межпозвонковых дисках обычно обнаруживают при компьютерной то-мографии (КТ) [3]. Этот признак плохо визуализируется при МРТ, что обусловлено физической основой метода [4]. При КТ "вакуум-феномен" проявляется очагами воздушной плотности (от -850 до -950 Н) с четкими контурами. При изменении положения тела и нагрузке на позвоночник он не исчезает. 
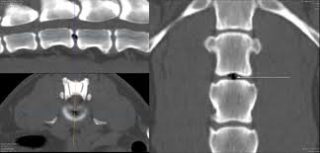
Рис. 1. КТ пояснично-крестцового отдела (L5-S1). В диске L5-S1 визуализируется газовая полость - "вакуум-эффект", а также скопление газа в эпидуральном пространстве справа. 
Рис. 2. МРТ пояснично-крестцового отдела: эпидуральное скопление газа на уровне диска L5-S1 выглядит как мягко-тканное объемное образование (по плотности соответствует жировой ткани), сдавливающее дуральный мешок и корешок, вакуум-эффект визуализируется лишь в структуре диска. Длительное наблюдение за такими больными показывает невозможность значительного уменьшения выраженности "вакуум-феномена" [2, 6]. Некоторые авторы указывают, что подобное скопление газа в эпидуральном пространстве может наблюдаться при грыже диска [3] и является косвенным признаком разрыва задней продольной связки [5]. В этих ситуациях газ помогает визуализации образования, поскольку само выпячивание плохо дифференцируется [1].
В литературе нами не найдено описания неврологической симптоматики, обусловленной скоплением газа в эпидуральном пространстве ("газовой кистой") при отсутствии секвестров грыжи диска, что подтверждено интраоперационно.
Приводим наши наблюдения.
Б о л ь н о й М., 1954 г. р., поступил в нейрохирургическое отделение 5 ЦВКГ ВВС с жалобами на слабость в ногах, онемение обеих стоп и жжение в них, постоянные умеренные боли в пояснично-крестцовом отделе позвоночника, иррадиирующие в обе ноги, больше в левую. Впервые боли в пояснично-крестцовом отделе позвоночника возникли около 11 лет назад после физической нагрузки. Амбулаторное и стационарное лечение с положительным результатом. С декабря 2004 г. без видимой причины стал отмечать усиление болей в пояснично-крестцовом отделе позвоночника, иррадиирующих в ноги. Постепенно развилось онемение и слабость в стопах.
В неврологическом статусе - гипестезия по наружному краю обеих стоп. Коленные рефлексы обычной живости, равномерные, ахилловы - не вызываются. Умеренная слабость подошвенного сгибания обеих стоп. Симптом Ласега слева с угла 45°, справа - с 65°.
При КТ 24.08.05 г. (рис. 1) в диске L5-S1 визуализируется газовая полость - "вакуум-эффект". В эпидуральном пространстве на этом же уровне справа - скопление газа размером 15 х 10 мм, парамедианно слева - подсвязочный мягкоткан-ный компонент с включениями мелких газовых пузырьков. МРТ пояснично-крестцового отдела от 26.08.05 г. (рис. 2) эпидуральное скопление газа на уровне диска L5-S1 выглядит как мягкотканное объемное образование (по плотности соответствует жировой ткани), деформирующее дуральный мешок.
Учитывая клинические проявления, а также данные КТ и МРТ, установлен диагноз: остеохондроз пояснично-крестцового отдела позвоночника, осложненный протрузией диска L5-S1 со скоплением газа в позвоночном канале (эпидурально и подсвязочно), эпидуральным фиброзом с компрессией корешков конского хвоста.
13.09.05 г. выполнена операция: интерламинарный менингорадикулолиз S1 корешка слева, вскрытие подсвязочной "газовой кисты". 
Рис. 3. КТ пояснично-крестцового отдела позвоночника на диске и позвоночном канале.
В ходе операции секвестра не выявлено. Дуральный мешок и S1 корешок окружены уплотненной эпидуральной клетчаткой и фиксированы спайками на диске, не смещаются. Выполнен менингорадикулолиз. После разделения спаек на вентральной поверхности дурального мешка и корешка последний смещен медиально. Диск умеренно выбухает, каменистой плотности. Задняя продольная связка оссифицирована и покрыта рубцово-измененной эпидуральной клетчаткой, которая иссечена. При рассечении задней продольной связки выделились пузырьки газа, напряжение связки уменьшилось. Ревизия позвоночного канала в каудальном и краниальном направлениях и по ходу корешка объемных образований не выявила. Корешок свободен, легко смещается.
В послеоперационном периоде отмечен регресс неврологической симптоматики. Выписан на 10-е сутки после операции с улучшением.
Б о л ь н о й Г., 47 лет, поступил в отделение с жалобами на боли в пояснично-крестцовом отделе позвоночника, иррадиирующие в левую ногу по задне-наружной поверхности, усиливающиеся при движениях.
В неврологическом статусе: снижена сила подошвенного сгибания левой стопы, глубокие рефлексы средней живости, равные, кроме ахилловых и подошвенных слева, которые угнетены. Гипестезия в зоне иннервации L5 и S1 корешков слева. Симптом Ласега справа - 60°, слева - 50°. Слабость мышц левой ягодицы. Перкуссия и пальпация остистых отростков и паравертебраль-ных точек болезненны на уровне L4-5 и L5-S1 слева, там же напряжение мышц. Движения в поясничном отделе ограничены из-за болей. При ходьбе хромает на левую ногу.
В анамнезе операция - интерламинарное удаление секвестров грыжи диска L5-S1 спра-ва (декабрь 1992 г.). Послеоперационный период гладкий. Боли в правой ноге и пояснично-крестцовом отделе позвоночника не беспокоили. 
уровне сегмента L5-S1 с вакуум-эффектом в межпозвонковом
Вышеуказанные жалобы появились за месяц до настоящей госпитализации после подъема тяжестей. Консервативное лечение без эффекта. За 2 нед до госпитализации появилось учащенное мочеиспускание.
При КТ в сегменте L4-5 задняя циркулярная протрузия до 2-3 мм с латерализацией в левую половину позвоночного канала и левое латеральное отверстие. Корешок на этом уровне утолщен. В сегменте L5-S1 выраженные дегенеративные изменения - межпозвонковый диск значительно снижен по высоте, в его структуре определяются пузырьки газа - "вакуум-эффект" (рис. 3). Кроме того, пузырек газа находится в левой половине позвоночного канала в проекции левого нервного корешка под задней продольной связкой, деформируя передне-левый контур дурального мешка, сдавливая корешок. Определяются признаки спондилоартроза.
Установлен диагноз - остеохондроз, спондилоартроз пояснично-крестцового отдела позвоночника, осложненный скоплением газа в подсвязочном пространстве с компрессией S1 корешка и L5 корешковым синдромом слева. Состояние после интерламинарного удаления секвестров грыжи диска L5-S1 справа (1992 г.).
Проведено комплексное консервативное лечение. Эффекта не получено, сохранялась клиника компрессии S1 корешка слева и L5 корешковый синдром слева.
06.05.04 г. операция - гемиламинэктомия L5 слева, вскрытие подсвязочной газовой полости (кисты), компремирующей корешок и дуральный мешок, менингорадикулолиз S1 и L5 корешков. При рассечении задней продольной связки, являвшейся стенкой газовой кисты, выделились пузырьки газа без цвета и запаха. Связка запала, компрессия корешка и дурального мешка устранена. Послеоперационный период гладкий, рана зажила первичным натяжением. Продолжена консервативная терапия. Состояние улучшилось, регресс корешкового синдрома. Движения в конечностях сохранены, сила и тонус хорошие, ходит свободно, фон настроения повысился.
В удовлетворительном состоянии выписан под наблюдение невролога по месту жительства. Был рекомендован контрольный осмотр и курс стационарного консервативного восстановительного лечения через 6 месяцев в нейрохирургическом отделении 5 ЦВКГ ВВС, однако больной не прибыл.
Выводы
1. "Вакуум - феномен" в диске может сопровождаться скоплением газа под задней продольной связкой, вызывая компрессию или раздражение корешков, что требует оперативного вмешательства.
2. Скопление газа эпидурально или подсвязочно не всегда сопровождается грыжей диска.
3. При МРТ "газовая киста" плохо визуализируется, что обусловлено физической основой метода и может быть ошибочно принята за секвестрированную грыжу диска.
4. Методом выбора для диагностики эпидуральной "газовой кисты" является компьютерная томография.
ЛИТЕРАТУРА
1. Компьютерная томография в клинической диагностике. - Габуния Р.И., Колесникова Е.К., М.: "Медицина", 1995, с. 318.
2. Компьютерная томография в диагностике дегенеративных изменений позвоночника. Васильев А.Ю., Витко Н.К., М., Издательский дом "Видар-М", 2000 г., с. 54.
3. Общее руководство по радиологии. Holger Petterson, юбилейная книга NICER 1995, с. 331.
4. Магнитно-резонансная томография спинного мозга и позвоночника. Ахадов Т.А., Панов В.О., Айххофф У., М.,
2000, с. 510.
5. Практическая нейрохирургия. Руководство для врачей под редакцией члена-корр. РАМН Гайдара Б. В., СПб, издательство "Гиппократ", 2002 г., с. 525.
6. Пункционная лазерная вапоризация дегенерированных межпозвонковых дисков. Васильев А.Ю., Казначеев В.М. -
М., 2005, с. 25.
НЕЙРОХИРУРГИЯ, № 3, 2008
В случаях копирования материалов и размещения их на других сайтах, администрация сайта будет поступать согласно с законодательством РФ об авторском праве.
Читайте также:


