Вальгусная деформация большого пальца цито
Многие сталкиваются с такой проблемой, как выросшая косточка сбоку стопы. При этом большой палец отклоняется от своего нормального положения, наклоняясь ближе к остальным пальцам, а косточка выпирает на наружную часть стопы. Такой недуг называется вальгусная деформация первого пальца стопы (или hallux valgus), он чаще других встречается среди всех болезней, связанных со стопой.
Из-за вальгусной деформации человек испытывает большие неудобства – во время ходьбы, обувания, даже находясь без движения: искривленные суставы вызывают болезненность.
Если сразу не получить квалифицированную медицинскую консультацию, то данный недуг перерастет в более серьезные болезни – артрозы, артриты.
По каким причинам появляется вальгусная деформация
Вальгусная деформация, меняющая форму пальцев ног, в просторечье называется шишка на ноге. Провоцируется несколькими причинами, которые условно можно распределить на две группы:
- Наличие причин 1-й группы не обязательно ведёт к появлению вальгуса. Они проявляются лишь в определенных ситуациях, а именно:
- Тесная обувь, каблуки выше 6 см. Длительное пребывание ноги в неудобной, не свойственной ей позе вызывает стойкие искривления, которые и становятся причинами вальгусной деформации основания 1-го пальца стопы;
- наследственность;
- специфика физиологии стоп;
- преклонный возраст;
- поперечное плоскостопие;
- большой вес, оказывающий значительную нагрузку на стопу;
- заболевание артритом.

При артрите развиваются деформации пальцев
- Вторая группа причин непосредственно приводит к патологии первого пальца на ноге. Ими является нарушенный обмен веществ, ослабленные суставы стоп. Все это ведет к неправильному расположению плюсневых костей и выпиранию шишки наружу.
Как проявляется вальгус
Выяснив, что же такое вальгус, разберёмся, какими симптомами сопровождается его развитие.
Основным проявлением данного состояния является вырастающая косточка возле основания большого пальца на ноге. Вначале она едва заметна и не доставляет неудобств. С течением заболевания проявляются другие симптомы.

Вальгусная деформация большого пальца стопы (hallux valgus)
- Выпячивание косточки на боковой поверхности стопы становится все заметнее.
- Появляется боль, отечность, краснота вокруг шишки.
- Происходит valgus (отклонение) первого пальца от его нормального положения в сторону, уменьшается его двигательная активность.
- Возникают мозоли.
- Присутствуют некомфортные ощущения во время движения.
Формы
Первая фаланга стопы при этой болезни деформируется постепенно, проходя несколько стадий. Учитывая это, valgus разделяют по степеням, которые различаются между собой углом наклона кости вбок. Выделяют 4 степени вальгусной деформации большого пальца стопы.
- Начальная стадия, при которой не чувствуется никаких неприятных ощущений, палец отклоняется на 15 градусов.
- Отклонение пальца составляет больше 20 градусов, визуально видны признаки деформации, появляется боль.
- Угол отклонения свыше 30 градусов. Расположенные рядом пальцы также подвергаются искривлению. Движения становятся ограниченными.
- Фаланги поворачиваются на 50 градусов. Изменения захватывают всю стопу, боли присутствуют постоянно.

Ортопедический бандаж для косточки на большом пальце ноги
При двух первых степенях помогут интенсивные профилактические мероприятия. На последующих стадиях требуется безотлагательное лечение.
Вальгусная деформация стопы в детском возрасте
Вальгусная деформация первого пальца стопы у детей выражается плоскостопием. К признакам, указывающим на недуг, относится отказ от активных игр, быстрая усталость, боли в ножках при прогулках на большие расстояния, выворачивание пятки к наружной стороне стопы. Важно вовремя заметить эти признаки и начать лечение по рекомендациям врачей.
При вальгусной деформации нужно показать детям, как правильно стоять, – для этого следует держать ноги вместе, тогда стопа не будет перегружена. Гулять в это время стоит меньше. Для исправления положения ног детей привлекают к активным занятиям: плаванию, футболу, катанию на велосипеде. Можно предложить походить босиком по разнообразной поверхности (трава, песок, мелкие камешки).
Врач предписывает ортопедическую обувь, специальный массаж стоп, ЛФК. Все указания доктора нужно выполнять систематически. Если эти меры не помогают, тогда проводят хирургическое вмешательство.

Гимнастика и упражнения при вальгусной деформации стопы у детей
Как развивается вальгус
Развитие болезни характеризуется все большим промежутком между плюсневыми костями. Деформация большого пальца на ноге вызывается сдвигом первого плюсневого сустава в сторону. Внешне valgus выглядит как поворот пальца в сторону близлежащих суставов, а снаружи увеличивается шишка. Она мешает носить обувь, которая сдавливает нарост, сопровождающийся воспалением в суставе плюсны.
Испытывая регулярное сдавливание, изменяются и костные ткани вокруг головки косточки: они отекают, болят, чутко реагируют на прикосновения.
Ненормальное размещение косточек пальца приводит к раннему истиранию суставов, повреждению хрящевидной ткани, увеличению в размерах костной субстанции. Постоянный рост косточки большого пальца ноги вызывает все большее её травмирование и усугубление недуга.

Упражнения для стоп при вальгусной деформации
К кому обратиться за помощью
При выявлении вальгусной деформации стоит посетить врача, который назначит подходящий метод лечения, чтобы исправить valgus. В домашних условиях справиться с этой проблемой не получится. Проконсультироваться необходимо у ортопеда, травматолога или хирурга. Также нужно побывать у терапевта, который поможет разобраться в причинах заболевания.
Такой комплексный подход – это шаг к успешному исходу в борьбе с недугом и избавлению от дискомфорта.
Как диагностируют заболевание
Для диагностики вальгусной деформации проводят осмотр пациента, беседуют с ним, назначают дополнительное обследование.
В ходе опроса подробно выясняют, что беспокоит больного. Ведь болезненность в области большого пальца может возникать не только при данной патологии. Уточняют моменты, когда именно возникают боли, были ли травмы стопы, есть ли генетическая предрасположенность, другие заболевания.

Вальгусной деформации стопы, ортопедические стельки по уходу за ногами

При осмотре особый акцент делается на походке человека, определяется размещение первого пальца относительно соседних. Осмотру подвергают всю стопу, поверхность кожи. Определяются двигательные возможности больного пальца.
Дополнительно назначают проведение рентгеновского исследования. Его результаты позволяют увидеть имеющиеся патологии на стопе, выяснить стадию искривления. Также может понадобиться проведение УЗИ, чтобы проверить систему кровотока стопы. При необходимости операции потребуются анализы мочи и крови.
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.

Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.

При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.

Упражнения для стоп при вальгусной деформации: комплексы и правила
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Реабилитация
После операционного вмешательства больной может сначала только выполнять движения пальцами, вставать на ноги спустя 10 суток, при этом не наступать на прооперированную часть. Для ходьбы необходимо в это время пользоваться туфлями Барука.
Через 2-3 дня прооперированного по поводу вальгусной деформации выписывают. Если накладывались швы, которые не рассасываются, то их снятие проводят через 2 недели.
В повседневной жизни после операции пациенту для ходьбы необходимо пользоваться ортопедическими стельками не менее 3 месяцев. Высокий каблук (здесь есть строгое ограничение до 6 см) в первое время носить запрещено, не менее, чем полгода.
Профилактика
Важную роль играет профилактика вальгусной деформации стопы
- В первую очередь нужно заботиться о комфортной обуви, не лишним будет использование ортопедических стелек.
- Необходимо следить за сбалансированностью питания, поддерживать вес в норме.
- Выполнять цикл гимнастических упражнений для повышения тонуса в конечностях.
- Обращать внимание на первые проявления вальгуса и не медлить с посещением врача.
Все эти простые правила помогут предотвратить развитие болезни.
Вальгусная деформация большого пальца характеризуется целым рядом сопутствующих изменений, имеющих значение для понимания сущности указанной патологии и разработки патогенетически обоснованных методов лечения. Кроме вальгусного отклонения большого пальца, заболевание включает деформирующий артроз плюснефаланговых суставов, хронический бурсит, экзостозы головки I плюсневой кости, поперечную распластанность стопы, внутреннее (варусное), а в ряде случаев и пронационное отклонение I плюсневой кости. Особенно неблагоприятным для больного при данной патологии является снижение опорной способности передневнутреннего отдела стопы, возникающее после соскальзывания головки I плюсневой кости с медиальной сесамовидной косточки, расположенной под наружным краем суставной поверхности головки. В результате этого нагрузка переносится на головки средних плюсневых костей. На подошвенной поверхности и в проекциях последних образуются натоптыши, омозолелости, затрудняющие ходьбу из-за резкой болезненности.
Для оперативного лечения поперечно-распластанных стоп с вальгусным отклонением I пальца в настоящее время предложено более 200 способов и их модификаций. В клинической практике широкое распространение получили 8—10 оперативных методик, которые многие хирурги применяют без учета тяжести заболевания и характера патологии плюснефалангового сустава.
В большинстве случаев они устраняют один-два компонента деформации и оставляют без внимания другие изменения.
К подобным операциям относятся резекция экзостоза на боковой поверхности головки I плюсневой кости (операция Шеде), резекция проксимального участка проксимальной фаланги большого пальца (операция Брандеса), резекция головки I плюсневой кости (операция Вредена—Мэйо), деротационная остеотомия I плюсневой кости и аддукторотенотомия (операция Воронцова), резекция головки I плюсневой кости с иссечением трапеции, обращенной основанием в медиальную сторону, и сохранением хрящевой поверхности головки (операция Бома),'остеотомия проксимальнее головки с последующим поворотом ее (операция Чаклина), окончатая остеотомия в дистальном отделе I плюсневой кости (операция Кочева), иссечение клина из головки I плюсневой кости с перемещением его на место остеотомии основания I плюсневой кости (операция Логрошино), косая остеотомия диафиза I плюсневой кости (операция Лудлоффа) и др. Некоторые из названных операций признаны антифизиологичными и даже калечащими (резекция головки I плюсневой кости с удалением сесамовидных костей, избыточная резекция дистальной половины I плюсневой кости), ряд других — малоэффективными (операции, укорачивающие I плюсневую кость). Отдельные операции имеют значение как компоненты реконструктивной операции, направленной не только на устранение деформации большого пальца, но и на перестройку всего переднего отдела стопы (операции Шеде, Брандеса, Воронцова).
При выборе способа лечения вальгусной деформации большого пальца необходимо учитывать, что простота оперативного вмешательства и надежность получения хороших результатов не всегда сочетаются друг с другом. Удовлетворительный ближайший косметический результат после несложных операций, предусматривающих полную или частичную резекцию головки I плюсневой кости, часто оборачивается для больного спустя несколько лет тяжелыми вторичными деформациями и нарушениями функции всей нижней конечности.
Такие больные нуждаются в восстановлении опорной функции передневнутренней части стопы чаще всего путем удлинения I плюсневой кости. При дефекте головки и части диафиза I плюсневой кости следует производить остеосинтез оставшейся I плюсневой кости с проксимальной фалангой большого пальца. Благодаря этому функцию плюснефалангового сустава на себя берет межфаланговый сустав большого пальца. Известны разные методы оперативной реконструкции переднего отдела стопы при вальгусной деформации I пальца.
По методике, принятой в ЦИТО, деформация устраняется путем удаления костно-хрящевых разрастаний по медиальному краю головки I плюсневой кости, резекции 1 /3 основания проксимальной фаланги I пальца (операция Шеде—Брандеса), поднадкостничной поперечной остеотомии основания I плюсневой кости, внедрения между фрагментами на месте остеотомии костного клина из резецированного основания проксимальной фаланги большого пальца, образования подошвенной поперечной связки сетчатой лавсановой лентой в виде восьмерки по Климову.
Техника этой операции следующая
Следующий этап операции — коррекция положения I плюсневой кости. Поднадкостнично с трех сторон (внутренней, подошвенной и тыльной) обнажают проксимальный отдел кости и, отступя 12—15 мм от клиноплюсневого сустава, производят поперечную остеотомию без пересечения латеральной пластинки коркового вещества. В расщеп кости между фрагментами внедряют клин, сформированный из резецированного участка проксимальной фаланги. Основание клина должно быть обращено кнутри. Благодаря этому плюсневая кость принимает нормальное положение.
Г.Н.Крамаренко и И.С.Истомина (1981) на основании опыта лечения 776 больных с поперечно-распластанными стопами и вальгуеной деформацией I пальца по принятой в ЦИТО методике сообщают о следующих результатах: хороший исход получен у 81,8 % больных, удовлетворительный — у 15,8 %, неудовлетворительный — у 2,4 %. Каждое третье осложнение, отмеченное авторами, характеризовалось переломом V плюсневой кости. Поэтому в последние годы многие хирурги отказались от указанного способа устранения поперечной распластанности стоп. Среди существующих методов оперативной коррекции поперечно-распластанной стопы с вальгусной деформацией I пальца наиболее обоснованной считается операция Коржа—Яременко.
Техника операции следующая
Под проводниковой или внутрикостной анестезией по тыльной поверхности стопы в области проекции сухожилия длинного разгибателя IV пальца делают два кожных разреза длиной до 1 см: один у основания IV пальца, другой у места отхождения сухожилия, кпереди от голеностопного сустава. После отсечения в указанных местах сухожилие извлекают и временно заворачивают во влажную салфетку и в дальнейшем используют в качестве стяжки. Разгибание пальца в дальнейшем будет осуществляться за счет короткого разгибателя.
Затем наружным разрезом, не вскрывая капсулы плюснефалангового сустава, обнажают головку V плюсневой кости. С помощью сверла диаметром 3—3,2 мм производят туннелизацию всех плюсневых костей. Сверло проводят через головку V плюсневой кости, шейки IV, III и II плюсневых костей и головку I плюсневой кости. Через сформированные каналы в костях проводят трансплантат. Концы сухожилия подшивают к надкостнице I и V плюсневых костей кетгутовыми швами. У детей старшего возраста с выраженной распластанностью стоп в качестве стяжки М.С.Шапиро (1987) рекомендует применять консервированные аллосухожилия.
Как самостоятельная операция коррекция поперечно-распластанной стопы применяется редко, так как она способна предупредить деформацию, но не устранить ее полностью. По показаниям она должна быть дополнена исправлением всех имеющихся компонентов деформации.
Продолжительность иммобилизации после выполнения реконструктивных операций на стопе зависит от уровня остеотомии I плюсневой кости и особенностей ее выполнения.
Сроком иммобилизации в 4 нед можно ограничиться лишь в случае, когда остеотомия произведена в пределах основания плюсневой кости, отступя 12—15 мм от клиноплюсневого сустава без пересечения латеральной пластинки коркового вещества. При остеотомии, осуществленной в области диафиза, продолжительность иммобилизации должна быть не менее 2 мес. Иммобилизацию прекращают после рентгенологически установленной консолидации в области остеотомии.
В качестве средств долечивания после прекращения иммобилизации необходимо предусмотреть назначение больным корригирующих приспособлений и ортопедической обуви, изготовленной с учетом деформации других отделов стоп: продольного плоскостопия, вальгусной установки стоп. В любом случае больным назначают ношение супинатора с выкладкой продольного и поперечного свода в течение года после операций.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
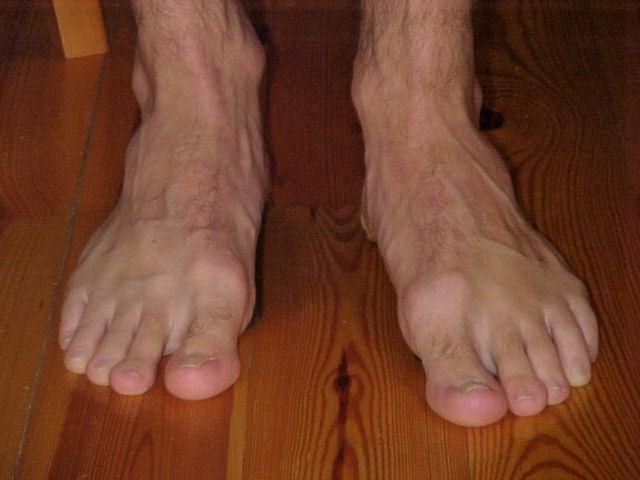
Болит косточка на большом пальце причины
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
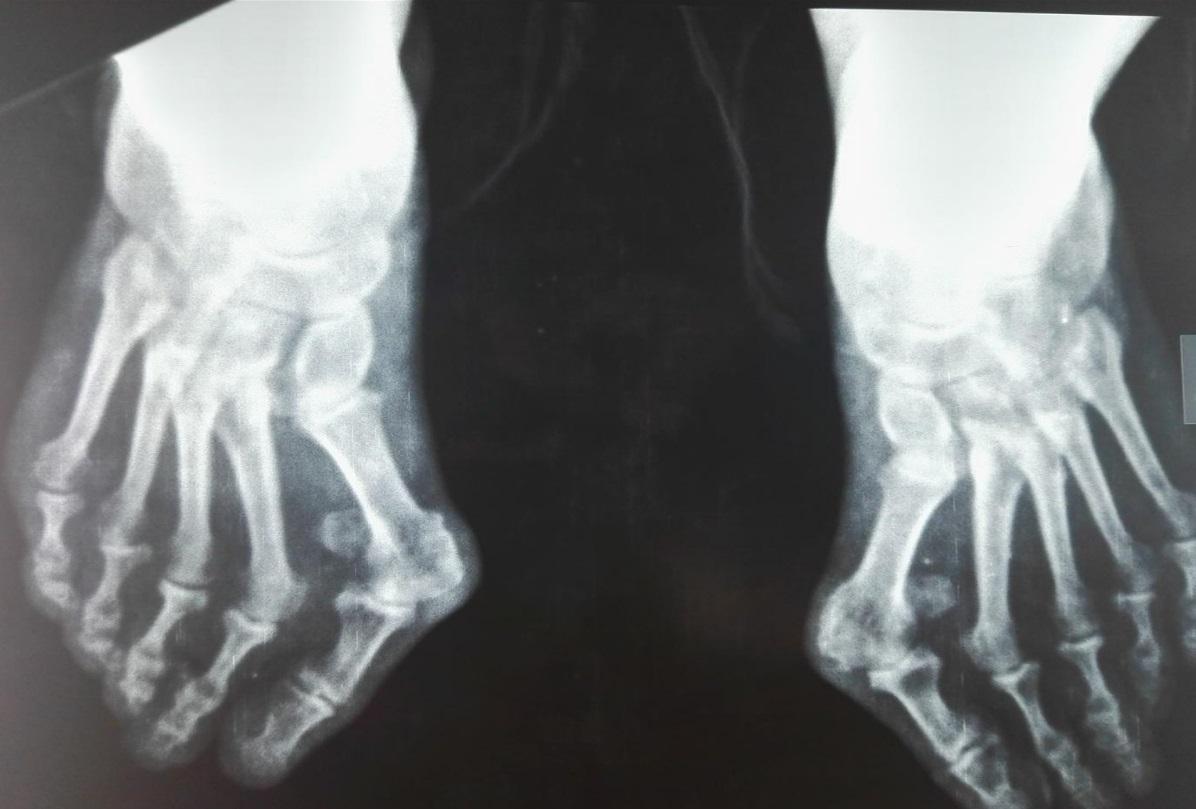
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Вальгусная деформация стопы
Так почему же возникает данная проблема со стопой:
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
Как избавиться от вальгуса в домашних условиях
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
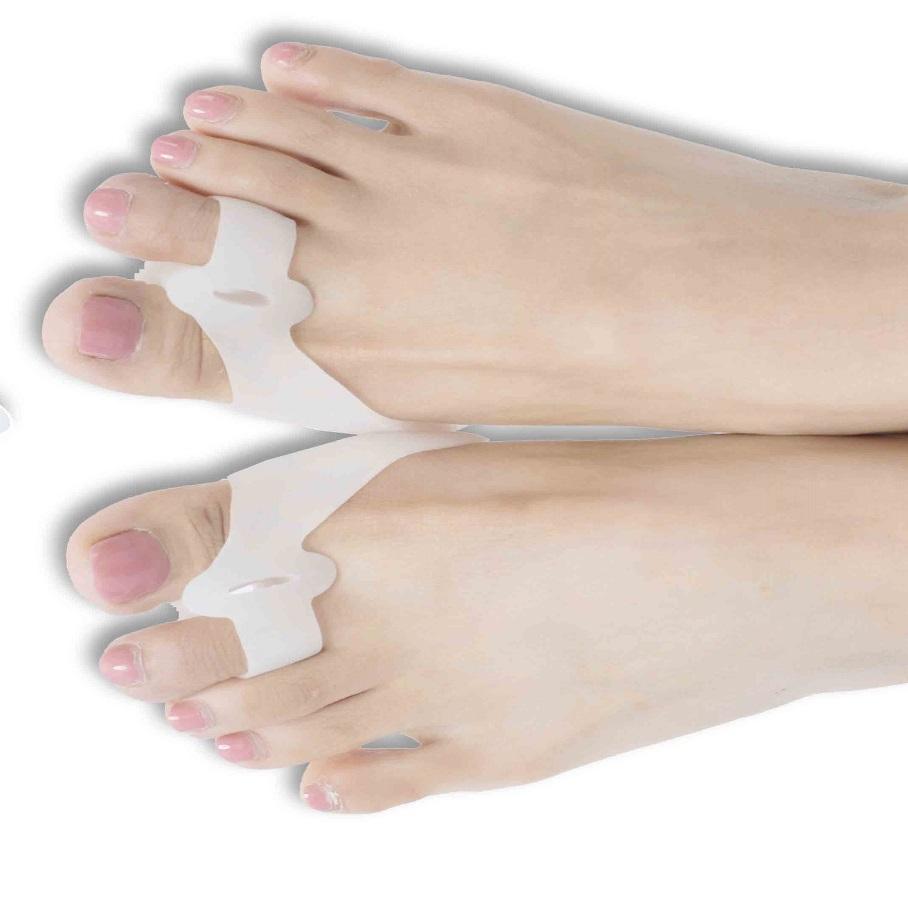
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
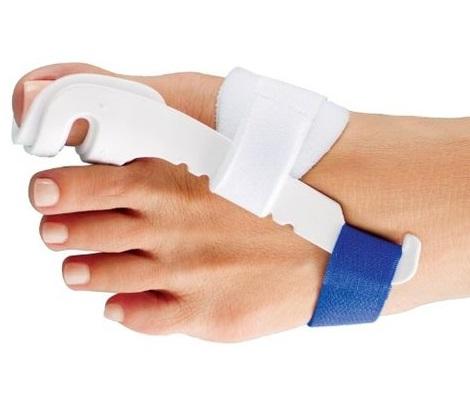
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
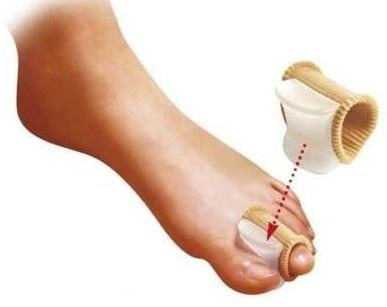
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
Экзостоз или косточка на большом пальце ноги, возникающая в области первого плюсне-фалангового сустава, является довольно распространенной проблемой в современном мире. Данная патология представляет собой не только эстетический дефект, но в некоторых случаях снижает качество жизни человека, нарушая функцию сустава и инициируя возникновение болевых ощущений.

В подавляющем большинстве случаев патология не поддается консервативным методам коррекции и нуждается в хирургическом вмешательстве.
Косточка на ноге большого пальца
Сустав от чрезмерных нагрузок искривляется и отклоняется в сторону, что приводит, в свою очередь, к деформации костей и потере стопой возможности полноценно выполнять свои функции.

Лечение косточки без операции
Консервативное лечение имеет место при деформации первого плюсне – фалангового сустава первой степени (угол отклонения большого пальца менее 25).
Пациентам рекомендуют:
- снизить вес для уменьшения статической нагрузки на нижние конечности;
- лечебную физкультуру (специальные упражнения на заднюю группу мышц голеней и мышцы и связки стопы);
- ношение ортопедической обуви для исключения статической нагрузки на суставы;
- использование вкладышей между первым и вторым пальцами для исключения дальнейшего отклонения первого пальца.
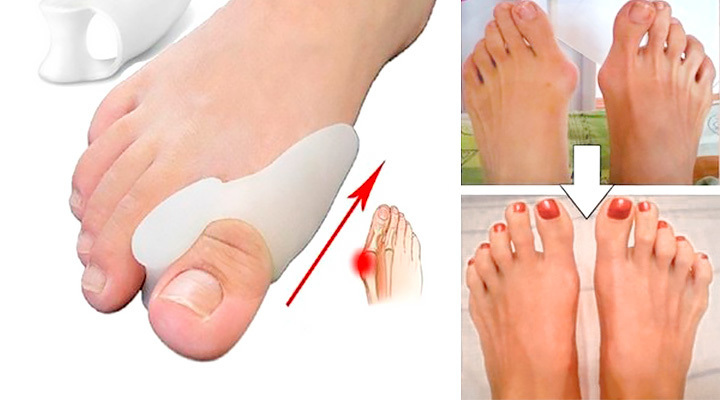
Далеко не всегда удается вылечить выльгусную деформацию послностью. В случае неэффективности консервативных методов лечения следует склониться в сторону оперативного вмешательства. Исправление и выпрямление стопы полностью возможно только с помощью хирургического вмешательства.
Показания к проведению операции
Операция показана, если присутствуют данные признаки:
- выраженный болевой синдром (возникает не только при движении,но даже в состоянии покоя);
- угол отклонения большого пальца 35 0 и более;
- нарушение функции сустава (трудности при ходьбе);
- развитие воспалительного процесса (определяется зона гиперемии и отека кожи в области проекции сустава);
- имеется стадия деформации соседних пальцев стопы (молоткообразная второго пальца стопы).

Противопоказания
Существует и ряд противопоказаний к оперативному лечению, как правило связанных с наследственными или тяжелыми приобретенными заболеваниями:
- наличие сахарного диабета;
- нарушения жирового обмена 3 степени;
- коагулопатии, тромбофилии (наследственные и приобретенные);
- тяжелая соматическая патология;
- тромбофлебит;
- трофические изменения в области проекции сустава, нарушение иннервации и кровоснабжения стопы.
Как подготовиться к операции?
Перед оперативным вмешательством пациенту предстоит следующий спектр обследования:
- общеклинический минимум (наличие общего анализа крови, мочи, биохимия крови, кровь на RW,ВИЧ, вирусные гепатиты, определение группы крови и резус-фактора);
- флюорография;
- ЭКГ;
- рентгенография стоп в двух проекциях (для уточнения степени тяжести заболевания и определения дополнительных деформаций);
- МРТ, КТ (в качестве дополнительных методов обследования в случае неинформативности вышеописанных).

Оперативные вмешательства при данной патологии разделяются на малоинвазивные (не требующие иссечения большого объема тканей) и реконструктивные (достаточные по объему и более травматичные методики).
Данные методики имеют ряд преимуществ по сравнению с традиционными. Период заживления сокращается, риск осложнений после операции также уменьшается.
Специальный лазер позволяет удалить экзостоз тонкими слоями, сохраняя подвижность сустава без предварительного рассечения кожи и мягких тканей. В отличие от традиционных методик лазерный способ удаления куда менее травматичен и не требует длительной реабилитации.
Данная методика используется при небольших деформациях первого пальца стопы и отсутствии других осложнений.
Перкутанная остеотомия – одна из новых методик, недавно применяемая в хирургии стопы (около 10 последних лет).
К достоинствам данного метода можно отнести малую травматичность, отличный косметический эффект (послеоперационные рубцы маловыраженны), практически отсутствует болевой синдром и значительно короче период восстановления.
Методом обезболивания является эпидуральная анестезия, куда реже проводят обезболивание раствором лидокаина.
Операция проводится таким образом:
- Предварительно совершается прокол кожи и иссекаются послойно мягкие ткани.
- Используя специальный бур, хирург создаёт отверстие в кости плюсны стопы диаметром 3 мм, далее в отверстие вводится спица.
- С противоположной стороны устанавливается спица с винтом размером 2 мм.
- В результате их сочетанного воздействия меняется положение кости вдоль оси.
В восстановительном периоде рекомендуется ношение повязки в течение двух дней. Рентген-контроль необходим после удаления спиц.
Данные методики также применяются в случаях, когда имеются показания для их применения.
Резекция экостоза производится так:
- Операция производится под инфильтрационной анестезией раствором новокаина после предварительной обработки кожи в месте инъекции йодопироном.
- Производится размер длиной 4-5 см с рассечением кожи и мягких тканей до костной.
- Костная деформация разбивается специальным инструментом — долотом, поверхности полируются.
- Ткани затем послойно восстанавливаются.
- Между первым и вторым пальцами стопы в конце фиксируется жёсткий валик.
- Стопа фиксируется шиной в определённом положении.
Остеотомия первой кости плюсны (по Хохману)
Операция по Хохману проходит так:
- Под инфильтрационной анестезией новокаином хирург делает разрез в области проекции сустава, затем убирает суставную сумку в области костного выроста.
- Далее надсекает сухожилие, закрепляющееся к первой фаланге.
- В плюсневой кости с помощью долота резецируется клиновидный участок, что позволяет выравнивать ось сустава.
- После этого участки кости плотно закрепляются между собой пластинкой для лучшей фиксации кости вдоль оси.
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой повязкой (приблизительно на 3 недели).
- Под обезболиванием раствором лидокаина осуществляется разрез кожи с подошвенной стороны стопы.
- Затем отделяется приводящая мышца первого пальца, которая прикрепляется своим сухожилием к фаланге первого пальца.
- Её надсекают, укорачивают и подшивают к первой кости плюсны (под действием натяжения деформированный сустав впоследствии выпрямляется).
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой лонгетой в течение 3 недель.

Данная методика является модификацией остеотомии. Также производится иссечение клиновидного участка первой кости плюсны, затем полость замещается аутотрансплантатом (субстратом служит сухожилие).
Производится фиксация кости двумя спицами, которые впоследствии удаляются, также производится укорочение одного из сухожилий, которое зафиксирует кость вдоль оси. Стопа в таком положении находится в течение месяца.

Смысл методики заключается в замене пораженного сустава имплантатом, что способствует в дальнейшем полному восстановлению функции сустава, устранению болевого синдрома.
При симптоматической коррекции хирург удаляет часть костного выступа, возвращая палец в физиологическое положение. После данной операции человек быстро реабилитируется, однако не исключены рецидивы.
При радикальных операциях производится коррекция всей проблемной зоны стопы, а не конкретно кости или сустава. По ходу операции к первой плюсневой кости подшивается сухожилие приводящей мышцы большого пальца. Таким образом, мышца не удерживает палец в отклоненном положении, угол между костями меняется в меньшую сторону, а свод принимает постепенно свою прежнюю форму.

Рецидивы при таком вмешательстве сводятся к минимуму, но период реабилитации длительный и болезненный.
Восстановление и реабилитация
Объем и длительность реабилитационных мероприятий напрямую зависит от разновидности хирургических вмешательств. При вмешательствах исключительно на костях плюсны необходима фиксация сустава сроком до 4 недель (миниинвазивные методы являются исключением), если операция захватывает смежные пространства – иммобилизация до 12 недель.
Заживать кости и суставы будут в среднем 1-2 месяца. Ношение специальных фиксирующих средств и соблюдение рекомендаций врача поможет ускорить этот процесс.
Общие рекомендации для послеоперационного периода, чтобы избавиться от риска осложнений:

Осложнения после вмешательства
К сожалению, в процессе оперативного вмешательства не всегда удается избежать технических погрешностей, что приводит к некоторым типичным осложнениям в раннем послеоперационном периоде.
К ним относятся такие последствия:
- вторичное инфицирование — возникает при нарушениях правил асептики и антисептики, наличии у больного сопутствующей патологии, очагов хронической инфекции (сцельюпрофилактикиназначаетсякурсантибиотиков, противовоспалительная терапия);
- рецидив (при неправильно выбранном методе лечения в конкретной клинической ситуации, при несвоевременной реабилитации);
- болевой синдром при двигательной активности (сустав может болеть из-за некорректного положения винта);
- контрактура плюсне-фалангового сустава (значительное ограничение подвижности) – при несвоевременной реабилитации, некорректном выполнении физических упражнений в восстановительном периоде или же их отсутствия (необходимо делать легкие физические упражнения с 4-5 дня во избежание подобного осложнения);
- нарушение кожной и тактильной чувствительности (может быть вариантом нормы, так как во время операции пересекаются некоторые поверхностные веточки чувствительных нервов, полное восстановление происходит около девяти месяцев) – необходим своевременный курс ЛФК, физиолечение, прием нейропротекторов.
Боль, онемение и отеки после оперативного лечения
Болевой синдром, отечность и легкое онемение в пальцах нижних конечностей могут проявиться в течение нескольких дней после операции, как ответ на травматизацию тканей. Данное состояние является вариантом нормы, по прошествии времени нога постепенно станет меньше неметь и опухать.
Снять боль и отеки помогут следующие процедуры:
- В первую неделю необходима симптоматическая терапия данных состояний: Кеторолак 3% 2,0 в/м или Трамадол 2% 2,0 в/м при болях первые 2 суток.
- В качестве противовоспалительной терапии – Найз 100 мг 2 р/д внутрь, местно – гель Диклофенак 5% 2 р/д.
- Физиолечение (амплипульстерапия, лазеротерапия, УВЧ-терапия, лечебный массаж).
- Необходимо разрабатывать ногу, делать легкие физические упражнения сразу после операции (шевеление пальцами, сгибание и разгибание в суставах, поочередное поднимание ног).
Иногда чувство онемения после оперативного лечения можно расценивать как нарушение кожной чувствительности, связанной с техническими погрешностями во время операции, тогда необходимо более тщательное наблюдение за пациентом, так как его восстановительный период потребует большее количество времени и лечебных мероприятий.
Как сделать операцию бесплатно?
Оперативное лечение по показаниям реализуется бесплатно по квоте. Направление в лечебное учреждение, имеющее лицензию на данный вид деятельности, дает врач-травматолог поликлиники по месту жительства больного.
Чтобы сделать операцию, пациенту необходимо будет пройти ряд медицинских исследований, по результатам которых доктор принимает решение о направлении документов больного на рассмотрение комиссией органа управления здравоохранения субъекта РФ.

Перечень документов в больницу должен включать:
- результаты проведённого лечения;
- согласие пациента;
- копию паспортных данных;
- СНИЛС;
- копию полиса ОМС и ИНН.
После принятия решения в пользу больного комиссия направит всю необходимую документацию в профильное лечебное учреждение и соответствующие специалисты по данному профилю уже назначат окончательную дату операции.
Где делают операции по коррекции косточки лазером в Москве и Санкт-Петербурге?
Платное медицинское обслуживание предлагают следующие клиники:
Средняя стоимость операции в Москве и регионах России
В стоимость лечения входит обезболивание, перевязки, консультации врачей и непосредственно само вмешательство.
| Вид хирургической коррекции стопы | Средняя стоимость в г. Москва (руб.) | Средняя стоимость в регионах России (руб.) |
| Вальгусная деформация 1 пальца стопы 1 степени сложности | 28 000 | 20 000 |
| Вальгусная деформация 1 пальца стопы 2 степени сложности | 48 000 | 25 000 |
| Вальгусная деформация 1 пальца стопы 3 степени сложности | 56 000 | 30 000 |
| Устранение молоткообразной деформации 2 пальца стопы | 25 000 | 20 000 |
Отзывы пациентов об операции на косточке



Плюсы и минусы операции
В целом, исходя из отзывов пациентов, можно смело заверить, что операция по коррекции Hallus Valgus является отличным способом нивелирования косметического дефекта стопы и позволяет пациентам значительно улучшить качество жизни (устранить болевой синдром, получить возможность свободно передвигаться).
Отрицательными моментами после оперативного вмешательства являются:
- длительный восстановительный период;
- болевые ощущения и отек после операции;
- потеря трудоспособности на 1-2 месяца.
Принимать решение об операции необходимо исходя из рекомендаций лечащего врача, для уверенности можно проконсультироваться с несколькими специалистами.
Читайте также:


