Вальгусная деформация келлера при вальгусной деформации 1 го пальца

Hallux Valgus — латинский термин, применяемый при наличии патологического отклонения первого пальца стопы кнаружи.
Данная деформация переднего отдела стопы — hallux valgus довольно широко распространена среди женщин, однако может встречаться и у мужчин.
Как исключение встречают врождённый Hallux вальгус у маленьких детей и посттравматический Hallux вальгус. Частота распространения Hallux вальгус, по данным массового обследования взрослого населения, колеблется от 7 до 71% и зависит от пола, возраста, социальных, климатических факторов, а также от методики обследования.
Деформация часто бывает двусторонней, встречается преимущественно у женщин. Среди городского населения Hallux вальгус встречается чаще, чем у жителей села.
- Hallux Valgus
- Причины Hallux Valgus
- Патогенез Hallux Valgus
- Степени Hallux Valgus
- Клиническая картина
- Лечение Hallux Valgus
- Операции при Hallux Valgus
Причины Hallux Valgus
Причин развития данной деформации достаточно много. Наиболее часто встречается наследственный характер заболевания. В основе вальгусного отклонения первого пальца стопы лежит развитие продольно-поперечного плоскостопия, т.е. уплощения продольного и поперечного сводов стопы, что резко нарушает биомеханические взаимоотношения в суставах всей стопы при ходьбе и запускает цепь патологических процессов, что в свою очередь приводит, в начале, к развитию компенсационных процессов, затем — декомпенсации.
Развитию деформации переднего отдела стопы способствуют, так называемые, предрасполагающие факторы, к которым наиболее часто относится:
- избыточный вес,
- ношение узкой обуви на высоком каблуке,
- длительные статические нагрузки на стопы и т.д.
Поскольку поперечное плоскостопие — основная причина Hallux вальгус, вопросы этиологии и лечения этих деформаций неразрывно связаны.
Причины поперечного плоскостопия и Hallux Valgus условно можно разделить на внутренние и внешние. Среди первых важное значение принадлежит факторам наследственного предрасположения и индивидуальным; к ним относятся конституциональная слабость связочно-мышечного аппарата, анатомические особенности, признаки дисплазии (добавочные плюсневые кости, недоразвитые плюсневые кости, чрезмерная скошенность щели между I плюсневой и I клиновидной костями, нарушения пальцевой дуги и другие).
Однако наследственная предрасположенность приводит к развитию деформации только при наличии внешних факторов; к ним относятся длительное пребывание на ногах лиц некоторых профессий, постоянное ношение тяжестей, длительное ношение нерациональных моделей обуви (с узкими носками и высокими каблуками) и другие.
Патогенез Hallux Valgus

Распластывание переднего отдела стопы при поперечном плоскостопии вызывает приведение и наружную ротацию I плюсневой кости. Вследствие этого m. abductor hallucis смещается в подошвенную сторону и выполняет функции сгибательной мышцы большого пальца, а отводящая функция этой мышцы частично или полностью утрачивается.
В результате имеет место преобладание т. abductor hallucis и отклонение большого пальца кнаружи.
При отклонении I плюсневой кости внутрь большой палец не следует за плюсневой костью, так как при осуществлении второй фазы шага при каждом перекате стопы он упирается в почву преимущественно своим внутренним краем и оттесняется кнаружи. Способствует этому и внутренняя скошенная боковая поверхность носка обуви.
Чем больше большой палец отклоняется кнаружи, тем больше укорачиваются его разгибатели и сгибатели, смещаясь кнаружи от своей продольной оси. Укороченные и смещённые мышцы большого пальца отклоняют ещё больше его дистальный отдел кнаружи, что может привести к подвывиху и даже вывиху пальца.
Патологическая анатомия. I плюсневая кость отклонена медиально и ротирована кнаружи. Сумка I плюсне-фалангового сустава растянута на внутренней стороне и сморщена на наружной.
Подошвенный апоневроз в передней части стопы растянут, дряблый. Сухожилия m. extensor hallucis longus, m. flexor hallucis longus вместе со смещённым большим пальцем, сумкой сустава, апоневротическим влагалищем и сесамовидными костями, а также m. flexor hallucis brevis и обе головки m. adductor hallucis смещены латерально, a m. abductor hallucis — в подошвенную сторону. В головке I плюсневой кости могут наблюдаться явления деформирующего остеоартроза в виде дистрофических изменений костной ткани и хряща.
Степени Hallux Valgus
Различают несколько степеней Hallux valgus. Степень вальгусной деформации определяется путем изменения угла между первым пальцем стопы и первой плюсневой костью — Hallux valgus angle. Важной величиной для определения степени Hallux valgus является и так называемый межплюсневый угол (Intermetatarsal angle), — угол между первой и второй плюсневыми костями. В зависимости от величин данных углов различают. 3 степени вальгусного отклонения первого пальца — Hallux valgus
На представленной таблице представлены значения углов и степень вальгусной деформации первого пальца ей соответствующая:
| I степень | II степень | III степень |
|---|---|---|
| Межплюсневый угол (Intermetatarsal angle) | 18° | |
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) | 25° | >35° |
Клиническая картина

Каждая степень Hallux Valgus имеет свои клинические проявления. Основным симптомом проявления вальгусной деформации является отклонение первого пальца кнаружи — Hallux Valgus. Больных также беспокоит боль в области первого плюсне-фалангового сустава, где они отмечают увеличивающуюся косточку, отек сустава, покраснение кожи в области данного сустава. В дальнейшем формируется, так называемая поперечно-распластанная стопа, которая не способна выполнять функцию амортизатора веса тела. Таким образом, развивается стойкая патологическая деформация переднего отдела стопы.
От степени деформации и клинических проявлений безусловно зависит тактика и подходы к лечению Hallux Valgus.
Начало заболевания постепенное, течение длительное.
Появившаяся деформация склонна к прогрессированию. Степень выраженности деформации определяется величиной угла латерального отклонения большого пальца по контурограмме (обчерку стопы) или рентгенограмме стопы. Проводится касательная к внутреннему контуру стопы и контуру большого пальца. Угол между касательными характеризует степень отклонения.
Первая степень — отклонение большого пальца кнаружи на 20—29°; I плюсневая кость отклонена медиально с выступанием головки; утомляемость ног; признаки поперечного плоскостопия.
Вторая степень — угол отклонения большого пальца — 30—39°; боли носят постоянный характер; над головкой I плюсневой кости омозолелость, бурсит; выражено поперечное плоскостопие формируются молоткообразные пальцы.
Третья степень — большой палец отклонён на 40° и более и располагается над или под II пальцем и ротирован внутрь; рецидивирующие бурситы в области головки I плюсневой кости; резко выражено поперечное плоскостопие, молоткообразные пальцы. Резко выраженная, запущенная деформация может привести к инвалидности.

Рентгенологическое исследование позволяет распознать Hallux вальгус и его степень, проследить за течением заболевания под влиянием консервативного и хирургического лечения.
В норме фаланги большого пальца по отношению к продольной оси I плюсневой кости расположены под небольшим углом. При поперечном распластывании стопы большой палец отклоняется кнаружи, а I плюсневая кость — кнутри.
Величина отклонения большого пальца пропорциональна степени смещения плюсневой кости кнутри. Вследствие смещения большого пальца наступает подвывих в плюсне-фаланговом сочленении и ротация I плюсневой кости кнаружи.
Одновременно с отклонением большого пальца и I плюсневой кости происходит смещение сесамовидных костей. Для определения величины отклонения костей, образующих I плюсне-фаланговое сочленение, производят рентгенографию переднего отдела стопы в прямой подошвенной проекции при положении больного лёжа и стоя. Разница в степени отклонения костей при ненагруженной и нагруженной стопе указывает на функциональную недостаточность её.
Следствием Hallux вальгус является развитие деформирующего артроза в I плюсне-фаланговом сочленении, проявляющегося сужением суставной щели, субхондральным склерозом суставных поверхностей костей и развитием в них очагов кистозной перестройки и зон локального остеопороза (смотри). Аналогичные изменения затем возникают и в других плюсне-фаланговых сочленениях и могут сопровождаться вывихами и подвывихами фаланг пальцев.
Лечение Hallux Valgus

В большинстве случаев, при начальных стадиях заболевания, первым вариантом лечения Hallux Valgus является консервативное лечение, которое включает в себя:
Среди медикаментозного лечения часто применяются препараты из группы нестероидных противовоспалительных средств, физиотерапевтические процедуры.
При неэффективности нескольких курсов консервативного лечения или при далеко зашедших стадиях заболевания применяется оперативное лечение вальгусного отклонения первого пальца.
Лечебная физкультура

Лечебная физкультура в системе комплексного лечения занимает одно из ведущих мест, наряду с физиотерапией и ортопедическим обеспечением. Основными задачами ЛФК являются:
- повышение силовой выносливости мышц нижних конечностей;
- коррекция деформации стоп;
- воспитание навыков правильной установки стоп;
- общее укрепление организма.
Специальные упражнения для нижних конечностей следует обязательно сочетать с общеразвивающими упражнениями для всех мышечных групп.
С целью повышения эмоционального тонуса пациента и повышения эффективности выполнения упражнений широко применяются различные предметы, устройства, тренажеры и т.п. (мячи, гимнастические палки, массажные мячи и валики, ребристые и роликовые дорожки, наклонные доски, мелкие предметы и т.п.).
В образовании сводов стопы важную роль играет согласованная работа мышц голени, в частности, передней и задней большеберцовых мышц, а также длинного сгибателя пальцев, среди мышц стопы — короткого сгибателя I пальца, мышц отводящих I палец, межкостных мышц, квадратной мышцы подошвы. Укреплению этих мышц с помощью специальных физических упражнений и массажа следует уделить особое внимание.
Наиболее эффективными являются упражнения с сопротивлением для данных мышц, а также упражнения в балансировке, укрепляющие мышцы не только нижних конечностей, но и всего тела. Примером таких упражнений может служить ходьба по поверхности различной упругости (поролоновые коврики разной высоты, песок, гравий, массажные коврики), балансировка на доске-качалке, на надувных матрацах, большом мяче и др.
Массаж при Hallux Valgus

Занятия лечебной гимнастикой могут быть дополнены массажем, который занимает важное место в системе консервативного лечения. Его основные задачи:
- укрепление мышц, поддерживающих своды стопы;
- снятие утомления в отдельных мышечных группах;
- снижение болевого синдрома.
Проводится массаж всей нижней конечности, он начинается с области бедра, затем массируется голень и стопа. На внутренней поверхности голени используются стимулирующие приемы массажа (поглаживание, растирание, разминание, интенсивная вибрация), а на мышцах наружной поверхности, особенно длинной малоберцовой — расслабляющие приемы массажа (поглаживание, легкое растирание, непрерывная вибрация в медленном темпе). Курс лечения составляет 12-15 процедур. Курсы массажа желательно сочетать с тепловыми физиотерапевтическими процедурами и проводить 3 — 4 раза в год.
Массаж проводится курсами, в то время как гимнастика и упражнения в естественных условиях применяются длительное время.
Ниже приведены специальные упражнения для дифференцированного укрепления мышц стопы и голени. Их применение необходимо сочетать с мероприятиями общеукрепляющего характера. При выборе упражнений должны учитываться возраст пациента, степень деформации стоп, общее физическое развитие. Выполнение специальных упражнений необходимо чередовать с дыхательными упражнениями, общеукрепляющими, паузами для отдыха. Увеличение количества упражнений, их повторений, повышение темпа выполнения должно проводиться постепенно. Занятия с детьми дошкольного возраста могут проводиться в виде заданий, игровых ситуаций, упражнения должны периодически обновляться.
В заключении следует отметить, что избыточный вес всегда неблагоприятно сказывается на течении данной патологии, поэтому борьба с излишним весом может рассматриваться как одна из основных профилактических мер прогрессирования деформации.
Операции при Hallux Valgus
В настоящее время известно огромное количество различных методик оперативного лечения Hallux Valgus, что свидетельствует о неразрешенной проблеме и отсутствии универсальной методики лечения данной деформации. Наибольшее распространение получили методики, связанные с выполнением различных остеотомий плюсневой кости и основной фаланги первого пальца.
Данные методики зачастую позволяют добиться желаемой коррекции деформации при Hallux Valgus, и в короткие сроки после операции покинуть пациентом больничную койку. В большинстве случаев при использовании современных методов лечения больным не применяют гипсовой иммобилизации стоп и нет надобности использовать средства дополнительной опоры — костыли.
Чего ждать от операции?
Очень важным моментом для пациента является четкое понимание того, чего ждать от операции, а чего не стоит. Подавляющее большинство пациентов после хирургического вмешательства отмечают значительное уменьшение болей в стопе и улучшение подвижности большого пальца. Однако не думайте, что после операции вы сможете вести такой же образ жизни, как и здоровые люди. К сожалению, придется соблюдать некоторые ограничения.
Вам нельзя будет носить модные, но неудобные туфли с заостренными носами – помните, что основной причиной болезни является именно такая обувь, и, вернувшись к ней, вы заново спровоцируете обострение.
Подготовка к операции
Если вы решились на операцию по коррекции Hallux Valgus, самое первоочередное мероприятие – медицинский осмотр для исключения патологии (например, со стороны сердца и легких), которая может повлиять на время выздоровления.
Перед операцией сообщите оперирующему хирургу о лекарствах, которые вы принимаете.
Анализы крови, мочи, кардиограмма, рентгеновское исследование органов грудной клетки, рентгенограммы стоп – обязательные исследования перед хирургическим вмешательством.
Ход операции
Перед операцией вас осмотрит врач-анестезиолог. Большинство таких операций производится под проводниковой или спинномозговой анестезией, когда сознание сохранено, но болевые ощущения в стопе и голени полностью отсутствуют. И только в исключительных случаях возникает необходимость в наркозе.
Операция занимает около одного часа.
Чтобы предотвратить развитие инфекции в течение нескольких дней после операции назначаются антибиотики, а для уменьшения дискомфорта и боли – анальгетики.
Возможные осложнения после операции по исправлению Hallux Valgus
Число постоперационных осложнений по поводу Hallux Valgus обычно невелико. К их числу относится инфицирование, рецидив заболевания и возобновление болей. Осложнения, если они возникают, безусловно, поддаются лечению, однако могут влиять на время полного выздоровления.
Восстановление после операции дома
Успешность операции в немалой степени зависит от того, насколько хорошо вы будете следовать инструкциям оперирующего хирурга, особенно в течение первых нескольких недель после операции. В течение этого времени вы должны регулярно посещать вашего врача, чтобы он мог убедиться, что заживление протекает должным образом и, если потребуется, внести коррективы в лечение.
После выписки из больницы на стопу накладывается повязка для фиксации больного пальца. В ряде случаев необходимо носить специальную послеоперационную обувь. Швы снимаются примерно через две недели после операции. Принимая душ, до снятия швов защищайте стопу, помещая ее в пластиковый пакет. Для обеспечения надлежащего качества лечения, очень важно не смещать повязки и держать их сухими и чистыми. При несоблюдении этих простых правил может возникнуть рецидив деформации.
В течение первых нескольких дней после операции используйте ходунки, трость или костыли для того, чтобы не перегружать больную ногу. По мере заживления постепенно перемещайте на нее больший вес, но делайте это крайне аккуратно и осторожно - ходите лишь на короткие расстояния в течение первой недели после операции. По прошествии этого времени вы, вероятно, сможете нагружать больную ногу в полной мере.
Для уменьшения отека старайтесь держать прооперированную конечность в возвышенном положении, прикладывайте к стопе лед в соответствии с рекомендациями вашего врача. Однако некоторая припухлость стопы может сохраняться в течение еще примерно шести месяцев. После того, как повязка будет снята, носите только мягкую и удобную спортивную обувь или кожаные туфли в течение нескольких месяцев до полного заживления. Не носите неудобные (даже очень модные) туфли, в том числе на высоких каблуках, пока не пройдет (как минимум) шесть месяцев.
Для восстановления силы мышц стопы и ее подвижности после операции рекомендуются физические упражнения под контролем физиотерапевта.
Как избежать осложнений после операции?
Хотя данная ситуация довольно редкая, однако осложнения после операции по исправлению Hallux Valgus могут иметь место. Сразу же обращайтесь к врачу, если повязка пропитывается какой-либо жидкостью; появились признаки инфекции (лихорадка, озноб, локальное потепление и покраснение кожи около повязки, сильная боль, отек).
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Заболевания
Операции и манипуляции
Истории пациентов
Косточка на большом пальце ноги, вальгусная деформация первого пальца стопы, вальгусная деформация большого пальца стопы, халлюкс вальгус, Hallux Valgus, - все эти названия относятся к одной и той же патологии.
Hallux Valgus (Халлюкс Вальгус) - медиальная(внутренняя) девиация первой плюсневой кости и латеральная(наружная) девиация и внутренняя ротация (вращение вокруг своей оси) первого пальца стопы. По сути, является не простой деформацией первого плюсне-фалангового сустава, а сложной деформацией всего медиального луча стопы. Часто сопровождается симптомными деформациями второго пальца стопы. Выделяют две формы: халлюкс вальгус у взрослых и подростковый\ювенильный халлюкс вальгус.
Термин hallux valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. В 19-м веке было распространено мнение что халлюкс вальгус является следствием разрастания костной ткани первой плюсневой кости и её мягкотканной оболочки из-за плохо подобранной обуви. Поэтому хирургическое лечение чаще всего сводилось к иссечению мягких тканей и удалению экзостоза. Хирурги на протяжении длительного времени считали данную патологию неинтересной, что во многом объясняет медленное развитие понимания причин возникновения данного заболевания. Первая операция направленная на коррекцию деформации выполнена Reverdin 4 мая 1881 года в Генфере, после удаления экзостоза была выполнена клиновидная резекция с противоположной стороны что стало праобразом последующих операций по коррекции вальгусной деформации при помощи остеотомии. Начиная с этой самой первой остеотомии были предложены многочисленные модификации, с добавлением латерального релиза, проксимальной остеотомией, Z-образной остеотомией, дистальной остеотомией, - всего порядка 150 различных операций. Многие модификации мало отличались друг от друга и для неопытного специалиста могли бы показаться идентичными. Но и сейчас продолжаются поиски лучшей остеотомии с целью добиться наиболее стабильного и надёжного результата.
Вальгусная деформация первого пальца стопы является широко распространенной патологией. По данным министерства здравоохранения США она встречается у 1 % населения. В своём исследовании Gould обнаружил увеличение частоты с возрастом: по его данным халлюкс вальгус имеют 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. Также отмечается преобладание Hallux Valgus среди женщин (по разным данным в 2-4 раза чаще чем у мужчин), хотя вполне возможно, что это относится к частоте обращений, что в свою очередь может быть связано с желанием женщин носить неудобную обувь и косметическими запросами, а не болевым синдромом. Также отмечено, что существует генетическая предрасположенность к Халлюкс Вальгус, с распространением заболевания в семьях, но конкретные гены отвечающие за развитие заболевания пока не выявлены.
Несмотря на широко распространенное мнение, обувь на высоких каблуках и обувь с узким мысом не вызывает Халлюкс Вальгус. Но, в случае когда такая деформация уже имеется, данные виды обуви приводят к избыточной травматизации мягких тканей с внутренней стороны первого плюсне-фалангового сустава, что провоцирует болевой синдром. Кроме того узкая обувь может сама по себе провоцировать медиальную боль и компрессию нервов. Нельзя выделить единственную причину Hallux Valgus, на сегодняшний день специалисты сходятся во мнении что это мультифакториальное заболевание с комплексом биомеханических, травматических и метаболических причин.
Наиболее распространенной и наиболее трудной для понимания является теория биомеханической нестабильности. Её провоцируют икроножный, и икроножно-камбаловидный эквинус, динамическая или ригидная плосковальгусная деформация стопы, динамическая или ригидная варусная деформация плюсны, дорсифлексия первого луча, гипермобильность клиновидно-плюсневого сустава или короткая первая плюсневая кость. Чаще всего избыточная пронация (внутренняя ротация) в предплюсневых и подтаранном суставе компенсируют вышеперечисленные деформации во время цикла ходьбы. Умеренная пронация стопы необходима для того чтобы погасить силу столкновения стопы с землёй при ходьбе. Однако избыточная пронация создаёт избыточную гипермобильность предплюсны, что в свою очередь нарушает стабильность и препятствует обратному процессу ресупинации в цикле ходьбы. Это приводит к формированию стойкого рычага, что делает толчок стопой затруднительным.
Для нормального толчка стопой необходимо 65° дорсифлексии (тыльного сгибания) в первом предплюсне-плюсневом суставе, только 20-30° из них происходят за счёт собственно большого пальца. Остальные 40° происходят за счёт подошвенного смещения первой плюсневой кости в сесамовидном комплексе. По этой причине для толчка приходится увеличивать подошвенное сгибание первого луча стопы на уровне первого плюсне-фалангового сустава, в сесамивидном комплексе. Это приводит к значительной перегрузке первого плюсне-фалангового сустава и провоцирует развитие вальгусной деформации первого пальца стопы. Если вследствие гиперпронации предплюсны суставы стопы приобретают избыточную подвижность, происходит поперечное распластывание стопы, 2-4 плюсневые кости начинают смещаться кнаружи, а первая плюсневая кость, наоборот, кнутри, избыточно нагруженный сесамовидный коплекс продолжает тянуть за основание основной фаланги первого пальца, что в свою очередь приводит к отклонению первого пальца кнаружи. В случае отсутствия такой гиперподвижности, формируется Hallux Rigidus.
Метаболические расстройства которые приводят к вальгусной деформации первого пальца стопы включают подагру, ревматоидный артрит, псориатический артрит, заболевания соединительной ткани, такие как синдром Элерса-Данлоса, синдром Марфана, синдром Дауна, синдром повышенной растяжимости связок. К нейромышечным причинам можно отнести рассеянный склероз, болезнь Charcot-Marie-Tooth, церебральный паралич. Также к вальгусной деформации могут приводить травматические причины: переломы костей медиального луча, посттравматические артрозы, вывихи первого пальца, turf toe и пр. Также провоцирующими факторами могут стать аномалии длинны плюсневых костей, варусная и вальгусная деформация коленного сустава, ретроторсия бедра.
В норме во время ходьбы hallux и остальные пальцы стопы остаются параллельными продольной оси стопы, вне зависимости от приведения и внутренней ротации стопы. Это связано с силой одновременно передаваемой посредством сухожилия мышцы приводящей большой палец, разгибателя большого пальца, и сгибателей большого пальца стопы. В случае повышенной мобильности сустава разгибатель большого пальца, проходящий более латерально (кнаружи) от центральной оси начинает смещать первый палец в свою сторону. При этом сухожилия натягиваясь во время ходьбы работают как тетива лука, приводя к выгибанию всего первого луча по направлению кнутри. Головка первой плюсневой кости, смещаясь кнутри, оставляет сесамовидные кости снаружи. Сесамовидные кости расположенные в толще короткого и длинного сгибателей большого пальца в норме выполняют роль блока, усиливающего силу мышц за счёт изменения вектора нагрузки, а также несут значительную долю массы тела. При их латеральном смещении нагрузка ложится на головки первой и второй плюсневой костей, что приводит к метатарсалгии. Медиальные отделы капсулы первого плюсне-фалангового сустава натягиваются, в то время как латеральные сокращаются. Далее основной деформирующей силой становится мышца приводящая большой палец. Продолжающееся отклонение большого пальца кнаружи приводит к тому что место прикрепления мышцы приводящей большой палец смещается кнаружи и в подошвенную сторону. С этого момента вместо приведения данная мышца начинает сгибать и ротировать кнутри основную фалангу большого пальца.
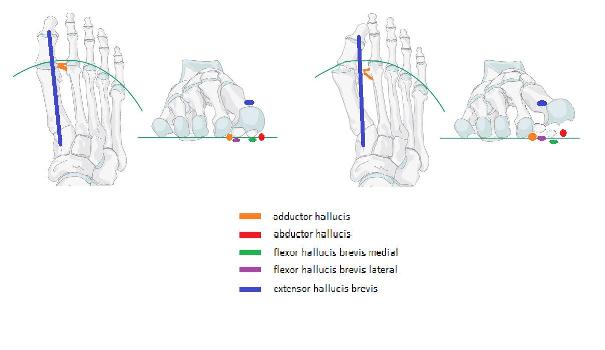
Изменение направления векторов действия сил при вальгусной деформации первого пальца стопы.
Чаще всего пациенты обращаются с постепенно нарастающей глубокой или острой болью в области первого плюсне-фалангового сустава при ходьбе, что свидетельствует о дегенеративных изменениях суставного хряща. Также пациент может предъявлять жалобы на боль в области головки первой плюсневой кости при ношении обуви, при этом боль проходит при ходьбе босиком, что связано с раздражением мягких тканей по внутренней поверхности первого плюсне-фалангового сустава. Часто имеют место оба вида боли. Боль постепенно прогрессирует и на момент обращения может пройти много лет с её начала. Одновременно с болью прогрессирует и деформация. На этом этапе важно отсечь метаболические причины появления болей, требующие медикаментозного лечения. Другим возможным симптомом может быть жгучая боль или покалывание в области тыльной поверхности большого пальца и первого плюсне-фалангового сустава, что происходит при вовлечении в рубцовый процесс медиального кожного нерва. Помимо этого пациенты часто предъявляют жалобы непосредственно на деформацию, изменения второго пальца, формирование мозоли, повреждения кожи, иногда без характерных жалоб на боли.
Осмотр. При осмотре важно выделить основную причину и ведущую деформацию, что влияет на дальнейшую тактику лечения. Необходимо осматривать всю нижнюю конечность: внутреннюю и наружную ротацию бедра, вальгусную и варусную деформацию коленного сустава, торсию тибии, дорсифлексию в голеностопном суставе, объём движений в подтаранном суставе, объём движений в суставах предплюсны, нейтральную позицию пяточной кости, вальгусное\варусное отклонение заднего и переднего отделов стоп. Также необходимо оценить степень эластичности\ригидности, оценить выраженность деформации без нагрузки и под нагрузкой. Положение hallux оценивается относительно второго пальца, оценивается степень вальгусного смещения, внутренней ротации, подвывиха в первом плюсне-фаланговом суставе.
Далее измеряется амплитуда движений первого плюсне-фалангового сустава, нормой считается тыльное сгибание до 65° и подошвенное сгибание до 15°. Во время оценки объёма движений также проверяется наличие крепитации и выраженность болевого синдрома при движении. Подобные находки указывают на дистрофические изменения суставного хряща первого плюсне-фалангового сустава, боль без крепитации указывает на его синовит. Следующим этапом измеряется амплитуда активных движений, при этом необходимо обратить особое внимание на то, не усиливается ли отклонение hallux в наружную сторону при движениях, так как это свидетельствует о спаечном процессе в области наружного отдела суставной капсулы. В дальнейшем оценивается объём движений в первом клиновидно-плюсневом суставе, суммарная амплитуда в подошвенно-тыльном направлении не превышает в норме 10 мм, амплитуда движений в поперечной плоскости в норме близка к нулю.
Следующим этапом производится оценка кожных покровов на предмет зон давления. Мозоль в области первого межпальцевого промежутка указывает на избыточную гиперпронацию первого пальца во время ходьбы.
Мозоль в области головки первой плюсневой кости сигнализирует о эквинусном положении стопы, ригидной подошвенной флексии первой плюсневой кости, гипертрофических разрастаниях сесамовидных костей, ригидной вальгусной деформации предплюсны или же полой стопы. Мозоль в области головки второй плюсневой кости свидетельствует об укороченной первой или же удлиненной второй плюсневой кости, дорсифлексии первой плюсневой кости, ретроградной плантарверсии второго пальца за счёт формирования молотообразной деформации второго пальца или же гипермобильности первой плюсневой кости.
Контрактура длинного разгибателя большого пальца встречается только при длительном латеральном подвывихе в первом плюсне-фаланговом суставе или нейромышечных поражениях.
Часто обнаруживаются такие конкурирующие деформации как молотообразная деформация второго пальца, гипермобильная или ригидная плосковальгусная стопа. Нестабильность и деформация второго пальца часто усугубляет и ускоряет деформацию hallux так как исчезает естественное препятствие для его дальнейшего смещения.
Очень важным элементом осмотра является оценка стопы при нагрузке: увеличение степени отведения первого пальца, приведения первой плюсневой кости, появление дорсифлексии свидетельствующей о контрактуре длинного разгибателя большого пальца.
Инструментальные методы диагностики. Для подтверждения диагноза халлюкс вальгус и предоперационного планирования используются рентгенограммы в прямой, боковой, и иногда косой и сесамовидной проекциях. Основными параметрами которые оцениваются рентгенологически являются:
1. угол халлюкс вальгус (в норме менее 15°)
2. межплюсневый угол (в норме менее 9°)
3. Дистальный плюсневый суставной угол (в норме менее 15°)
4. Межфаланговый угол халлюкс вальгус - угол между проксимальными фалангами первого и второго пальцев (в норме менее 10°)
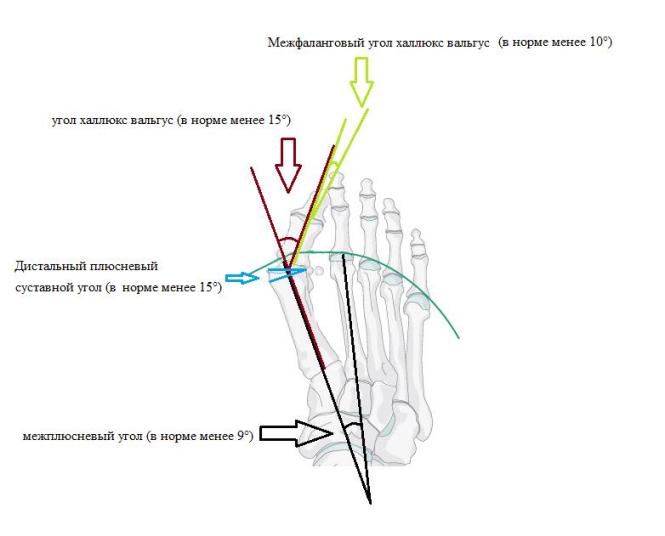
Рентгенологическое определение углов при вальгусной деформации первого пальца стопы.
Первым этапом лечения производится коррекция обуви, изготовление стелек, применение специальных вкладышей и устройств. При неэффективности консервативного лечения(сохранение болей при ходьбе), а так же при наличии заходящих друг на друга пальцев, молотообразной деформации второго пальца, невритов пальцевых нервов, сесамоидите, воспалительных изменениях в области деформации - показано оперативное лечение.
Хирургические методы лечения можно разделить на следующие группы:
1) операции на мягких тканях
2) дистальная остеотомия (при лёгкой степени, межплюсневый угол менее 13 °)
3) проксимальная или комбинированная остеотомия (при более тяжёлой степени, межплюсневый угол более 13 °)
4) артродез первого клиновидно-плюсневого сустава (при его нестабильности или артрите)
5) другие артродезы (при выраженной деформации, спастичности, артрозе)
6) резекционная артропластика (в группе пожилых больных с низкими функциональными запросами)
В случае, когда речь идёт о ювенильном Hallux Valgus желательно максимально отсрочить операцию. Если это невозможно лучше использовать операции, не затрагивающие проксимальную часть плюсневой кости.
Степени деформации HalluxValgus. Степень тяжести деформации оценивается при помощи рентгенографии, каждой степени соответствует конкретная хирургическая тактика. Необходимость оперативного вмешательства в большей степени обусловлена выраженностью болевого синдрома и ограничениями в повседневной активности пациента, а не косметическим дефектом.
Читайте также:


