Витилиго и системную красную волчанку
Доктор Хаус отнюдь не параноил, подозревая у своих пациентов волчанку по поводу и без.
Что такое волчанка
Волчанка Lupus — Symptoms and causes — это системное аутоиммунное заболевание. Иными словами, болезнь, при которой ваш иммунитет сходит с ума и начинает атаковать собственные органы и ткани. Страдают многие системы организма, в том числе суставы, кожа, клетки крови, мозг, сердце, лёгкие, почки и другие жизненно важные органы.
Это заболевание — гений маскировки: его симптомы совпадают с признаками сотен других недугов. Если ошибиться и принять волчанку за что‑то другое, она может достаточно быстро убить.
Волчанка входит Lupus facts and statistics в число 20 частых причин смерти среди женщин 5–64 лет.
С другой стороны, если вовремя распознать волчанку, с ней вполне можно научиться жить. И даже долго.
Откуда берётся волчанка
С этим вопросом наука пока не разобралась. Есть лишь предположения. Возможно, речь идёт о неком генетическом дефекте иммунитета, который резко обостряется, когда организм сталкивается с какой‑либо инфекцией, даже обычной ОРВИ.
Спусковыми крючками для волчанки помимо инфекций нередко бывают:
- Долгое пребывание на солнце, полученные ультрафиолетовые ожоги кожи.
- Приём определённых лекарственных препаратов. В их число входят некоторые средства от повышенного кровяного давления, противосудорожные и антибиотики.
- Сильные эмоциональные переживания.
По возможности старайтесь избегать этих факторов.
Чем опасна волчанка
Когда иммунная система атакует орган, в нём возникает воспалительный процесс. Побочный эффект этого — отёчность и боль. Но болезненные ощущения всего лишь цветочки. Ягодки куда неприятнее. Вот как страдают разные органы, если их затронула волчанка:
Как понятно из списка, убивает не столько волчанка, сколько вызванные ею осложнения. Поэтому крайне важно вовремя обнаружить, что организм начал атаковать сам себя, и не дать процессу зайти слишком далеко.
Каковы симптомы волчанки
Признаки зависят от того, какую именно систему организма затронул аутоиммунный процесс. Поэтому часто они бывают принципиально разными. Однако некоторые общие моменты выделить всё же можно. Вот чем в большинстве случаев проявляет Common Symptoms of Lupus себя волчанка.
- Немотивированная усталость. Иногда сильная. Вы не чувствуете себя отдохнувшим даже после полноценного сна или отпуска.
- Головные боли.
- Ухудшение памяти.
- Скованность и боль в суставах.
- Хроническая анемия. В разных видах: низкое количество эритроцитов, гемоглобина или общего объёма крови.
- Лихорадка. Температура достигает 37,7 °C и выше, хотя каких‑либо предпосылок для этого, например простуды, на первый взгляд нет.
- Участившаяся отёчность. Чаще всего отёки возникают на ногах (в частности ступнях), руках или под глазами.
- Белеющие или синеющие пальцы рук при стрессе или воздействии холода.
- Одышка, сбивчивое дыхание, иногда боль в груди.
- Выпадение волос.
- Сухость глаз.
- Светочувствительность. Человек почти мгновенно обгорает (получает раздражение кожи), оказавшись на солнце.
- Сыпь в форме бабочки, которая появляется на щеках и переносице и становится более заметной после воздействия солнечного света. Также высыпания могут появиться на других частях тела.
Последний симптом — наиболее очевидный признак волчанки. Другие могут быть связаны с десятками иных заболеваний. Но если вы наблюдаете любой из них, а тем более сразу несколько, обязательно обратитесь к терапевту.
Как определить волчанку
Врач проведёт осмотр и при необходимости предложит Lupus — Diagnosis and Treatment сделать следующие анализы:
- Общий анализ крови. Помогает установить количество эритроцитов, лейкоцитов и тромбоцитов, а также уровень гемоглобина. Результаты могут указывать на то, что у вас анемия — один из распространённых признаков системных заболеваний. Низкое количество лейкоцитов или тромбоцитов также иногда наблюдается при волчанке.
- Анализ на скорость оседания эритроцитов. Этот специфический тест позволяет установить, как быстро эритроциты оседают на дно пробирки в течение часа. Если скорость превышает норму, это может свидетельствовать о наличии системного заболевания.
- Биохимический анализ крови. Он поможет оценить состояние почек и печени, которые часто страдают при волчанке.
- Анализ мочи. Если в ней обнаружится белок или кровь, это говорит о поражении почек.
- Тест на антиядерные антитела. Если он положителен, значит, иммунная система на взводе. Это говорит о потенциальном наличии аутоиммунного заболевания.
- Рентген грудной клетки. Он поможет определить состояние лёгких.
- Эхокардиограмма. Её цель — уточнить состояние сердца.
- Биопсия. Например, кожи — она актуальна, если волчанка влияет на кожный покров. Также в зависимости от симптомов может потребоваться биопсия почек или печени.
К сожалению, ни один тест не в силах однозначно диагностировать волчанку. Врач может лишь предположить диагноз по совокупности жалоб пациента, результатов физического осмотра и анализов. Поэтому крайне важно найти действительно грамотного медика или обследоваться у нескольких специалистов.
Как лечить волчанку
Способов вылечить волчанку пока не существует. Лечение в основном симптоматическое. Понимая, по каким законам развивается заболевание, врач предложит терапию, которая будет наиболее эффективной в конкретном случае. Кроме того, постоянное наблюдение поможет не допустить негативных сценариев.
Чаще всего применяют такие препараты:
- Безрецептурные обезболивающие. Например, на основе ибупрофена. Они помогают снять боль, отёчность и лихорадку, связанную с волчанкой. Иногда могут потребоваться более сильные обезболивающие, рецепт на которые выписывает врач.
- Средства против малярии. Такие лекарства влияют на иммунную систему и уменьшают риск обострения волчанки. У них есть побочные эффекты (вплоть до повреждения сетчатки глаз), поэтому принимать противомалярийные препараты можно только по назначению медика.
- Кортикостероиды. Помогают снять воспаление. Нередко используются для борьбы с заболеваниями, поражающими почки и мозг. Также имеют серьёзную побочку.
- Иммунодепрессанты. Эти лекарства подавляют чрезмерную активность иммунной системы.
При этом отсутствие белых пятен на коже сегодня вовсе не гарантирует того, что они вдруг не начнут появляться завтра — болезнь может развиваться в любом возрасте у мужчин и женщин всех рас. Почему на коже возникают причудливые отметины и можно ли снова вернуть коже оттенок, не привлекающий взглядов?
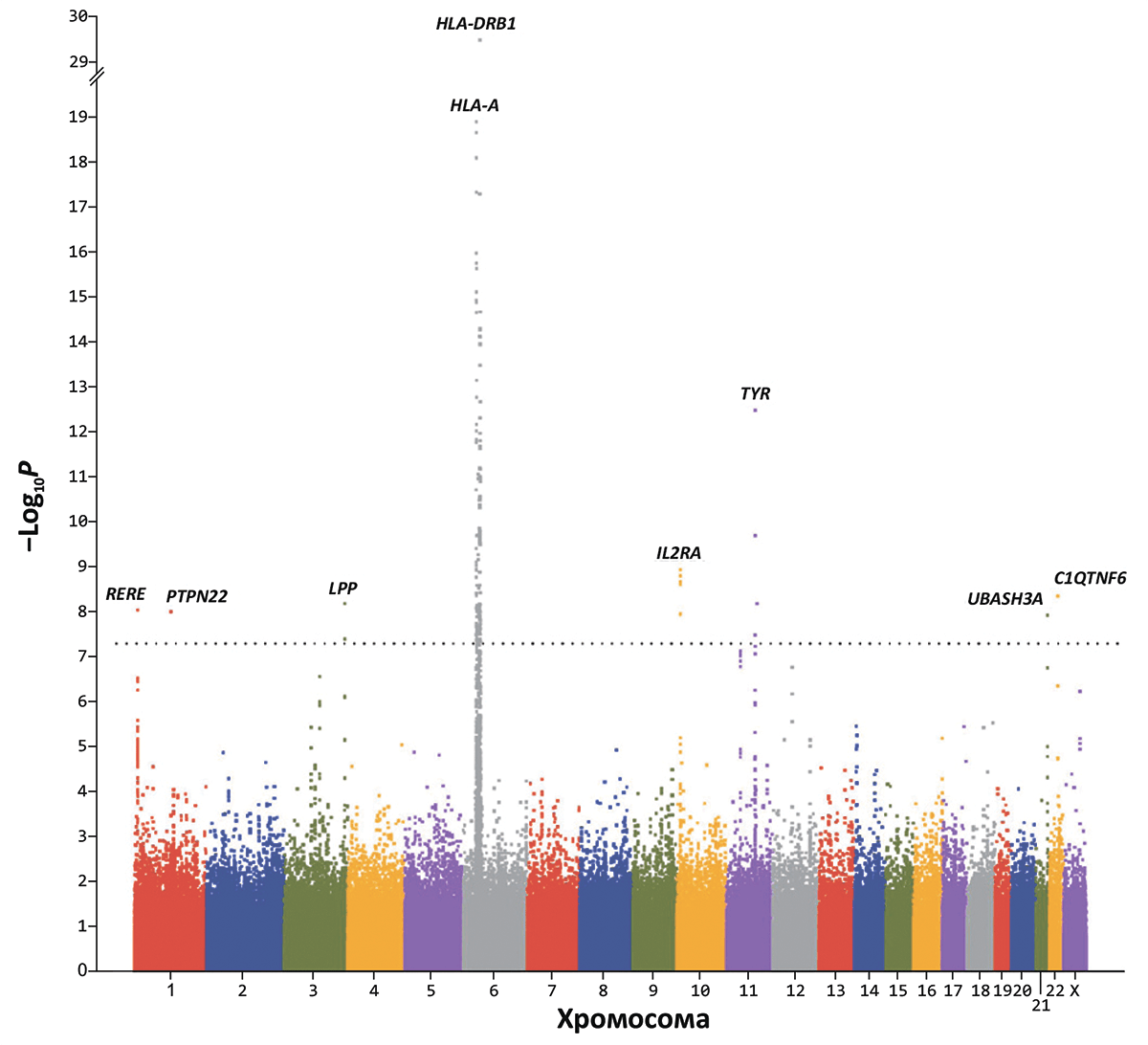
Цвет нашей кожи — константа, которая определяется пигментом меланином. Его содержание передается по наследству: у розовощеких славян меланина меньше, а у южан с их кожей оттенка спелых оливок — больше. Уровень пигмента может увеличиваться и временно, под действием ультрафиолетового излучения. Клетки кожи меланоциты вырабатывают его, чтобы защитить кожу от повреждения, например, когда мы загораем. Благодаря их активной работе появляется загар. Но люди, страдающие витилиго, вряд ли смогут похвастать его ровным оттенком, поскольку у них на определенных участках кожи меланоциты просто отсутствуют. А если нет меланоцитов – нет и меланина.
Витилиго может появиться где угодно — на участках, регулярно подвергающихся инсоляции, на слизистых оболочках, гениталиях. Даже волосы могут терять пимент и становиться седыми.
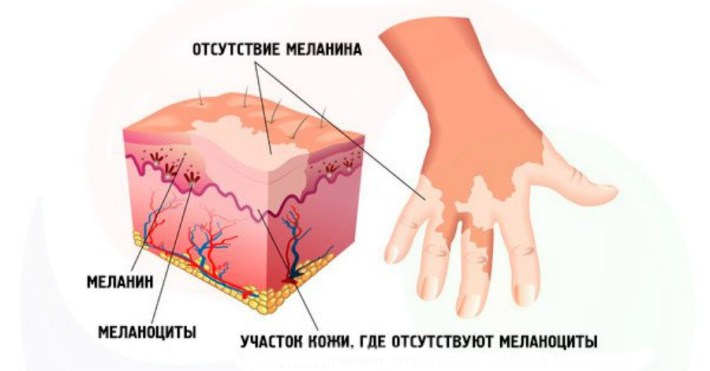
Пятна на коже обычно четко ограничены и часто располагаются симметрично, как у знаменитой Харлоу. Их число может быть различным: от одного-двух до множества, охватывающего весь сегмент тела. В 75% случаев витилиго поражает лицо и руки.
Увы, на этот вопрос не может дать ответ никто: причина развития до сих пор остается неизвестной. Доподлинно известно одно — витилиго не заразно и не передается от человека к человеку. Все остальные факты о его происхождении носят предположительный характер.
Так, считается, что витилиго не наследуется. Однако, если в семье были случаи этого заболевания, риск его развития значительно возрастает.
• Системная красная волчанка
• Тиреоидит (нарушение работы щитовидной железы)
• Очаговая алопеция (облысение)
• Сахарный диабет 1 типа
• Неспособность усваивать витамин В12 – пернициозная анемия
В истории медицины зафиксированы случаи развития витилиго после тяжелых солнечных ожогов, порезов, воздействия токсинов или химических веществ, а также после серьезного стресса.
Витилиго можно и нужно лечить, хотя для достижения эффекта нужно время — терапия может длиться на протяжении многих лет. Она включает разные средства и методики.
• Гормональные препараты – местные мази и кремы с кортикостероидами способны улучшить состояние, подровняв тон кожи, а также остановить распространение пятен. Однако применять их длительно нельзя, а на лицо их вовсе лучше не наносить.
• Препараты, воздействующие на иммунную систему и снижающие ее активность, в виде мазей или кремов (пимекролимус, такролимус). Они могут быть особенно полезны, если белые пятна возникают на участках, которые не рекомендуется обрабатывать стероидами, — лицо, паховая область.
• ПУВА-терапия — комбинированное лечение, основанное на применении препарата, повышающего чувствительность к солнечным лучам (фотосенсибилизатора) и последующем воздействии на кожу УФ-лучей. Этот способ лечения может быть довольно эффективен, однако для получения хорошего результата требуется множество сеансов, иногда несколько сотен.
• Узкополосная УФВ-терапия. Нередко именно с нее начинают лечение витилиго, особенно при распространенных поражениях.
В тяжелых случаях могут применять хирургическое лечение, татуаж. Иногда рекомендуют отбеливать неповрежденную кожу с помощью агрессивного вещества. К такому методу прибегают только в случаях, когда витилиго поражена большая часть кожи и человек психологически готов навсегда расстаться с меланином. И быть подверженным высокому риску солнечных ожогов, от которых защищает меланин, а также фотостарению, и – самое печальное – раку кожи. Не удивительно, что такой кардинальный метод борьбы с витилиго применяется крайне редко.
К сожалению, несмотря на довольно большое число методик лечения витилиго, эффективного лекарства, позволяющего избавиться от болезни, не существует. По сути на сегодняшний день витилиго неизлечимо. Но медицина развивается. В последние годы проводятся интенсивные исследования феномена появления белых пятен. Современные технологии дают возможность все глубже заглянуть в механизм болезни, чтобы понять, что происходит с меланоцитами. Получение ответа на этот вопрос – первый шаг к созданию лекарства, способного излечить витилиго. И, несомненно, он будет сделан: нужно просто подождать, не теряя надежду, веру и любовь. Прежде всего – к себе.

Рисунок 1. Знаменитая белая перчатка с блёстками поп-короля Майкла Джексона — видимо, лишь попытка замаскировать прогрессирующее развитие витилиго



Было это в 1796 году, в то время, за неимением интернета, случай был расценен, как нечто невероятное, вызвав переполох в медицине и позволив Генри Моссу сделать себе имя в тогдашнем шоу-бизнесе.

Иными словами, причины витилиго до сих пор точно не выяснены. Известно лишь то, что меланоциты, клетки, расположенные в дерме (среднем слое кожи), продуцирующие пигмент, начинают давать сбой, и процесс этот при отсутствии лечения, в большинстве случаев, прогрессирует.
Витилиго начинается с появления округлых, либо продолговатых или неправильной формы пятен молочно-белого цвета, с четкими границами. Пятна могут локализоваться вокруг рта, глаз, под коленями и на сгибе локтя, на кистях рук, в подмышечных впадинах, в складках шеи, на слизистых или в области гениталий. Пятна могут быть как мелкими, во множестве создавая эффект пестроты, так и большими, ассиметричными напоминающими по форме пятна на шкуре коровы. Бывает и линейное расположение пятен, параллельно ходу основного нерва. Витилиго сопровождается депигментацией волос (лейкотрихия) в зоне поражения.
Классификация витилиго
Как и любая другая болезнь, витилиго по симптомам и методам лечения требует классификации. Консенсус относительно классификации витилиго и разделения его на виды был достигнут врачами относительно недавно. Витилиго было решено поделить на сегментарное и несегментарное. Наиболее распространённым считается несегментарное витилиго.
Несегментарное (или несегментированное) витилиго
Его еще называют двустороннее или генерализованное витилиго. Для этого типа характерна некоторая симметрия в местоположении и форме белых пятен на тыльной части ладоней, коленях, предплечьях, ступнях, локтях. Несегментарное витилиго может развиться практически в любом возрасте. Это наиболее распространённый тип, на его долю приходится 90% случаев. Несегментарное витилиго связывают часто с аутоиммунными (об этом ниже) нарушениями в организме.
Сегментарное (или сегментированное) витилиго
Другие названия: одностороннее или локализованное витилиго. Отличается от несегментарного по внешнему виду и особенностям сопутствующих заболеваний. Когда белые пятна появляются на какой-то одной части тела, то это сегментарное витилиго. Данный тип витилиго чаще поражает детей и подростков, локализуясь в областях кожи, связанных с дорсальными корешками спинного мозга. В большинстве случаев является односторонним (несимметричным). Сегментарное витилиго распространяется намного быстрее, чем несегментарное, но достаточно успешно лечится с помощью местных препаратов.
Дифференциальную диагностику (исключение другого заболевания) витилиго проводят с сифилитической лейкодермой, постпаразитарной лейкодермой (после некоторых видов лишая), явлениями после красной волчанки, неполным альбинизмом, лекарственной лейкодермой (реакция на медикаменты), и некоторыми другими дерматозами.
Витилиго – это фактически полное прекращение работы меланоцитов, либо их умирание. На коже в зоне белых пятен могут нарушиться процессы потоотделения, утратиться способность кожи реагировать на холод и иные раздражители.
Обнаружить у себя признаки витилиго можно в любом возрасте. С ним не рождаются. Это совершенно точно не заразное заболевание, а значит, причины его находятся внутри. Существует несколько теорий происхождения витилиго, все они достаточно расплывчаты и представляют собой лишь анализ сопутствующих факторов. Механизм витилиго на сегодняшний день до конца не расшифрован.
Теории происхождения витилиго
Нейрогенная теория. Как известно, наша кожа тесно связана с нервной системой. Кожа может менять свои свойства в качестве ответа на стресс или депрессию. Ярким примером такого явления считается псориаз, который может развиться у людей, переживших сильнее эмоциональное потрясение. Теми же причинами сторонники нейрогенной теории объясняют и происхождение витилиго – как реакция кожи на сильный стресс или нервное перенапряжение. В основу этой гипотезы положен известный факт единства происхождения меланоцитов и нервных клеток из нервного гребешка эктодермы и то, что оба этих вида клеток используют для секреции один и тот же исходный материал – тирозин. В качестве доказательства приводятся случаи витилиго у больных с неврологическими заболеваниями, на парализованных конечностях, по ходу поврежденных периферических нервов и случаи симметричности расположения высыпаний. Механизм возникновения сегментарного витилиго предполагает локальное нейротрофическое нарушение, то есть, поражение кожи связывается с недостаточной проводимостью нервных окончаний.
Сюда же можно отнести и биохимическю теорию, согласно которой гибель меланоцитов происходит вследствие общего нарушения метаболических процессов в организме и накопления в клетках кожи свободных радикалов и токсических веществ, либо нарушения процессов всасывания ферментов, в итоге которых кожа недополучает необходимые для образования меланина вещества (цинк, медь, марганец, магний и др.).

Факторы риска
Как уже упоминалось выше, медики не до конца определились с причинами и механизмом развтия витилиго. Но на сегодняшний день удалось проследить взаимосвязь утраты пигментации кожи с рядом факторов.
1.На первом месте среди факторов риска находится стресс. Сюда специалисты относят и психологические состояния, связанные с беременностью и родами, а также перенесённую психическую травму.
2.Механическое раздражение, трение, систематическая травма кожи (например, контакт с синтетическими или техническими тканями).
3.Солнечная травма (чрезмерная стимуляция меланоцитов, несовместимая с нормальной жизнью клетки), иными словами, сильный солнечный ожог.
4.Химические ожоги. Сюда включают: некачественную косметику, контакт кожи с агрессивными веществами, входящими в состав бытовой химии, работу на вредном производстве.
6.Генетическая предрасположенность. Примерно у 20% пациентов с витилиго в роду наблюдались подобные случаи.
7.Сильный авитаминоз (недостаток необходимых веществ вследствие несбалансированного питания).
9.Заболевания желудочно-кишечного тракта, в частности, дизбактериоз.
10.Нарушения в работе печени.
11.Дисфункции щитовидной железы, надпочечников, гипофиза, половых желез.
12.Перенесённые инфекционные заболевания.
13.Нарушения в работе иммунной системы.
14.Неврологические заболевания.
15.Паралич конечностей.
16.Сахарный диабет.
17.Травма головы.
Диагностика витилиго
При первых признаках нарушения пигментации кожи следует обратиться к дерматологу. Для получения информации о процессах, происходящих в организме пациента и для выявления возможной причины, необходимо сделать следующие анализы:
- общий мочи;
- биохимический крови;
- клинический крови;
- кровь на аутоиммунную патологию;
- кровь на гормоны;
- кровь на инфекции.
Если человеку уже диагностировано витилиго, проводится обследование на предмет:
- Функционирования щитовидной железы;
- Действия и сочетаемости друг с другом принимаемых лекарств (возможно, они потребуют немедленной замены);
- Наличия кожных заболеваний, в частности, псориаза;
- Сбоев в работе иммунной системы и факторов, провоцирующих эти нарушения;
- Признаков стресса или нестабильности психики;
- Баланс в организме полезных веществ;
- Пневмонии (или другого внутреннего воспалительного процесса).
Как правило, полное обследование позволяет выявить сопутствующие с витилиго болезни. Более того, медицина даже не определилась до конца, болезнь это, или симптом. Тем не менее, лечение витилиго сосредотачивается на мероприятиях, способствующих возвращению нормальной пигментации кожи (с большим или меньшим успехом).
Лечение

Увы, прогноз в лечении витилиго считается неблагоприятым. Медицина не нашла пока стопроцентно верного способа избавить человека от белых пятен на коже, равно, как не изобретено специфического лекарства.
Процесс лечения витилиго долгий и сложный, и проходить он должен только под врачебным контролем. Самолечение может усугубить проявления.
Фототерапия
Вернуть меланин побелевшей коже позволяют некоторые современные схемы лечения. Заметный эффект может дать сочетание препаратов, повышающих устойчивость к ультрафиолету, и облучение УФ-лампой. Этот метод лечения витилиго эффективен при достаточно светлом собственном оттенке кожи и является наиболее распространённым.
В зависимости от времени, которое прошло с момента начала заболевания и площади распространения пятен, процесс лечения может длиться от нескольких недель до нескольких месяцев. Витилиго на большой поверхности тела может потребовать лечения всего организма в стационаре. Из-за высоких доз ультрафиолета подобная терапия может вызвать реакцию кожи, сходную с реакцией на солнечный ожог, также могут появиться пятнышки на коже, похожие на веснушки.
Иммунотерапия
Ввиду достаточно весомой гипотезы об аутоиммунном характере заболевания, такая терапия часто дополняется препаратами, подавляющими иммунитет. Местные препараты (кремы и мази) включают глюкокортикоиды (например, клобетазол или бетаметазон). Эти препараты рассматриваются, как предпочтительные при лечении витилиго.
Поскольку организм имеет свойство утрачивать восприимчивость к препаратам, курсы лечения проводятся с перерывами. Как правило, терапевтический эффект не является постоянным, и поражение кожи может распространяться на новые участки тела.
При умеренной степени витилиго пациенту предлагается использовать декоративную косметику и избегать пребывания на солнце, так как в этом случае контрастность пятен менее заметна. В качестве камуфлирующего средства используется также крем-автозагар, содержащий дегидроксиацетон (самый распространённый действующий компонент большинства кремов-автозагаров).
Трансплантация меланоцитов
В октябре 1992 года была проведена успешная трансплантация пациенту собственных меланоцитов. Тонкий слой нормально пигментированной кожи был взят с ягодичной области. Затем учёные, выделив из этого образца меланоциты in vitro (при культивировании в пробирке), вживили получившийся материал (клеточную суспензию) на область, поражённую витилиго. Для этого поражённый участок кожи был обнажен посредством дермабразии (аппаратной шлифовки). Был применен так называемый графт меланоцитов. В 70-85% случаев применения данного метода у пациентов наблюдалось восстановление пигментации кожи. На данный момент учёными разработано несколько методик трансплантации. Например, осуществляется трансплантация клеток-предшественников меланоцитов, получаемых из волосяных фолликулов. Трансплантация меланоцитов используются для лечения сегментарного витилиго, поскольку данный вид заболевания слабо поддаётся другим типам лечения. При несегментированном стабильном (при котором пятна не распространяются) витилиго подобный метод лечения также может быть актуален.
Дегельминтезация
Как лечили витилиго наши предки
Интересно, что современные методы лечения витилиго во многом позаимствованы из медицинской практики врачей прошлых веков.
Например, предложенный ещё Авиценной (980-1037) метод лечения витилиго с помощью приёма препаратов меди (в то время медного купороса), широко применяется и сегодня. Также во времена Авиценны для лечения белых пятен применялись: препараты мышьяка, ягоды можжевельника, луковицы нарцисса, настой морского лука, горечавка, кардамон, алоэ, сок молочая, перец, инжир, лаванда и др. Кстати, некоторые из этих веществ рекомендовалось сочетать с пребыванием на солнце.
Как избежать витилиго
Рекомендации по профилактике витилиго являются весьма общими. Основной акцент делается на правильный баланс веществ в организме. Рекомендуется питание с достаточным содержанием белков и жиров животного происхождения, забота о микрофлоре кишечника, мероприятия по детоксикации организма, приём антиоксидантов. Отличительной особенностью такой диеты, пожалуй, можно считать прием витаминных комплексов с высоким содержанием меди.
Интересные факты о белых пятнах

Если направить на кожу лампу Вуда (ультрафиолетовую лампу), пятна витилиго, при попадании на них лучей, будут светиться синим цветом.
Люди не рождаются с пятнами витилиго.
Доказано, что если у человека карие глаза, то риск развития витилиго у него выше, чем у людей с серыми и голубыми глазами.
Несмотря на свою безобидность для окружающих, витилиго входит в перечень кожных (рецидивирующих) заболеваний, препятствующих прохождению службы в армии.
Если витилиго поражает более более 80% тела, то человеку обесцвечивают оставшуюся кожу.
Самым знаменитым человеком в мире с витилиго был Майкл Джексон. Он передал болезнь по наследству своему сыну.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Витилиго – заболевание, поражающее кожу человека, характеризующееся полным исчезновением меланина на определенных участках. Вследствие патологического процесса некоторые области кожи обесцвечиваются, что создает эффект белых пятен. Причины витилиго связаны с аутоиммунными расстройствами, эндокринными нарушениями, приемом некоторых медикаментозных препаратов и т.д. По некоторым статистическим данным от витилиго страдает около 1% людей Земли. В большинстве случаев диагностируется в возрасте 10-30 лет, на этот период приходится более 50% всех случаев заболеваемости.
- Почему развивается витилиго?
- Щитовидная железа как причина патологии
- Клинические проявления заболевания
- Медикаментозное лечение
- Применение глюкокортикостероидов
- Прочие лекарства
- Новые способы терапии
Почему развивается витилиго?

С таким заболеванием человек не рождается. Люди приобретают патологию в ходе своей жизнедеятельности под воздействием негативных внутренних и внешних факторов. В медицине отмечается связь появления белых пятен на коже с большой солнечной активностью.
Причины витилиго следующие:
- Аутоиммунные нарушения. В этом случае начинается атака иммунитета собственных тканей. Эта теория основывается на том, что у многих пациентов параллельно с витилиго диагностируются другие аутоиммунные заболевания. К ним относят системную красную волчанку, артрит, сахарный диабет первого типа и др.;
- Наследственный фактор. Ученые отмечают, что данное заболевание способно передаваться по наследству. Теория подтверждается многочисленными исследованиями, которым удалось установить связь патологии и семейного анамнеза;
- Инициировать начало патологического процесса могут патологии эндокринной системы, стрессовые ситуации, нарушение деятельности центральной нервной системы;
- Трофические расстройства обусловлены неправильным питанием кожного покрова и близлежащих тканей. Обычно данный пункт связывается с механическими повреждениями. Например, после травмы запускается воспалительный процесс с аутоиммунным компонентом, что провоцирует разрушения на клеточном уровне, как результат, замедляется синтез меланина. Если человек часто находится под солнечными лучами, то аномальный процесс активно прогрессирует;
- В некоторых случаях витилиго обусловлено применением некоторых лекарственных препаратов синтетического происхождения;
- Толчком к развитию болезни являются такие состояния как лямблиоз, паразитарные инвазии, тяжелые нарушения функциональности печени.
Важно: медики небезосновательно полагают, что симптомы витилиго – это мощный сигнал организма о неблагополучии в целом. Ведь нередко патология стартует после вирусных инфекций, отравлений, черепно-мозговых травм.
О том, что нарушение работы эндокринной системы приводит к развитию витилиго, свидетельствуют цифры. Так как проблемы со щитовидной железой отмечаются у 40% пациентов, у которых имеется диагноз витилиго. Среди болезней выделяют гипертиреоз, гипотиреоз, зоб первой и второй степени.
Клинические проявления заболевания
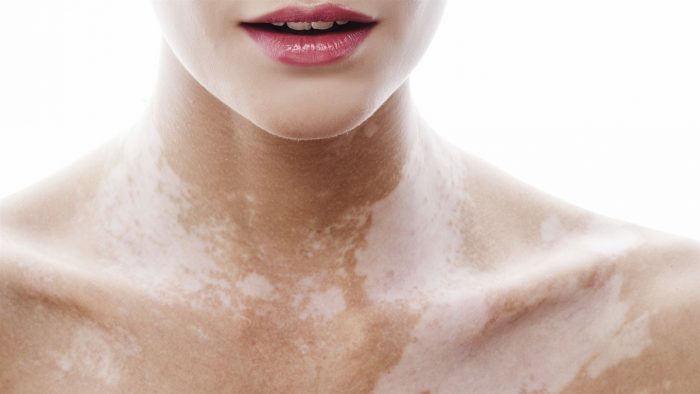
Причины болезни витилиго и лечение взаимосвязаны. При назначении терапевтического курса учитывают все клинические проявления. Основной признак заболевания – появление на коже пятен, которые имеют белый цвет, четкие границы. Пятна могут локализоваться на любом участке кожного покрова – локоть, стопа, колени, паховая область, волосистая часть головы, лицо и пр.
Разновидности пигментации кожи:
- В местах переходов патологической области кожного покрова в здоровую присутствуют пигментированные контуры. Сами пятнышки имеют 3 цвета.
- Пятнышки 4-х цветов, которые имеют ограничение, пигментация выражена.
- Воспалительные участки, ограниченные приподнятым валом.
- Патологические элементы голубого оттенка.
Признаки витилиго могут сопровождаться облысением, воспалительными процессами в заднем отделе глаз и сетчатки, ранним поседением волосяного покрова, дерматологическими заболеваниями – псориаз, плоский лишай.
При витилиго в пораженной области расстраиваются полноценные процессы потоотделения, вследствие чего кожа перестает реагировать на изменение температурного режима, исчезают мышечно-волосковые рефлексы. На фоне аномального процесса в организме понижается функциональность печени, она не может противостоять токсичным компонентам. Что же касается субъективных клинических проявлений, то пациенты в преимущественном большинстве страдают исключительно от косметического дефекта.
Примечание: пациентам с витилиго не рекомендуется находиться на солнце, так как на загорелом кожном покрове пятна становятся яркими и выраженными.
В медицинской практике выделяется две формы заболевания. Локализованный вид представляет собой поражение на определенном участке кожи. Например:
- Слизистая лейкодерма, вследствие которой в патологический процесс вовлекаются слизистые оболочки;
- Сегментарная форма – очаги поражения локализуются на областях тела, которые снабжаются единичным нервом;
- Очаговая форма – пятна встречаются поодиночке, располагаются на 1 или 2 кожных участках.
При генерализованном процессе поражается обширная площадь кожного покрова. В него вовлекаются нижние и верхние конечности, лицо. При вульгарной форме очаги поражения располагаются по всему телу.
Медикаментозное лечение
Далеко не все белые пятна свидетельствуют о развитии витилиго. В первую очередь занимаются дифференциальной диагностикой. Заболевание необходимо отличить от других патологических состояний.
Болезнь затрагивает не только кожный покров, но и иммунитет, эндокринную и нервную систему, что требует комплексного лечения, которое подразделяется на использование системных и местных лекарственных средств, относящихся к разным фармакологическим группам.
Гормональные лекарства способствуют подавлению воспалительных процессов, снимают выраженность аллергических проявлений.
При локализованном процессе используются кремы с гормональными веществами:
- На первом этапе необходимо использовать препараты, характеризующейся средней активностью. К ним относят Лоринден, Триакорт. Длительность терапевтического курса от трех месяцев. В некоторых случаях их применение допустимо до 6 месяцев.
- Если отсутствует требуемый результат, в схему лечения включают гели, обладающие высокой биологической активностью, которые содержат большую концентрацию действующих компонентов. Представители – Клобетазол, Флутиказон. Используют курсом в течение двух месяцев, после перерыв 1-4 месяца, лечение повторяется.
Важно: при генерализованной форме заболевания, лечить необходимо глюкокортикостероидами в таблетках.
Чтобы исключить развитие побочных эффектов, используется терапия с короткими, но высокими дозировками, которые необходимо чередовать. Назначают Преднизолон, Дексаметазон.
Фотосенсибилизирующие лекарства направлены на увеличение восприимчивости меланоцитов к воздействию ультрафиолета, вследствие чего образуются на кожном покрове пигменты. В схему лечения включают препараты для терапии дерматитов различной этиологии и псориаза, обычно назначают мази и гели, в основе которых лежит противовоспалительное свойство.
Во время лечения необходимо корректировать имеющиеся нарушения в организме. Например, при нарушении функциональности печени назначают медикаменты для улучшения деятельности внутреннего органа.
Новые способы терапии

Наряду с применением лекарственных средств, чтобы нивелировать патологические процессы в организме, часто применяются аппаратные процедуры, помогающие избавиться пациенту от косметических дефектов.
Манипуляции, избавляющие от пигментных пятен на коже:
- Лазерное лечение помогает устранить участки посредством узконаправленного излучения. Максимальная эффективность отмечается у больных, у которых продолжительность патологического процесса менее пяти лет;
- Отбеливание кожного покрова. Эта процедура помогает уровнять тон пораженной области и здоровой поверхности. Препараты, используемые для манипуляции, характеризуются высокой агрессивностью, имеют много побочных эффектов, поэтому используется в тех случаях, когда другие способы не помогли решить проблему;
- Хирургическое вмешательство рекомендуется лицам, у которых небольшие участки поражения. К недостаткам относят высокую травматичность, длительный период реабилитации, высокую вероятность осложнений, в том числе и гнойного характера. Не гарантирует продолжительного эффекта.
В 2013 году учеными в университете Чикаго была опробована новейшая вакцина, которая подавляет аутоиммунную реакцию, приводящую к развитию витилиго. Эксперименты проводились на мышах, результаты впечатляющие. Однако на сегодня работы не завершены, какой-либо информации более не поступало.
Что же касается нетрадиционных способов лечения, то вероятность положительного результата от применения народных средств крайне мала. К сожалению, лекарственные травы не дают нужного эффекта.
Говоря о перспективности терапии витилиго, необходимо признать, что этот процесс очень продолжительный и кропотливый. Излечение с помощью препаратов наблюдается только в 20% случаев, в 5% картинах происходит спонтанное самоизлечение.
Читайте также:


