Волчанка пятна у носа шелушатся красные

В первый период изучения системной красной волчанки поражение кожи мыслилось как обязательный атрибут этой болезни.
Само кожное поражение характеризовалось при этом главным образом чертами стойкой экссудативной эритемы, называвшейся поэтому одно время как erythema perstans, с локализацией на лице, шее, реже других местах тела. Поскольку одновременно наблюдалось лихорадочное состояние, все заболевание в целом обозначалось как lupus acutus erythematodes disseminatus. Другая форма системной (или острой) красной волчанки развивалась, напротив, на основе уже существовавшего годами, иногда десятилетиями, местного, нередко рецидивирующего процесса с глубоким поражением кожи и исходом в рубцовую атрофию и пигментацию на фоне дискоидной или хронической красной волчанки.
Нередко в дальнейшем течении болезни кожный синдром может фигурировать уже только в виде атрофических рубцовых изменений.
В настоящее время к этой классической схеме можно сделать следующие уточнения.
С одной стороны, стали известными вначале казуистически редкие, а к настоящему времени все более частые, даже преобладающие по частоте случаи системной красной волчанки с артритами и висцеритами без поражения кожи — lupus sine lupo.
С другой стороны, при системной красной волчанке интернисты стали отмечать и более банальные кожные проявления в виде крапивницы, экссудативной эритемы, иногда упорно рецидивирующего течения; в ряде случаев поражения кожи отражают сосудистые нарушения, характерные и для волчаночных висцеритов, в виде пурпуры, петехиальных высыпаний и особенно капилляритов, иногда с микронекрозами (на подушечках пальцев рук, на ладонях).
Следует подчеркнуть, что при собственно кожной форме типичной дискоидной волчанки все чаще находят те или иные проявления общего страдания, общих иммунологических нарушений (ускоренная РОЭ, умеренная гипергаммаглобулинемия или единичные волчаночные клетки).
Вопрос о кожном синдроме еще более осложняется частотой лекарственной непереносимости у больных системной красной волчанкой, когда, как, впрочем, и при самых различных других болезнях, трудно бывает решить, является ли крапивница симптомом основной болезни или добавочной, лекарственной.
В данной статье мы приведем лишь краткое описание тех кожных поражений, которые особенно характерны для системной красной волчанки. Опишем дискоидную волчанку и остальные более специфичные с дерматологической стороны поражения, которые могут наблюдаться на том или другом этапе у больных системной красной волчанкой или остаются все время в компетенции только дерматологов.
Характерные поражения кожи при системной красной волчанки
Первичным элементом хронической красной волчанки является ограниченное, розово-красного цвета пятно, чаще округлой формы с беловато-серыми чешуйками в центральной части. Со временем в центральной части очага кожа истончается и возникает рубцовая атрофия, захватывающая затем весь очаг поражения. Наряду с кардинальными клиническими симптомами — краснотой, гиперкератозом и атрофией, наблюдаются менее постоянные признаки, такие, как телеангиэктазии, инфильтрация и пигментация (рисунок 1). Отмечаются многие другие клинические разновидности красной волчанки, зависящие от преобладания того или другого признака: фиксированная, гиперкератотическая, веррукозная и т. д.
Третье место по частоте локализации занимают ушные раковины, далее — лоб и брови, кожа верхней губы, подбородок, нижняя губы (рисунок 4). У 7-8% больных поражается волосистая часть головы, а у 2-3 % — открытая часть груди, далее — шея, плечи и предплечья, кисти и пальцы рук, бедра и голени, стопы, туловище.
Из слизистых оболочек нередко захватываются слизистая оболочка век и полости рта и особенно часто губы — в виде красной каймы, причем вдвое чаще нижняя губа. Поражение слизистых оболочек характеризуется наличием беловато-красных, иногда ярко-красных полосовидных, реже радиальных, сетевидных инфильтратов и трофических очагов, где в отличие от кожных поражений происходит частичное изъязвление отдельных бляшек. Возможно изолированное поражение красной каймы губ.
При поражении красной каймы губ часто возникают эрозивно-язвенные формы, а явления атрофии обычно слабо выражены. В цветущем периоде очаг на красной губе характеризуется застойной гиперемией с резкими границами и телеангиэктазиями: центральная часть воспалительного очага слегка запавшая, с плотными чешуйками (или кровянисто-гнойными корочками) и узким возвышенным ободком по краям губ.
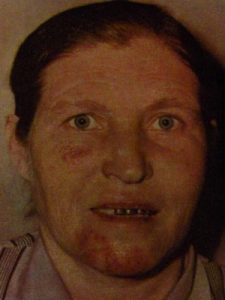
Рисунок 4: Системная красная волчанка подострого течения. Элементы дискоидной волчанки на подбородке, поражения красной каймы губ.
Поражение слизистых оболочек встречается часто, особенно поражение конъюнктивы в виде часто рецидивирующих конъюнктивитов и полости рта.
Кожные изменения при системной красной волчанке не являются доминирующими в клинической картине и существенно отличаются от таковых при хронической красной волчанке. Высыпания характеризуются полиморфизмом (рисунок 5), и распространенностью по всему кожному покрову. Наряду с отдельными, иногда сливающимися обычными бледно-красными, красными и ливидо-красными, шелушащимися пятнами имеются геморрагические пятна, узелки и узлы, причем все эти высыпания не оставляют атрофических изменений.

Рисунок 5: Системная красная волчанка острого течения. Экссудативная эритема на руках.
Типично поражение кожи лица в виде симметричной, резко ограниченной красноты и отечности, весьма напоминающей рожистое воспаление На слизистой оболочке полости рта, век, реже других местах могут быть обычные красные пятна, пузырьки и пузыри эрозии, геморрагии; может развиться картина стоматита, конъюнктивита. Весьма типичны пятнистые высыпания красного или ливидо-красного цвета на ладонях, подошвах и подушечках пальцев. Можно наблюдать одновременно высыпания хронической красной волчанки.
Гистологические изменения в коже при системной красной волчанке зависят от клинической формы. Обычно в дерме отмечается значительный отек как в сосочковом, так и в подсосочковом слое, расширение сосудов, очаговые воспалительные инфильтраты из лейкоцитов, лимфоцитов и других клеток, в эпидермисе — явления отека, вплоть до образования пузырьков и даже пузырей.
Существует целый список причин, по которым кожа вокруг носа шелушится и покрывается красными пятнами. Такие симптомы не всегда эстетическая проблема. В некоторых случаях они говорят о нарушениях в работе организма. Обязательно выясните, почему возникла патология. Это поможет подобрать правильное лечение и вернуть здоровый внешний вид.
Почему кожа шелушится вокруг носа
Когда старые клетки отмирают и не успевают отшелушиваться естественным путём, на кожном покрове появляются светлые чешуйки, придающие человеку болезненный вид. Основной причиной сухости считается нарушение водно-жирового баланса. Патологическому процессу способствуют:
- обветривание лица;
- воздействие ультрафиолета;
- неподходящие косметические средства для ухода;
- авитаминоз;
- перепад температур;
- хроническая усталость и стресс.
Вокруг носа расположены крупные сальные железы, влияющие на формирование угрей и прыщей. Воспалительный процесс приводит к тому, что кожа краснеет и шелушится.
Негативную реакцию вызывают респираторные заболевания. Закапывание носа лечебными каплями, отхождение слизи провоцируют покраснение и зуд. Человек постоянно вытирает нос платком, усиливая раздражение. По мере заживления пораженные участки покрываются чешуйками, которые постепенно исчезают.
Если раздражение и шелушение на носу продолжается долгое время, не игнорируйте проблему, а пройдите обследование, чтобы исключить развитие опасных болезней. Симптомы могут быть вестниками:
- аллергической реакции. Заболевание проявляется хронически насморком и слезоточивостью. Вокруг носа наблюдаются воспалённые зоны, которые сильно чешутся;
- себорейного дерматита. Патологию провоцирует грибок, вызывающий чрезмерную жирность, прыщи и красные шелушащиеся пятна на носу;
- демодекоза. Микроскопический клещ атакует сальные железы. На лице формируется отёчность и воспалённые багровые места;
- сахарного диабета. Болезнь нарушает работу внутренних органов и систем. Дисбаланс проявляется кожным зудом, и шелушением на носу, руках и других участках тела;
- псориаза. Аутоиммунное заболевание поражает здоровые клетки эпидермиса. На коже появляется чешуйчатый слой. Псориатические бляшки располагаются не только вокруг носа, но и в волосистой части головы, за ушами, подмышками.
Важно! Первостепенная задача, гарантирующая успешное лечение, — выяснить, почему шелушится на лице кожа. Опередив провоцирующий фактор, исключите его пагубное влияние. Если этого не сделать, окончательно избавиться от красноты не получится.
Что делать, чтобы кожа не шелушилась
Устранить шелушение можно комплексными профилактическими мерами. В обязательном порядке пересмотрите рацион и включите в него блюда, насыщенные витаминами группы В, токоферолом и ретинолом. Ешьте побольше:
- свежей моркови;
- зелёных овощей;
- морской рыбы;
- молочных продуктов;
- орехов;
- каш из цельного зерна.
Совет. Избегайте употребления цитрусовых, шоколада, копчёностей и солений. Они частая причина аллергической реакции, проявляющейся на носу.
Ежедневно выпивайте не меньше 2 литров чистой воды, чтобы предотвратить нехватку влаги в клетках. В межсезонье пейте витаминные комплексы для повышения защитных сил организма.
Красный шелушащийся нос не терпит горячей или ледяной воды. Для умывания используйте минеральную воду комнатной температуры. Откажитесь от щелочного мыла. Проводите очищение косметическим молочком или овсяной мукой.
- Измельчите хлопья кофемолкой и сложите в пластиковую ёмкость.
- Перед умыванием высыпьте немного порошка на ладонь и разведите тёплой водой до состояния сметаны. Нанесите на лицо, помассируйте крылья носа и смойте.
- Не трите кожный покров полотенцем. Аккуратно промокните влагу салфеткой, протрите дёрму тоником и нанесите увлажняющий крем.
Не применяйте для ежедневного ухода средства на спиртовой основе. Они сушат и усиливают шелушение. Отправляясь на улицу летом, защищайте лицо от ультрафиолета специальными средствами. Зимой используйте плотную тональную основу, ограждающую от мороза и ветра.
Если область вокруг носа покрылась белыми чешуйками, под которыми сформировались красные пятна, не спешите очищать их пальцами. Вначале размочите шелушение водой, смажьте вазелином. Возьмите кусочек марли, свёрнутый в несколько раз, и потрите очаги поражения, убирая чешуйки. Окончив манипуляцию, промойте эпидермис ромашковым настоем, высушите и смажьте кремом.
Рекомендации косметологов
Специалисты советуют сдать анализы и, если шелушение — следствие патологических процессов в организме, пройти соответствующую терапию. Чтобы исключить грибковую инфекцию, берётся соскоб с покрасневшего места. Врач изучает чешуйки и определяет наличие патогенной флоры.
Косметологи рекомендуют комбинированное лечение, включающее:
- правильное питание;
- салонные процедуры;
- лечебные мази и кремы;
- народные методы.
Шелушащаяся кожа возле носа перестаёт беспокоить после курса увлажняющих профессиональных масок. Врач подбирает ингредиенты, соответствующие типу эпидермиса. Хорошие результаты обеспечивают коллаген, гиалуроновая кислота, смягчающие масла, травы, морские водоросли.
Красные пятна и шелушение на носу устраняет мезотерапия. Процедура подразумевает введение под кожу различных препаратов. Для лечения угрей и купирования воспаления используются абсорбирующие и антибактериальные средства, для смягчения — увлажняющие компоненты.
Это интересно! От сильного обезвоживания помогает биоревитализация. Во время сеанса в глубокие слои кожи вводится гиалуроновая кислота. Процедура запускает регенерацию клеток, восстанавливает обменные процессы, избавляет от сухости и дряблости.
Когда шелушатся крылья носа, косметологи предлагают салонный пилинг, аппаратный массаж, парафинотерапию.Проведение одной из таких процедур показано на видео:
Лучшие средства против шелушения вокруг носа
Наилучших результатов проще добиться, совмещая использование аптечных препаратов и народных методов. Если шелушится кожа на носу, проводите процедуры регулярно и согласовывайте действия с косметологом. Это поможет предотвратить побочные реакции и ухудшение состояния.
В аптеках продаются мази и кремы, ликвидирующие воспалительный процесс и убирающие шелушение.
- Быстрые результаты обеспечивает Бепантен. Мазь содержит декспантенол, который, проникая вглубь кожи, преобразовывается в витамин В5. Вещество активирует обменные процессы, заживляет повреждение и сыпь. Бепантен наносится на очищенную дёрму 1-2 раза в день и тщательно втирается.
- Полезна мазь Пантодерм, которая формирует защитную плёнку, ограждающую от вредного влияния окружающей среды и ускоряющую заживление. Мазь в кратчайшие сроки успокаивает зуд и убирает шелушение кожного покрова.
- Шершавые участки вокруг носа полезно смазывать детским кремом с добавлением витаминов А и Е, косметическим вазелином, включающим норковый жир, тёплым облепиховым маслом.
Если кожа вокруг носа шелушится из-за аллергии или грибковой инфекции, необходимы мощные лекарственные препараты. Высокую эффективность имеет гидрокортизоновая мазь. Средство распределяется тонким слоем на очаги покраснения 1-2 раза в сутки. Курс терапии не дольше 2 недель. Можно приобрести мазь Гризеофульвин, лосьон Микоцид, Дермазол.
От себорейного дерматита востребованы:
- Нистатиновая мазь;
- Кетоконазол;
- цинковая паста;
- серная мазь.
Краснота, спровоцированная насморком, устраняется оксолиновой мазью или Вифероном.
Затяжная инфекция, вызывающая покраснение между носовыми пазухами, лечится антибиотиками. Действенные мази: Гентамициновая, Тетрациклиновая, Эритромициновая.
Внимание! Гормональные наружные средства и антибиотики применяйте только по назначению врача. Они отличаются быстродействием, но имеют много противопоказаний, поэтому самолечение недопустимо.
Нетрадиционными методами можно решить проблему, вызванную чрезмерной сухостью, обветриванием, неподходящим косметическим уходом. В остальных случаях рецепты народной медицины используются как вспомогательные средства, дополняющие основное лечение.
Ложечку натурального мёда смешайте с минеральной водой в одинаковой пропорции. Ватным диском нанесите на воспалённые участки, помассируйте пальцами, оставьте на 5 минут и умойтесь.
- Быстро справляется с шелушащейся кожей на носу простая маска. Ложку овсяных хлопьев залейте небольшим количеством кипящего молока. Через 10 минут отцедите излишки жидкости. В тёплую кашу добавьте по чайной ложке оливкового масла и майского мёда. Нанесите смесь на нос. Через 20 минут смойте состав.
- Большую ложку домашнего творога разотрите вилкой, предварительно влив ложечку оливкового масла. Вымойте веточки петрушки и измельчите. Отберите ложку и смешайте с творогом. Распределите по проблемным зонам и не смывайте 20 минут.
- Столовую ложку липового цвета залейте стаканом кипятка. Через полчаса отфильтруйте. В керамическую миску положите по ложке овсяной муки, оливкового масла и вливайте по чуть-чуть липовый настой, постоянно помешивая. Состав должен приобрести консистенцию жидкой сметаны. Смажьте эпидермис вокруг носа и лицо по массажным линиям. Через 15 минут очистите кожу ватным диском, смоченным в липовом настое.
А это простое и доступное средство позволит избавиться от шелушения уже спустя 2-3 применения:
Маски от шелушения наносите ежедневно в течение недели. Если за это время проблема не исчезнет, проконсультируйтесь с косметологом.
Вывод
Когда кожа около носа шелушится и краснеет — это тревожный сигнал, который указывает на проблемы, спровоцированные внешним или внутренним воздействием. Чтобы избавиться от неприятного явления, используйте комплексные методы борьбы, включающие щадящий косметический уход, наружные средства и салонные процедуры.
Невероятно! Узнайте, кто самая красивая женщина планеты 2020 года!
Покраснение кожи вокруг носа – частый симптом, который сигнализирует о проявлении серьезной патологии. Возможно, это нормальная физиологическая реакция организма. Изменение цвета вокруг носа приносит неудобство и дискомфорт человеку. В чем причина таких внешних изменений, когда нужно обращаться к врачу? О причинах, возможных заболеваниях и о способах лечения поговорим подробнее.
Причины и этиология
Покраснение вокруг носа: причины обычно соответствуют дерматологическим заболеваниям кожного покрова. В медицинской практике чаще всего страдают женщины от изменения цвета кожи в этой части лица. В группе риска – подростки во время полового созревания и женщины, злоупотребляющие использованием косметических средств.
Патологическое состояние эпидермы: шелушение в носогубной части лица, покраснения, вызванные рядом негативных факторов. Необходимо подробнее разобрать каждый возможный случай.
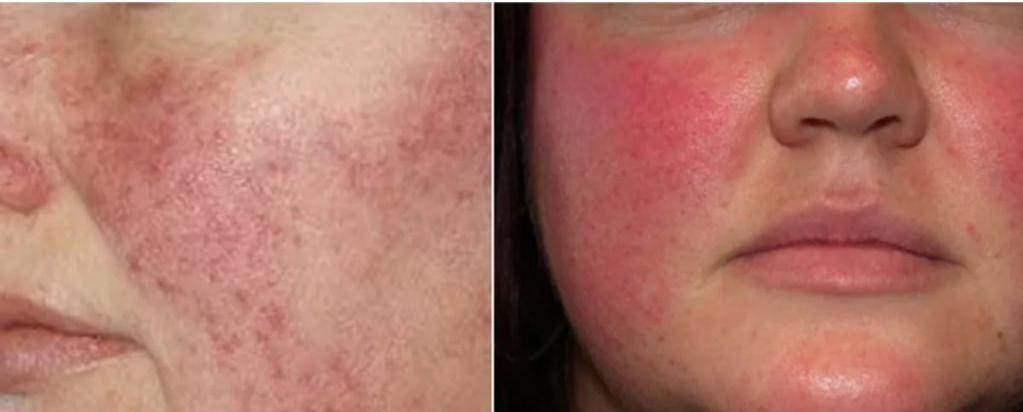
Розацеа: симптомы
Розацеа – это длительное покрасневшее состояние кожи лица. Дополнительный признак: поверхностное расширение сосудов, папулы, пустулы и отечность. Симптомы характеризующее это заболевание:
- гиперемия лица – усиленный приток крови. Человек может ощущать резкие приливы крови (короткие и быстрые). Кожа на лице розовеет, чувство тепла на ней;
- покраснения на носу, боковых частях его и частично на щеках;
- нос опухает;
- красные большие прыщи;
- возможно появление кистозных прыщей;
- жирность кожи на лбу;
- сухость, зуд в глазах - в отдельных случаях.
Появление прыщей часто вызвано гиперемией. Именно это заболевание обостряет протекание розацеа и превращает проблему в хроническую. Сначала кончик носа приобретает красноватый оттенок, а пигментация распространяется на спинку носа. При разрастании мягких тканей нос немного увеличивается и деформируется. Данное заболевание чаще всего диагностируется у женщин, у которых наступил постклимактерический период.
Негативные факторы, провоцирующие данное состояние:
- прием острой пищи;
- злоупотребление алкоголем;
- заражение лицевым клещом;
- кишечные инфекции.
Заболевание розацеа не является опасным, но приносит эстетический и психологический дискомфорт.
Периоральный дерматит
Покраснение кожи вокруг носа, под глазами в виде красных прыщей и шелушения – симптомы периорального дерматита. Это заболевание проявляется в виде экземы. Поражает в основном область рта и губ. Среди причин возникновения выделяют следующие:
- длительное пользование назальных спреев, кремов, содержащие топические стероиды;
- применение косметических средств, в основе которых – вазелин или парафин;
- отдельные виды зубных паст;
- бактериальные и грибковые инфекции.
Симптомы периорального дерматита:
- сыпь красного цвета по бокам носа, в складках под носом и глазами, также на подбородке и лбу;
- при тяжелом случае сыпь проявляется в виде шелушения на воспаленных участках кожи;
- жжение и постоянный зуд.
Заболевание может проявиться в любом возрасте, вне зависимости от пола и расы. Чаще всего подвергаются молодые женщины и подростки.
Специалисты в области дерматологии утверждают, что рецидив периорального дерматите может вызвать хроническое заболевание розацеа.
Себорейный дерматит
Покраснение и шелушение кожи лица вокруг носа – верные симптоматические признаки себорейного дерматита. Заболевание проявляется на лице, вокруг носа, вокруг глаз, на лбу и поражает волосяную часть головы. Себорейный дерматит – хроническое заболевание, но не передается.
Себорейный дерматит вызван дрожжеподобными грибками. Это заболевание сальных желез. Так, при воздействии химических, физических, механических и термических раздражителей, при снижении иммунитета провоцируется активизация грибков. Они размножаются и проявляются в значимом количестве. Кожа на носу краснеет, покрывается своеобразными язвами.
Демодекоз
Это достаточно редкое дерматологическое заболевание. Демодекоз вызван подкожным паразитическим клещом. Специалисты считают, что такие микроорганизмы есть у 97 % жителей планеты Земля. Однако их проявление вызвано снижением иммунитета, тяжелым эмоциональным состоянием и большим пережитым стрессом.
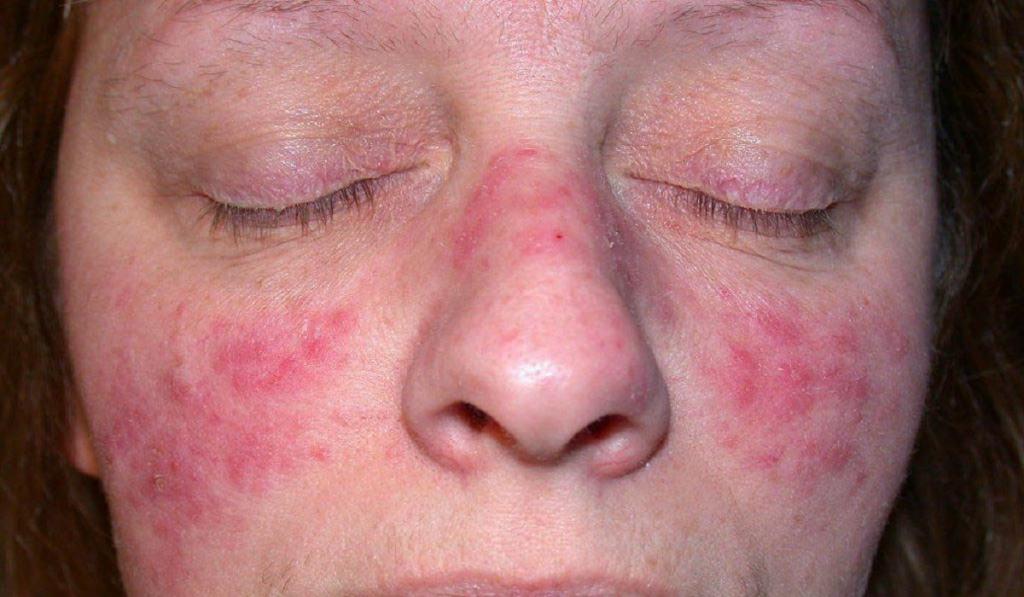
Демодекоз встречается у беременных женщин и у тех, кто страдает гормональными заболеваниями. Без специального оборудования выявить подкожного паразита невозможно.
Купероз
Это серьезное заболевание сосудисто-кожной патологии. В результате патологического процесса сосудистые стенки становятся менее эластичными и тонкими. На носу у больных появляются сосудистые звездочки.
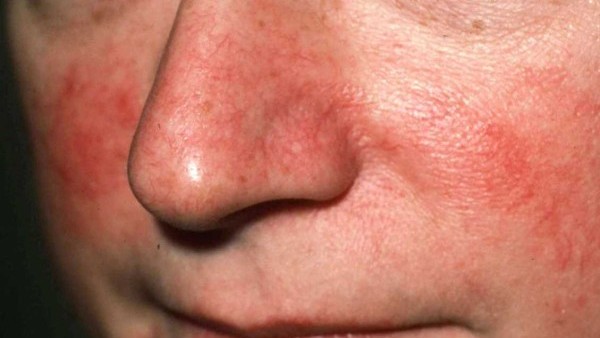
Купероз – это не косметическая проблема, а серьезная болезнь. При ослаблении стенок капилляров происходит паралич волокон мышц.
Аллергическая реакция
Пыль, клещи, сезонное цветение отдельных растений, шерсть животных, косметические средства – причины, вызывающие покраснение кожи лица вокруг носа. Это все аллергическая реакция организма человека на внешние раздражители.
Воспаляется слизистая часть при гиперемии (расширении капилляров), происходит сильная отечность кожного покрова. Покраснение носа – проявление одного из симптомов.

Раздражение кожи может вызвать частое использование носового платка.
Ознобленная волчанка: что за заболевание, симптомы и причины
Покраснения на лице вокруг носа – форма проявления ознобленной волчанки. Это форма кожного саркоидоза. Изменение цвета происходит из-за увеличения сосудистой сетки. Цвет покраснения может меняться от красноватого оттенка до фиолетового. Изменения цвета кожного покрова может затрагивать не только область носа, но и щек, губ и ушей. При этом кожа на воспаленных участках блестит и опухает.
Заболеванием чаще всего страдают женщины от 45 до 65 лет.
Симптомы ознобленной волчанки ярко не проявляются. Возможен небольшой зуд или болевые ощущения при надавливании. Косметическое внешнее обезображивание – распространенная жалоба. Причина недуга до сих пор неясна.
Системная красная волчанка
Волчанка является аутоиммунным заболеванием. При этом заболевании иммунная система ошибочно поражает здоровую ткань.
Симптоматические проявления заболевания могут начаться в подростковом возрасте и до 30 лет.
Покраснение вокруг носа, усталость, лихорадка, сухость во рту, проблемы с суставами – характерные симптомы для красной волчанки.
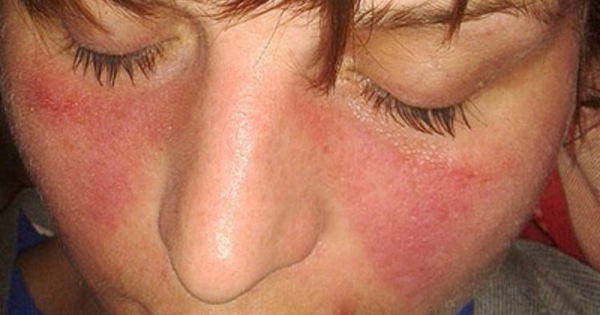
Маска СИПАП
Люди, страдающие акне или апноэ во сне, часто прибегают к использованию маски сипап. Это специальное оборудование. Из-за сильного натяжения ремнями покраснение вокруг носа наступает практически сразу. Использование этой маски может вызвать серьезное воспалительное заболевание кожи. На коже лица могут появиться язвы.
Решение проблемы: подобрать альтернативный способ лечения акне.
Другие причины
Покраснение и шелушение кожи вокруг носа могут вызвать и другие причины:
- злоупотребление наркотическими веществами, которые влияют на сердечно-сосудистую систему;
- ОРВИ – респираторная инфекция вирусного генеза, острый ринит – яркий симптом;
- ринофима – доброкачественное опухолевидное поражение кожи;
- вульгарные угри, проявление гормонального дисбаланса, хронической эндокринной патологии и неправильного ухода за кожей лица;
- авитаминоз;
- психоневрологические отклонения – стрессовые ситуации, волнения способствуют расширению сосудов на коже лица, нарушается микроциркуляция крови;
- образование подкожных прыщей;
- одиночные прыщи;
- порезы или царапины;
- ожоги;
- длительные прогулки на холоде.
При выявлении первых внешних проявлений покраснения на носу нужно срочно обратиться к врачу. Своевременное диагностирование заболевания поможет быстрее приступить к правильному лечению.
Когда обращаться к врачу?
Покраснение вокруг носа – симптом различных патологий. Если нос длительное время остается красным, то следует обратиться к дерматологу. Диагностирование заболевания включает в себя сдачу общего анализа крови и мочи, биохимическое исследование крови и другие.

Сильное беспокойство у человека должны вызвать дополнительные симптомы:
- озноб, ухудшение самочувствия, лихорадка;
- гнойные выделения на носу;
- появление на стенках, спинке и крыльях носа безболезненных образований;
- кожа на носу утолщается, зрительно нос увеличивается в размерах.
Самостоятельно назначать лечение не стоит. Нужно сразу обращаться к врачу, не пренебрегая симптомами.
Лечение
Покраснение вокруг носа – проявление патологий. Необходима своевременная диагностика и правильное лечение. Среди традиционной медицины выделяют такие препараты:
Системная красная волчанка лечится только ревматологами. Больным назначается гормонотерапия.
Натуральные средства лечения
Прибегать к народной медицине можно только после консультации с лечащим врачом. Если врач не обнаружил серьезной патологии, то использовать народные методы лечения можно.
- Маска из лимона, меда и свежей петрушки – отличное средство от покраснения вокруг носа и шелушения. Петрушку нужно измельчить, смешать с соком лимона и меда. Смесь нанести на нос на 5 минут.
- Каждое утро обрабатывать нос кубиком льда из отвара ромашки.
- Протирать кожу носа настоем копытника.
- Маска из свежего яблока: натереть на терке яблоко, добавить сок лимона. Полученное средство нанести на нос.
- Смочить марлю в отваре шиповника и положить на нос.
Покраснение вокруг носа, шелушения – внешние дефекты на лице. Оставлять без внимания их не стоит. Люди, страдающие данным дефектом, становятся раздражительными. Постепенно у них может развиться комплекс неполноценности. А это уже – психологическая проблема.
При проявлении первых симптомов немедленно обращайтесь к врачу. Возможно, уже в вашем организме активно развивается патология. Самолечение – неэффективный способ бороться с покраснениями. Залог вашего здоровья – своевременное традиционное лечение. Ваше здоровье – в ваших руках!

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Красная волчанка встречается нечасто. Она составляет приблизительно 0,25-1 % кожных болезней. Женщины болеют чаще, чем мужчины. Соотношение мужчин и женщин с дискоидной красной волчанкой составляет 1:15-1:3. Этот показатель в системной красной волчанке - 1:4-1:9. Существует мнение, что из-за нежной кожи женщин она встречается у них чаще. Частую встречаемость красной волчанки у женщин связывают также с деятельностью желез внутренней секреции, так как рецидивы и тяжелое ее течение часто наблюдаются перед менструацией или после родов. Красной волчанкой чаще всего болеют взрослые, и она, как правило, встречается у людей, подверженных факторам внешней среды (солнечные лучи, ветер, резкое изменение температуры).
Заболевание может встречаться на всех континентах, однако более распространено в странах с высокой влажностью (Скандинавия, Англия, север Германии, Греция, Япония и др.). Красная волчанка, несмотря на повышенную инсоляцию, в тропических странах (Бразилия, Египет, Сирия) встречается редко. Белокожие люди по сравнению с чернокожими болеют в несколько раз чаще.
Причины и патогенез красной волчанки. Происхождение красной волчанки не известно, однако раньше считали, что возникновение этой болезни связано с туберкулезом (историческая теория).
Обнаружение циркулирующих антител против Эпштейн-Барра и герпеса, онковируса в лейкоцитах и печени подтверждают вирусное происхождение заболевания.
Электронные микроскопические исследования вновь подтвердили вирусную концепцию. В эпителиальных клетках почек больных системной красной волчанкой были обнаружены микротубулярные частицы. Эти частицы очень похожи на рибонуклеопротеины парамиксовирусов. Также такие частицы обнаружены не только на пораженной, но и на здоровой коже больных. Несмотря на проведенные глубокие исследования, в литературе до сих пор не имеется достаточно точных сведений о выделенных из ткани в чистом виде вирусах, вызывающих заболевание. При исследовании частиц цитохимическими и авторадиографическими методами в их составе обнаружено существование не нуклеопротеинов, а фосфолипидов и гликопротеинов.
В настоящее время доказано, что красная волчанка является аутоиммунным заболеванием. В возникновении заболевания большое значение имеет иммунная система. В крови больных красной волчанкой обнаружены антитела (ауто-антитела) против ядер и его составных частей (ДНК). Эти антитела направлены не только против нуклепротеидов, но и против нуклеогистона и ДНК (нативные и подвергнутые денатурации) При помощи иммунофлюоресцентной реакции в лейкоцитах, тканях и коже всегда обнаруживается антинуклеарный фактор. Если есть подозрение на системную красную волчанку, можно использовать эту реакцию. У 70 80 % больных на границе эпидермиса и дермы обнаружено наличие IgG и IgM. При системной красной волчанке на неизмененной коже обнаружено наличие вышеуказанных иммуноглобулинов. Наличие антинуклеарных антител в составе иммунных комплексов, циркулирующих в организме и находящихся в тканях, позволило высказать мысль, что красная волчанка является болезнью иммунных комплексов.
Изменения, происходящие в деятельности вегетативной и центральной нервной системы, а также нейроэндокринных органов имеют большое значение с патогенетической точки зрения. В начальный период заболевания у многих больных усиливается процесс возбуждения нервной системы, а в последующем он переходит в торможение. Иногда системная красная волчанка начинается с изменений в нервной системе (психоз, эпилепсия, хорея, волчаночный менингит и др.).
У больных выявлено ослабление деятельности гипоталамо-гипофизарно-надпочечниковой системы, прогрессирование болезни в период беременности, после аборта и родов, повышение содержания эстрогена, уменьшение тестостеронов, гиперфункция или дисфункция щитовидной железы, что свидетельствует о большей значимости эндокринной системы в возникновении болезни.
Существует мнение, что красная волчанка имеет наследственную природу. Семейные случаи заболевания составляют 1,1-1,3 %. Описан случай рождения у больной женщины, страдающей дискоидной формой красной волчанки, 4-х детей с этим заболеванием. У некоторых здоровых родственников больных красной волчанкой наблюдались признаки, свойственные этому заболеванию - гипергаммаглобулинемия, повышение в сыворотке крови содержания общего и свободного оксипролина, наличие антинуклеарного фактора.
Как показывают иммуногенетические исследования, антигены А11, В8, В18, В53, DR2, DR3 встречаются чаше, и эти показатели во многом зависят от возраста, пола, клинических признаков, течения заболеваемости и исследуемой популяции. Некоторые ученые, изучив систему HLA при красной волчанке, высказали мнение, что с I патогенетической точки зрения кольцевидная и системная формы этой болезни являются единым процессом. Был выявлен ген, предрасположенный вызвать красную волчанку (HLA BD/DR), который расположен между локусами на коротком плече 6-ой хромосомы.
Красная волчанка развивается также под влиянием инфекционных агентов (стрептококков и стафилококков), различных лекарств (гидролизин, антибиотики, сульфаниламиды, вакцина, сыворотка), факторов внешней среды (ультрафиолетовое облучение, инфракрасные лучи, радиация и др.), патологии внутренних органов (гепатит, гастрит, нарушение обмена аминокислот и витаминов).
Красной волчанкой занимаются дерматологи и терапевты, однако отношение специалистов к этой проблеме различно. Если большинство дерматологов считает острую и хроническую красную волчанку одним заболеванием, протекающим в различных формах, то терапевты рассматривают их как самостоятельные заболевания, не зависящие друг от друга.
По мнению некоторых ученых, кольцевидная волчанка является одной из форм красной волчанки, при этом патологический процесс ограничивается расположением в коже. Системная волчанка также является одной из форм красной волчанки.
Однако начавшийся в коже патологический процесс постепенно распространяется на внутренние органы и костно-мышечную систему.
Классификация красной волчанки. Общепринятой классификации красной волчанки нет. Большинство практических дерматологов различают хроническую (хронический эритематоз, образующий рубец), ос грую, или системную (острый эритематоз), а также подострую формы красной волчанки.
При системной форме заболевания вместе с кожей повреждаются и внутренние органы. Клиническая картина хронической формы проявляется в виде дискоидной (или кольцевидной), диссеминированной красной волчанки, центробежной эритемы Биетта и глубокой формы красной волчанки Капоши-Ирганга.
В зависимости от клинических признаков различают несколько клинических форм красной волчанки. Если вокруг патологического очага появляются пятна бурого, коричневого цвета - это пигментная форма красной волчанки. При гиперкератотической форме мелкие чешуйки сыпятся, словно известка и наблюдается гиперкератоз. В результате роста сосочкового слоя дермы и развития гиперкератоза патологический процесс напоминает бородавчатую опухоль. Если имеются синеватые отечные бляшки, часто расположенные в мочке уха, - это опухолевая форма. При себорейной форме патологический процесс расположен на себорейной коже и волосяных фолликулах и ее поверхность покрыта желто-бурыми жирными чешуйками. При мутилирующей форме за счет сильно развитой атрофии на носу и мочке уха наблюдается рассасывание тканей. Иногда в очагах красной волчанки можно увидеть образование пузырьков и пузырей - это пемфигоидная фирма.
Неправильное и нерациональное лечение красной волчанки может привести к развитию люпус карциномы.
При красной волчанке нижняя губа поражается у 9 % больных, верхняя - у 4,8 % и слизистая оболочка рта - у 2,2 %.
При кольцевидной красной волчанке глаза поражаются очень редко. В научной литературе описаны волчаночный эктопион, хориоидит, кератит, блефароконъюнктивит, ирит.
Диссеминированная форма заболевания составляет 10 % от всей красной волчанки. При диссеминированной форме сыпь, распространенная множественно, располагается словно гроздья на лице, волосистой части головы и верхней части грудной клетки и напоминает дискоидную красную волчанку. Однако граница высыпаний бывает четкой и невоспаленной. В очагах кроме эритемы наблюдаются инфильтрация, гиперкератоз и атрофия. На ногах и кистях, суставах рук можно увидеть имеющие синеватый оттенок эритемные пятна. Следовательно, сыпь при диссеминированной форме постепенно становится похожей на сыпь при системной форме красной волчанки. Однако при данной форме общее состояние больного несколько изменяется, температура бывает субфебрильной, реакция оседания эритроцитов повышается, наблюдаются лейкопения, анемия, боли в суставах и мускулах. У многих больных выявляются очаги хронической инфекции (хронический тонзиллит, синусит, кариес зубов и др.)
Некоторые ученые считают диссеминированную форму заболевания промежуточной между кольцевидной и системной формами красной волчанки. Граница между этими формами заболевания выражена нерезко и не имеется четкой границы между диссеминированной и системной формами. Поэтому диссеминированная форма может перейти в системную. При этом оченн важно обнаружить LE-клетки, так как в организме таких больных протекает процесс нуклеоза, то есть иммунологические изменения, свойственные системной красной волчанке. Болезнь длится долгие годы. Рецидивирует в осенние и весенние месяцы.
Также наблюдается расширение кровеносных сосудов. Видимо, поэтому некоторые авторы выделили розацсподобную и телеангиэктатическую формы красной волчанки. Клинические формы являются вариантом течения центробежной эритемы. При центробежной эритеме высыпания на лице становятся похожими и на эритематозные элементы при красной волчанке. Эритемы при острой красной волчанке очень сильно выступают, но границы их нерезкие и нечеткие. Такая клиническая картина наблюдается, когда данная форма красной волчанки протекает тяжело и рецидивирует.
При подострой и хронической формах системной красной волчанки симметрично расположенная эритема почти не отличается от центробежной эритемы. Поэтому возникает вопрос, не является ли центробежная эритема признаком системной красной волчанки, протекающей хронически. Однако системное течение болезни определяется не высыпаниями на коже, а поражением внутренних органов, крови и других систем.
По данным некоторых авторов, клинические и гематологические изменения у больных диссеминированной формой были очень похожими на изменения у больных системной красной волчанкой. Однако эти изменения в центробежной эритеме выражены слабее. При переходе болезни в системную форму имеет важное значение пребывание в течение длительного времени под инсоляцией, частое заболевание ангиной, беременность и другие факторы. Постепенный переход болезни из одной формы в другую (исчезновение центробежной эритемы и начало системной формы) заметить невозможно. Как видно из приведенных выше данных, центробежная эритема считается потенциально опасным заболеванием, его невозможно сравнить с кольцевидной красной волчанкой, и таких больных следует оставить под длительным диспансерным наблюдением для более глубокого клинико-лабораторного исследования.
При глубокой форме красной волчанки Капоши-Ирганга в подкожной клетчатке появляются глубоко расположенные узлы их углубленный центр атрофируется, они чаще всего встречаются на голове, плечах и руках. Иногда после узлов появляются язвы. При этой форме заболевания кроме узлов наблюдаются и патологические очаги, свойственные красной волчанке. Из субъективных признаков больше всего беспокоит зуд. Гистопатология. При хронической форме красной волчанки в эпидермисе наблюдаются фолликулярный гиперкератоз, атрофия клеток базального слоя, в дерме - пролиферация плазматических клеток, лимфоцитов, гистиоцитов, отек.
Системная красная волчанка возникает внезапно или вследствие прогрессирования хронического эритематоза, протекает тяжело. Под влиянием различных стрессовых состояний, инфекций, ультрафиолетовых лучей хроническая или диссеминированная красная волчанка может переходить в системную форму.
При колено-суставной форме красной волчанки помимо кожных высыпаний отмечается и повреждение суставов, протекающее в виде артралгии и артрита. Иногда до развития кожных симптомов болезни отмечаются признаки поражения суставов. Вначале поражаются мелкие, затем крупные суставы. Деформация сосудов наблюдаются у 10 % больных. У 25-50 % больных повреждаются мышцы. Поражение мышц при красной волчанке трудно отличить oi миалгии и миозита при дерматомиозите.
При системной красной волчанке наблюдается поражение почек (люпус-нефрит). Клинические признаки люпус-нефрита зависят от степени активности патологического процесса. В начальный период заболевания почки обычно не вовлекаются в патологический процесс. Впоследствии, без проведения лечебных процедур или активизации, в моче появляются белок, эритроциты, лейкоциты и цилиндры. Люпус-нефрит чаще проявляется в виде очагового гломерулонефрита, нефроза, нефрозо-нефрита, очагового интерстициального нефрита и по клинической картине не отличается от почечной патологии, вызванной другими факторами. При тяжелом течении болезни проявляются такие признаки, как гипертония, общий отек, уремия и недостаточность функции почек и др.
При системной красной волчанке в патологический процесс часто вовлекается сердечно-сосудистая система. Наблюдаются эндокардит, перикардит, миокардит, а при тяжелом течении заболевания - признаки панкардита. У некоторых больных развивается болезнь Лимбаль-Сакса (или эндокардит Лимбаль-Сакса). При этом вместе с эндокардитом отмечаются такие клинические признаки, как миокардит, полисерозит, гепатит, спленомегалия и неврит. За счет изменений в стенках сосудов появляется синдром Рейно.
Также наблюдаются изменения в центральной нервной системе (полиневрит, миелорадикулоневрит, энцефалит, миелит, энцефалорадикулит, серьезный лептоменингит, острый церебральный отек), легких (интерстициальная пневмония, плеврит), желудочно-кишечном тракте (абдоминальный синдром), печени (люпус-гепатит), лейкопения, тромбоцитопения, гемолитическая анемия, лимфопения, повышение РОЭ. Иногда увеличиваются селезенка и лимфатические узлы, выпадают волосы, кожа становится сухой, ногти ломкими.
Описана красная волчанка, протекающая с высыпаниями, аналогичными многоформной экссудативной эритеме. Впервые сочетание этих заболеваний отметил в 1963 г. Ровель (синдром Ровеля). Если некоторые дерматологи считают синдром Ровеля одной из форм красной волчанки, то другие относят его к двум заболеваниям, развивающимся одновременно.
Выявление признаков болезни (эритема, фолликулярный гиперкератоз, рубцевая атрофия), изменений в крови (лейкопения, лимфопения, анемия, тромбоцитопения, гаммаглобулипемия, повышение РОЭ), антител, противоположных LE-клеткам и ядру, имеет большое значение при определении диагноза.
Гистопатология. При системной красной волчанке в коллагеновых волокнах кожи и внутренних органах наблюдается фибринозная дегенерация, а в дерме - инфильтрат, состоящий из лейкоцитов.
Дифференциальный диагноз. В начальный период кольцевидной или диссеминированной красной волчанки ее следует отличить от псориаза, розовых угрей, туберкулезной волчанки, саркоидоза, эритематозной формы пузырчатки и других болезней.
Лечение красной волчанки. Лечение устанавливается в зависимости от формы болезни. При кольцевидной красной волчанке назначают противолихорадочные средства (резохин, хингамин, плаквенил, делагил) по 0,25 г 2 раза в день в течение 5-10 дней. Зачем делается перерыв 3-5 дней. Эти лекарства ускоряют работу надпочечников, влияют па обмен веществ в соединительной ткани, в результате чего происходит фотодесенсибилизация. Прием пресоцила, содержащего 0,04 г резохипа, 0,00075 г преднизолопа и 0,22 аспирина, 6 раз в день, даст хороший эффект. Проведение витаминотерапии (группы В, аскорбиновая, никотиновая кислоты и др.) повышает эффективность лечения.
При системной красной волчанке назначают системные глюкокортикоиды вместе с противолихорадочными лекарствами, что дает хороший эффект. Доза стероидных препаратов назначается в зависимости от клинического течения болезни и состояния больного (в среднем рекомендуется 60-70 мг преднизолона). Вместе с тем целесообразно лечение витаминами (В1, В9, В6, В12, В15, РР, С), так как они повышают действие стероидных гормонов и противолихорадочных средств. Хороший эффект наблюдается при применении ароматических ретиноидов (ацитретин в дозе 1 мг/кг).
Наружно применяют кортикостероидные кремы и мази.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Читайте также:


