Воспаление сосудов при инфекциях

Воспаление сосудов ‒ это опасное состояние, которое требует своевременного лечения. Патологический процесс, который развивается в стенках кровеносных сосудов, называется васкулитом, лимфатических ‒ лимфангитом. Несмотря на схожесть симптомов, причины воспалительных заболеваний могут отличаться, относиться к заразными либо неинфекционным. Тактика лечения также подбирается индивидуально, в зависимости от масштаба развития болезни, ее возбудителя и индивидуальных особенностей.
Воспалительные болезни кровеносных сосудов
Васкулитами называются любые воспалительные поражения кровеносных сосудов, вне зависимости от их расположения и диаметра, а также от характера течения патологического процесса. Для удобства диагностики их принято классифицировать по разным признакам. В зависимости от типа и диаметра кровеносных сосудов, выделяют несколько видов васкулита:
- артериит ‒ воспаление стенок артерий;
- флебит ‒ воспалительные болезни вен;
- капилляриты и артериолиты ‒ воспаление капилляров и артериол.
Следующая классификация отличает несколько разновидностей артериита, в зависимости от расположения процесса в стенках артерий:
- эндоартериит ‒ воспаление внутреннего слоя сосуда;
- мезоартерииты ‒ опасное воспаление среднего (мышечной) слоя;
- периартерииты ‒ процесс затрагивает наружный слой артерии;
- панартериит ‒ комплексный процесс, который распространяется одновременно на все слои артерии.
По причине возникновения также выделяют две основные разновидности васкулита:
- первичный ‒ развивается в качестве самостоятельного заболевания;
- вторичный ‒ проявляется как симптом или осложнение основной болезни.
Причины первичного васкулита часто остаются невыясненными. Вторичное воспаление кровеносных сосудов может быть следствием различных вирусных заболеваний, которые протекают с поражением стенок вен или артерий. Также патология может развиваться вследствие интоксикации либо воздействия некоторых лекарственных средств. Одной из причин васкулита считается вирусный гепатит ‒ воспалительное заболевание печени, при котором возбудитель находится в общем кровотоке.
Воспаление сосудов может быть и аутоиммунного характера. Процесс связан со сбоями в работе иммунной системы, при которых она воспринимает ткани собственных сосудов как чужеродный белок. Это приводит к генерализованной воспалительной реакции и значительному ухудшению самочувствия. После приема средств, которые угнетают работу иммунной системы, состояние пациента стабилизируется.
Воспаление сосудистой стенки может возникать на определенном участке либо затрагивать большую часть вен и артерий. В зависимости от масштабности проявления болезни, ее клинические признаки будут отличаться. Так, при системном васкулите пациент жалуется на общую слабость, повышение температуры тела, резкое похудение, ломоту в мышцах и суставах.
Также симптомы будут отличаться в зависимости от локализации поврежденных сосудов. Можно выделить несколько основных симптомокомплексов, которые проявляются при поражении определенных органов.
- Кожа ‒ один из наиболее частых участков проявления васкулита. На ней могут появляться разные виды сыпи, в том числе точечные либо крупные кровоизлияния, узелки, крапивница, выцветание кожи в форме пятен. В запущенных случаях формируются язвы, чаще на поверхности голени.
- Конечности и периферические нервы, которые участвуют в их иннервации ‒ болезнь связана в том числе с поражением мелких капилляров. Она вызывает различные нарушения чувствительности рук и ног, ощущения покалывания и онемения, а также мышечную слабость.
- Головной мозг ‒ снижение интенсивности кровообращения в этом органе опасно для жизни и может стать причиной инсульта. Также возможны приступы судорог, дезориентация в пространстве, ухудшение координации движений, болезненные ощущения в голове и глазах.
- Органы пищеварительного тракта ‒ воспаление сосудов желудка и кишечника сопровождается острой болью в животе. Также наблюдаются различные расстройства пищеварения, тошнота и рвота, примеси крови в кале.
- Сердце ‒ если воспаляются артерии и вены, которые участвуют в кровоснабжении миокарда, это приводит к болезненным ощущениям за грудиной, нарушениям сердечного ритма. Если вовремя не начать лечение, существует риск инфаркта миокарда.
- Нарушение кровообращения в почках опасно для жизни. На начальных стадиях наблюдается отечность, особенно в области нижних конечностей, боли в пояснице. Один из характерных симптомов ‒ постоянное повышение артериального давления из-за задержки оттока жидкости.
- Суставы ‒ при васкулите наблюдается боль разной интенсивности, снижение подвижности. Клиническая картина сопровождается отечностью мелких и крупных суставов.
Важно на начальных стадиях определить причину боли, отечности и других симптомов. Васкулит может протекать как с характерной клинической картиной, так и с менее выраженными симптомами. В некоторых случаях его необходимо дифференцировать от мигрени, гайморита, бронхиальной астмы и других заболеваний.
Определить васкулит только на основании внешних симптомов невозможно. Кроме того, они могут быть стертыми либо развиваться в течение длительного времени. Для более точной диагностики применяются инструментальные и лабораторные методики, которые позволят оценить состояние сосудов и отличить их воспаление от других заболеваний.
- Общий и биохимический анализы крови ‒ первый этап определения васкулита. Обнаруживаются такие типичные нарушения, как анемия (снижение количества эритроцитов), повышение уровня тромбоцитов и лейкоцитов. Также можно определить увеличение скорости оседания эритроцитов, возрастание уровня С-реактивного белка и фибриногена.
- Иммунологическое исследование крови информативно при диагностике некоторых видов специфического васкулита. В крови определяются антинейтрофильные цитоплазматические антитела, которые указывают на развитие воспаления аутоиммунного характера.
- Анализы крови на определение инфекционных заболеваний ‒ назначаются по показаниям. Так, васкулит может развиваться как симптом вирусных гепатитов.
- Исследование мочи ‒ укажет на состояние почек. При нарушении их работы в образцах обнаруживаются примеси белка и эритроциты, которые в норме отсутствуют.
- Инструментальные методы диагностики (УЗИ, рентгенография) информативны для оценки состояния органов грудной, брюшной и тазовой полостей. Так, при подозрении на повреждение сосудов бронхов и легких назначается рентгенография грудной клетки, сердца ‒ ЭХО-кардиография. Также может потребоваться проведение компьютерной либо магниторезонансной томографии.
- Биопсия ‒ инвазивная процедура, которая заключается в исследовании образца тканей внутренних органов. Она проводится под местной анестезией, а биоптат после специальной подготовки рассматривается под микроскопом. При васкулите можно обнаружить точечные кровоизлияния и другие признаки нарушения целостности сосудов.
Лечение подбирается индивидуально и зависит не только от стадии болезни, но и от расположения поврежденных сосудов. Так, при нарушении работы жизненно важных органов (сердца, легких, почек, центральной нервной системы) может потребоваться госпитализация. Наибольшую сложность представляют системные васкулиты, которые развиваются с поражением крупных и мелких сосудов по всему организму. Основная схема включает внутривенное введение глюкокортикостероидов (гормональных противовоспалительных средств) и цитостатиков (иммунодепрессантов). Для стабилизации состояния пациента и достижения ремиссии используют сочетание преднизолона с цииклофосфаном, внутривенным иммуноглобулином и специфической процедурой ‒ плазмаферезом.
Многим пациентам удается удерживать состояние стойкой ремиссии в течение длительного времени. После стабилизации можно постепенно уменьшать дозировку препаратов, а в дальнейшем ‒ отказаться от их применения. В случае рецидива (повторного обострения болезни) схему повторяют заново. Важно понимать, что иммунодепрессанты с кортикостероидами могут иметь побочные эффекты. Они угнетают работу иммунной системы, а при длительном применении могут становиться причиной раздражения слизистой оболочки мочевого пузыря, снижения прочности костей (остеопороз) и других нарушений.
Воспалительные болезни лимфатических сосудов
Лимфангит ‒ воспаление лимфатических сосудов. Болезнь может протекать в острой либо хронической форме и затрагивать сосуды разного калибра. В зависимости от причин, симптомов, характера течения и других особенностей, выделяют несколько разновидностей лимфангита:
- по типу воспаления ‒ гнойный либо серозный;
- по расположению пораженных лимфатических сосудов ‒ поверхностный или глубокий;
- по диаметру сосудов ‒ ретикулярный (мелкие капилляры) и трункулярный (крупные лимфососуды);
- злокачественный лимфангит ‒ отдельная форма заболевания, при котором сосуды могут воспаляться на фоне злокачественных новообразований.
Лимфангит чаще проявляется как вторичное заболевание. Он развивается на фоне травм, абсцессов и флегмон, а также любых других открытых повреждений кожи. Возбудителем часто становятся такая инфекция, как золотистый стафилококк либо гемолитический стрептококк, кишечная палочка либо протей. Бактерии разносятся с током лимфы, достигают крупных сосудов и могут вызывать генерализованное воспаление.
Болезнь проявляется характерным комплексом симптомов:
- общие признаки ‒ головные боли, озноб, тошнота, возможно повышение температуры;
- воспаление мягких подкожных тканей в месте начала патологического процесса;
- возможно появление красных тяжей под кожей в месте нахождения крупных лимфососудов;
- при поражении мелких капилляров ‒ ощущение жжения на коже, появление выраженного сетчатого рисунка.
Запущенный лимфангит опасен своими осложнениями . Воспалительный процесс при отсутствии лечения распространяется на окружающие ткани, при этом происходит присоединение бактериальной инфекции. В результате могут формироваться подкожные абсцессы, а возбудители гнойного воспаления свободно передвигаются с током лимфы и участвуют в формировании новых очагов.
Большинство симптомов лимфангита обнаруживаются сразу. Дальнейшие этапы диагностики направлены на определение причины болезни и ее стадии. Для лечения воспалительных заболеваний лимфатических сосудов могут быть назначены следующие препараты:
- обезболивающие и противовоспалительные средства;
- антибиотики ‒ для лечения либо профилактики присоединения бактериальной инфекции;
- антигистаминные препараты ‒ для лечения лимфангита аутоиммунного происхождения.
Воспалительные болезни сосудов отличаются своими причинами, скоростью развития и другими особенностями. Важно провести своевременную диагностику и принимать препараты, которые снимают боль и воспаление, нормализуют работу иммунной системы. Прогноз благоприятный только при условии грамотного лечения, в противном случае возможно развитие осложнений.

Воспаление стенок сосудов или васкулит – это патология человеческого организма, при которой поражаются различные кровеносные сосуды (вены, артерии).
Рассмотрим более подробно симптомы воспаления стенок сосудов и методы лечения данного недуга.
Воспаление стенок сосудов: причины
Выделяют следующие причины воспаления стенок сосудов:
1. Поражение организма различными тяжелыми бактериальными или вирусными инфекциями.
2. Генетическая предрасположенность человека к васкулиту (шанс заболеть данной патологией в разы увеличивается, если кто-то из близких родственников страдает от васкулита).
3. Воспаление сосудов как реакция на вакцинацию. При этом кроме воспаления сосудов у человека могут развиться и прочие осложнения в состоянии.
4. Контактирование организма с ядами биологического происхождения (к примеру, такое бывает при лечении онкологических патологий).
5. Сильное переохлаждение либо наоборот, перегревание организма.
6. Попадание в организм разных вредных химических веществ.
7. Серьезные травмы.
8. Солнечные ожоги либо термические повреждения кожного покрова разной степени поражения.
9. Острые инфекционные заболевания.
10. Нарушение свертываемости крови.
Воспаление стенок сосудов: виды, симптомы и признаки
Выделяют три группы васкулитов:
1. Гигантоклеточная группа. При этом заболевание поражает крупные сосуды в организме. Оно считается наиболее опасным, так как может привести к резким ухудшениям в состоянии больного.
2. Узловатые васкулиты вызывают воспаление средних по размеру сосудов. Обычно они поражают артерии сердца, кишечника и легких.
3. Васкулиты, которые поражают мелкие сосуды. Как правило, они локализуются в дыхательных путях и сопровождаются гнойными и кровянистыми выделениями из носа.
Воспаление стенок сосудов имеет такие характерные симптомы и проявления:
1. Лихорадка и повышение температуры тела.
2. Повышение артериального давления.
3. Появление небольших кровоизлияний на коже, которые могут локализоваться в самых разных участках тела (чаще всего это голень, ступни, бедра либо руки).
4. Если болезнь поразила сосуды сердца, то у больного развиваются аритмия, брадикардия и прочие патологии. В более тяжелых случаях васкулит может вызвать инфаркт, некроз сосудов и пр.
5. Появление острых болей в суставах без причины.
7. Потеря аппетита.
8. Выраженная боль и жжение в ногах.
9. Появление кожной сыпи развивается из-за поражения подкожных сосудов. При этом сама сыпь может иметь разные размеры – от горошины до больших пятен, размером с яйцо. Цвет сыпи будет ярко красным либо фиолетовым. Обычно такая сыпь сопровождается сильным зудом и отеком конечностей. Локализуется она на нижней части ног и голени.
10. Появление язв во рту и болей в животе указывает на нарушение кровообращения в кишечнике и воспаление кишечных артерий.
11. Если поражены сосуды глаз, то у больного может наблюдаться зуд и покраснение роговицы. Также есть риск кратковременной потери зрения.
12. Васкулит, который локализуется в головном мозге, может вызывать нарушение памяти, головные боли и головокружение.
Где бы ни локализовался васкулит, он всегда сопровождается длительным протеканием, частыми обострениями и осложнениями. Прогноз такого заболевания зависит от формы протекания воспаления, степени запущенности патологии и четкой локализации васкулита.
Воспаление стенок сосудов: диагностика и лечение
При появлении первых признаков васкулита нужно обращаться к врачу. После первичного осмотра и сбора анамнеза доктор назначит такие обязательные диагностические процедуры:
1. Общие клинические анализы крови и мочи.
3. Аллергические пробы.
4. Анализ на состояние иммунитета.
5. Полное обследование сердечно-сосудистой и дыхательной систем.
Лечение воспаления стенок сосудов зависит от локализации васкулита, его запущенности и степени поражения вовлеченных внутренних органов. Те пациенты, которым диагностировали хроническое воспаление сосудов, будут нуждаться в регулярном приеме назначенных медицинских препаратов.
Больным с легкой формой васкулита показано комплексное лечение назначенными лекарствами.
Главной задачей такой терапии является уменьшение воспаления и устранение причины его развития. Таким образом, традиционное лечение предусматривает такое:
1. Назначение препаратов, которые будут влиять на густоту крови пациента и снизят риск образования тромбов. При этом они особенно показаны в том случае, если у пациента воспалились именно сосуды головного мозга (в таком состоянии человек очень подвержен развитию инсультов).
2. Назначение нестероидных противовоспалительных лекарств (Пармидин).
3. При тяжелой степени васкулита, который сопровождается множеством осложнений, больному рекомендуется назначение глюкокортикостероидов.
4. Обязательным в данной терапии является применение антикоагулянтов (Гепарин).
5. При повешенной температуре используются жаропонижающие средства.
6. Хорошие результаты в лечении васкулита дает назначение цитостатиков. Данные препараты предотвращают размножение клеток и понижают образование антител.
7. При некоторых разновидностях васкулита полезно очищать кровь пациента с помощью таких методик как гемосорбция и плазмофарез.
8. При протекании болезни в легких формах рекомендуется использование нестероидных лекарств (Вольтарен).
9. Для предотвращения образования микротромбов часто практикуется назначение Гепарина.
10. При развитии осложнений от васкулита назначаться гормональные препараты.
В тяжелых формах патологии больному показано оперативное вмешательство. При этом обычно практикуют удаление части пораженного либо закупоренного сосуда. На его месте устанавливается искусственный протез. Если же участок удаленного сосуда небольшой, то обе его части просто сшиваются.
Воспаление стенок сосудов: особенности лечения
Помимо основной терапии, во время лечения пациенту желательно придерживаться таких врачебных рекомендаций:
1. Полностью отказаться от курения и приема спиртных напитков.
2. Ограничить физические нагрузки.
3. Принимать много жидкости. Она будет разжигать кровь, и защищать от образования тромбов. Особенно полезным считается зеленый чай. Он поможет улучшить проницаемость сосудов, укрепить их стенки и снять воспаление.
Более того, при регулярном употреблении зеленого чая можно снизить уровень холестерина в крови и повысить тонус сердечной мышцы. Это особенно полезно при васкулите.
4. Больным рекомендуется принимать травяные отвары, которые содержат витамин К.
К таковым относятся: зверобой, крапива и тысячелистник.
5. Очень полезно кушать ягоды, которые способствуют улучшению состава крови и укрепляют сосуды (шиповник, черная смородина).
При отсутствии своевременного лечения васкулит способен вызвать следующие осложнения в состоянии здоровья пациента:
3. Инфаркт миокарда.
4. Внутрикишечное кровотечение.
5. Тромбоз артерий.
6. Развитие хронической почечной либо сердечной недостаточности.
7. Легочное кровотечение.
8. Переход болезни в хроническую форму.
9. Хронические боли.
10. Абсцесс брюшной полости.
11. Нарушение работы печени.
12. Нарушение (полная потеря) зрения.
13. Нарушение памяти возможно при поражении васкулитом артерий головного мозга.
Чтобы не допустить развитие васкулита, следует придерживаться таких советов:
1. Избегать переохлаждений и перегревов тела.
2. Закалять организм и укреплять иммунитет. Для этого рекомендуется заниматься спортом, сбалансированно питаться и иметь здоровый сон.
3. Отказаться от вредных привычек.
4. Не принимать любые лекарственные препараты без назначения врача.
5. Не проводить внеплановые прививки и вакцинации.
6. При работе во вредных условиях нужно обязательно носить защитную маску.
7. При возникновении первых подозрений на данное заболевание нужно сразу же обращаться к врачу.
8. При генетической предрасположенности к васкулиту рекомендуется периодически пропивать комплексы препаратов, которые укрепляют сосуды.
9. Избегать стрессов и сильных нервных перенапряжений.
Такая болезнь, как васкулит, проявляет себя различными симптомами, поэтому, ее тяжело выявить. Воспаление сосудов (или васкулит) поражает не только стенки самих сосудов, но и органы, к которым эти сосуды относятся. Довольно часто врачи диагностируют воспаление рядом расположенных органов, не принимая во внимание возможное воспаление сосудов при васкулите.
Под системном васкулите вообще, подразумевается целый ряд болезней, который включают в себя воспаление стенок кровеносных сосудов. При этом заболевании страдают ткани и органы в организме человека – нарушается поступление крови в органы тела, сужаются сосуды, и это все приводит к отмиранию пораженных участков.
Течение болезни
Васкулиты бывают вен, артериол, артерий, капилляров. Часто имеют иммунопатологические причины. Такое происходит, когда начинаются сбои в функционировании иммунитета – клетки стенок сосудов иммунные составляющие ошибочно квалифицируют как чужие, и они подвергаются атаке.
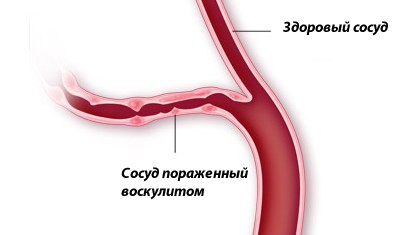
Здоровый сосуд и при васкулите
Если в кровоток выбрасывается много антигенов, из-за этого образовывается множество иммунных комплексов. Потом они закрепляются на сосудах, макрофаги и лейкоциты в крови начинают их разрушать, начинаются фагоцитоз, клеточный лизис и агрегация тромбоцитов. В результате этого страдает сосуд. Сосудов становится проницаемым и начинается его отмирание. Поэтому, необычное увеличение иммунных комплексов в кровотоке является симптомом васкулита.
Когда сосуд начинает воспаляться, уменьшение проходимости мешает кровотоку, и начинает страдать орган, к которому относится больной сосуд. Например, при воспалении височной артерии, кислорода не хватает затылочной части головного мозга, у больного ухудшается способность видеть. Если воспалены вены нижних конечностей, появляется сыпь на коже, начинают болеть суставы.
Все факторы возникновения воспаления сосудов пока не найдены. Но ученые все же выяснили, что причины васкулита могут быть аутоиммунные процессы, а также золотистый стафилококк и гепатит С и другие и его формы. Где воспаление сосудов себя проявит – предсказать невозможно. Чаще всего поражается кровеносная система мозга и почек.
Так как болезнью поражается вся кровеносная система человека, то васкулит имеет множество форм и видов.
Болезнь подразделяют на два вида по типу источника возникновения:
- Первичный васкулит (начинается воспаление стенок сосудов, после которого начинается развитие васкулита);
- Вторичный васкулит (появляется после перенесенного инфекционного или аллергического заболевания, может появиться после травмы).
Васкулит по диаметру воспаленных сосудов и формам его распространения делят на:
- Сегментарный, когда центром воспаления является один сосуд. Сегментарные васкулиты также делятся на артерииты (поражаются крупные артерии), артериолиты (поражаются артериолы); флебиты (поражаются вены), и капилляриты (поражаются капилляры);
- Системный – когда поражается кровеносная система в общем. При большинстве системных воспалений сосудов начинается сыпь на ногах и даже могут возникать язвы. Сосуды нижних конечностей более всего подвержены васкулиту, потому что подвергаются самой большой нагрузке, а воспаление сосудов, обычно, начинается в ослабленных местах организма.
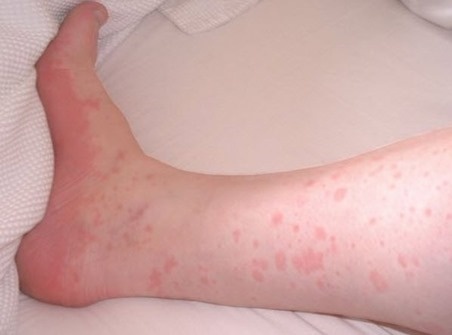
Системный васкулит
По местам локализации васкулита на самих сосудах, его классифицируют:
- Эндоваскулиты (воспаление внутренней стенки сосуда);
- Мезоваскулиты (воспаление среднего слоя сосуда);
- Периваскулиты (воспаление внешнего слоя сосуда);
- Панваскулиты (воспаление и разрушение всех слоев сосуда). Этот вид васкулита наиболее опасен.
Васкулит делят еще и на другие типы и формы, причем каждая из них имеет свои отличия. Довольно часто одним и тем же видом васкулита болеют люди, живущие в одной природной зоне, и относящиеся к одной расе.
К примеру, существует артериит Такаясу. Это воспаление аорты, которое чаще всего регистрируют у азиатских женщин. Воспаления сосудов нижних конечностей, или мозга не так специфичны, и ими болеют люди, живущие во всех уголках планеты.
Симптомы
Выявить симптомы васкулита то есть воспаления сосудов кожи тяжело, из-за того что болезнь может поражать внутренние органы, и кажется, что первопричина заболевания – воспаление органов, а не сосудов.
Симптомы васкулита:
- Слабость пациента, без видимой на то причины;
- Повышенная температура;
- Боли;
- Понижение аппетита.
В общем, у больных васкулитом разных типов, наблюдают схожие симптомы. У всех пациентов проявляется лихорадка. Но нужно отметить, что температура при васкулите повышена не всегда, она колеблется в течение дня. Замечено, что каждый рост температуры происходит вместе с новыми кожными высыпаниями.
Также пропадает аппетит, наблюдается слабость и утомляемость, возникают головные боли. Могут наблюдаться нарушения психики, рвотные рефлексы, насморк и кашель. Кашель бывает даже с кровью. Васкулит у ребенка и взрослого проявляется в ухудшении зрения, могут быть обмороки, стоматиты, возникают припухлости на висках и язвы на половых органах.
Различные симптомы воспаления сосудов проявляют себя каждый со своим типом воспалений и согласно свойствам, возникающим при поражении каждого из участков. Например, признаки при васкулите вен нижних конечностей и артерий, снабжающих головной мозг, всегда отличаются.
При васкулите, сыпь на коже довольно часто проявляет себя на ногах, потому что ее причиной является разрушение сосудов, расположенных под кожей. На нижних конечностях, сыпь обычно бывает на голенях и в области голеностопных суставов. Но, также, могут быть сыпи и в районах других суставов – на коленях, на локтях.
Сыпь при васкулите бывает различных размеров – от диаметра горошины, до размеров яйца. Имеют красный или пурпурный цвет, отекают и чешутся. Если появляются язвочки во рту, боли в животе – это признаки васкулита в кишечнике. Этот вид воспаления сосудов очень опасен, потому что часто нарушается целостность кишечника.
Если чешутся, краснеют глаза, у больного начинаются нарушения зрения – то, скорее всего, это васкулит глаз или мозга. Воспаления сосудов, питающих мозг можно заподозрить по головным болям, нарушениями памяти, расстройствам речи.
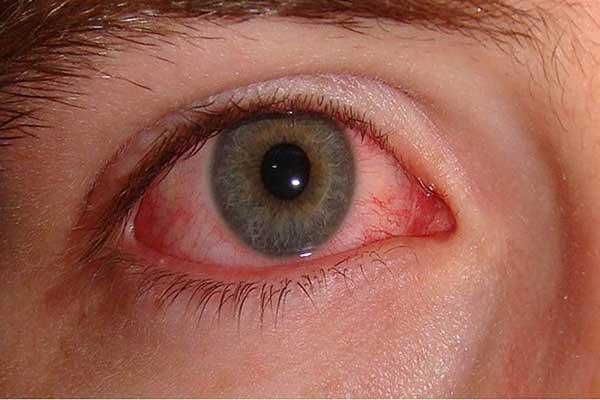
Васкулит глаз
Воспаления крупных сосудов всегда сопровождают особые признаки, сбои в функционировании соответствующих органов. К примеру, если происходит воспаление легочных сосудов, то появляются симптомы воспаления легких, это показывает даже рентген. А васкулит нижних конечностей обычно протекает с сыпью на ногах.
Если брать в целом, то воспаление артерий более опасно, чем венозный васкулит. Если работа вен и капилляров может дублироваться подобными сосудами в организме, то функции артерий другие сосуды выполнить не могут.
Диагностика
Сыпь на руках и ногах, лице почти всегда указывают на васкулит. В то же время, общая слабость и повышенная температура присущи многим болезням. Но и они помогают распознать васкулит. При диагностике заболевания делают гистопатологические анализы – пробы на аллергический васкулит, ПРЦ-тест, проверяют иммунитет.
Постоянно, на протяжении всего процесса лечения васкулита проводится диагностика дыхательной и сердечно-сосудистой систем человека. При диагностике артериитов мозга проводят магниторезонансную терапию и ангиографию сосудов. При диагностике васкулитов вен нижних конечностей применяют допплерометрию.
Лечение
Обычно, воспаление сосудов, получается выявить и вылечить еще на ранних этапах развития болезни. Хорошо то, что не все виды воспаления сосудов сопровождаются высокой температурой. Также довольно легко можно проводить лечение васкулита народными средствами.
При воспалении сосудов применяют дезагреганты – лекарства, которые разжижают кровь, и не дают образовываться тромбам в сосудах. Ведь если, к примеру, поврежден мозг, то это очень опасный побочный эффект заболевания. Но если болезнь затянулась, дезагреганты уже не лечат, а только помогают поддерживать состояние пациента на стабильном уровне.
Также в список применяемых медикаментов для лечения воспаления сосудов входят нестероидные противовоспалительные препараты, такие как пармидин и стугерон. При тяжелых типах васкулита используют глюкокортикоидные медикаменты. Также используют антикоагулянты – гепарин и синкумар.
Лечение васкулита назначают только после полной диагностики и беседы с профильными врачами. Если диагностировано воспаление сосудов, то для выбора нужного метода терапии очень важно учитывать индивидуальные особенности организма каждого отдельного больного.
Нестероидные средства
Хирургическое вмешательство для лечения воспаления сосудов применяют довольно редко. Обычно операцию используют при воспалении больших сосудов, питающих мозг, сердце и почки. Также назначают эндартерэктомию – нейтрализацию холестериновых бляшек и экдоваскулярное удаление пораженного участка сосуда. Этот метод применяют и при флебите нижних конечностей.
Ученые до сих пор не выявили причины возникновения васкулита, потому для профилактики заболевания используют только общие рекомендации по оздоровлению организма. В любом случае полезны физические загрузки и здоровое питание. И конечно же, нужно исключить курение.

Болезнь Бехчета, или болезнь Шелкового пути – редкое заболевание, которое проявляется хроническим воспалением кровеносных сосудов по всему организму.
Точная причина болезни Бехчета неизвестна, но ученые предполагают, что эта болезнь относится к аутоиммунным.
То есть, болезнь вызвана тем, что иммунная система человека ошибочно атакует клетки своего организма вместо чужеродных клеток. Считается, что в развитии болезни играют роль генетические факторы, а также факторы окружающей среды.
Воспаление сосудов в разных органах может проявляться множеством не связанных, казалось бы, симптомов. Среди них может быть появление язв во рту и на гениталиях, воспаление глаз, кожные высыпания. Лечение болезни Бехчета направлено на облегчение симптомов и профилактику осложнений, таких как полная слепота.
Причины болезни Бехчета
Ученые до сих пор не знают точных причин этой болезни. Не так давно были обнаружены гены, которые связаны с возникновением болезни Бехчета.
Некоторые исследователи считают, что вирусы или бактерии могут провоцировать развитие болезни Бехчета у лиц с генетической склонностью.
Факторы риска болезни Бехчета
Факторы, которые повышают риск болезни, включают:
1. Возраст. Болезнь Бехчета обычно поражает мужчин и женщин в возрасте от 20 до 40 лет, но болезнь может начаться в любом возрасте. Если она начинается в раннем возрасте, то чаще протекает в тяжелой форме.
2. Регион мира. Болезнь может возникать в любой точке планеты, но чаще всего страдают жители Ближнего Востока и Азии (район Шелкового пути). Часто болеют жители Китая, Японии, Ирака, Ирана, Турции и др..
3. Пол. Болезнь возникает как у женщин, так и у мужчин, но у мужчин она протекает тяжелее, чем у женщин.
4. Генетическая предрасположенность. Как уже упоминалось, определенные гены связаны с высокой вероятностью возникновения болезни.
5. Курение. Курящие лица чаще болеют болезнью Бехчета. Возможно, это связано с влиянием агрессивных химических соединений на ДНК человека.
Симптомы болезни Бехчета
Проявления болезни Бехчета могут сильно отличаться у разных больных. Симптомы могут появляться и исчезать без видимой причины.
Особенности проявлений болезни зависят от того, где и какие сосуды поражены, и насколько тяжело.
Органы и ткани, которые обычно поражаются болезнью Бехчета, включают:
Болезненные язвы во рту являются наиболее частым признаком болезни Бехчета. Язвы появляются как округлые, приподнятые образования, которые быстро изъязвляются. Обычно язвы заживают в течение 3 недель, но часто возобновляются.
При болезни Бехчета на коже могут появляться болезненные элементы – язвочки, красные узелки и др. Узелки чаще всего образуются на ногах больных.
У больных могут образовываться язвы на половых органах. Эти язвы обычно болезненные, и могут оставлять после себя рубцы. У мужчин они обычно появляются на мошонке, у женщин – повсеместно на наружных половых органах.
Болезнь Бехчета может вызвать увеит, который проявляется покраснением, болью и затуманенным зрением. Симптомы воспаления могут появляться и исчезать. Воспаление сосудов сетчатки может приводить к более серьезным последствиям, вплоть до потери зрения.
Воспаление суставов (особенно коленных) часто сопутствует болезни Бехчета. Могут поражаться локтевые, запястные и другие, более мелкие суставы. Признаки воспаления могут длиться около 3 недель, а затем исчезать.
6. Крупные сосуды.
Воспаление крупных артерий при болезни Бехчета приводит к покраснению, отечности и болям в руках и ногах. Воспаление артерий может вызывать образование аневризм, в также сужение и закупорку сосудов.
7. Желудочно-кишечный тракт.
Болезнь может вызвать самые разные симптомы со стороны ЖКТ, включая боль в животе, понос и кровотечение.
8. Головной мозг.
Воспаление мозговых сосудов проявляется головными болями, повышением температуры, дезориентацией, нарушением равновесия. Могут возникать инсульты.
Диагностика болезни Бехчета
Нет точных анализов, которые позволяют определить болезнь Бехчета. Врач должен провести всестороннее обследование больного.
На Западе предлагаются следующие критерии диагностики болезни Бехчета:
1. Обязательное наличие следующего признака:
- Язвы во рту. Практически у всех больных в определенный период времени возникают эти язвы. Для диагностического критерия необходимо появление язв хотя бы 3 раза в течение 12 месяцев.
2. В дополнение к основному критерию, должны быть хотя бы 2 дополнительных признака:
Больному прокалывают кожу стерильной иглой, а через 2 дня смотрят на результат. Если тест положителен, то в месте укола, под кожей, возникает маленькое красное уплотнение – признак того, что иммунная система очень бурно реагирует на минимальное повреждение.
Лечение болезни Бехчета
На сегодняшний день не существует радикального метода лечения болезни Бехчета. Врач может назначить симптоматическое лечение, чтобы облегчить боль и воспаление.
Болезнь Бехчета протекает с обострениями, которые сменяются периодами ремиссии. Некоторым больным даже необязательно принимать какие-либо медикаменты в период между обострениями. Но решение об этом должен принимать только врач.
Для лечения болезни Бехчета применяются такие группы препаратов:
1. Наружные средства:
- Кремы, гели и линименты с противовоспалительным эффектом. Эти препараты обычно содержат кортикостероиды, которые быстро и эффективно устраняют воспаление.
- Полоскания для рта, содержащие кортикостероиды и другие вещества, предназначенные для облегчения боли и воспаления.
- Глазные капли, содержащие те же кортикостероиды, и другие противовоспалительные вещества. Эти средства снимают покраснение и воспаление глаз.
2. Системные средства:
- Кортикостероидные гормоны (ГКС), такие как преднизолон, метилпреднизолон и др. Эти препараты подавляют воспаление, и предотвращают дальнейшее повреждение сосудов. Иногда больные должны принимать кортикостероиды в течение очень долгого времени.
Но эти препараты могут вызывать различные побочные эффекты – изжогу, набор массы тела, гипертензию, истончение костей и др..
- Лекарственные средства, подавляющие иммунную систему. Иммуносупрессоры подавляют иммунитет, который при болезни Бехчета слишком бурно реагирует. Препараты этой группы включают азатиоприн (Имуран), циклофосфамид (Цитоксан), циклоспорин и другие.
Следует помнить, что подавление иммунитета делает больного беззащитным против множества инфекций. Также прием этих препаратов может оказывать серьезное воздействие на почки, печень, систему крови и артериальное давление.
- Цитостатики – колхицин и метотрексат. Эти препараты подавляют деление клеток, что приводит, в частности, к угнетению иммунитета. Эти препараты имеют огромное количество побочных эффектов, что нужно учитывать перед началом лечения.
- Препараты, регулирующие иммунный ответ. Альфа-2b интерферон (Интрон А) регулирует активность иммунной системы, что нужно для подавления воспаления. Он помогает контролировать кожные язвы, воспаление глаз и суставов при болезни Бехчета. Это средство можно комбинировать с другими препаратами.
Современные, ограниченные исследования показали эффективность препаратов из группы ингибиторов ФНО-альфа. К ним относятся инфликсимаб (Ремикейд) и этанерцепт (Энбрел). Эти препараты доступны в Соединенных Штатах и некоторых других странах. Они помогают подавить воспаление при болезни Бехчета и других аутоиммунных заболеваниях.
Прогноз болезни Бехчета
Болезнь Бехчета может приходить и уходить, развиваясь непредсказуемыми циклами. Симптомы болезни могут немного утихнуть приблизительно после 20 лет болезни.
Несмотря на но, что вылечить болезнь Бехчета невозможно, симптомы болезни можно и нужно контролировать. К примеру, увеит без лечения может приводить к потере зрения. Больные должны регулярно обследоваться у офтальмолога.
Другие вероятные осложнения болезни Бехчета зависят от того, какие именно сосуды поражены болезнью.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Читайте также:


