Воспаление суставов и посинение
Понятие заболевания
Реактивным артритом называют воспаление суставов, вызванное существованием или появлением в организме ряда инфекций.
Реже всего артрит ревматоидный встречается у пожилых людей, подростков. Самые частые случаи у мужчин двадцати-сорока лет. Женщины болеют реже.
Классический, самый распространенный вид реактивного артрита вызван инфекционно-воспалительными заболеваниями кишечника и половыми инфекциями.
В 10% случаев реактивный артрит возникает как следствие ангины, гриппа , ОРЗ.
Симптомы, развитие реактивного артрита
Современные методы обследования позволили обнаружить в ткани воспаленных суставов микроорганизмы. Их деятельность влияет на иммунные клетки. Которые вместе с чужеродными поражают собственные клетки.
Попадая в организм любым путём: половым, через носоглотку, инфекция поражает любые органы. Суставы не будут исключением.
После затихания симптомов основного заболевания — ангины, гриппа, воспаляется какой-нибудь сустав. Считается осложнением после болезни, воспаление суставов провоцируется теми же микробами.
Поражаются суставы при артрите:
◉ Больших пальцев ног
Симптомы реактивного артрита:
◈ Покраснение, посинение сустава
Форма артрита с расстройством мочеполовой системы называется болезнью Рейтера. При этом недуге поражается подошва стопы.
Красные пятна на стопе трансформируются в огрубевшие участки стоп, напоминающие натоптыши . Но сопровождающиеся сильной болезненностью и отслаиванием кожи, иногда ногтей.
Лечение реактивного артрита
Полноценное лечение возможно только после полного обследования. Отличить реактивный артрит от прочих болезней суставов не очень просто.
Главные критерии, определяющие недуг:
▣ Несимметричное поражение суставов (например, различная степень на правой и левой руке)
Типичная картина артрита данного вида будет с признаками поражения глаз, половых органов, мочевого пузыря, кишечника, стоп. Но чаще артрит реактивный проходит лишь с болями суставов. Поэтому проводится обширная диагностика заболевшего.
Не вылеченный, запущенный реактивный артрит в отдельных случаях может переходить в ревматоидный артрит . Таких случаев не более двадцати процентов. Случается, что болезнь не излечивается до конца, а приобретает затяжной характер. Лечение тогда продолжается годами.
Чтобы поставить диагноз — реактивный артрит. Нужно провести ряд обследований:
❖ Анализы
Показания СОЭ повышаются, показывая наличие воспалительного процесса. Какой именно это процесс показывает другое обследование.
Ревмопробы: С-реактивный белок, серомукоид и пр. показывают при реактивном артрите повышение показателей. Информацию о наличии воспалительного или инфекционного характера поражения суставов.
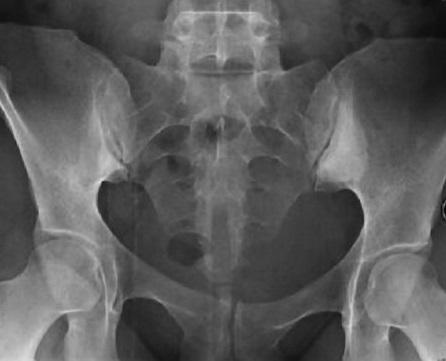
❖ Рентгенография крестцово-повздошных сочленений позволит определить воспаление, называемое сакроилетит. Характерный при артирте сакроилетит бывает односторонний. В отличии от болезни Бехтерева.
❖ Посев из кишечника, половых путей, носоглотки определит возбудителя этой болезни. Лабораторный анализ распознает возможность подбора к конкретному возбудителю какого-либо антибиотика для лечения артрита.
◆ Лечебные меры с антибиотиками, дополняют корректирующими действиями для иммунной системы.
Борясь с микроорганизмами, иммунитет, посылает клетки по привычке в воспаленный сустав. Даже при стихании воспалительного поражения сустава.
Иммунитет в таком случае нуждается в подавляющем действии, либо стимулирующем. Медикаментозными средствами, подобранными специалистом, удается добиться излечивания реактивного артрита.
◆ Помимо препаратов, используют фиксацию пораженного сустава при помощи бандажа, ортеза. Подбирая по поврежденному воспалением суставу, бандаж на колено, запястье, голеностоп поддерживают этим больное место. Часть нагрузки с сустава бандаж возьмет на себя.
◆ Народная медицина в дополнении к врачебным рекомендациям способствует излечиванию реактивного артрита. Травы, примочки при артрите снимают воспаление, боль.
Воспаление суставов, сопровождающееся болью и припухлостью, называется артритом.
Существуют такие виды артрита:
• Ревматоидный артрит – аутоиммунное заболевание, при котором воспалительные процессы поражают суставы и соседние ткани.
• Подагра – воспалительные процессы в суставах начинаются из-за нарушения обмена веществ в организме.
• Инфекционный артрит – заболевание, спровоцированное вирусом или грибком.
• Остеоартрит – это тот же артрит, но с медленным течением болезни.
Причины и симптомы артрита
Причины развития артритов могут быть самые разные. Природные процессы старения приводят к изнашиванию суставов, поэтому подобные заболевания характерны для людей пожилого возраста. Также это могут быть болезни нервной или иммунной системы, залеченные травмы, сильное или длительное переохлаждение, аллергия, чрезмерные физические нагрузки, избыточный вес, генетическая предрасположенность, сахарный диабет, ангина, пневмония и тд.
Симптомы артрита характерны для большинства заболеваний суставов: отечность и припухлость, которые являются следствием изменений внутри ткани сустава. Незначительная боль на ранних стадиях заболевания, которая со временем приобретает постоянный характер и становиться невыносимой. Может появляться хруст и частичная ограниченность подвижности сустава.
Лечение воспаления суставов
Когда возникает воспаление суставов, лечение потребуется комплексное. Изначально снимаются симптомы заболевания, а потом и его причины. К сожалению, при запущенных формах болезни и в пожилом возрасте шансы на выздоровление близки к нулю. Поэтому обращаться к специалисту и начинать лечение нужно как можно раньше.
В первую очередь лечащий врач назначает прием противовоспалительных средств, в некоторых случаях в виде инъекций, но чаще в виде таблеток или гелей. Также применяются при воспалении суставов для лечения препараты на основе гормонов, антиконвульсанты и миорелаксанты. Для улучшения состояния суставов используют лекарства, в состав которых входят хондроитин и глюкозамин. Дополнительно назначается прием витаминов и микроэлиментов. Для уменьшения нагрузки на больные суставы используют жгуты, бандажи, ортезы, шины, ортопедические стельки.
Физиотерапия при артрите
Физиотерапия при артрите помогает в лечении суставов, воспаление проходит, а вместе в ним отечность и боль. Индивидуально подобранные физиотерапевтом процедуры хорошо зарекомендовали себя в лечении воспаления суставов. Среди них выделяют мануальную терапию, ультразвук, электростимуляцию, амплимпульс.
Лечение воспаленных суставов невозможно без применения массажа. Ведь именно эта процедура расслабляет мышцы, увеличивает их эластичность, улучшает кровоснабжение и увеличивает диапазон движения больных суставов.
Ванны с парафином помогают бороться с болевыми ощущениями, избавляют от спазмов и улучшают подвижность суставов. Под процедурой подразумевается прикладывание к больному участку смеси теплого парафина и эфирных масел на 30-35 минут.
Также специалисты советуют не игнорировать ЛФК, плавание и грязевые ванны.
Воспаление суставов: лечение суставов народными средствами
Скопление солей в организме является одной из основных причин заболеваний суставов. Такой знакомый всем лавровый лист прекрасно справляется с выведением вредных солей вместе с мочой.
Отвар из лаврового листа: 25 листиков промываем и заливаем 2 стаканами воды, доводим до кипения, на слабом огне держим 5 минут, после настаиваем в термосе не менее 10 часов. Во многих источниках пишут, что вполне достаточно и 3-4 часов, но отзывы с форумов свидетельствуют о том, что длительное настаивание более эффективно. Принимать в течение дня мелкими дозами, всю жидкость выпить за пару приемов не рекомендовано, так как это чревато осложнениями, вплоть до внутреннего кровотечения. Ежедневно готовить новую порцию отвара. Лечение длиться 3 дня, после чего делается пару недель перерыва и еще 3 дня приема. Следующий курс повторяют не меньше, чем через 6 месяцев.
Для разгрузки почек, параллельно с приемом лаврового отвара, проводят однодневное голодание на дистиллированной воде. Также советуют все три дня очищать желудок с помощью клизмы, чтобы избежать интоксикации организма. Данный способ нельзя использовать при заболеваниях сердечно-сосудистой и пищеварительной системы, а также в период беременности и кормления грудью.
Все знают о полезных свойствах холодца при артритах. Поэтому, когда происходит воспаление суставов, лечение может быть не только полезным, но и вкусным. Содержащийся в костях животных коллаген является строительным материалом для наших суставов. Кроме того, в холодцах и заливных блюдах много витаминов и микроэлементов, которые укрепляют мышцы и связки, имеют благоприятное влияние на нервную и опорно-двигательную систему.
К сожалению, кроме коллагена, в наваристых бульонах и заливных блюдах содержится огромное количество холестерина, поэтому людям с лишней массой тела и больным сахарным диабетом придется исключить их со своего рациона. На помощь придет желатин. Большой ассортимент рецептов вкусных десертов на основе желатина поможет разнообразить меню и улучшить состояние хрящевых тканей.
Отвар из корней подсолнуха, также, как и лавровый лист, прекрасно выводит соли из организма. Плюс такого способа лечения – нет никаких противопоказаний. Минус – действенное средство на ранних стадиях заболевания и в целях профилактики, а вот когда хрящи уже повреждены, помочь отвар уже не может.
100 граммов измельченного корня подсолнуха залить кипятком, прокипятить 5-10 минут. Охлажденный и процеженный отвар пьют весь день вместо воды или чая в течение 3 месяцев. Если нет индивидуальной аллергической реакции на подсолнух, то никаких ограничений в приеме не существует.
Золотой ус помогает при многих болезнях. И когда происходит воспаление суставов, лечение (лекарства, ЛФК, массажи) не помогает, или возникают побочные эффекты, на помощь придет мазь из золотого уса.
Для приготовления снадобья из золотого уса используют свежевыжатый сок и увлажняющий крем в равных пропорциях. Некоторые люди заменяют сок кашицей из листьев, а крем вазелином или свиным жиром. Разницы в целебных свойствах нет, все зависит от комфортности в применении. Мазью смазывают больное место или используют в виде компресса. Чтобы усилить действие мази, можно добавить измельченный полевой хвощ. В этом случае не только уйдет воспаление, но и начнут восстанавливаться сами суставы.
Так же используют настойку из суставчиков золотого уса в виде компрессов. Ткань смачивают жидкостью и прикладывают к больному месту на полчаса. Сверху плотно закутывают шерстяным шарфом или платком.
Яичная скорлупа – отличный источник кальция, в ней содержится больше полезных микроэлементов, чем в упаковке дорогостоящих витаминов. Многие пожилые люди советуют использовать яичную скорлупу при проблемах с суставами. Так как этот метод очень прост и удобен, безвреден и не требует материальных затрат. Яйца помыть в теплой воде с мылом, сполоснуть, саму скорлупу просушить и измельчить. Принимать в виде порошка утром с основным завтраком по чайной ложке.
Мед хорошо помогает при болезнях суставов. Самый простой способ – намазать медом кожу. Говорят, что боль и отечность проходит очень быстро. Можно смазать капустный лист медом и приложить к больному месту, но сначала сделать много мелких надрезов на самом листе, чтобы выступил сок.
Часто используют медовые компрессы. Нужно взять 100 граммов меда, 100 граммов водки и 30 граммов сока алоэ. Прикладывают к больному месту дважды в день в течение 2 месяцев.
При сильном болевом синдроме используют такой медовый компресс: 2 столовые ложки меда смешивают с 5 мл анальгина или амидопирина, смачивают раствором бинт и прикладывают к больному месту.
Все рецепты в данной статье носят рекомендательный характер, поэтому, каким бы безобидным не казался способ лечения воспаленных суставов, всегда нужна предварительная консультация специалиста.
Синовит при ревматоидном артрите — довольно распространенное заболевание. Иногда перенесенная вирусная инфекция способствует быстрому развитию воспаления мембраны суставной капсулы. Патологический процесс сопровождается образованием отечной жидкости. Подвижность зависит от состояния внутреннего слоя оболочки костного сочленения, которая быстро реагирует на воздействие патогенных микроорганизмов или других негативных факторов. Первичное воспаление, возникающее при ревматоидном артрите, вызывает возбудитель туберкулеза, стрептококк, кишечная палочка. Нередко вторичное накопление сывороточной жидкости в синовиальной сумке связано с травмой связок или мениска, возникшей на фоне ревматического процесса.
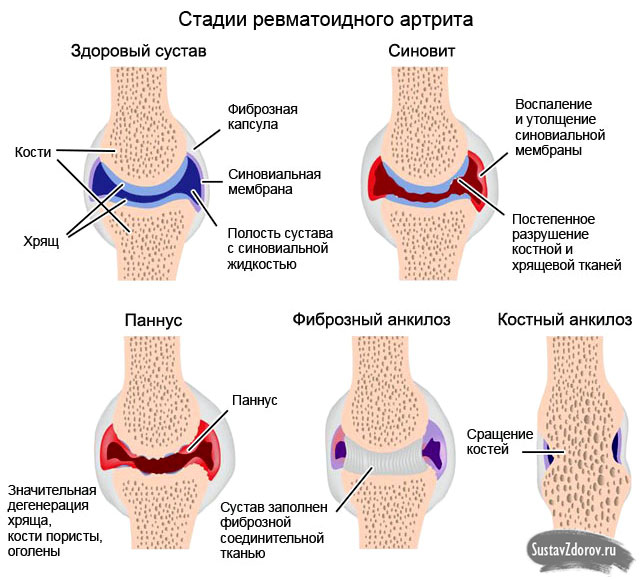
Острая стадия
Синовит начинается с появления боли, охватывающей большую часть коленного сустава и продолжающейся несколько суток. Основной признак воспалительного процесса — ярко выраженный дискомфорт, появляющийся в утренние часы.
Скованность в суставе к вечеру исчезает. Через несколько месяцев наблюдается ограничение его подвижности: пациенту трудно согнуть ногу в колене из-за постоянного отека. С течением времени ситуация усугубляется и человек не может выполнить полное разгибание или сгибание ноги в коленном суставе. Боль значительно усиливается. Нередко она сопровождается субфебрильной температурой. Некоторые пациенты жалуются на слабость, повышенную утомляемость, отсутствие аппетита.
Если не проводится эффективная терапия, патологический процесс развивается стремительно. Движения в коленном суставе затрудняются, а попытка сгибания ноги вызывает появление резкой боли, напоминающей симптомы при приступе радикулита. Человек передвигается медленно, осторожно, с трудом сгибая ногу в колене. Дополнительно рекомендуем это видео о синовите:
Дискомфорт при воспалении
На неприятные ощущения в области коленного сустава жалуются многие пациенты, страдающие ревматоидным артритом. Характер неспецифической боли обусловлен многообразием факторов ее возникновения. Нередко человек ощущает давление, сжатие мышц в области поврежденного соединения.
Пациент испытывает болезненность участков кожи, неприятное ощущение онемения коленного сустава. Он отмечает появление дискомфорта в вечерние часы. Человек избегает отрицательного влияния низких температур и в любое время года укутывает больное место теплым платком.
У ребенка во время приступа появляется дрожь. В период обострения воспалительного процесса человек лежит совершенно неподвижно, старается не нагружать больной сустав. Резкое усиление интенсивности неприятных ощущений возникает при быстром изменении положения из горизонтального в вертикальное. Иногда появляются вегетативные нарушения — головокружение, тошнота.
Интоксикация организма
Постоянные симптомы синовита при артрите проявляются в виде слабости, головной боли, апатии, зябкости конечностей, онемения в мышцах, повышенной кожной чувствительности на отдельных участках воспаленного сустава. Часто пациент находится в состоянии депрессии, подавлен, испытывает чувство страха. У многих больных снижается работоспособность, появляется усталость, вялость, иногда сонливость. Пациента беспокоят тяжесть в голове, жжение и другие неприятные ощущения в суставе.
Особенно тяжело синовит протекает у детей. Ребенок становится беспокойным, плачет, жалуется на повышенную потливость и озноб. Кожа бледнеет, появляется слабость, исчезает аппетит. При хронической интоксикации пациент худеет, у него снижается двигательная активность, возникает бессонница.
Гнойная форма синовита
Пиогенное осложнение возникает на фоне снижения иммунитета. Микроорганизмы, проникающие в околосуставную жидкость, вызывают отравление организма бактериальными токсинами.
Пациент жалуется на боль, увеличение размера сустава, ограничение его подвижности. Кожа над коленом становится горячей на ощупь, температура тела повышается, дыхание учащается, движения выполняются не в полном объеме.
У ребенка ухудшается общее состояние, появляются симптомы интоксикации, судороги и бред. Опухоль меняет форму коленного сустава. Особенно сильно боль ощущается ночью и усиливается при любом движении тела.
Лихорадка сопровождается мышечной дрожью, покраснением кожных покровов, ощущением жара. Больной пьет много жидкости, тяжело дышит. В месте видимой припухлости образуется инфильтрат, повышается теплоотдача.
Длительное течение воспалительного процесса
Синовит коленного сустава нередко развивается у пациентов, страдающих ревматоидным артритом. Болезнь сопровождается повышением температуры и снижением трудоспособности. У больного наблюдают сильную возбудимость, раздражительность, изменение настроения. Одним из проявлений воспаления мембраны суставной капсулы является наличие фиброзных отложений, ограничивающих ее функции. Пациент испытывает разнообразные неприятные ощущения в коленном суставе.
При ворсинчатой форме синовита возникает нарушение кровоснабжения тканей, окружающих мембрану капсулы, и снижение интенсивности оттока лимфатической жидкости. Одно из проявлений синовита — образование обширного инфильтрата, вызывающее ухудшение самочувствия. Больной становится несдержанным, раздражительным, нетерпеливым. У пациента появляется общее недомогание, для которого характерна быстрая физическая утомляемость.
Тугоподвижность сустава
Больной предъявляет жалобы на острую боль в колене и снижение работоспособности. Он испытывает неприятные ощущения при ходьбе, находясь в постели, старается придать ноге комфортное положение. При движении или минимальной нагрузке боль возникает вновь и беспокоит человека даже в покое.
Выпотная жидкость меняет форму сустава. Пациент отмечает появление покалывания и хруста при ходьбе, а после неудачного движения дискомфорт усиливается. Человек не может подтянуть колено к груди обеими руками, надеть носки или обувь. Он с большим трудом осуществляет вращательные движения ногой вправо-влево, испытывает неприятные ощущения. Человек не может поднять выпрямленную ногу или наклониться вперед, чтобы завязать шнурки на обуви.
Синовит часто протекает с нарушением кровообращения в капсуле, связанным с ее фиброзным перерождением. Пациент жалуется на сильную боль при смене погоды. Колено сгибается под углом 90°, и человек не может его полностью разогнуть. Он передвигается с большим трудом, переваливаясь с ноги на ногу. Увеличивается давление на поврежденные области сустава колена, нарушается их питание и кровоснабжение.
На сегодняшний день синовит остается заболеванием, которое не излечивается полностью. Пациентам необходимо обращать внимание на симптомы воспаления и регулярно проходить курсы лечения у врача. Если страдает колено, необходимо с большой осторожностью выполнять физические упражнения.
Терапия синовита с помощью инъекций хондропротекторов позволяет уменьшить воспаление и улучшить качество жизни.
Опухают суставы на пальцах рук, что делать?

Здравствуйте!
Мне 29 лет. У меня периодически, опухают суставы на пальцах рук. Они краснеют и сильно зудят, эти симптомы держатся в течении недели, а потом проходят.
Такое проявление не частое, примерно 1-2 раза в год. Сдавала кровь на ревматоидный фактор 12,0МЕ/мп. Врач мне поставила диагноз- ревматоидный артрит. Выписала метотрексат в субботу и воскресенье, а на протяжении какого времени не указала.
Меня интересует, насколько верно поставлен диагноз, и как правильно применять этот препарат.
Спасибо!
Здравствуйте! Диагноз ревматоидный артрит должен выставляться на основании определенных критериев, это и клинические проявления, и анализы, а также длительность воспаления суставов. Таких критериев семь:
- скованность в суставах после ночного сна, если она длится как минимум час, и более;
- отеки мягких тканей над суставами;
- воспаление трех и более суставов кистей, кроме самых конечных суставов пальцев (они не страдают при ревматоидном артрите);
- симметричность процесса;
- подкожные узелки на разгибательной поверхности суставов или вблизи сочленений;
- повышенный ревматоидный фактор крови;
- изменения на рентген-снимке – разреженность костной ткани около суставов и/или изъеденность суставных поверхностей.
Должны присутствовать минимально четыре из этих критериев, а признаки с первого по четвертый должны быть не меньше шести недель.
У Вас, как следует из рассказа, есть второй, третий, четвертый, шестой критерии, поэтому диагноз верный.
Прием метотрексата при ревматоидном артрите обязателен. Он замедляет воспалительный процесс в суставах и приводит к длительной ремиссии. Сначала его нужно принимать по 7.5 мг один раз в неделю однократно, либо поделить эту дозу на три приема с интервалом в 12 часов. Ваша доктор, видимо, разделила прием препарата на два раза (в субботу и воскресенье). Придерживайтесь дозировки, назначенной врачом, ведь в каждом конкретном случае она может быть индивидуальной, зависит от веса пациента, наличия сопутствующих заболеваний. Пить метотрексат необходимо длительно. Максимальный эффект на фоне его приема наблюдается примерно через полгода, а первые сдвиги уже через шесть недель.
По истечении этого срока нужно показаться лечащему врачу, Вам будут назначены контрольные анализы. Врач определит снизить или повысить дозу метотрексата далее. Если будут положительные результаты, дозировка снижается постепенно, чтобы не вызвать обострение болезни. Резко препарат не отменяется. Важно соблюдать периодичность применения, т.е., если Вы пьете лекарство в субботу и воскресенье, то не меняйте дни приема. И в эти дни старайтесь не использовать противовоспалительные средства в виде таблеток или инъекций, они могут увеличить концентрацию метотрексата в крови. Также, при терапии метотрексатом не следует сочетать его с антикоагулянтами, это может повлиять на кровообращение. Пить препарат следует непосредственно перед едой, не разжевывать и запивать стаканом воды.
Содержание:
- Причины
- Диагностика
- Лечение
- Лечение медикаментами
- Физиотерапия
- Лечебная физическая культура и массаж
- Хирургическое вмешательство
- Первая помощь
Причин этой патологии довольно много, однако лечение этого заболевания следует начинать немедленно, так как суставы пальцев рук легко деформируются и впоследствии исправить это будет невозможно.

Существует несколько причин опухших суставов на пальцах рук:
- Травма. После слишком большой нагрузки на руки или травмы возможно опухание суставов. Отеки возникают при таких видах травм как: вывихи, ушибы, растяжения, разрыв связок, переломы. Опухоли могут появиться после падения на руки или сильного удара ладони сжатой в кулак. Также опухоли могут появиться после большой физической активности с использованием рук, например, если человек играл в теннис или бадминтон. Микротравмы могут возникать при наборе текстов на клавиатуре или при написании больших текстов ручкой.
- Ревматоидный артрит. Чаще всего это заболевание проявляется у женщин старше 30 лет и наблюдается у 2% населения планеты. Первыми симптомами заболевания являются опухание и отек суставов на среднем и указательном пальцах рук. При сжатии ладони в кулак можно наблюдать увеличение пястно-фалангового сустава. Вместе с опухолью начинается воспаление, в связи с этим температура пораженной области повышается на несколько градусов. Болезнь распространяется по правой и левой конечности симметрично. У больного на руках образуются узелки напоминающие маленькие шарики. При наблюдении первых симптомов рекомендуется обратиться к врачу.
- Септический артрит. При повреждении кожи на руке возможно попадание бактерий и проникновение их в суставные ткани, что вызывает воспаление и появление гноя. Первыми симптомами будут сильное увеличение сустава и невыносимая боль. Лечение следует проводить в стационаре с помощью антибактериальных препаратов.
- Подагра. Чаще всего подагра возникает на пальцах нижних конечностей, однако возможны и поражения суставов пальцев рук. Причинами этого могут быть избыточное потребление пива и нарушение обмена веществ. При этом чувствуется сильная и колющая боль, сустав опухает.
- Псориаз. Треть пациентов болеющих псориазом наблюдают у себя отеки и боль в суставах пальцев рук. Главным симптомом этого заболевания является появление так называемого лишая (чешуйчатых пятен). При обострении заболевания суставы деформируются, и кожа над ними приобретает красноватый оттенок. Также повреждаются связки с сухожилиями, в связи с этим регулярно наблюдаются вывихи и растяжения. При появлении первых симптомов срочно обратитесь к врачу.
- Острые респираторные инфекции (ОРВ). Многие вирусные инфекции (особенно грипп) приносят с собой артралгию. При этом заболевании суставы болят без причин, которые может увидеть наш глаз. При этом чувствуется сильная слабость, боль в мышцах, чувство ломоты в суставах, трудность в любых телодвижениях. Бактериальные инфекции, которые обычно появляются после вирусных заболеваний, могут привести к более серьезным поражениям костных тканей и вызвать гиперплазию хрящевой ткани.
- Токсичное воздействие. При употреблении некоторых препаратов, список которых неограничен, могут появляться отеки и опухоли на местах суставов. Чаще всего такими препаратами являются: снотворные, транквилизаторы и препараты на гормональной основе.

Если вы увидели опухоль на пальцах рук, то следует незамедлительно обратиться к терапевту, который направит вас к одному из следующих специалистов:
- Хирург.
- Ревматолог.
- Невролог.
- Травматолог.
- Дерматолог.
Затем любой из этих врачей проведет осмотр и задаст вопросы о времени, которое прошло с появления первых симптомов и о боли, которую вы испытываете. Эти вопросы помогут определить врачу тяжесть заболевания. После осмотра врач может назначить следующие процедуры:
- Анализ крови.
- Анализ мочи.
- Биохимический анализ крови.
- Рентгенография.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Электрокардиограмма.

Если у врача остаются вопросы — он может госпитализировать вас для проведения более глубокого обследования.
После получения данных при диагностике врач назначит лечение. При лечении используются сразу несколько методов, а именно:
- Лечение медикаментами.
- Лечебная физическая культура и массаж.
- Физиотерапия.
- Лечение с применением хирургического вмешательства.
После снятия боли можно заменить эти препараты на мази, крема, бальзамы. При серьезных заболеваниях используются такие препараты как:
- Антибиотики применяются, если опухоль вызвана бактериальными инфекциями.
- Гормональные препараты применяются при ревматоидном артрите.
- Хондропротекторы применяются в случае остеоартрических заболеваний.
- Аллопуринол и другие препараты понижающие содержание мочевой кислоты в организме.

Перед применением любых препаратов обязательно обратитесь к врачу.
Лечебная физическая культура и массаж
Для улучшения состояния суставов можно делать регулярные физические упражнения предварительно посоветовавшись с врачом. Если болевые ощущения при выполнении упражнений слишком сильны, то используются различные мази и бальзамы. Массаж улучшает поступление крови к пораженному суставу, что помогает быстрее снять отечность.

Физиотерапия
Физиотерапия применяется при травмах, подагре или артрозах. Процедуры применяются после основного лечения.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хирургическое вмешательство
Иногда единственный подходящий метод для полного избавления от патологии — операция. При сильных травмах или большом скоплении крови в пораженном месте применяют пункции (промывание полостей специальным раствором), при разрыве тканей их сшивают.
Первая помощь
Если вы заметили опухоль на пальцах рук, то приготовьте раствор димексида или другого противовоспалительного геля и нанесите марлевую повязку с ним на пораженный участок. Внимательно следуйте инструкцию чтобы не получить ожог.
Диета при артрите и основные правила построения рациона
Артрит — болезнь суставов, при котором они болят, воспаляются и опухают. Раньше это заболевание считалось свойственным пожилым людям, но сейчас им страдают и только-только достигшие зрелого возраста.


Диета при артрите является важной частью лечения. Необходимо, чтобы элементы лечебного процесса дополняли друг друга, поэтому режим питания должен устанавливать ваш лечащий врач.
Несмотря на то, что под артритом подразумевают целый ряд заболеваний, существует несколько общих для них рекомендаций. Больным советуют употреблять много рыбы или рыбий жир. Они содержат кислоту омега-3, которая способствует устранению воспалительных процессов.
При болезни суставов необходимо отказаться от питья чая, кофе и алкоголя. Также под запретом оказываются соления, острая и пряная пища. В целом, меню должно быть низкокалорийным, но при этом содержать много минеральных веществ и витаминов. Витамины, необходимые при артрите, получают за счет включения в рацион большого количества овощей и фруктов. Особенно стоит обратить внимание на продукты оранжевого и желтого цветов. Они богаты витамином С, необходимым всем, у кого повреждены суставы.
Артрит – болезнь суставов, при котором они болят, воспаляются и опухают. Диета при артрите является важной частью лечения. Необходимо, чтобы элементы лечебного процесса дополняли друг друга. Несмотря на то, что артритом называют целый ряд заболеваний, существует несколько общих для них рекомендаций.
Диета при артрите обычно предполагает дробное, пятиразовое питание. Прием пищи происходит приболизительно каждые три часа.
С осторожностью надо относиться к растениям семейства пасленовых. Не стоит увлекаться выпечкой, мучным, медом, а также другим продуктами, содержащими легкоусвояемые углеводы и полиненасыщенные жиры. Это значит отказ от всех сладких и от большинства продуктов животного происхождения. Из животных продуктов в рационе можно оставить диетические виды мяса (в основном, дичь), некоторые сорта рыбы и яйца.


Чтобы победить болезнь, необходимо подбирать рацион в зависимости от причин и типа конкретного заболевания. Основные виды артритов:
- дистрофический (травматический);
- подагрический;
- ревматоидный;
- ревматизм.
Диета при артрите сильно зависит от его вида, поэтому перед выбором меню на ближайшее время необходимо проконсультироваться в врачом.
Разумеется, следует учитывать и индивидуальные реакции организма на те или иные продукты. Если вы обнаружили, что какая-то еда провоцирует обострение заболевания, ее необходимо исключить из меню — сначала на неделю, а потом, если подозрение подтвердилось, то и совсем.
При дистрофическом артрите питание должно быть направлено на укрепление суставов. Рацион должен быть полноценным, включать в себя достаточное количество жиров, белков, углеводов, минералов и витаминов. При этом больным обычно приходится бороться с лишним весом, поэтому требуется исключить простые углеводы и тугоплавкие (в основном, животного происхождения) жиры.
Хорошо, если в меню включено большое количество молочного. При этом стоит следить за жирностью потребляемой пищи. Отличный выбор — молочные продукты невысокой жирности. Они богаты белком, витаминами и прочими необходимыми для укрепления организма веществами. Также рекомендуется употреблять холодцы и мясные бульоны, содержащие много коллагена, который положительно сказывается на состоянии костей, суставов и связок, так как является ценным строительным материалом для них.
В этом случае диета при артрите имеет целью предупреждение и предотвращение приступов болезни. Подагрический артрит — болезнь, требующая наиболее жестких ограничений в питании. Основное меню — вегетарианское; из мяса разрешены лишь диетические виды — а именно, кролик, курица и индейка, а также вареная рыба. При этом количество потребляемого мяса не должно превышать 180 грамм в день.
Нежелательно употребление любой жареной пищи. Запрещен алкоголь, также полностью исключаются бульоны (кроме овощных), пряности, бобовые, соления и копчения. Следует перейти на более частое питание, прием пищи стоит производить четыре-шесть раз в день.
При этом заболевании питание играет вспомогательную роль. Его цель — не победить болезнь, а облегчить состояние больного и продлить, насколько возможно, ремиссию. Рацион при этом направлен на укрепление иммунитета и снижение интенсивности воспалительных процессов.
Диета при артрите ограничивает количество соли и сахара, а животные жиры заменяются растительными. В целом, следует обратить внимание на овощи и фрукты, за исключением цитрусовых. Они при данном заболевании могут дать негативный эффект. К злакам также следует относиться с осторожностью, так как они могут способствовать усилению болей в суставах. Количество белка в рационе должно быть несколько повышенным, однако мясное, рыбное и молочное исключаются. Предпочтительные способы приготовления пищи — варка или запекание. Приготовленное при помощи жарки стоит игнорировать.
При ревматизме суставов питание должно сгладить нарушения метаболизма, способствовать эффективному действию медикаментов, Ограничивается количество жиров, а доля молочного, наоборот, увеличивается. Легкие углеводы заменяют фруктами, овощами, ягодами. Для повышения количества витаминов в меню включают отвары смородины, лимона, шиповника. Диета при артрите такого рода предполагает уменьшение потребления соли, а количество воды сокращают до одного литра в сутки.
Таким образом, диета при артрите не является строгими непреложными правилами, а представляет собой скорее набор рекомендаций, которые следует учитывать при подборе рациона, режима питания. Следует обращать внимание на изменения своего состояния при употреблении тех или иных продуктов — возможно, даже вести дневник.
Диета при артрите — плод совместной работы врача и больного. Ее разработка потребует как профессиональных навыков лечащего вас специалиста, так и вашей способности к самонаблюдению и, разумеется, самоконтролю.
Однако результатом этой работы будет система питания, которая позволит вам почувствовать себя лучше и начать жить полноценной жизнью, не вспоминая о болезни.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:


