Воспаление вальгусного сустава лечение
Многие не понаслышке знакомы с таким неприятным явлением, как воспалившаяся косточка на стопе. Мало того, что она омрачает вид женских ножек, так еще и доставляет другие неудобства: невозможно надеть любимую обувь, ходьба причиняет сильную боль в шишке на ноге. Подобного можно не допустить, если заниматься профилактикой. А если все же появились признаки воспаления, то стоит незамедлительно посетить врача.
Причины болезни
Если воспалилась шишка на ноге возле основания большого пальца, значит, это вызвано какими-то причинами. Спровоцировать недуг могут несколько факторов:
У мужчин тоже есть вероятность развития данной патологии, когда воспаляется шишка на ноге возле большого пальца. Но это связано с другими причинами – механическими травмами, переохлаждением.

Болит палец на ноге около ногтя: что это может быть и как лечить
Способствует возникновению выпирающей косточки и заболевание бурситом. При тяжелых нагрузках на определенную область сустава приток крови усиливается, что приводит к сдвиганию и ущемлению окончаний нервных волокон. Из-за этого возникают боли.
Обувь на высоких каблуках или узкий носок обуви, который сжимает пальцы, играют не последнюю роль в возникновении наростов на стопе.
Симптоматика
Воспаление у основания возле большого пальца на ноге вначале сопровождается небольшими болями, дискомфортом при ношении обуви, быстро наступающей усталостью. Позже добавляются другие признаки – над больной областью изменяется окрас кожной поверхности, она приобретает красноватый оттенок, в этом месте появляется отечность.
Также симптомами болезни являются рост шишки и изгиб пальца. С течением времени эти моменты проявляются все ярче, они становятся заметны визуально. При сильно выпирающей косточке первый палец перекрывает собой соседние фаланги, нагибаясь в их сторону все сильнее. На поверхности пальцев и стоп могут натираться мозоли и натоптыши. Болезненность постоянно усиливается, возникая и в состоянии покоя.

Воспаление у основания возле большого пальца на ноге вначале сопровождается небольшими болями
При вросшем ногте проявляются признаки сильного нагноения, сопровождающегося острой болью.
Дальнейшее прогрессирование заболевания вызывает молотковидное деформирование 2-го пальца стопы. Кожа на подошве ноги утолщается, грубеет.
Воспаление косточки на большом пальце ноги при отсутствии своевременного лечения усиливается, угол его наклона становится все большим. Боли чувствуются постоянно.
Что предпринять до посещения врача
Когда появляется воспаление возле основания косточки большого пальца ноги, нужно начать лечение. Его назначает врач. Самостоятельно справиться с данной патологией не получится. Поэтому важно не терять время, а показаться специалисту.
Но чтобы уменьшить проявления недуга (снизить болезненность и отечность) до посещения врача, можно принять некоторые меры.

Лечение косточек и шишек в зависимости от причины
Что же нужно делать, если воспалилась косточка на ноге:
- Против болевого синдрома помогут обезболивающие медикаменты.
- Нужно уменьшить нагрузку на нижние конечности. Лучше всего находиться в положении сидя или лежа, это снизит боль, уменьшит отечность, расслабит суставы.
- Подойдет массаж с любым специальным маслом. Делать слегка поглаживающими движениями, не допуская дискомфорта.
- Ванночка для ног также несколько облегчит положение. Опустить ноги в таз с теплой водой (не горячей!), подержать некоторое время. При отсутствии ран можно капнуть немножко йода.
- Компрессы из капустных листьев или кожуры картофеля. Промытые овощи приложить к больному месту.
От недуга такие меры не спасут, зато снимут боль и отеки.
Методы диагностики
При диагностике воспалившейся шишки на большом пальце ноги прежде всего проводят визуальный осмотр, опрос пациента. При этом обращают внимание на то, как ходит больной, как сильно отклоняется палец, его двигательные возможности, состояние кожных покровов в больной области.

При диагностике воспалившейся шишки на большом пальце ноги прежде всего проводят визуальный осмотр
Затем врач назначает дополнительные методы, с помощью которых будет уточняться диагноз и назначаться лечение:
- рентгенографию;
- исследование ультразвуком;
- лабораторные исследования крови, мочи.
Полученные результаты помогут подобрать корректную терапию.
Лечение воспалительных процессов
Многих пациентов интересует вопрос, чем вылечить воспаленную косточку. Лечение патологии может проводиться консервативными способами, с применением медикаментов, физиопроцедур, а в тяжелых ситуациях, когда данные методы не приносят результата, применяют оперативное вмешательство.
Следует помнить, что терапию косточки на основании результатов обследования и истории болезни может назначать только врач-ортопед.

Лечение воспалительных процессов на большом пальце
Противостоять воспалительным процессам поможет лечение с помощью различных препаратов, которые подберет ортопед. Среди них — обезболивающий Диклофенак, Метотрексат – для снятия воспалительных процессов. Применяется и внутримышечное введение кортикостероидов. Но лечение не ограничивается только таблетками, уколами или мазями. Терапия при воспалении косточки на ступне носит комплексный характер.
Лечебная физиотерапия способна за короткое время убрать воспалительный процесс на косточке. Курс процедур в основном длится неделю. Чаще всего прибегают к электрофорезу.
Хорошо влияет на процесс выздоровления массаж при косточке на большом пальце стопы. Количество сеансов определяет специалист, делать массаж должен подготовленный медработник.

Лечебная физиотерапия способна за короткое время убрать воспалительный процесс на косточке
С успехом применяются различные ортопедические устройства – накладки на пальцы, стельки, шины. Все приспособления подбираются индивидуально для каждого пациента.
Способы народной медицины являются подручным средством при комплексной терапии. Существует множество рецептов того, как снять воспаление косточки большого пальца. Рассмотрим наиболее распространенные методы.
- Использование мыла и йода. Мыло настрогать на терке, капнуть немного воды, наложить на шишку стопы, растереть, слегка массируя. Ногу промыть, вытереть, начертить на коже клеточки йодом. Повторять на протяжении месяца ежедневно.
- Ноги вымыть, попарить в теплой воде, просушить. Затем смазать маслом камфоры, после – йодом.
- Сырой клубень картофеля измельчить, прикладывать на больную косточку.
- Можно с очистками картофеля и холодной воды подготовить ванночки для ног. Настоять четверть часа, затем столько же времени кипятить. Добавить настой (чуть больше стакана) в емкость с теплой водой.
- Хорошо убирается воспаление косточек на ногах прополисом. Небольшой кусочек прополиса размять в руках, приложить к шишке, сделать повязку.
Часто пользуются компрессами, которые снимают основные симптомы, когда воспалилась шишка на ноге.
- Чеснок и лук перетереть в кашицу. Прикладывать к косточке, держать 3 часа (до начала жжения).
- Спиртовой настойкой прополиса смочить марлю, наложить на ногу.
- 1 часть йода и 2 части лимонного сока смешать, раскрошить в смесь 2 таблетки аспирина. Сделать компресс, применять 3 раза, перерыв на неделю, затем повторить.
Пользуясь народными методами, не забывайте поставить в известность лечащего врача. Он порекомендует дозировку и длительность лечения.
При вальгусной деформации стопы нередко появляется воспаление косточки на большом пальце ноги. Лечение необходимо проводить под контролем врача специалиста. Заболевание под названием Hallux valgus доставляет массу неудобств людям. Оно нарушает опорную функцию ноги и способствует серьезным изменениям в костной и суставной системе, создает благоприятные условия для воспаления.
Для правильного применения возможностей терапии врачу необходимо разобраться в причине.
Причины воспаления косточки
Когда на большом пальце появляется выраженная шишка, в процесс деформации обязательно включается структурная перестройка хрящевой ткани. По морфологической характеристике она относится к артрозо-артриту.
Постоянное давление на суставные поверхности между костными сочленениями пальца и первой плюсневой кости приводит к невосполнимой потере хрящевого покрытия. Продукты разрушения попадают в синовиальную жидкость, изменяют ее состав, раздражают подкостные участки ткани по кромке слоя.
Отдельные мелкие кусочки хряща травмируют суставную сумку. Это приводит к развитию асептического воспаления (без участия микроорганизмов). Внутри сустава теряется локальная защита, погибают клетки, обеспечивающие уничтожение патогенных микробов.

Проникновение агрессивной флоры возможно из соседних нагноившихся мозолей, потертостей, отдаленных хронических очагов инфекции (у мужчин чаще — гайморовы пазухи, у женщин — придатки). Пути поступления: по кровеносным и лимфатическим сосудам. Так, на фоне Hallux valgus образуется бактериальный воспалительный процесс в сумке сустава — бурсит.
Способствующими факторами являются:
- артрит любого происхождения;
- деформирующий артроз в коленном и голеностопном суставах;
- остеопороз за счет вымывания кальция и ослабления костной ткани;
- сахарный диабет и гормональный сбой при других заболеваниях эндокринной системы, усиливающий метаболические нарушения и снижение иммунитета;
- перенесенные травмы конечности, полученные при падении, подворачивании стопы, ударе по пальцу, переломах костей свода;
- лишняя масса тела;
- заболевания ногтей, вызванные грибками, врастающий ноготь первого пальца;
- тесная обувь на высоком каблуке;
- подвывих и вывих в плюснефаланговом суставе;
- плоскостопие;
- гиповитаминоз при нарушении питания, длительных хронических заболеваниях органов пищеварения;
- регулярная перегрузка ног, связанная со спортом и профессией.
Воспаление косточки большого пальца ноги проявляется мучительными симптомами, с которыми пациенту сложно справиться без консультации врача.
Необходимо считаться с тем, что признаки воспаления возникают на фоне искривления пальца и деформированной стопы.

При увеличенной косточке человека беспокоят:
- боль в районе первого пальца и передней части свода сначала только при ходьбе, затем в покое;
- онемение пальцев и ступни в области подошвы;
- зуд натоптышей;
- отечность тыльной части и внутренней щиколотки;
- судороги в икроножных мышцах в ночное время;
- невозможность надеть на распухшую ногу привычную обувь.
Если воспалилась косточка на ноге, к привычным симптомам добавляются:
К какому врачу обратиться?
Если больной в состоянии добраться до поликлиники, нужно обратиться к своему терапевту. Участковый врач проведет первичный осмотр и направит к специалисту. При повышенной температуре, выраженной отечности не следует идти в лечебное учреждение, доктора вызывают на дом.

Онемение и опухание стоп — симптом многих заболеваний (неврологических, сердечно-сосудистых). Терапевт проводит первичную дифференциальную диагностику. Пока не проведен осмотр, нельзя прикладывать мази. Лучше уложить больную ногу (левую или правую) на валик в возвышенное положение, принять Аспирин и дождаться доктора.
При явном нагноении вросшего ногтя врач, возможно, напишет направление в хирургическое отделение стационара.
Ортопед назначает корригирующее лечение деформированной стопы после нормализации температуры, уменьшения отечности, снятия острых явлений воспаления кости на ноге.
С рекомендациями специалиста по прекращению ношения неудобной обуви, уменьшению физической нагрузки на ноги, снижению веса приходится считаться. Без выполнения этих условий гарантирован рецидив воспаления.
Чтобы выяснить стадию деформации, необходимо сделать рентгеновский снимок стопы в двух проекциях. Описание имеет значение в выборе ортопедических стелек, стяжек, специальных корректоров, наложения шины.
Врач обязательно посоветует, нужно ли делать операцию или еще есть шанс лечить стопу консервативными методами.

Задача лечебных процедур:
- обезболивание конечности;
- восстановление формы пальцев и костей предплюсны с помощью воздействия на нужные мышечные группы и сухожилия;
- предотвращение разрушения и воспаления суставов.
Способы физиотерапевтического воздействия помогают снять воспаление, активизировать мышечный аппарат, нормализовать обменные процессы.
Для этого используются:
- бальнеологическое лечение (ножные камерные ванны) из природных источников (радоновые, углекислые), с морской солью;
- грязелечение (аппликации на стопы и суставы обеих ног), биоактивные компоненты действуют местно и всасываются через кожу в кровь;
- парафиновые аппликации — согревающее средство, способствует улучшению кровообращения в нижних конечностях, убирает припухлость суставов;
- электролечение (гальванизация, импульсные токи) позволяет ввести в глубину тканей необходимые лекарственные средства;
- ультразвук (фонофорез) применяется для избавления от участков уплотнения на коже и костных шипов.
После процедур рекомендуется обмыть ноги теплой водой, чтобы не чесать кожу.
Роль гимнастических упражнений — подключение работы ослабленных мышц, обеспечивающих приведение пальца в нормальное положение. Для этого рекомендуется:

Сначала потребуется ежедневно приходить на групповые занятия ЛФК. Затем, освоив упражнения, продолжить заниматься в домашних условиях, в перерыве на работе.
С помощью массажа стимулируются процессы местного заживления, снимается опухоль за счет активизации локального иммунитета и кровообращения. Разминание акупунктурных точек помогает добиться нужного баланса между мышечными группами, влияющими на стопу.
Используются приемы растирания, разминания. Проводят пассивное выпрямление пальцев стопы, вытягивание первого пальца вперед и приведение к центру. Массаж хорошо сочетается с ножными ваннами и ЛФК.
Чем обезболить воспалившуюся косточку?
Боль в зоне воспаления вызывается перераздражением нервных рецепторов суставной сумки. Этот симптом чаще всего вызывает необходимость лечиться, поскольку ограничивает возможность передвижения, не дает спать.
Способ снятия болевого синдрома выбирает врач в зависимости от возраста пациента, сопутствующих заболеваний, стадии деформации стопы, выраженности воспалительного процесса.
Наиболее эффективными считаются медикаментозные средства нестероидного происхождения. Применяются Кеторолак, Нимесулид, Ибупрофен, Вольтарен. Назначаются в капсулах, мазевых компрессах (2–3 раза в день), инъекциях.

Поскольку лечиться пациентам приходится долго, то врач выбирает безопасный способ приема лекарственных препаратов. Группа нестероидных противовоспалительных средств отличается меньшим воздействием на слизистую оболочку желудка, не вызывает язв и кровотечений.
Бактериальное воспаление требует применения антибиотиков. При вросшем ногте существует специальная методика лечения.
Для любителей можно предложить снять воспаление с помощью:
- теплых ванночек с отваром ромашки;
- прикладывания компрессов из натертой свежей картошки, мелко нарезанного лука и чеснока, меда.
Рекомендуем особенно следить за состоянием чувствительной кожи. Сначала возникает желание почесать место компресса, а затем возможен ожог.
Когда необходимо хирургическое вмешательство?
Мнения хирургов-ортопедов по поводу своевременности оперативного лечения расходятся. Одни считают, что оперировать следует даже при небольшом увеличении косточки для удержания мышц в сбалансированном состоянии. Другие утверждают, что операция показана в случаях:
- безрезультатного консервативного лечения, при запущенной форме, если отклонение большого пальца в 40° и более;
- когда у пациента сильные боли, частое воспаление сустава (хронический бурсит);
- отсутствия возможности носить любую обувь;
- если нарушенная функция стопы осложняет нагрузку на коленный и тазобедренный суставы, угрожает их разрушением.

Оперативное лечение проводится в плановом порядке. Есть время обследовать пациента, принять решение о выборе оптимального варианта вмешательства. Чаще всего выбирается метод остеотомии — рассечения и удаления излишней кости.
Остеотомия по авторской методике Austin-Chevron заключается в V-образном рассечении первой плюсневой кости, что смещает головку на расстояние, равное половине ее ширины. Это ограничивает применение случаями небольшой вальгусной деформации.
Если для восстановления пальца необходимо большее смещение, то добиться нужного эффекта сращения и стабильности в стопе не удастся.
К малоинвазивным способам относят операции с небольшим разрезом (до 10 мм) и использованием лазерной шлифовки.
Преимущества малоинвазивных методов удаления шишки:
- нет необходимости в общем обезболивании и длительном ношении гипса;
- короткий восстановительный период;
- минимальные осложнения и кровопотеря;
- сокращенная длительность операции;
- незаметные рубцы.

Лазерная техника позволяет снимать костную ткань тонкими слоями (шлифовать), не повреждая сустав.
Операции проводят в начальных стадиях деформации, когда искривление касается только первого пальца.
Scarf-остеотомию используют при умеренной степени вальгусной деформации. Техника заключается в смещении в продольном направлении и повороте части головки плюсневой кости. Одновременно производят удлинение или укорочение первой плюсневой кости, смещают отдельные фрагменты костей свода.
В результате снижается нагрузка на сустав и внутреннюю сторону стопы. Эффективность улучшается при сочетании операции с коррекцией мышц и сухожилий.
Прогноз выздоровления
С помощью консервативного и хирургического лечения удается восстановить правильное положение костей свода и первого пальца. Реабилитация потребует постепенной нагрузки на стопу. С пятого дня назначается ЛФК, физиопроцедуры. Пациенты не испытывают болей при ходьбе. Могут носить просторную обувь с поддерживающими стельками.
Однако возвращение к перегрузке, высоким каблукам, увеличение веса способствуют рецидиву деформации.
Воспаление вокруг косточки на большом пальце возникает из-за деформации стопы и артроза сустава. Лечебные меры помогут при соблюдении условий, устраняющих главные причины болезни.
Воспаление сустава большого пальца ноги сопровождается довольно сильной болью и дискомфортом при ходьбе. Сустав болит и отекает, кроме того, пациентка начинает беспокоиться по поводу внешнего вида ступни. Проблема эта – далеко не только косметическая, и требует лечения.

Причины
Воспаление сустава большого пальца – проблема, причина которой в постоянных травмах, что терпит ступня. В первую очередь это вывихи, ушибы, произошедшие на протяжении всей жизни. Но далеко не только они – ведь мы постоянно причиняем своим хрящам и связкам микроскопические травмы, подвергая их нагрузкам. Усиливаются эти нагрузки, когда пациенты:
- Носят узкую, неудобную обувь – суставы терпят постоянное давление;
- Высокие каблуки в особенности вредны, они неправильно распределяют нагрузку на суставы. Вес тела уходит в плюсневую кость большого пальца;
- При беременности резкий рост массы травмирует суставы, ведет к деформациям в будущем;
- С годами гормональный фон женщины меняется таким образом, что суставы становятся более уязвимыми.

Состояние хрящевой ткани суставов ухудшается. Она теряет эластичность, и становится безоружной перед нагрузками. Суставные соединения стопы высыхают, покрываются микроскопическими трещинами. Близлежащие капилляры погибают, и суставам не хватает питательных веществ, получаемых с кровью. В результате в травмированные суставы легко попадают инфекции. Даже если иммунная система организма легко справляется с инфекционным возбудителем в целом, ему оказывается нетрудно поразить ослабленные хрящевые ткани. Сустав воспаляется – пациент заболевает артритом.
Как образуется нагноение
Микроорганизмы попадают в сустав и мягкие ткани вокруг него, и организм борется с ними с помощью лейкоцитов. Погибшие возбудители инфекции и лейкоциты образуют гнойные скопления вокруг сустава и в нем самом.
Кожа на косточке рядом с большим пальцем воспаляется, опухает и краснеет. Возникает болевой синдром в пораженной области. Если на нее надавить (а иногда – даже просто потрогать), боль станет нестерпимой. Становится практически невозможным ношение обуви. Даже добраться до врача пациенту будет тяжело.

Последствия
Тяжелым осложнением абсцесса является сепсис, или общее заражение. В случае нагноения около большого пальца возникает редко, обычно в результате неправильного дренирования.Кроме местной, появляется и общая симптоматика. Пациенты быстро устают, чувствуют сильную слабость. Может болеть голова, повышаться общая температура тела.
Из-за болевых ощущений тяжело заснуть, а жар вызывает спутанность сознания. Общая интоксикация происходит из-за того, что в кровь попадают агрессивные вещества гнойных скоплений.
Чаще всего гнойник удается удачно вылечить. Однако если такие воспаления с гнойным образованием будут происходить не единожды, на их фоне сустав претерпит сильные изменения, и последствием станет рост косточки на большом пальце ноги.
Косточка растет
Воспаление косточки большого пальца ноги – проблема, знакомая многим женщинам. Развивается в результате воспалений и нагноений сустава большого пальца стопы. Сустав травмируется, и больше не может держать кости в нормально положении. Под давлением плюсневая кость большого пальца начинает уходить в сторону.
Это бич прекрасного пола – вальгусная деформация. Часто даже молодая девушка замечает, что воспалилась косточка на ноге у большого пальца, если она подвергает суставы своих стоп большим нагрузкам. Так, косточка на ноге – профессиональное заболевание балерин.
К этому последствию воспаления суставов нельзя относится без внимания. Ведь даже если женщину не смущает легкий дискомфорт при ходьбе и легкое покраснение вначале, нужно учитывать – заболевание быстро прогрессирует. Сначала косточка лишь изредка опухает и краснеет, немного увеличиваясь. Болевые ощущения при этом довольно слабые. Но со временем разрастание становится все больше, как и болевые ощущения.
На третьей стадии, когда угол смещения косточки составит 50 градусов, боли будут мучить уже постоянно. Тем более тяжело будет после нагрузок и усталости. На последней стадии, четвертой, косточка заходит на другие пальцы под острым углом. Становится тяжело ходить, вплоть до невозможности.

В запущенных случаях требуется операция. Дорогостоящая и травматичная – необходим трехмесячный реабилитационный период, в ходе которого женщина обязана носить особую обувь, а поначалу вообще соблюдать постельный режим. При этом хирургическое вмешательство не спасает от возможности рецидива.
Шишка быстро начнет расти, если пациентка после операции будет пренебрегать профилактическими мерами.
Как снять воспаление
Чтобы справиться с воспалительным процессом, в первую очередь используются нестероидные противовоспалительные препараты. В их списке Диклофенак, Ибупрофен, Найз, Аспирин. Такие препараты обладают свойством снимать не только воспаление, но и боль. Эти медикаменты имеют неприятный побочный эффект – вред пищеварительной системе. Такое воздействие становится слабее, если применять местные наружные средства в виде мазей и гелей.

Важный совет – нельзя разогревать область воспаления в первые два дня. Большинство дедовских народных компрессов как раз согревающие, и их стоит в этот период исключить. Гораздо лучше воспользоваться холодным компрессом, сделав его из любого предмета, что лежит в морозильнике. Предварительно необходимо обернуть его в ткань. Также можно воспользоваться гелями и мазями с содержанием ментола. Холод раздражает нервы, по причине того, что отвлекает их от болевых ощущений.
Удаление нагноения
Если в области сустава образовалось гнойное скопление, придется обратиться в местное отделение хирургии. Народные методы лучше исключить, так как оставленный без врачебного внимания загноившийся сустав приведет к общему заражению или дальнейшей деформации хряща. Хирург дренирует (откачает) образовавшийся в суставе гной через специальный шприц либо маленький надрез на коже.
До врачебного приема нужно плотно перевязать пораженные суставные соединения, чтобы они не двигались. Если рядом есть человек, способный сделать укол, можно ввести пациенту антибиотики внутримышечно (к примеру, бициллин).Врач может решить, что на данном этапе нагноения операция нецелесообразна. В таком случае будут назначены антибиотики в соответствии с тем инфекционным возбудителем, которого выявят анализы.
Лечение косточки
Заметив воспаление косточки на ноге и отек, нужно понять, что есть опасность развития вальгусной деформации. Уже в этот момент следует озаботиться о профилактических и лечебных мерах. Ведь даже легкая припухлость – лишь начало заболевания. Лечение предполагает:
- Ношение ортопедического корректора. Современный рынок предлагает множество таких моделей. Они делятся на два типа: ночные и дневные. Дневные более мягкие, сделаны из силикона или ткани, их можно носить постоянно, они не мешают ходить в обуви. Ночные – жесткие, сделаны из пластика;
- Йод – знаменитое в народе средство против косточки. Можно применять в виде ножных ванн – для этого в таз добавляем пару столовых ложек соли и пузырек трехпроцентного йода. Другой вариант – помазать опухший сустав йодом и утеплить носком, оставить на ночь;
- Перцовый пластырь улучшает кровообращение в пораженной области, благодаря чему получают питательные вещества деформированные суставы.
Воспалением сустава на большом пальце ноги организм отвечает на воздействие внешних или внутренних неблагоприятных факторов. Причиной патологического процесса может стать как грозное заболевание остеоартроз, так и довольно банальное грибковое поражение ногтевой пластинки. Воспаленный палец выглядит отекшим, покрасневшим, а при ходьбе возникает острая боль.
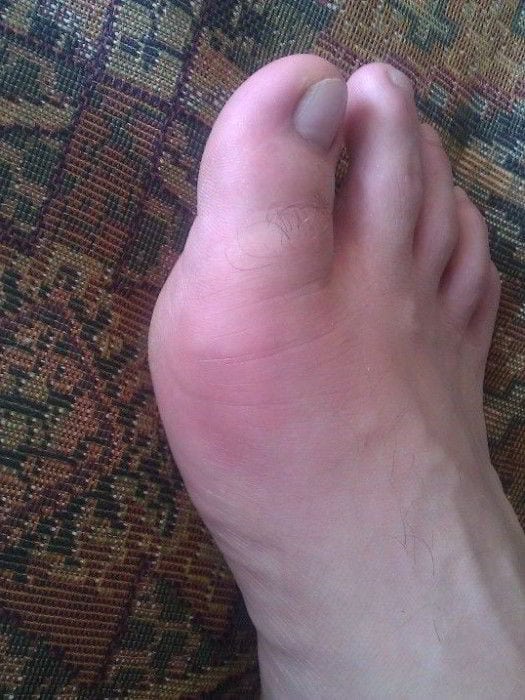
Ортопеды настоятельно не рекомендуют заниматься самолечением. Проведение адекватной терапии возможно только после обследования пациента и установления причины воспаления сустава. А они очень разнообразны. Если травматический синовит требует только непродолжительного применения антибиотиков, то после диагностирования подагры пациенту показан пожизненный прием медикаментов.
Почему воспаляются суставы большого пальца стопы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
| Фармакологические препараты для купирования воспалительного процесса в суставе большого пальца ноги | Наименование лекарственных средств и режим дозирования |
| Нестероидные противовоспалительные препараты в таблетках | Найз, Кеторол, Целекоксиб, Диклофенак, Ортофен, Вольтарен, Кеторолак, Нурофен, Ибупрофен, Мелоксикам — принимать по таблетке при болях 1-3 раза в день |
| Глюкокортикостероиды | Преднизолон, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон используются для перорального приема или внутрисуставного введения только по назначению лечащего врача |
| Нестероидные противовоспалительные средства для локального нанесения | Индометацин, Кеторол, Долобене, Финалгель, Долгит, Диклак, Артрозилен, Ибупрофен, Нурофен, Ортофен — смазывать воспалившийся палец 2-3 раза в день |
| Мази с разогревающим эффектом | Капсикам, Финалгон, Випросал, Эфкамон, Апизартрон, Ревмалгон из серии 911, Наятокс, Артро-Актив из красной линии — наносить на кожу и слегка втирать 2-3 раза в день |
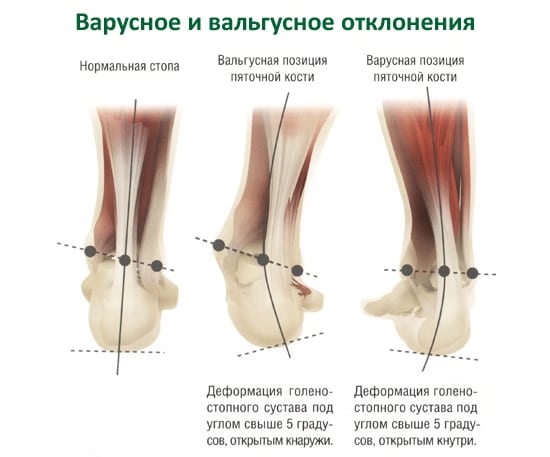
- частые боли после ходьбы или статических нагрузок, особенно при ношении неправильно подобранной обуви;
- изменение походки в результате уплощения костей стопы, из-за упора на поверхность всей подошвой;
- боли в мышцах, ночные судороги.
Выступающие косточки подвергаются постоянному сдавливанию, истиранию и болят. Воспалительный процесс может развиться из-за нарушения целостности кожи и проникновения в суставную полость болезнетворных бактерий. Инфицирование синовиальной сумки и находящейся в ней жидкости приводит к возникновению синовитов, бурситов, реактивных артритов.
Лечение воспаления суставов пальцев ног начинается с купирования процесса патологии. Больной принимает антибиотики, нестероидные противовоспалительные препараты (НПВП), при необходимости — глюкокортикостероиды. Для усиления действия системных средств назначаются мази, гели и кремы с НПВП.
После выздоровления проводится терапия вальгусной деформации. Детям показана коррекция стоп с помощью ношения ортопедической обуви, взрослым — только хирургическая артропластическая операция.
При диагностировании воспаления сустава большого пальца на ноге врачи чаще всего предполагают, что его причиной стал артрит. Это заболевание развивается из-за нарушения обмена веществ, травмирования сочленения, проникновения в него инфекционных возбудителей. Самая опасная разновидность патологии — ревматоидный артрит. В основе его патогенеза лежит неправильная реакция иммунной системы на собственные клетки организма. К довольно редким формам заболевания относится псориатический артрит. Его обнаружение обычно не вызывает трудностей — боли в большом пальце ноги сопровождаются формированием на коже характерных папул и бляшек. Какие симптомы указывают на развитие артрита:
- боль в пальце при ходьбе, усиливающаяся при подъеме или спуске по лестнице;
- постепенное нарастание интенсивности болей, их появление в ночные часы;
- припухлость большого пальца, покраснение кожи, сильная болезненность при пальпации.
Артрит нередко возникает после перенесенных респираторных, кишечных и венерических инфекций. Его причины — плохо залеченные переломы, вывихи, разрывы связок.
При обнаружении воспаления большого пальца из-за развития артрита врачи назначают пациенту антибиотики, противомикробные препараты, антигистаминные средства, НПВП.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
После купирования патологии проводится лечение основного заболевания. Больным ревматоидным артритом рекомендован прием базисных препаратов, биологических средств, при обострениях — глюкокортикостероидов.
При всех формах патологии в терапевтическую схему включаются хондропротекторы. Длительное применение этих препаратов с глюкозамином и хондроитином помогает затормозить разрушение суставов в результате острого или вялотекущего воспалительного процесса.
Эта патология дегенеративно-дистрофического характера протекает на фоне постепенного разрушения сустава. Часто затрагивает самые крупные сочленения (тазобедренное, локтевое), но по мере прогрессирования поражает и мелкие суставы. Артроз, в отличие от артрита, не относится к воспалительным заболеваниям. Патология может развиться в результате повреждения синовиальной сумки или инфицирования синовиальной жидкости. На то, что воспалились суставы на пальцах ног, указывают следующие признаки:
- увеличение размера большого пальца из-за сильной отечности;
- разглаживание поверхности кожи над суставом;
- боли при движении и в состоянии покоя.
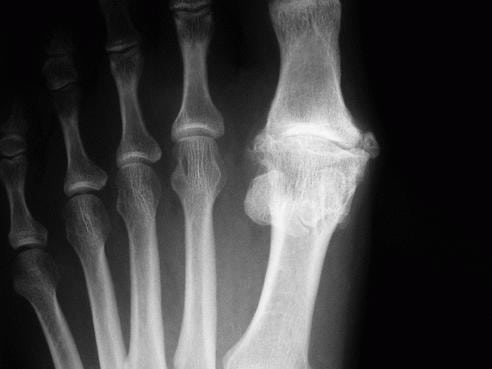
На поражение сустава артрозом указывает утренняя припухлость большого пальца, скованность движений, предшествующие воспалению. Остро протекающий синовит провоцирует появление симптомов общей интоксикации организма. У человека в течение дня несколько раз может повышаться температура тела, расстраивается пищеварение, возникают головные боли, слабость, апатия. Лечение воспаления сустава большого пальца ноги направлено на купирование процесса патологии. При обнаружении в экссудате болезнетворных бактерий проводится антибиотикотерапия пенициллинами, макролидами или цефалоспоринами. В лечении синовита любой этиологии применяются НПВП в виде мазей и таблеток, при необходимости — глюкокортикостероиды. Врач обязательно извлекает при помощи пункции накопившийся в полости сустава гнойный экссудат.
Терапия артроза заключается в предупреждении распространения заболевания на здоровые ткани. Для этого используются физиотерапевтические методики (УВЧ-терапия, лазеротерапия, электрофорез, магнитотерапия), занятия лечебной физкультурой и гимнастикой, длительный курсовой прием хондропротекторов.
- нестероидными противовоспалительными средствами — Диклофенаком, Нимесулидом, Кеторолаком;
- мазями с НПВП — Финалгелем, Артрозиленом, Индометацином, Фастумом, Вольтареном;
- растительным алкалоидом колхицином, снимающим приступы подагры;
- глюкокортикостероидами — Дексаметазоном, Гидрокортизоном, Триамциналоном.
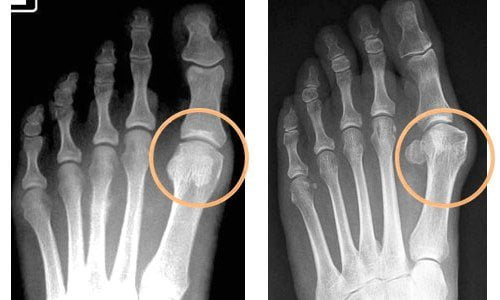
Препараты предназначены для купирования воспаления, но предотвратить его новые рецидивы поможет только длительное курсовое применение антиподагрических препаратов. Предупредить обострение патологии позволяет прием колхицина в малых дозах и антигиперурикемических средств. Пациентам назначаются Пробенецид, Сульфинпиразон, Азапропазон для усиленного выведения мочевой кислоты из организма. А замедлить ее синтезирование помогает прием Аллопуринола.
В терапии подагры не менее важным, чем применение фармпрепаратов, становится правильное питание. Избежать воспаления суставов позволяет исключение из рациона супов из рыбы и мяса, кофе, чая, алкогольных напитков. Диетологи рекомендуют больным подагрой есть много свежих овощей, фруктов, ягод.
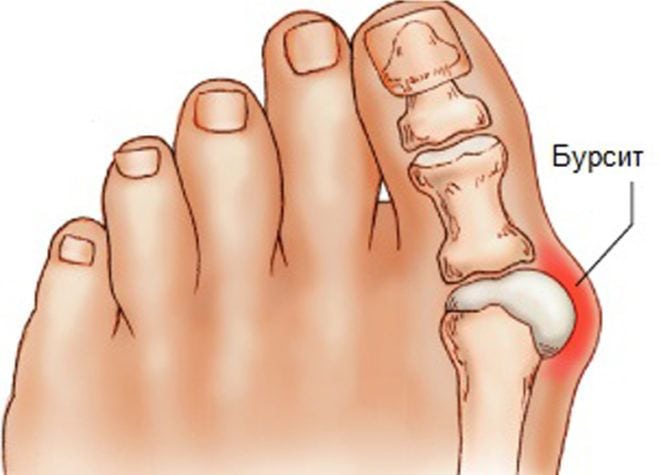
Если суставы на пальцах ног воспалились, то врач при пальпации нередко обнаруживает плотное компактное уплотнение. Оно немного смещается при нажатии, а пациент при этом жалуется на болезненные ощущения. Такое уплотнение — характерный признак бурсита, или воспаления синовиальной сумки, не распространяющегося на рядом расположенные структуры. Причинами заболевания могут стать избыточные нагрузки, вальгусная деформация стопы, артриты, травмирование, инфекции и даже переохлаждение. Палец немного отекает, увеличивается в размерах по сравнению со здоровым, а кожа над уплотнением становится гладкой, ровной. В начале лечения врач делает пункцию, удаляя из синовиальной сумки скопившийся экссудат. Биологический образец направляется в лабораторию для исследования. При выявлении инфекционной природы бурсита пациенту проводится антибиотикотерапия. В лечении используются НПВП в таблетках и мазях. После купирования воспаления могут быть назначены наружные средства с разогревающим действием:
- Финалгон;
- Капсикам;
- Випросал;
- Апизартрон.

Они улучшают кровообращение в пальце, способствуют быстрому рассасыванию отека. Хронический бурсит часто сопровождает артриты, а иногда и остеоартрозы, тендиниты, тендовагиниты. В этом случае требуется лечение основного заболевания, предупреждение его рецидивов.
При диагностировании гнойного бурсита не практикуется проведение консервативного лечения. Воспалившаяся синовиальная сумка полностью или частично иссекается. В период реабилитации пациентам назначается прием антибиотиков и НПВП.
Лечение воспаления сустава большого пальца ноги народными средствами не только нецелесообразно, но и очень опасно. В домашних условиях установить причину патологии невозможно. Более того, человек не способен отличить, где расположен источник боли — в суставе или мягкотканных структурах. Диагностировать и лечить воспаление должен только врач. Сначала нужно записаться на прием к ортопеду. При исключении профильного заболевания он выпишет направление к врачу другой специализации.
Читайте также:


