Воспалительные спондилопатии неуточненные что это
Когда ставят диагноз "спондилопатия", что это такое, необходимо знать максимально точно. Представленное заболевание характеризуется дистрофическими и дегенеративными изменениями в тканях костно-мышечного аппарата. Основным сопутствующим симптомом выступает ограниченность движений и болезненные ощущения. Также отмечается ухудшение процесса кровообращения, поскольку происходит защемление капилляров и нервных волокон.
Характерные особенности заболевания
Есть общепринятая Международная классификация болезней, в которой описана спондилопатия (МКБ-10 присваивает ей коды М45-М49). Понятие является объединяющим, и в него входят различные патологии позвоночника, представленного целостным органом. Сюда включены заболевания как воспалительного, так и невоспалительного характера.
Главной отличительной особенностью, которой обладает спондилопатия, считается формирование на позвонках оссификатов. Они имеют вид острых шипов и появляются из костных тканей. Именно они провоцируют нарушение мобильности тела, возникновение болезненных ощущений и защемление нервных окончаний.
В медицине выделяют несколько видов заболевания. Отличаются они причиной появления и симптоматикой. Нередко у пациентов наблюдается разрастание соединительной ткани на боковых стенках позвоночника, или же некоторые его части смещаются в стороны, тем самым нарушая естественность анатомического положения.
Причины патологии
Разбираясь с таким нарушением, как спондилопатия (что это такое, мы сейчас выясняем), нельзя не затронуть тему основных причин появления дегенеративных и дистрофических изменений в тканях. В первую очередь выделяют травмы. Они могут быть спортивными, профессиональными, бытовыми или последствиями катастроф.
Поскольку твердые ткани подверглись механическому повреждению, на позвоночнике формируются сторонние костные наросты, а это негативно сказывается на работе связочного аппарата. Следующим провоцирующим фактором является гипо- или авитаминоз, неполноценное питание, малое поступление в организм минеральных веществ и сопутствующие гормональные заболевания. Эту группу причин относят к нарушению обмена веществ.
Часто она присутствует у людей с сахарным диабетом, ожирением или при неправильной работе щитовидной/паращитовидной железы, надпочечников. Практически всегда происходит поражение здоровых тканей, если имело место вирусное или инфекционное заболевание, поскольку эти представители флоры вырабатывают специфические токсины, в результате развиваются воспалительные спондилопатии.
Нельзя исключать и наследственную предрасположенность как одну из причин дистрофических и дегенеративных изменений в тканях позвоночника. Это бывает в ситуации, когда в роду уже кто-то страдал от такой болезни, и потом поврежденный ген передается из поколения в поколение. Последними причинами выступают регулярные повышенные физические нагрузки, а также естественное старение организма.
Разновидности поражения позвоночника
Существует гормональная и дисгормональная спондилопатия. Медицине известно несколько основных видов спондилопатии:
- Патология с ярким поражением межпозвоночных дисков.
- Как осложнение после инфекционных и паразитарных заболеваний.
- Последствие остеопороза.
- Результат естественного старения организма (старческий тип).
- Последствия неправильного обмена веществ.
- Неврогенные разновидности.
- Диспластический вид.
В зависимости от типа патологического процесса он будет развиваться быстрее или медленнее, а также отличаться симптоматикой. Дисгормональная спондилопатия больше известна как остеопороз позвоночника.
Поражение поясничного отдела
Классификация, так же как и разновидности заболевания, объемная. Вкратце можно рассмотреть, какой тип патологического процесса встречается чаще и реже всего. Ортопеды заявляют, что в основном диагностируется спондилопатия поясничного отдела. Большая часть разрешений происходит в позвонках 5S, L1 и диске, который располагается между ними.

- высокие статические нагрузки;
- дистрофия мышц поясничного отдела ввиду недостаточной физической нагрузки;
- сутулость во время ходьбы и сидения;
- неправильная постановка стоп;
- частые травмы при резком подъеме тяжестей.
Главным клиническим признаком патологии выступает выраженный болезненный синдром. Неприятные ощущения имеют разлитой характер и распространяются вдоль всего седалищного нерва. На фоне этого человеку кажется, что конечности немеют, а по коже ползают мурашки. После длительного нахождения в одном положении присутствует скованность движений.
Поражение грудного отдела
Заподозрить наличие у себя дистрофических или дегенеративных изменений можно по присутствию специфических симптомов. Если появляется один или комплекс признаков, то необходимо обратиться за медицинской помощью и пройти обследование. Спондилопатия грудного отдела диагностируется очень редко.
В этой области позвонки двигаются не столь активно, если сравнивать с поясницей. Патология считается опасной, поскольку у пациентов отмечается изменение точек крепления реберных дуг, деформируется грудная клетка. Основными симптомами выступают:
- Невозможность выполнения глубокого вдоха.
- Боль, чувство трения и сдавленности во время дыхания.
- Дискомфорт по проекции межреберных дуг.
- Уменьшение объема легких.
- Чувство давления на сердце.
- Нарушение процесса питания миокарда.
Спондилопатия грудного отдела позвоночника – это заболевание, способное спровоцировать поражение поджелудочной железы, желудка, желчного пузыря, верхней петли толстого кишечника. Но если добиться физиологического изменения осанки, то это поможет исправить ситуацию вплоть до восстановления нормальной высоты между позвонками.
Признаки спондилопатии позвоночника
В первую очередь пациент ощущает боль в спине. В результате этого его движения становятся скованными, то есть ограничивается мобильность. Все мышцы, находящиеся в непосредственной близости к пораженному участку, напрягаются. Если заболевание развилось из-за инфекции или паразитов в организме, то будут все симптомы интоксикации (тошнота, рвота, запор или диарея, повышенная потливость и прочее).
Спондилопатии позвоночника, сформированные в результате неправильного обмена веществ, сопровождаются различными деформациями столба, что не исключает его полное или частичное смещение. В процессе диагностики выявляются остеофиты, человек становится раздражительным, масса тела колеблется. Если имеет место старческая форма, то будет развиваться кифоз или сколиоз.
Стадии прогрессирования патологии
Пытаясь понять, почему развивается спондилопатия, что это такое и как проявляется, необходимо упомянуть о стадиях прогрессирования патологического процесса. В самом начале заболевание протекает с минимально выраженной симптоматикой, на которую люди редко обращают внимание, списывая все на типичную усталость.
Однако уже на этом этапе позвонки истончаются, кости становятся рыхлыми и тонкими. Поскольку ткани разрастаются, становятся более выраженными деформации. На третьей стадии уже будет явный болезненный синдром и ограниченность движений. Четвертый этап характеризуется проседанием и смещением позвонков, а на пятом не исключен перелом или защемление нервного отростка.
Основные методы диагностики
Очень важно, чтобы была своевременно диагностирована спондилопатия. Что это такое, можно уточнять у разных медицинских работников, занимающихся процессом диагностики.
Для подтверждения или опровержения заболевания прибегают к помощи таких методик:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография;
- бактериологические исследования;
- анализ крови.
Рентген показывает структурные изменения в позвоночнике и степень уплотнения дисков. МРТ-диагностика показывает уровень минерализации, а КТ - состояние мышц и нервных волокон. При исследовании крови отмечается высокая скорость осадка эритроцитов, повышенная вязкость, склонность к формированию тромбов, у мужчин и женщин повышается выделение тестостерона и эстрадиола соответственно.
Способы лечения заболевания
Когда после обследования подтверждается спондилопатия, лечение разрабатывает ведущий специалист. Если причина патологии скрыта в нарушенном процессе обмена веществ, то проводится медикаментозная терапия. Необходимо будет принимать лекарства, которые помогут восполнить недостаток витаминов и минералов.
Гормональное лечение назначается только при наличии эндокринных заболеваний, а спондилопатия после травм практически всегда устраняется посредством хирургического вмешательства. Если в организме имеется инфекция, тогда назначают курс антибиотиков. Симптоматическая терапия заключается в приеме гормональных и нестероидных медикаментов, а также миорелаксантов.
Эффективность массажа и ЛФК
Хороший терапевтический результат показывает массаж. Благодаря этой процедуре можно укрепить мышечные волокна спины. Пациенты после полного курса отмечают улучшение общего состояния, отсутствие боли. У них восстанавливается процесс циркуляции лимфы и крови в организме.

Хорошо проводить массаж в комплексе с физиопроцедурами. Большинство процедур, в которых используется электрический ток, помогают устранить отеки. Особое внимание отводится ЛФК или лечебной гимнастике. Всем пациентам рекомендуется по утрам выполнять зарядку. Подбирать упражнения должен опытный специалист, чтобы не навредить самому себе.
Прием радоновых ванн
Если рассматривать вариант комплексного лечения, то в нем должны присутствовать радоновые ванны. Такие манипуляции проводят в условиях санаторно-курортного лечения либо же в платных медицинских центрах.
После процедуры пациент чувствует себя расслабленным, у него проходит боль в спине, а также повышается иммунитет. Не стоит воспринимать радоновые ванны как панацею. Более того, они имеют противопоказания, с которыми необходимо ознакомиться до начала курса лечения, назначать их должен только врач.
Мануальное воздействие
Главным правилом успешного лечения спондилопатии является максимально быстрая остановка процесса разрушения костных структур, хрящей и сухожилий. Помочь в этом может мануальная терапия. Стоит помнить, что дистрофически-дегенеративные процессы сопровождаются болью, поэтому важно купировать ее.
Представленное нетрадиционное лечение позволяет достичь следующих результатов:
- Проходит компрессионный болевой синдром (для этого прибегают к остеопатии, кинезитерапии или тракционному вытяжению).
- Восстанавливается диффузное питание хрящевых тканей межпозвоночных дисков (достигается посредством массажа или рефлексотерапии).
- Укрепляется мышечный каркас спины (помогает лечебная гимнастика и остеопатия).
В каждом клиническом случае терапевтический курс должен подбираться индивидуально для пациента. Это позволяет учесть особенности течения заболевания и самого организма, наличие сопутствующих патологий.
Последствия и профилактика
Если при появлении характерных симптомов болезни человек пренебрегает посещением больницы, то прогрессирующая спондилопатия приведет к снижению подвижности. В последующем нарушится процесс кровообращения, произойдет сдавливание нервных окончаний и капилляров.
К сожалению, избавиться от старческой спондилопатии невозможно, поскольку в организме происходит процесс естественного старения. Однако можно замедлить разрушение костных структур. Для этого рекомендуется заниматься гимнастикой, выполнять утреннюю зарядку, а также принимать назначенные врачом поливитаминные, минеральные комплексы.
Что касается профилактики, то специалисты рекомендуют избегать частых и чрезмерных физических нагрузок. Если ранее имелись травмы, нужно контролировать процесс выздоровления. Важно всегда следить за уровнем сахара и гормонов в составе крови. При подозрении на спондилопатию необходимо первично обращаться за консультацией к терапевту. После осмотра врачом последующее лечение разрабатывается совместно с ортопедом.
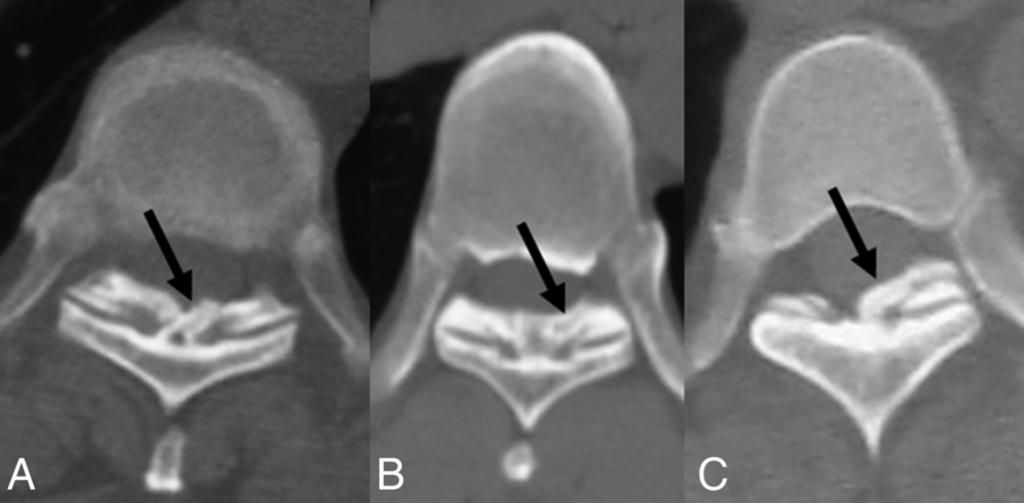
Воспалительные спондилопатии (спондилиты) — редкая, но клинически значимая причина рефлекторных и компрессионных вертебро- неврологических синдромов. Они могут иметь как инфекционную (например, туберкулезный спондилит), так и неинфекционную (ан- килозирующий спондилоартрит) природу. В МКБ-10 воспалительные спондилопатии кодируются в трех рубриках:
М45 Анкилозирующий спонди- ОФД. Идиопатический анкилози- лит рующий спондилит (болезнь Бех
Примечание. Анкилозирующий спондилит (идиопатический анкилозирующий спондилоартрит, болезнь Бехтерева, болезнь Мари—Штрюмпел- ля) — заболевание, преимущественно поражающее аксиальные суставы — крестцово-подвздошные, межпозвонковые, реберно-позвоночные; проявляется в молодом возрасте (до 40 лет) постепенно нарастающей болью в пояснице, иррадиирующей в ягодицы и верхнюю часть бедер. Анкилозирующий спондилит представляет собой воспалительную энте- зопатию, так как первично воспалительный процесс локализуется в области прикрепления связок к кости. В отличие от грыжи межпозвонкового диска или спондилеза боли имеют немеханический характер, возникая ночью и в покое. В пользу анкилозирующего спондилита свидетельствуют выраженная скованность по утрам, медленно преодолеваемая физической активностью, и тотальное ограничение подвижности позвоночника (при грыже диска ограничение движений более ощутимо при сгибании и
1_| 2_____________ I________________ I_______________ ]
наклоне в одну из сторон), выраженная болезненность при пальпации или компрессии крестцово-подвздошных сочлененений. По мере прогрессирования болезни подвижность позвоночника все больше ограничивается, выпрямляется поясничный лордоз. Постепенно заболевание вовлекает тораколюмбальный переход, шейный отдел и, наконец, приводит к анкилозу позвоночника.
В отличие от грыжи межпозвонковых дисков симптомы компрессии спинномозговых корешков и спинного мозга наблюдаются на поздней стадии заболевания. Сдавление шейного отдела спинного мозга с развитием тетраплегии может быть результатом подвывиха в атлантоаксиальном суставе или перелома позвонков, который может произойти даже после легкой травмы (например, при интубации или мануальной терапии). Посттравматическая миелопатия может быть также результатом эпидуральной гематомы или ушиба спинного мозга в условиях узкого ригидного позвоночного канала. Иногда встречается цервиколингваль- ный синдром (пароксизмы односторонней боли в затылке, сопровождающейся дизестезией в ипсилатеральной половине языка), предположительно связанный с раздражением корешков С2-С3. На поздней стадии возможно развитие синдрома конского хвоста, связанного с поясничным арахноидальным дивертикулом, который может быть выявлен при миелографии, КТ или МРТ. Стеноз поясничного отдела позвоночного канала может вызывать нейрогенную (каудогенную) перемежающуюся хромоту. СОЭ умеренно повышена. Важное диагностическое значение имеет рентгенография крестцово-подвздошных сочленений, выявля ющая размытость контуров сустава, остеопороз, затем склероз пери артикулярной костной ткани. На поздней стадии линия сустава может исчезать. Возможна также оссификация продольных связок и наружных слоев фиброзного кольца межпозвоночных дисков с формированием синдесмофитов.
Диагноз может быть установлен при наличии рентгенологически подтвержденного сакроилеита, сочетающегося с одним из трех следующих симптомов: 1) постепенно развивающиеся боли в спине немеханического характера, сопровождающиеся выраженной утренней скованностью и сохраняющиеся более 3 месяцев; 2) ограничение подвижности поясничного отдела как в сагиттальной, так и фронтальной плоскости; 3) ограничение экспансии грудной клетки (разница в окружности грудной клетки при максимальном вдохе и выдохе на уровне четвертого межреберного про межутка менее 5 см). При формулировании диагноза следует указывать пораженные суставы. При сдавлении корешка спинномозгового нерва или сплетения дополнительно используют код 055.3*, при сдавлении спинного мозга — 099.2*
М46.0 Энтезопатий позвоночника ОФД. Та же, что и в МКБ-10
Нарушения в области прикрепления связок или мышц позвоночника
Примечание. Энтезопатия позвоночника характеризуется болезненностью и отечностью в области прикрепления связок или сухожилий к позвонкам; рентгенологически в этой зоне выявляются эрозивные изменения, в последующем подвергающиеся кальцификации. Диагноз может быть установлен в отсутствие других признаков анкилозирующего спондилита или других воспалительных спондилоартропатий
М46.1 Сакроилеит, не классифици- ОФД. Сакроилеит
рованный в других рубриках
Примечание. В данной подрубрике следует кодировать сакроилеит, возникающий в отсутствие других признаков анкилозирующего спондилита или иных заболеваний. Клинически сакроилеит проявляется болью в области сочленения, иррадиирующей в пах, большой вертел, ягодицу, переднюю поверхность бедра. При осмотре можно выявить болезненность в области сочленения при пальпации, боковом давлении на таз, отведении бедра против сопротивления, переразгибании или наружной ротации бедра. Боль усиливается при ходьбе, наклонах, длительном пребывании в положении сидя или стоя. Аналогичный синдром может наблюдаться не только при воспалении крестцово-подвздошных суставов, но и при укорочении ноги, травме, скрученном тазе, беременности, повышающих нагрузку на эти суставы. Кроме того, нередко сустав служит проекцией отраженных болей при грыже диска (особенно при компрессии корешка 8,), поэтому диагноз сакроилеита должен быть обязательно подтвержден ретгенологи- чески. При последующем наблюдении у части больных может развиваться развернутая картина анкилозирующего спондилита
М46.2 Остеомиелит позвоночника ОФД. Та же, что и в МКБ-10
М46.3 Инфекция межпозвоночных ОФД. Острый гнойный дисцит
Спондилопатия является дистрофическим нарушением, которое поражает поясничный отдел позвоночника. При патологии пациенты жалуются на выраженную болезненность, что приводит к ограничению подвижности. Спондилопатия поясничного отдела сопровождается нарастанием шипов. При заболевании диагностируется спазм и защемление капилляров и нервных окончаний, что негативно отображается на кровообращении.
Характерные особенности спондилопатии
Если позвоночник поражается спондилопатией, то это приводит к развитию характерных признаков. На поверхности позвонков появляются утолщения и наросты. При патологии истончается и нарушается целостность хрящевых прослоек. В них появляются трещины, грыжи и протрузии.

Особенности спондилопатии
Если своевременно не лечить заболевание, то позвонок смещается относительно своего соседа. В области позвоночника развивается воспалительный процесс. При обследовании пациента наблюдается появление отечности. При развитии воспалительной спондилопатии поражается соединительная и мышечная ткань, что становится причиной их дистрофии.
Причины возникновения
Болезнь возникает на фоне разнообразных патологий и воздействия провоцирующих факторов. Если в организме пациента нарушаются обменные процессы, то он находится в группе риска развития заболевания. Оно появляется при:
- нерациональном питании;
- гипо- или авитаминозе;
- дефиците минеральных веществ.
Гормональная спондилопатия развивается у пациентов при сахарном диабете, нарушении работоспособности щитовидной железы и эндокринной функции, надпочечников, ожирении. Травматический тип спондилопатии появляется после травм позвонка. Если наблюдаются повреждения мягких или твердых тканей, то у пациента развиваются дегенеративные процессы, которые становятся причиной болезни. При инфекциях, которые сопровождаются воспалением, диагностируют развитие болезни. Она появляется на фоне воздействия патогенной бактериальной микрофлоры.
Разновидности и симптомы
Дегенеративный процесс разделяется на несколько разновидностей, в соответствии с которыми определяется симптоматика болезни:
- Дисгормональная спондилопатия позвоночника. Если в организме человека гормон вырабатывается в чрезмерном количестве, то это становится причиной патологии. Гормональный тип сопровождается выраженной деформацией и смещением позвонков. Ребенок или взрослый пациент становится раздражительным, тревожным и эмоционально неуравновешенным. У пациентов диагностируются половые расстройства и ощутимые колебания в весе. Если протекает дисгормональный тип заболевания, то остеофитные отростки постоянно увеличиваются в размерах.
- Травматический тип заболевания сопровождается скованностью в спине, болезненностью. Основной симптом – отечность тканей и напряжение мышц. Пациент жалуется на потерю чувствительности.
- Остеопоротический вид болезни связан с тем, что человек теряет кальций. Это приводит к истончению костных структур.
- Диспластический вид характеризуется нарушением в формировании скелета. В большинстве случаев болезнь поражает грудных детей.
- Инволютивный вид болезни сопровождается тем, что в процесс вовлекается скелетная структура. Болезнь характеризуется развитием кифоза и сколиоза.
- Остеопенический тип. Заболевание появляется, если поясница повреждается остеопенией.
- Спондилоартропатия характеризуется разрушением позвоночных тканей. Причиной болезни является спондилоартрит.
- Позвоночный столб подвергается разнообразным дегенеративным процессам. Перед тем как лечить патологию, рекомендуется определить ее тип, что позволит разработать действенную схему.

Развитие болезни
Стадии заболевания
Спондилопатия, код по МКБ которой М47, имеет 4 стадии развития. На первой из них разрыхляется, уплотняется или истончается костная ткань, на второй – дистрофически изменяются хрящи и связки, на третьей – изменяется форма позвонков, на четвертой – появляется выраженная компенсация с возможными переломами.
Диагностика
Важным условием лечения патологии является ее своевременная диагностика. Изначально врач проводит осмотр пациента и определяет анамнез, что позволяет установить генез болезни. Для подтверждения диагноза назначается рентгенодиагностика, компьютерная и магнитно-резонансная томография. Рентгеновский снимок позволяет определить степень выраженности заболевания.

Диагностика спондилопатии
Лечение
Лечебный курс разрабатывается в соответствии с поставленным диагнозом. Если у пациента диагностируются обменные нарушения, то терапия требует применения минеральных комплексов, с помощью которых восполняется нехватка полезных веществ. Лечение гормональных сбоев проводится с использованием гормонотерапии.
Если у пациента сильно болит спина, то рекомендовано применение нестероидных лекарств: Мелоксикама, Ортофена, Диклофенака. Заживление хрящевых тканей обеспечивается хондропротекторами: Хондроитином, Терафлексом. Домашний метод лечения заключается в применении лечебной физкультуры. При неэффективности медикаментозной терапии назначается операция. В этом случае больному дают инвалидность.
Спондилопатия является тяжелым дегенеративным процессом, который требует применения медикаментозного или хирургического лечения. Способ лечения и выбор метода проводится доктором в соответствии с результатами диагностики.
Спондилопатия – патологическое состояние костно-мышечного аппарата, обусловленное дистрофическими и дегенеративными изменениями в его тканях. Подвижность позвоночника в таких случаях ограничивается, появляются болезненные ощущения, нарушения периферического кровообращения, это происходит из-за спазма или защемления капилляров и нервных окончаний.
К основным анатомическим изменениям при спондилдопатии относят:
- возникновение утолщений и наростов (остеофитов) на поверхности позвонков;
- истончение и нарушение целостности хрящевых прослоек (дисков), образование в них трещин, протрузий, грыж;
- смещение тел позвонков относительно друг друга;
- образование отечности и воспаления соединительной и мышечной ткани в очагах воспаления, их дистрофия.
Причины
Спондилопатию вызывают различные факторы:
- травмы (спортивные, профессиональные, бытовые, полученные в результате катастроф). Здесь механическое повреждение в твердых или мягких тканях спины дает толчок для развития дегенеративных процессов в позвоночнике и его связочном аппарате;
- нарушение обменных реакций в организме в результате неполноценного питания, гипо- и авитаминозов, дефицита минеральных веществ или гормональных заболеваний (сахарного диабета, ожирения, дисфункций щитовидной, паращитовидной желез или надпочечников);
- инфекции вирусного или бактериального характера. При них токсины от деятельности микроорганизмов могут повреждать здоровые ткани костно-мышечной системы;
- наследственность. Бывают случаи, когда предрасположенность к спондилопатии сохраняется у целой семьи или даже рода, это обусловлено передачей из поколения в поколение поврежденного гена;
- повышенные нагрузки на позвоночник в результате выполнения тяжелого физического труда или спортивных тренировок. Часто встречается у грузчиков, шахтеров, строителей, байдарочников, штангистов и т.д.;
- естественное старение. Здесь происходит изнашивание позвонков в силу возрастных изменений в человеческом организме.
Классификация и симптомы
В медицине спондилопатии подразделяют на несколько основных видов и форм, которые и определяют клиническое течение этой патологии.
- С выраженным повреждением межпозвонковых дисков (сколиоз, остеохондроз, спондилез). Признаками этого заболевания выступают:
- боли в спине (колющего, давящего, дергающего или ноющего характера), отдающие в шею, грудину, поясницу или бедра в зависимости от расположения очаговых или диффузных изменений;
- скованность в движениях (при наклонах, поворотах);
- напряжение близлежащих мышц их отечность;
- потеря чувствительности кожи, появление парестезий или "ползающих мурашек".
- Спондилопатия как осложнение инфекционных и паразитарных болезней (сальмонеллеза, туберкулеза, хламидиоза, трихомоноза, бруцеллеза, туберкулеза, тяжелого гриппа и т.д., глистных инвазий) имеет такую симптоматику:
- ломота и боли в мышцах и костях;
- умеренное ограничение подвижности позвоночника;
- общие признаки интоксикации и нарушения деятельности внутренних органов (ЖКТ, мочеполовой сферы, легких, сердца).
- С нарушением метаболизма (при сахарном диабете, гипертиреозе, микседеме и т.п.), в таких случаях заболевание проявляется:
- выраженной деформацией позвонков и их смещением;
- ростом остеофитных отростков и ригидностью (слабостью) околопозвонковых мышц и фасций;
- сопутствующими расстройствами нервной системы (раздражительностью, тревожностью, эмоциональной неуравновешенностью);
- ощутимыми колебаниями веса (похуданием или набором массы тела);
- половыми расстройствами (снижением либидо, эректильной дисфункцией).
- Старческие спондилопатии характеризуются вовлечением в процесс скелетной мускулатуры, часто поражаются продольные связки и у человека формируются видимые изменения – кифоз (горб на спине) или сколиоз (искривление позвоночника).
- Спондилопатии при остеопорозе, протекающие с потерей больших объемов кальция и резким истончением костных структур в организме, в связи с чем у пациентов возникает предрасположенность к переломам.
- Неврогенные формы болезни, которые часто наблюдаются при спинной сухотке, сирингомиелии. Для них характерны:
- деформации позвоночника и выраженные расстройства чувствительности тела (онемение);
- выпадение рефлексов;
- нарушение двигательной активности, функций зрения слуха и ориентации в пространстве;
- обменные патологии (выпадение волос и зубов, ломкость ногтей, сухость кожи).
- Диспластические виды спондилопатии (болезни Шейрман-Мау и Кальве), при них происходит нарушение формирования скелета в детстве или юности, что проявляется в выпячивании позвоночного столба (кифозе) или отдельных позвонков при разрастании остеофитов в грудной и поясничной областях.
Стадии болезни
Обычно спондилопатии развиваются пофазно.
- Начальный период протекает с незначительными изменениями в структуре костной ткани позвонков (ее разрыхлением, истончением или уплотнением).
- Образование деформаций за счет роста остеофитов и развития дистрофических изменений в хрящах и связках.
- Появление видимых изменений в форме позвонков (их обызвествление, смещение, вогнутость), а также проседание дисков и развитие мышечной слабости.
- Выраженная декомпенсация проходит с возможными переломами, стенозом позвоночного канала, сильным сдавлением нервных окончаний и сосудов.
Диагностика
В определении вида спондилопатии используются инструментальные и лабораторные техники:
- рентген, КТ и МРТ – основные методы обнаружения изменений в анатомическом строении позвонков и дисков;
- гормональные и биохимические тесты и анализ крови на сахар используются при подозрениях на эндокринные и обменные нарушения;
- бактериологическое обследование (кровь на антигены к возбудителям, мазки или забор биоптата) проводятся при инфекционных патологиях.
Лечение спондилопатии
Терапевтические мероприятия проходят согласно поставленному диагнозу, то есть в основе лечения лежит применение средств, борющихся с фоновым заболеванием. При обменных нарушениях – это минеральные комплексы, восполняющие недостаток важных веществ в организме и витаминотерапия, при эндокринных – гормоны или их заменители, при инфекциях – антимикробная терапия, при травмах – оперативные манипуляции и хирургические вмешательства.
Для лечения симптоматических проявлений спондилопатии часто применяют гормональные (Гидрокортизон, Преднизолон) и нестероидные (Диклофенак, Мелоксикам, Ортофен, Кетопрофен) средства для снятия последствий воспалительных процессов и обезболивания. С целью восстановления хрящевой ткани назначаются хондропротекторы (Терафлекс, Хондроитин). Для улучшения трофики тканей показан прием витаминов, а снятию мышечного спазма способствует лечение миорелаксантами (Медокалмом и аналогами).
Положительный эффект дают курсы физиотерапии (электро- и фонофорез, парафиновые и озокеритовые аппликации, ультразвуковое воздействие), массаж, радоновые ванны.
Домашнее лечение
В его основе лежит комплекс ЛФК. Выполняется он после стихания острых болей, вначале под присмотром инструктора в медицинском учреждении, а затем дома.
Упражнения помогают укрепить мышцы спины и улучшить кровообращение. Подбирается комплекс в зависимости от пораженного отдела позвоночника, то есть с акцентом на разработку шейных, грудных или поясничных мышц.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Читайте также:


