Врожденная косолапость передается по наследству
Я тут была у генетика. Она меня распросила, было ли у кого в роду такое - у нас вроде не было. Посмотрела ребенка и спросила "А где врожденная косолапость?". Короче не поверила и даже фото просила показать, как все это выглядело при рождении.
В итоге, сказала, что вероятность того, что это генетика минимальная и что также маленькая вероятность, что эта беременность закончится косолапиком. Дала направление на УЗИ плода и усе. Никаких исследований проводить не стала. Анализ на паталогии у меня уже был сделан в женской консультации.
Так вот и вопрос. А надо это исследование вообще? Ну, скажут мне, что это генетика. И что? Мне детей не рожать или кто-то сможет помочь зачать некосолапика?
Ответ на сообщение ЭлКа от 28 июн 2010, 18:56
При ЭКО возможно ПДГ(предимплантационная диагностика). Но ее не делают без ОСОБЫХ показаний, так как это во первыхснижает шансы на успешную попытку ЭКО, а во вторых ослабляет эмбрион.
Да и узнаете вы лишь кариотип, то есть пол будущего ребенка и есть ли хромосомные отклонения.
Косолапость насколько я знаю к хромосомным оклонения не относится. Да и не думаю что ее можно увидетькогда всего 4-8 клеток.
Меня отправляли тоже к генетику после того как на УЗИ обнаружили что будет косолапик. Но я к нему не пошла а пошла сразу к ортопедам и стала искать информациюв интернете как это дело лечить. Ну а что этот генетик мне может сказать? Что не знает от чего это получилось. Прерывать беременнность не знаю как другие я не стала естессно, родила замечательного мальчугана, ну и что что косолапик(кстати уже можно сказать бывший), зато самый любимый
Я немного о других исследованиях, не на уровне поликлиники до родов. Я о исследованиях наподобие которых проводят на западе, собирают человек -цать и сравнивают их данные.
Насколько знаю такие исследование делали в США доктором Доббс совместно с другими врачами.
По поводу генетики на уровне поликлинике так это во многих случаях просто формальность. Например: Наш случай, у супруги была первая беременность. Получилось так что была замершая беременность, то ли от усталости, то ли от чего еще неизвестно. После этого как пришли в норму, направили нас к генетику.
Пришли, поговорили, у супруги взяли анализы. А меня расспросили, после того как я сказал что у меня на ступне ног недоразвитие пальцев есть. И это же было и у деда по материнской линии, мне сказали что это не важно.
Потом позвонили сказали что у жены анализы в норме. Вот и всё исследование.
Хотя в таких случаях должны брать анализы у обоих, тем более что у женщины все в норме. Видимо просто с экономили.
А потом примерно через год родился сын с косолапостью.
По поводу генетики перед родами:
Пренатальная диагностика врожденной косолапости
В большинстве случаев косолапость является изолированной проблемой, но также является аномалией, которая присутствует в других, более серьезных заболеваний. Если вашему ребенку был поставлен диагноз косолапость в ходе обычного сканирования. Вам могут предложить выяснить, может ли он / она имеет другие проблемы. Характер тестов зависит от политики поставщика медицинских услуг, но может включать:
Ультразвуковой тест 3D
Инвазивные тесты с использованием ультразвука, такие как:
Амниоцентез – инвазивная процедура, заключающаяся в пункции амниотической оболочки с целью получения ОВ для последующего лабораторного исследования, амниоредукция или введения в амниотическую полость лекарственных средств.
Биопсия хориона – метод пренатальной диагностики биопсия хориона может определить врожденные дефекты плода на очень ранних сроках беременности, когда аборт может быть менее сложным, поэтому она обретает все большую популярность.
Хорион – это плодовая оболочка. Биопсия хориона может применяться экспериментально вместо амниопункции. Бывают такие случаи, когда из-за малого количества околоплодной жидкости невозможна амниопункция. К тому же биопсия хориона позволяет значительно быстрее получить результат, и в будущем она сделает возможным лечение и коррекцию многих нарушений развития плода еще в матке.
Биопсия хориона применяется для выявления только таких нарушений, как синдром Тэй-Сакса, серповидно-клеточная анемия, большинство видов муковисцидоза и синдром Дауна в тех случаях, когда эта болезнь уже проявлялась прежде в семье или известно, что родители являются носителями этой болезни. Это исследование проводится по тем же указаниям, что и в случае амниопункции, только для оценки развития легких у плода биопсия хориона не применяется.
Влагалищная биопсия хориона – проводится между 8 неделей и 12 неделей беременности, а также между 9 и 11 неделями беременностями при брюшинной биопсии. Брюшинную биопсию можно применять в исключительных случаях во втором и третьем триместре беременности.
Забор крови – образец крови берется из плода для тестирования
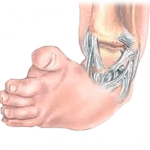
В медицине косолапостью называется патология ступни и голеностопного сустава, в результате которой больной делает шаги неправильно. Проблема чаще всего проявляется при рождении, иногда – в первые годы жизни малыша. Она связана с деформацией суставов, недоразвитостью мышечно-связочного аппарата, неправильным положением пятки при ходьбе. Современные методы лечения позволяют полностью излечить недуг, однако для достижения 100%-ного результата нужно начать терапию как можно раньше.
Причины врождённой косолапости
По данным статистики, косолапость считается одним из наиболее распространенных пороков эмбрионального развития. Она диагностируется у 0,1-0,3% появившихся на свет малышей. Замечено, что мальчики страдают болезнью в 2 раза чаще, чем девочки.
Точные причины развития аномалии не выявлены. Считается, что она связана развитием плода в утробе и неправильным поведением матери во время ожидания ребенка.
Врожденная патология у малыша может быть, как самостоятельным заболеванием, так и признаком системного порока развития.
В отличие от врожденной, приобретенная форма косолапости встречается значительно реже. Она обычно проявляется в первые годы жизни, но может возникнуть и у ребенка до 14 лет. Причины появления патологии – перенесенные заболевания, полученные травмы, ношение неподходящей обуви, сильный авитаминоз, аномалии мышц, связок, позвоночника, злокачественные или доброкачественные опухоли.
Клиническая картина заболевания
- стопа ребенка короче и толще обычного;
- развернута под неестественным углом;
- на подошве видны поперечные складки;
- пальчики чуть загнуты к тыльной стороне стопы;
- кости голени перекручены;
- пяточка чуть приподнята, смещена в сторону по отношению к оси голеностопа.
Первые шаги даются ребенку с трудом, вызывают боли и дискомфорт, быстро утомляют. Если врожденная косолапость имеет односторонний характер, малыш очевидно прихрамывает на одну ногу. В дальнейшем это приведет к сколиозу, разной длине ног.
При двухсторонней косолапости малышу приходится передвигаться меленькими шажками, постепенно. Такая ходьба доставляет ему неприятные ощущения.
Проблемы с походкой проще всего обнаружить с утра, когда мышцы ребенка еще расслаблены, или во время подвижных развлечений. Иногда бывает достаточно посмотреть на следы босых ног крохи: они косолапят. При тяжелых формах недуга ступня недоразвита, и это заметно невооруженным взглядом.
Степени тяжести деформации
Врачи разделяют четыре степени врожденной косолапости. Отнесение конкретного случая к одной из стадий позволяет определить, насколько будет эффективна нехирургическая терапия и можно ли полностью избавиться от патологии.
- Легкая степень
Искривление стопы не заметно сразу, подвижность в области голеностопа сохраняется. Недуг можно вылечить консервативными методами, достаточно регулярного массажа и выполнения лечебной физкультуры.
- Средняя тяжесть

Деформация стопы видна невооруженным взглядом, подвижность в суставах снижена. Без помощи квалифицированного врача не обойтись, потому что у ребенка поражен голеностопный сустав, слабо развит мышечно-связочный аппарат, искривлены кости.
- Тяжелая степень
Деформация ярко выражена, голеностопный сустав не имеет гибкости. Для исправления ситуации нужна длительная консервативная терапия или множественные операции.
- Очень тяжелая форма
На этой стадии врожденной косолапости неэффективны не только консервативные методы, но и хирургическое вмешательство. Ребенок утрачивает способность передвигаться самостоятельно.
Современный подход к терапии врожденной косолапости
Современные методы лечения в подавляющем большинстве случаев позволяют полностью избавить ребенка от патологии. Чтобы добиться 100%-ного результата, нужно начать терапию с первых дней жизни ребенка или возникновения первых симптомов. Медицина бессильна лишь в некоторых, особо тяжелых случаях.
При подозрении на косолапость необходимо немедленно обратиться к ортопеду. По результатам внешнего осмотра и комплекса диагностических мероприятий он назначит больному лечение с учетом индивидуальных особенностей случая. Важно направиться к специалисту как можно раньше, пока ткани стопы обладают эластичностью. К четырнадцати годам ступня отвердевает и практически не поддается коррекции.
Цель врача – снизить имеющиеся анатомические проблемы для обеспечения нормального функционирования стопы ребенка, которая позволит ему носить обычную обувь и не испытывать проблем при передвижении.
- Для лечения патологии в легкой форме используется специальная физкультура, мануальная терапия и фиксация ступни эластичным бинтом.
- Для исправления дефекта средней степени к перечисленным методикам добавляется гипсование ступни.
- В тяжелых и особо тяжелых случаях консервативные методы не действуют. Чтобы устранить врожденную косолапость, нужно сделать операцию.
В лечении патологии особая роль отводится родителям. Они должны делать специальный массаж и заниматься с малышом гимнастикой ежедневно, а иногда даже несколько раз в сутки. Когда кроха будет делать первые шаги, важно наблюдать, как он ставит ножки, приобретать правильную ортопедическую обувь. До полного устранения деформации необходимо регулярно проходить осмотры у ортопеда.
Как лечат врожденную косолапость?
Меры терапевтического воздействия подбираются врачом в индивидуальном порядке с учетом особенностей клинической картины заболевания.
Он стимулирует кровообращение области стоп и голеней, разрабатывает слабые мышцы и связки, снимает повышенный тонус со спазмированных.
Для расслабления используются поглаживающие, растягивающие и потряхивающие движения с одновременной вибрацией. Для разработки атрофированных мышц применяются растирания, легкие поколачивания.
Массаж может выполняться врачом или родителями в домашних условиях.
Методы физиотерапевтического воздействия применяются для детей старше двух лет, с врожденной косолапостью небольшой степени тяжести.
- электротерапия – стимуляция нервов и мышц электрическим током;
- электрофорез, фонофорез – введение специальных медикаментов посредством электрического тока или ультразвука;
- магнитотерапия – воздействие на охваченный болезнью участок электромагнитным полем;
- водные процедуры – например, разогревающие ванночки с хвоей;
- акупунктура, парафиновые аппликации и т.д.
Физиопроцедуры играют вспомогательную роль в назначенной врачом терапии врожденной косолапости.
3. Лечебная физкультура
Регулярное выполнение специальной гимнастики – важная составляющая терапии. Упражнения разрабатывают ослабленные группы мышц, улучшают кровообращение стоп, повышают общий тонус организма. Чтобы достичь стабильного эффекта, нужно заниматься ЛФК ежедневно, на протяжении длительного времени.
Для выполнения упражнений малыш должен лежать на спине на твердой поверхности.
- Мама держит в одной руке голеностоп малыша, в другой – среднюю часть стопы и выполняет движение ступней от себя и к себе.
![]()
- Из того же исходного положения нужно двигать стопой ребенка вправо-влево.
- Мама берет малыша за пяточку и, придерживая ногу на весу, двигает пальчиками крохи на себя и от себя.
- Мама держит стопу ребенка одной рукой, а другой сгибает и разгибает пальчики.
- Из того же исходного положения осуществляется сгибание и разгибание одного только большого пальца.
- Мама сгибает ножку малыша в колене и, придерживая ее в таком положении, направляет стопу вперед, как бы устанавливая ее в анатомически правильную позицию.
- Мама придерживает голеностоп крохи, а свободной рукой выполняет движение стопой кнаружи, а затем внутрь.
Каждое упражнение следует проделывать не менее пяти раз. В конце движения стопа фиксируется в статичном положении примерно на 20 секунд.
Помимо специальной гимнастики, для борьбы с врожденной косолапостью полезно плавание, гимнастика, езда на коньках или велосипеде.
Залог эффективности ЛФК – регулярность. Заметные результаты возможны только при ежедневном (а иногда и чаще) выполнении предписанных врачом упражнений.
4. Прием медикаментов
Это вспомогательный элемент терапии, задача которого – повысить нервную проводимость. Малышу с врожденной косолапостью могут назначать прозерин, витамины группы В.
Прием лекарств, массаж и ЛФК – простые в исполнении методы, но для достижения положительной динамики, а не обратного эффекта, их обязательно выполнять под строгим врачебным надзором.
Видео
Видео — Врожденная двусторонняя косолапость
Гипсование и ортезирование для лечения патологии
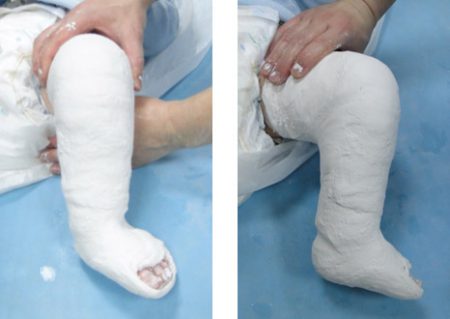
Гипсование при врожденной косолапости считается наиболее эффективным методом лечения. Гипс накладывается после курса массажа и лечебной физкультуры, приводящих стопу в анатомически правильное положение. Для повышения результативности процедуры ее можно сочетать с предварительными парафиновыми аппликациями и хвойными ванночками.
При легких формах косолапости для фиксации ноги в правильном положении вместо гипса могут применяться мягкие бинты. Например, используется методика Финка-Эттингена, предполагающая поэтапное наложение повязок в определенной последовательности.
Хирургическое лечение косолапости
Оперативное вмешательство необходимо в случаях, если патология была диагностирована поздно, когда стопа утратила нужную эластичность. Оно показано, если врожденное косолапие имеет тяжелую или очень тяжелую форму, ввиду чего консервативная терапия не дала значимых результатов. Хирургический метод применим для детей не младше полугода.
Техника операции детально разработана хирургом Т. Зацепиным. Ее суть заключается в рассечении боковых и задних связок голеностопа и удлинении укороченных сухожилий с внутренней части стопы. При средней степени косолапости операция эффективна в 100% случаев, при тяжелой – требует проведения предварительного курса гипсования.
Судить о результатах проведенной операции можно не ранее, чем через пять лет. Ребенок после хирургического вмешательства должен находиться под амбулаторным наблюдением до 7-14 лет. Если к этому моменту двусторонняя косолапость не вернется, процедура была успешной.
Практика показывает, что метод Понсети эффективен в 90% случаев. Если традиционная хирургия часто дает лишь косметический эффект, то эта методика позволяет сделать стопы подвижными. Спустя 4-5 лет после терапии ребенок может носить нормальную обувь, передвигаться без боли и затруднений.
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
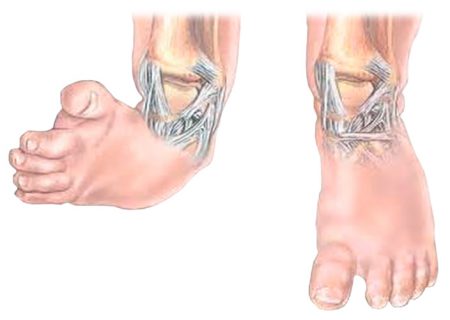
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
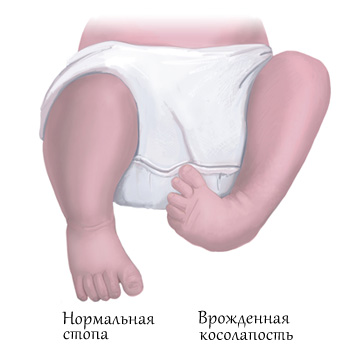
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
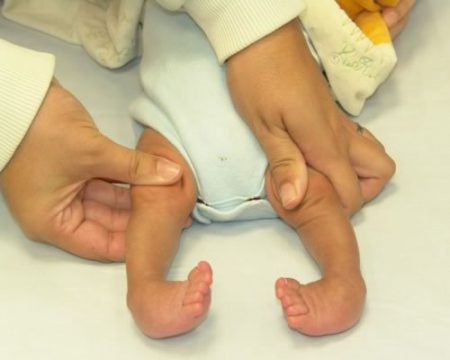
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
 |  |  |  |
Врожденной косолапостью называется стойкая приводяще-сгибательная контрактура стопы, связанная с врожденным недоразвитием и укорочением внутренней и задней групп мышц и связок. Это один из наиболее частых пороков развития опорно-двигательного аппарата. На 1200 новорожденных приходится один случай косолапости. Деформация встречается преимущественно у мальчиков и чаще бывает двусторонней.
Этиология. Вопрос о происхождении деформации до настоящего времени окончательно не разрешен. Косолапость может передаваться по наследству, доминантно, по мужской линии, однако преобладают случаи, возникшие под воздействием эндогенных и экзогенных причин, таких, как опухоли матки, внутриутробныи воспалительный процесс, токсоплазмоз.
Наиболее распространенная точка зрения усматривает причину косолапости в аномалии развития мышц и сухожилий: их укорочении, изменении направления; смещении точек прикрепления ахиллова сухожилия внутри от пяточного бугра; недоразвитии связочного и суставного аппарата голеностопного сустава.
Клиническая картина. У ребенка с рождения определяется неправильное положение стопы. Стопа имеет деформации: эквинус (equinus) — подошвенное сгибание стопы; супинация (varus) — приподнят внутренний отдел стопы
и опущен наружный; аддукция (adduclus)—приведение переднего отдела; полая стопа (excavatus) —увеличение продольного свода стопы (рис. 219).

Рис. 219. Врожденная косолапость у ребенка 3 мес.
М. О. Фриндланд различает три степени заболевания: легкую, среднюю и тяжелую. При легкой степени деформация стопы исправляется пассивно; при средней — косолапость исправляется пассивно с трудом; при тяжелой — пассивно устранить деформацию не удается.
Наряду с порочным положением стопы при врожденной косолапости с рождения наблюдается и атрофия мышц голени, особенно гипоплазирована икроножная мышца. В голеностопном суставе движения резко ограничены и возможны лишь качания стопы. Обычно наблюдается укорочение голени и стопы, которое с ростом ребенка прогрессирует, но значительного укорочения не наступает.
Рентгенологическое исследование стопы выявляет некоторое смещение головки таранной кости в подошвенную сторону.
Косолапость может сочетаться с другими пороками — амниотическими перетяжками, синдактилией.
Дифференцировать врожденную косолапость приходится с атипичными формами — артрогрипотической, амниотической и паралитической косолапостью.
Артрогрипоз — тяжелое врожденное заболевание, при котором недоразвиты суставы, сухожильно-связочный и мышечный аппарат. Болезнь проявляется с рождения тяжелыми контрактурами. Характерна триада: косорукость, косолапость и вывих бедра. Конечности при артрогрипозе имеют характерный вид; контуры суставов сглажены. Конечности напоминают ласты тюленя, особенно верхняя. Лечение косолапости при артрогрипозе требует особой настойчивости. Сроки лечения удлиняются.
Амниотическая косолапость развивается в результате глубоких амниотических перетяжек на нижней конечности. Амниотические перетяжки возникают в результате внутриутробного заболевания амниотических оболочек плода. После рождения амниотические борозды сдавливают сосудисто-нервные стволы и мышцы, вызывая атрофию и дегенерацию дистального отдела конечности. Поэтому больных с амниотической косолапостью необходимо выделять в особую группу, так как лечение их должно проходить в несколько этапов: вначале иссечение амниотических перетяжек, а затем коррекция косолапости.
Паралитическая косолапость развивается в результате вялого паралича нижней конечности. Причины паралича различны. У новорожденных и грудных детей вялый парез связан с пороком развития спинного мозга (миелодисплазия, спинномозговая грыжа). В подобных случаях в клинике преобладают симптомы паралича (агония, арефлексия, атрофия конечности), расстройств функции тазовых органов. В более старшем возрасте вялый паралич является результатом заболевания (полиомиелит, неврит) или травмы. Данные анамнеза с картиной вялого паралича помогут отличать паралитическую косолапость от врожденной.
Лечение. Существующие методы лечения врожденной косолапости можно разделить на консервативные и оперативные. Консервативное лечение проводится на первом году жизни. К исправлению деформаций приступают с 2-недельного возраста. В легких случаях вначале проводят курс лечебной гимнастики, во время которой стопу пассивно выводят в среднее положение. После выведения ее удерживают бинтованием фланелевым бинтом по Финку— Эттингену (рис. 220). При безуспешной терапии, а также в тяжелых случаях пользуются методом этапного гипсования. Лечение проводится амбулаторно. Гипсовые повязки накладывают от кончиков пальцев до коленного сустава, а при резком приведении переднего отдела повязку удлиняют до верхней трети бедра.

Рис. 220. Бинтование по Финку—Эттингену
Гипсовый сапожок вначале накладывают на стопу (до коленного сустава) в положении доступной коррекции. Последующее гипсование производят после тепловых процедур (парафино- или озокеритовые аппликации). При этом ткани становятся более податливыми. Последовательно на этапах лечения исправляют супинацию и аддукцию, а затем корригируют подошвенную флексию (эквинус). Гипсовые бинты накладывают на кожу, смазанную вазелином, без ватно-марлевых прокладок. При гипсовании тур бинта должен поднимать латеральный край стопы. После выведения стопы в среднее положение гипсовую иммобилизацию оставляют еще на 3—4 мес, но сапожок сменяют 1—2 раза в месяц. Ребенку разрешается нагрузка на конечность. В дальнейшем нагрузка в ортопедической обуви или ботинке осуществляется с пронатором (поднимает наружный край). На ночь в течение года надевают специально изготовленные туторы.
При безуспешном консервативном лечении, а также в случаях позднего обращения показано оперативное лечение косолапости. Операция производится с первого года жизни. В тяжелых случаях, при неэффективности гипсования, операцию выполняют с 6-месячного возраста. Наиболее распространенным методом операции является вмешательство на сухожильно-связочном аппарате стопы по Зацепину.
Вмешательство выполняется под общим наркозом на обескровленной резиновым бинтом конечности.
Операцию проводят из двух разрезов, проходящих кпереди от внутренней лодыжки и над ахилловым сухожилием. Из первого разреза Z-образно удлиняют сухожилия общего сгибателя пальцев и задней большеберцовой мышцы. Рассекают связи по передней, верхней, задней и нижней поверхностям таранной кости. Из второго разреза Z-образно удлиняют ахиллово сухожилие и сухожилие собственного сгибателя I пальца. Сухожилия и рану сшивают кетгутом. Накладывают гипсовый сапожок до коленного сустава. Гипсовая иммобилизация сроком на 4—6 мес. Через 3—4 мес после операции разрешается нагрузка на ногу в гипсовой повязке. Затем нагрузка продолжается в ортопедической обуви или ботинке с высокой шнуровкой и подбитым наружным краем.
После иммобилизации проводят курсы массажа мышц голени, разрабатывают движения в голеностопном суставе. Реабилитацию проводят на фоне физиотерапевтического лечения: ультразвук, электростимуляция мышц, тепловые процедуры.
Рано начатое лечение позволяет получить до 90% благоприятных исходов, однако на весь период роста необходимо диспансерное наблюдение за ростом стопы. Прогноз для функции благоприятен.
Исаков Ю. Ф. Детская хирургия, 1983 г.
Читайте также:



