Выделения из канала нет инфекции
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений - это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции. Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза.
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы). В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
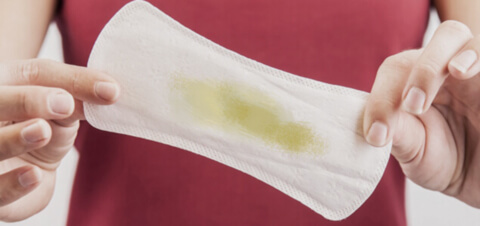
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.
По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
Причины появления
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы.
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.
Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.
Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы. УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови, цитологическое исследование и/или кольпоскопию.
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога. При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр.
Как лечить патологические выделения из влагалища

Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.

Влагалищный секрет — это смесь из слизи, слущенного эпителия и представителей микрофлоры слизистой. Вагина не имеет сфинктера и поэтому взаимодействует с окружающей средой постоянно. Выделения у здоровой женщины защищают слизистую от пересыхания и выполняют защитную функцию, подавляя размножение бактерий, которые попадают во влагалище.
Нормальные бели не провоцируют неприятных симптомов, женщина их попросту не замечает. Количество, цвет и консистенция вагинального секрета меняется в зависимости от дня менструального цикла, во время полового созревания и климакса. Рассмотрим виды выделений у женщин с фото.
Виды влагалищных выделений
Выделения из половых органов у женщин бывают 3 видов: патологические, физиологические и менструальные. Нормальные бели отсутствуют у девочек и появляются в момент полового созревания, когда начинается активная выработка эстрогенов в большом количестве.
Слизистая влагалища и цервикального канала начинают продуцировать слизь, количество которой меняется в разные дни менструального цикла в зависимости от уровня половых гормонов. Вязкая жидкость омывает половые ходы, подготавливая их к будущему зачатию, выталкивая наружу клетки слущенного эпителия.
Патологические выделения возникают при заболевании половых органов. Они становятся более обильными, имеют странную консистенцию и цвет, гнилостный запах. Патология сопровождается специфическими симптомами.
Вагинальный секрет у пациенток с воспалительным процессом в половых органах имеет в составе повышенное количество патогенных микроорганизмов и лейкоцитов. Меняется кислотность влагалища на фоне дисбактериоза. В норме преобладают молочнокислые бактерии, которые создают кислую среду. При патологии pH слизь становится щелочной из-за активности патогенов.
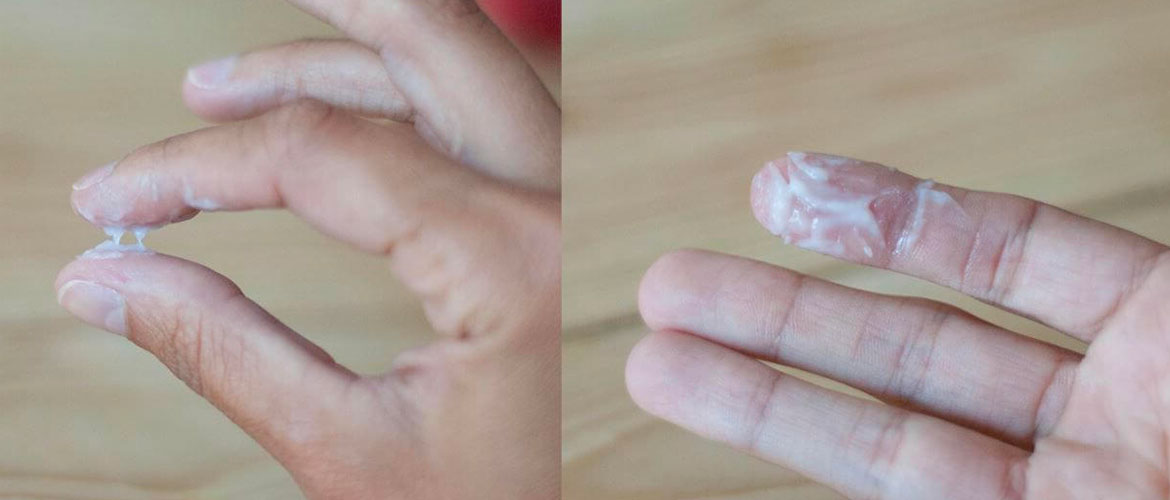
Менструальные выделения возникают 1 раз в месяц в виде кровотечения, которое длится от 3 до 5 дней. В норме месячные должны быть не слишком обильными и не слишком скудными. Кровь имеет специфический запах, но он не отталкивает. Если месячные пахнут тухлятиной — это признак патологии.
Нормальные выделения бывают разными, в зависимости от возраста и гормонального фона девушки, а также от дня менструального цикла.
Полное отсутствие слизи наблюдается у маленьких девочек и у женщин, вступивших в климактерический период. До полового созревания и при климаксе наблюдается недостаток эстрогенов, которые отвечают за увлажнение половых органов. Если у женщины фертильного возраста в интимной зоне сухо, можно заподозрить гормональный сбой.
За 12-20 месяцев до менархе у девочек появляются бели со следующими характеристиками:
- прозрачные или беловатые;
- скудные;
- имеют слабый кисловатый запах.
После наступления месячных в течение года устанавливается менструальный цикл, поэтому между плановыми кровотечениями могут появляться мажущие кровянистые выделения. Если они не сопровождаются тревожными симптомами, то являются вариантом нормы.
У девушек с установившимся менструальным циклом бели меняются, в зависимости от дня цикла:
- Первая фаза цикла сопровождается скудными белями. Они водянистые, однородные, без выраженного запаха.
- Во время овуляции, которая наступает примерно в середине цикла, выделения становятся обильными, вязкими, похожи на яичный белок.
- После овуляции количество белей уменьшается, они кремообразные, белесые.
Если вагинальная слизь не соответствует дню цикла, то это не всегда является патологией. Так, бели меняются при смене полового партнера, при беременности, во время полового акта, при приеме оральных контрацептивов. Повлиять на них может нижнее белье, средство для интимной гигиены. При отсутствии воспаления такие проявления считаются нормальными.
Оральные контрацептивы провоцируют гормональные изменения в организме, поэтому выделения становятся скудными. После отмены препарата бели возвращаются в обычное состояние.

При беременности также происходят гормональные изменения, повышается кровообращение в органах малого таза и усиливается выработка слизи. Это защитная функция, благодаря обильным белям патогены быстрее вымываются и риск инфицирования плода сводится к минимуму.
Меняются выделения после родов, сначала они кровянистые, затем темного цвета, розовые и желтые. Это состояние носит название лохии, кровотечение из матки после отсоединения плаценты. Цвет слизи меняется от кровавого до желтого по мере заживления раны, и в конце концов бели становятся обычными.
При смене полового партнера происходит привыкание к его микрофлоре, поэтому бели могут становиться более обильными. Если в результате полового акта появился зуд, а слизь плохо пахнет, можно заподозрить заражение ЗППП. В таком случае женщине рекомендуют обратиться к дерматовенерологу.
Меняются бели при индивидуальной реакции на материалы, из которых изготовлено нижнее белье, прокладки и тампоны, на мыло и интимные гели, спермициды. Таким образом слизистая пытается изгнать аллерген, очиститься. Поэтому нужно исключить аллергическую реакцию.
Патологические бели возникают при воспалительных заболеваниях половых органов. В слизи появляются примеси гноя, продуктов жизнедеятельности патогенных микроорганизмов, и как следствие, бели меняются консистенцию, цвет и запах.
Желтые бели с неприятным запахом появляются при ЗППП — гонорея, хламидиоз. При трихомониазе они пенистые и обильные. Гнойный экссудат выделяется при воспалении яичников, матки и влагалища.
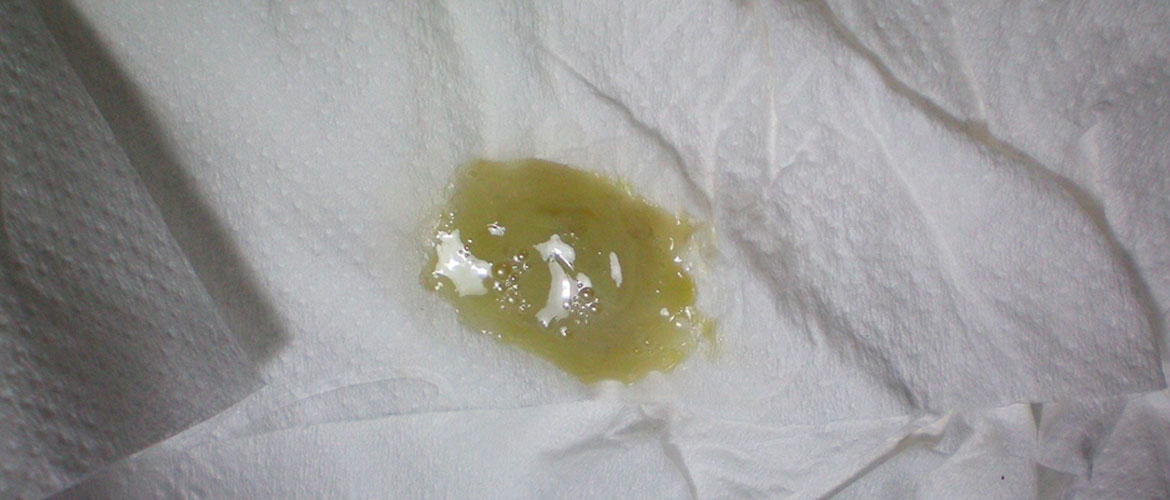
Зеленая слизь — следствие воспалительного процесса во влагалище, вызванного гонококками. При таких белях нужно как можно скорее посетить врача.
Густая слизь белого цвета с крупинками, похожая на творог — признак кандидозного вагинита или молочницы.
Коричневые бели появляются при эндометриозе, а также на фоне хронического воспаления влагалища. Данного рода выделения возникают при травмах слизистой, например, во время осмотра гинекологом или при бурном половом акте.
Серую слизь с запахом рыбы провоцирует бактериальный вагиноз. Принято считать, что вагиноз формируется при подавлении полезной микрофлоры условно-патогенными гарднереллами.
Когда начинать беспокоиться?
Изменение цвета и запаха белей не всегда говорит о развитии инфекционного заболевания. При наличии ряда тревожных признаков рекомендуется срочно посетить гинеколога:
- зуд в области половых органов, особенно во влагалище;
- покраснение половых губ, они опухают;
- выделения высыхают на коже и формируют корки;
- в слизи появляются хлопья и комочки;
- беспокоит боль внизу живота;
- нарушения менструального цикла;
- во время мочеиспускание во влагалище жжение;
- во время и после полового акта женщине больно;
- на коже или слизистых образовалась язва, появилась сыпь;
- беспокоит высокая температура тела, озноб.
Такие симптомы могут указывать на развитии вагинита или заболевания, передающегося половым путем.
Отдельно необходимо выделить кровянистые выделения, не связанные с менструацией. Они являются вариантом нормы при механической травме и в первые месяце приема оральных контрацептивов. В остальных случаях кровяная мазня — повод обследоваться.
Кровянистые выделения при беременности — патологический признак, свидетельствующий об угрозе выкидыша или о начале родов. При появлении крови беременной нужно лечь и вызвать скорую помощь.
Анализы и диагностика

По характеру белей поставить точный диагноз не сможет даже самый опытный гинеколог. Инфекция может быть смешанной, протекать латентно, поэтому для диагностики половой ЗППП обязательно проводят лабораторные анализы:
- ИФА или иммуноферментный анализ — обнаруживает антитела к инфекциям в крови;
- ПЦР анализ мазка из половых путей — обнаруживает следы ДНК патогенов в биологическом образце;
- Изучение мазков под микроскопом и проведение бакпосева с анализом на чувствительность к антибиотикам.
Патологические бели, в частности гнойные, могут быть признаком воспалительного процесса в матке и придатках. Поэтому гинеколог проводит бимануальное исследование (пальпация) половых органов. Воспаленный орган болезненный, увеличенный и уплотненный. Для подтверждения диагноза пациентку направляют на УЗИ малого таза.
К какому врачу обратиться?
Если у женщины изменились бели, ей необходимо обратиться к гинекологу. Врачи рекомендуют посещать женского врача каждые 6 месяцев, либо экстренно при появлении любого патологического симптома.
Лечить сами выделения не нужно, необходимо устранить причину их появления и они исчезнут. Поэтому терапия будет зависеть от того, какое заболевание спровоцировало появление плохой слизи.
При сифилисе и гонорее женщине назначат антибиотики и вагинальные свечи с противовоспалительным и противомикробным эффектом. Трихомониаз, хламидиоз, гарднереллез провоцируют простейшие микроорганизмы, поэтому лечение проводится при помощи противопротозойного средства.
Генитальный герпес — вирусное заболевание, его лечат противовирусными препаратами и иммуномодуляторами. Молочницу вызывает грибок, поэтому лечат его противогрибковыми таблетками и свечами.
Воспаление матки и придатков требует комплексной терапии, назначают антибиотик, нестероидное противовоспалительное средство, комбинированные вагинальные свечи. Завершают лечение физиотерапией и санаторно-курортным отдыхом.
Заболевания внутренних органов особенно опасны, так как провоцируют образование спаек и бесплодие. К лечению эндометрита и аднексита нужно относиться серьезно и проводить его своевременно.

При лечении причины патологических белей необходимо обратить внимание и на свой образ жизни. Очень важно соблюдать правила личной гигиены, подмываться утром и вечером и менять нижнее белье. Прокладки при менструации нужно менять каждые 3 часа. Нельзя пользоваться мочалками и полотенцем с другими людьми. Рекомендуется перестать жить половой жизнью до излечения.
Если эти правила плохо соблюдаются, инфекция снова попадет в половые пути после курса лечение и возникнет рецидив.
Осложнения и последствия при отсутствии лечения
Самым частым осложнением воспалительного заболевания влагалища является переход инфекции в хроническую форму. При остром воспалении микробы поражают только слизистую, но со временем они проникают в более глубокие слои. Симптомы заболевания пропадают или проявляются очень слабо, но патогены продолжают вредить организму.
Хронический вагинит постоянно обостряется, вызывает у женщины неприятные ощущения во время секса и сухость в интимной зоне. Это состояние сильно нарушает качество жизни и тяжело поддается лечению.
Инфекция во влагалище может легко проникнуть в матку через цервикальный канал. В таком случае возникает эндометрит — воспаление эндометрия. Эндометрит очень опасен для репродуктивного здоровья женщины, так как травмирует слизистую и формирует на ней рубцы. Как следствие, прикрепление эмбриона становится невозможно, диагностирует бесплодие.
Если инфекция проникает в яичники и маточные трубы, формируется аднексит. Воспалительные явления вызывает формирование спаек в фаллопиевых трубах и их непроходимость. Как следствие, яйцеклетка физически не может попасть в матку и пациентка становится бесплодной.
В особо тяжелых случаях, если женщина всячески игнорирует сильные боли, высокую температуру тела и не лечит воспаление внутренних органов, развивается абсцесс или нагноение, затем перитонит (воспаление брюшины) и летальный исход. Такое случается крайне редко, так как боли становятся невыносимыми и женщина обращается к врачу. Но вот риск развития бесплодия на фоне таких осложнений очень высок, так как абсцесс может стать причиной удаления матки или яичника.
Заключение
Вагинальные выделения в норме присутствуют у каждой женщины фертильного возраста и это является хорошим признаком, свидетельствующем о здоровье репродуктивной системы. Но если бели меняют свой цвет, запах и сопровождаются неприятными симптомами, нужно обязательно проконсультироваться с гинекологом.
Патологии женских половых органов нужно лечить сразу же, иначе они обязательно скажутся на репродуктивной функции женщины. Вылечить непроходимость маточных труб и плохой эндометрий во много раз сложнее, чем острый воспалительный процесс или венерическое заболевание.
ТОП-5 проверенных клиник венерологии
Источники
Часто девушки путают жидкость, выделяющуюся из влагалища, с уретральной и обращаются к врачам без видимой причины. Но бывают ситуации, когда терапия действительно необходима. Выделения из уретры у женщин, именуемые уретритом, возникают при ряде заболеваний, общем и местном переохлаждении, а также по физиологическим причинам, не представляющим собой опасности. Патологические выделения из мочеиспускательного канала не возникают просто так – симптом говорит о начале воспалительного процесса, который может быть вызван множеством причин.
Чтобы не допустить перехода уретрита в хроническую форму, важно своевременно провести диагностику, установить причину появления патологического секрета и начать лечение. Сегодня будет рассказано об основных факторах, провоцирующих проблему, способах диагностики, разновидностях выделений и методах терапии.

Причины выделений из уретры
В норме, когда патологии мочеиспускательного канала отсутствуют, он практически не продуцирует жидкости, ограничиваясь небольшим количеством слизистого секрета, необходимого для защиты уретры от попадания болезнетворных бактерий. Такие выделения из уретры прозрачные и у них отсутствует выраженный запах. Еще одним показателем здорового состояния мочеиспускательного канала служит отсутствие боли при акте мочеиспускания, резей, чувства жжения и дискомфорта.
Если женщина замечает появление белесых или желтых выделений по утрам, ее беспокоят болевые ощущения, а каждый поход в туалет сопровождается жжением, причин может быть несколько:
- Заражение ИППП – патологическая флора поражает сначала влагалище, а затем агрессивно вызывает воспаление и в уретральном канале.
- Травмирование мочеиспускательного отверстия в результате выхода песка и мелких камешков при мочекаменной болезни, проведенных медицинских процедур с помощью катетера, агрессивного полового акта.
- Значительное снижение защитных сил организма – после частых простуд, в период беременности и после родов, в результате авитаминоза и т.д.
- Местное и общее переохлаждение – часто уретрит имеет неинфекционную природу и проявляется в результате хождения в сырой обуви, после купания в холодной воде, длительного пребывания на морозе.
- Неправильное питание, когда в рационе преобладает жирная, пересоленная, острая, пряная пища.
- Рост новообразований внутри мочеиспускательного канала – это могут быть полипы, онкологические опухоли, кисты.
А также причиной обильных выделений при мочеиспускании без запаха бывает аллергия на синтетическое белье, неправильно подобранные средства гигиены, стиральный порошок, прием определенных лекарств и употребление некоторых продуктов.
Помимо выхода из мочеиспускательного канала жидкости, аллергическую реакцию сопровождает раздраженная кожа, отечность, шелушение и постоянный зуд в области влагалища и уретры.
Выведение секрета при возбуждении и во время полового акта нельзя путать с патологической жидкостью из уретрального канала. Такой секрет необходим для защиты слизистой влагалища от повреждений, усиливает половое влечение и не имеет ничего общего с уретритом. Наоборот, если во время возбуждения отсутствует небольшое количество тягучей прозрачной слизи – это повод обратиться к врачу.
В пожилом возрасте происходит естественное расслабление мышечной ткани, гормональный сбой и нарушение работы сфинктера мочевого пузыря. Из-за чего при нагрузках, кашле и смехе из уретры выходит моча в небольшом количестве. Она может иметь красноватый оттенок, вкрапления белого цвета и обладает выраженным запахом.
Возможные разновидности выделений при уретрите
Появление у женщины прозрачных выделений из мочевого канала, которые скапливаются за ночь и под утро выходят в большом количестве, не всегда говорит об опасной инфекции, но подтверждает факт начала воспалительного процесса. Уретрит может протекать в трех вариантах, в зависимости от природы заболевания разнятся и его симптомы:
- Специфический – данный тип уретрита возникает при заражении инфекцией, передающейся половым путем (хламидиоз, гонорея, трихомониаз, микоплазмоз, уреаплазмоз).
- Неспецифический уретрит – проявляется при падении иммунной защиты организма и активации патогенной флоры в мочеполовой системе (грибов, палочек, стафилококка, стрептококка).
- Неинфекционный уретрит – его проявлению способствуют неудачно проведенные манипуляции с катетером, аллергические реакции, а также мочекаменная болезнь.
Нужно обращаться к врачу для диагностики, поскольку определить природу уретрита в домашних условиях, только исходя из симптоматики, не представляется возможным. Далее будут описаны разновидности патологических выделений из уретры, которые сопровождают различные заболевания, посмотреть, как они выглядят, можно на фото.
Жидкая и бледная субстанция тягучей консистенции, похожая на сопли, может служить признаком аллергической реакции.
Появляется она в любое время суток, особенно после тесного контакта с раздражителем (тесным синтетическим бельем, косметическими и неподходящими гигиеническими средствами), сопровождаясь зудом и отеком в пораженной области.
Обычно слизистые выделения не считаются патологическими, появляясь после переохлаждения, в результате снижения иммунитета. Но могут проявиться из-за активации в организме вируса герпеса – тогда секреция липкая с клейкой консистенцией, сопровождается кожными высыпаниями и повышением температуры тела.
Слизисто-гнойные скудные выделения из уретры зеленоватого цвета, если они сопровождаются высокой температурой, ознобом, отеками и болью в пояснице, говорят о развитии воспаления почек – нефрите. Мочеиспускание учащенное и болезненное, а цвет мочи становится темным. При остром воспалительном процессе нередко возникает недержание мочи.
Обильные зеленые гнойные выделения из уретры у женщины – явный признак инфекции, передающейся половым путем. Это могут быть хламидиоз, гонорея, микоплазмоз и папилломавирус. Такие выделения дополняют выраженный запах лука и чеснока, а в структуре жидкости могут присутствовать комочки и хлопья.
Появление крови из уретры обусловлено неверной установкой катетера или резким его извлечением из мочеиспускательного канала. А также травмировать уретральное отверстие можно во время агрессивного секса. Кровавые прожилки со слизью – первый признак воспаления мочеиспускательного канала, который без лечения переходит в активный воспалительный процесс.
Кровяные выделения при мочеиспускании у женщины могут быть обычной менструацией. Либо говорят о разрыве фолликула и выходе готовой яйцеклетки во время овуляции, что проявляется мажущими выделениями в середине цикла. Это не должно служить поводом для паники. Красные прожилки в моче у пожилых женщин говорят о несостоятельности сфинктеров и проблемах с почками.
Если у женщины появились желтые выделения из уретры, необходимо провести обследование на наличие злокачественных и доброкачественных образований в почках и мочеполовой системе. Часто именно по этому признаку, особенно если на фоне красной, желтой и коричневой слизи возникает острая боль, определяют новообразования в начальной стадии. Коричневые выделения у женщины из уретры указывают на наличие свернувшейся крови.
Густые белые выделения у женщин из уретры означают начало воспалительного процесса в мочеполовой системе – вагиноза. Патология поражает слизистые ткани мочевыводящих путей, влагалища и уретры. По мере ее прогрессирования выделения становятся более темными, приобретая грязно-белый или серый оттенок, к ним присоединяется выраженный запах рыбы.
Бактериальный вагиноз – результат полового акта с уже болеющим человеком, либо может возникнуть при патологическом снижении иммунитета, когда имеющаяся местная патогенная флора активно размножается. Дополнительные симптомы – резь и жжение в конце полового акта, а также при мочеиспускании (в конце и после него).
Молочница – поражение слизистых дрожжеподобным грибком Кандида. Творожистые выделения от антибиотиков возникают в результате их длительного приема, переохлаждения и снижения иммунитета, может передаваться через секс. У женщины появляются обильные творожистые выделения, сопровождающиеся болью при мочеиспускании, зудом и дискомфортом в области влагалища и уретры. Творожные выделения бывает беспокоят беременных женщин, поскольку у них резко снижается иммунитет на ранних сроках вынашивания плода.
Появление выделений во время и после мочеиспускания
Самой частой причиной появления мутной субстанции из уретры после мочеиспускания, боли и повышения температуры врачи считают цистит у женщин. Это воспаление мочевого пузыря, которое сопровождают следующие признаки:
- боль в области поясницы, низа живота;
- резкое жжение в начале и в конце мочеиспускания;
- водянистые тянущиеся выделения из уретры;
- частое мочеиспускание со скудным количеством мочи;
- повышение температуры до 37-37,5оС.
Подобные признаки могут сопровождать также пиелонефрит (воспаление почечных клубочков). Чтобы точно определить причину, по которой в конце мочеиспускания из уретры выходит слизь, следует обратиться к врачу.
Уретральные выделения у беременных до и после родов
Когда во время беременности у женщины появляются прозрачные выделения – это не должно пугать. Организм приспосабливается к вынашиванию, возрастает нагрузка на мочевой пузырь, моча может подтекать во время смеха, физического напряжения, кашля. А вот тянущиеся розовые и кровянистые выделения, которые будущие мамы часто путают с уретральными, опасны. Это признак угрозы выкидыша, поэтому, если появилась скудная темно-красная мазня, особенно на первом триместре беременности, стоит срочно обратиться к доктору.
После родов и операции кесарево сечение организм матери резко ослабляется, из-за чего может начаться молочница. Вагинальный кандидоз распространяется и на уретральный канал, беспокоя женщину зудом, обильными творожистыми выделениями и резью при походе в туалет.
Особенности выделений у детей
Случается, что месячный младенец без причины плачет, у него задержка мочи, грудничок плохо спит, капризничает и не может нормально сходить по маленькому. Это объясняется заражением от матери инфекцией во время прохождения сквозь родовые пути. Поразить уретру ребенка, особенно если это девочка, могут грибки, вирусы и бактерии. Выделения из мочеиспускательного отверстия будут творожистыми или желтоватыми, оранжевыми, зеленоватыми, может в небольшом количестве появиться гной.
У девочек постарше инфекция может попасть во влагалищную среду и мочевой пузырь извне – через грязное постельное белье, если с ребенком спит кошка или собака, в результате несоблюдения гигиены и т.д. Диагностика здесь проводится быстрее, поскольку подросток может четко сформулировать жалобы.
Методы диагностики
Самостоятельно убедиться, что выделения идут действительно из уретры, иногда невозможно. Выделения с запахом амиака, лука или рыбы, цвет и консистенция могут говорить о разных заболеваниях. Для обследования и постановки диагноза нужно обратиться к врачу-гинекологу и сдать анализы.
Перечень нужных обследований:
- мазок из уретры – присутствие в нем повышенного количества слизи говорит об остром воспалительном процессе;
- лабораторные анализы крови и мочи;
- УЗИ мочеполовой системы;
- УЗИ почек;
- уретроскопия – процедура, необходимая при наличии кровянистых выделений из уретры для выявления повреждений ее слизистой;
- бактериальный посев для подбора эффективного лекарства путем выявления типа возбудителя.
Начинать лечиться можно после получения результатов обследования. Гинеколог при необходимости назначит пациентке консультацию узких специалистов – аллерголога, иммунолога, уролога, нефролога.
Принципы лечения
Лечить патологические выделения из мочеиспускательного канала у женщин нужно исходя из причины их появления:
- Инфекции необходимо лечить с применением антибиотиков обширного спектра действия – Ровамицин, Азитромицин, Амоксиклав, Кларитромицин. При заболеваниях, передающихся через половые отношения, часто эффективными бывают препараты Доксициклин и Трихопол.
- Снижение иммунитета корректируют назначением витаминно-минеральных комплексов.
- При поражении мочеполовой системы грибком Кандида назначают средства Флюкостат, Пимафуцин, Клотримазол, Флуконазол. Противовоспалительные травяные сборы с мочегонными свойствами. О выделениях после свечей Клотримазол читайте в статье по ссылке.
- Промывание мочевыводящих путей и влагалища антисептическими жидкостями – Хлоргексидином, отваром ромашки, разведенной перекисью водорода.
- Антигистаминные препараты при аллергической природе заболевания – Супрастин, Зодак, Зиртек, Кларитин, Тавегил.
Если слизь в мазке из уретры спровоцирована воспалением почек, мочекаменной болезнью, то требуется специфическое лечение у врача-уролога и нефролога. На период терапии следует соблюдать воздержание от интимной жизни, если выделения вызваны инфекцией, передающейся посредством интимной близости.
Весьма эффективное средство от хронического цистита и уретрита капли Дифорол. Они помогают даже в запущенных случаях. Инструкцию по применению лекарства Дифорол можно найти в статье по ссылке.
Если взрослая женщина обнаружила у себя подозрительную жидкость из уретры, либо на это жалуется ее дочь, оставлять симптомы без внимания нельзя. Не вылеченное вовремя воспаление, особенно бактериальной природы, спровоцирует переход инфекции в хроническую форму, которую придется подвергать длительной терапии. Не стоит проводить лечение самостоятельно, даже если на фоне выделений отсутствует резкая боль в животе, а температура остается в пределах нормы. Только хороший специалист может выявить причину патологии и подобрать нужные в конкретном случае лекарственные препараты.
Читайте также:


