Вытяжение суставов при гонартрозе
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
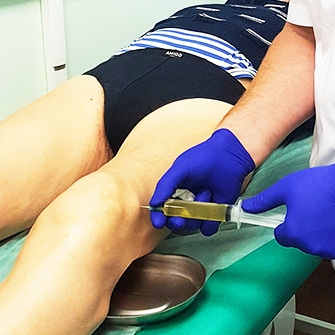
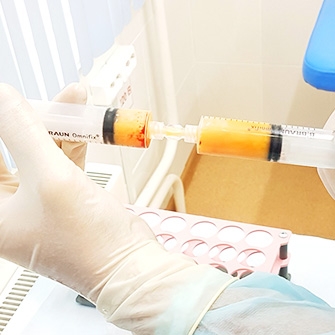
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
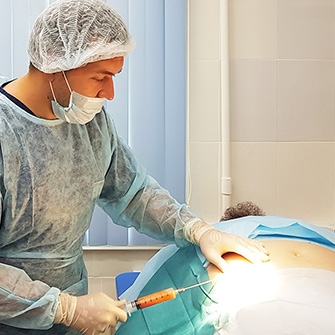
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Московские медицинские центры готовы предложить самый широкий спектр услуг по лечению опорно-двигательных заболеваний, в том числе и артроза коленного сустава. Залогом успеха будет сочетание квалификации врача и наличие современного оборудования, например аппарата ударно-волновой терапии. Конечно, выбирая место для длительного комплексного медицинского наблюдения, приходится учитывать цены на процедуры, а также отзывы пациентов. Месторасположение медицинского центра для больных с ограничениями двигательной активности тоже немаловажно.
Лицензия № ЛО-77-01-008730 от 06 августа 2014 г. выдана Департаментом здравоохранения города Москвы.
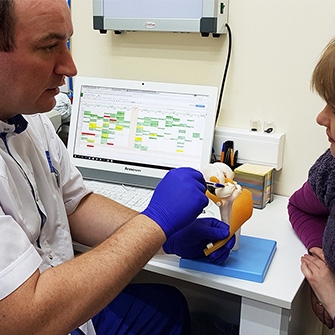
Своевременное лечение артроза — возможность избежать тяжелых осложнений в виде постоянных болевых синдромов в области колена или полной утраты подвижности сустава.
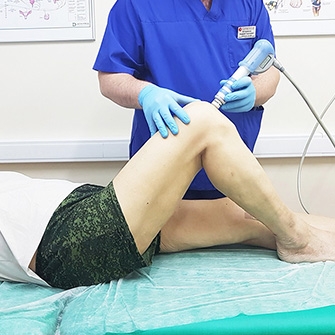
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава, улучшить кровообращение в проблемной зоне.
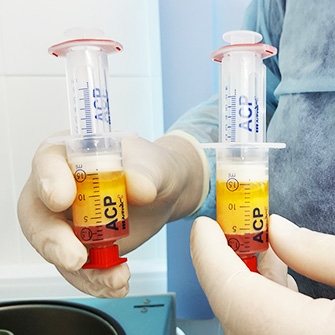
Внутрисуставное введение лекарственных препаратов может быть актуальным для восстановления разрушенного хряща сустава и его смазки, стимулирования регенерации тканей.
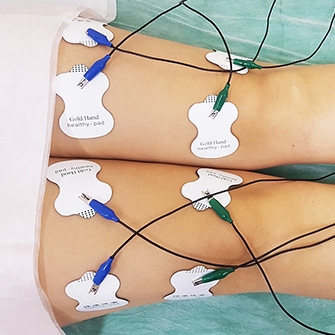
Электростимуляция дает возможность устранить болевые ощущения и восстановить мышечный тонус с помощью воздействия электрическими импульсами.
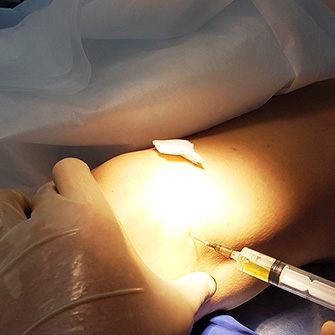
Внутрисуставное ведение лекарственных препаратов непосредственно в патологический очаг призвано помочь ускорить эффект лечения, устранить острые боли, снять отек и воспаление.
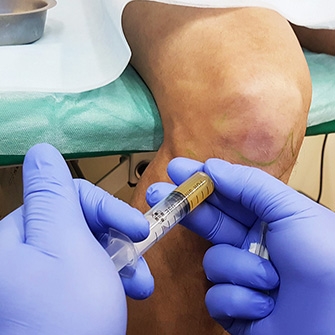
Как это может помочь и в каких случаях может применяться.
Здоровый человек воспринимает способность к ходьбе и бегу как нечто естественное и простое. Но те, кому доводилось сталкиваться с болезнями опорно-двигательного аппарата, знают, сколько жизненных сложностей несет временное или постоянное ограничение подвижности. Между тем каждый второй человек старше 50-ти лет страдает от воспаления суставов, а артроз коленного сустава — одна из главных причин потери трудоспособности у российских женщин и мужчин.
Причины артроза коленного сустава
Это крайне распространенная патология, которая чаще встречается у женщин преклонного возраста, страдающих избыточным весом. Однако порой деформирующий остеоартроз наблюдается и у молодых подтянутых мужчин: толчком к развитию заболевания становится спортивная травма, вызванная избыточными нагрузками в тренажерном зале.
Помимо этого, гонартроз возникает по следующим причинам:
- переломы ног и вывихи коленных суставов;
- травмы менисков;
- воспалительные заболевания суставов (ревматизм, подагра, болезнь Бехтерева и т.д.);
- нарушение обмена веществ;
- врожденная слабость связочного аппарата (гипермобильность суставов);
- наследственная предрасположенность к артрозу коленного сустава.
Гонартроз может развиться у любого из нас — эксперты отмечают, что это следствие (как ни парадоксально) увеличения средней продолжительности жизни населения: наши суставы выходят из строя раньше, чем мы ощущаем себя пожилыми людьми и отказываемся от активности.
Артроз никогда не возникает внезапно. Первый симптом, возникающий задолго до разгара болезни, — незначительные боли в колене при ходьбе, усиливающиеся при подъемах и спусках по лестнице. Неприятные ощущения, как правило, появляются в начале движения, исчезают после непродолжительной прогулки, а после длительной нагрузки на сустав — возвращаются вновь.
Со временем, если артроз не лечить, симптомы усугубляются — боль становится непрерывной, движения в коленном суставе все больше ограничиваются, а колено увеличивается в размерах. Врачи советуют не тянуть с визитом в больницу уже при появлении первых неприятных ощущений. Это позволит обойтись без длительного и дорогостоящего лечения: при развитии заболевания избавиться от него становится все сложнее.
Выделяют три степени артроза коленного сустава:
- 1 степень гонартроза — это промежуток от первых симптомов болезни до появления костных деформаций, которые заметны при осмотре или на рентгеновских снимках. При этом колено может изменить свою форму и в первые месяцы артроза, но за счет скопления жидкости в суставе (это явление называется синовитом). 1 степень гонартроза преимущественно характеризуется болью разной интенсивности, возникающей при движении.
- 2 степень артроза коленного сустава сопровождается неприятными ощущениями при малейших нагрузках, хрустом в колене при ходьбе и приседаниях и уменьшением подвижности сустава. На рентгене видны разрастания костной ткани по краям сустава и сужение суставной щели. Внешне колено при 2 степени гонартроза также выглядит деформированным и увеличенным в размерах.
- При 3 степени гонартроза хрящевой ткани внутри сустава почти не остается, а при тяжелой форме остеоартроза кости срастаются между собой, что приводит к полной обездвиженности больной ноги. Человеку с таким заболеванием сложно принять положение, в котором боль стихает — нарушается сон, а без костыля или палки передвигаться становится невозможно.
Установить степень артроза коленного сустава способен только врач после изучения рентгенограммы: известны случаи, когда слабовыраженные симптомы, характерные для первой степени, сопровождаются далеко зашедшим разрушением внутрисуставного хряща.
Если диагностика выявила гонартроз, необходимо ответственно подойти к предстоящему лечению. Не стоит рассчитывать, что компрессы или мази из ближайшей аптеки позволят решить проблему — эта болезнь требует комплексного подхода и соблюдения рекомендаций специалиста.
Лекарственные препараты важны в лечении гонартроза, особенно в ситуациях, когда требуется экстренно снять симптомы острой боли и уменьшить воспаление. С этой целью врачи назначают нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин, нимесулид и другие. Для борьбы с тяжелым воспалительным процессом назначаются стероиды, а для улучшения состояния хрящевой ткани — хондропротекторы и сосудорасширяющие лекарства. Все эти препараты прописывают как в таблетированной форме, так и в виде кремов, мазей, инъекционных растворов (при любой степени тяжести артроза коленного сустава).
Отдельного упоминания заслуживает метод плазмолифтинга — введение обогащенной тромбоцитами плазмы крови пациента в пораженный артрозом коленный сустав. Эта методика успешно применяется в спортивной медицине, где особое внимание уделяется быстрому восстановлению опорно-двигательного аппарата.
Операционные вмешательства различной степени инвазивности призваны не только облегчить симптомы болезни, но и устранить ее причины.
- Пункция. Чтобы избавиться от лишней жидкости в полости сустава, хирурги прибегают к пункции — такое малоинвазивное вмешательство уменьшает воспаление и восстанавливает подвижность колена.
- Артроскопия. Если артроз требует проведения хирургической операции (обычно — при 2 степени тяжести), она может быть выполнена эндоскопически — эта методика не требует рассечения полости сустава, а все манипуляции осуществляются тонкими гибкими инструментами под контролем микровидеокамеры. Артроскопия подразумевает очистку суставных поверхностей от фрагментов разрушенной хрящевой ткани.
- Околосуставная остеотомия — более травматичное вмешательство. В ходе операции одна из костей, формирующих коленный сустав, распиливается, а затем фиксируется вновь, но уже под другим углом. Такой подход позволяет перераспределить нагрузку на колено, что снижает болевой синдром и повышает подвижность колена. Околосуставная остеотомия применяется обычно при 1 и 2 степени остеоартроза коленного сустава.
- Эндопротезирование подразумевает замену коленного сустава на биосовместимую конструкцию, обеспечивающую прежний объем движений. Это сложное хирургическое вмешательство требует продолжительной реабилитации, поэтому, как правило, на него решаются пациенты с 3 степенью гонартроза.
Но все же любая операция — серьезное испытание для организма, поэтому люди, страдающие артрозом коленного сустава, предпочитают консервативное лечение. Практика показывает, что физиотерапевтические и кинезиологические методы, а также изменение образа жизни приводят к ощутимому улучшению, с минимизацией использования фармацевтических препаратов.
- Ударно-волновая терапия (УВТ) применяется в российских клиниках уже 20 лет. В ходе процедуры врач воздействует на пораженную область аппаратом, генерирующим радиальные акустические волны (2000–4000 импульсов на одну процедуру). Терапевтический эффект достигается за счет активации кровоснабжения в области сустава и стимуляции процессов восстановления костной и хрящевой тканей.
- Миостимуляция подразумевает воздействие на окружающие сустав мышцы импульсами слабого тока, благодаря чему увеличивается подвижность в больной ноге, стихают боли, повышается выносливость к физическим нагрузкам.
- Фонофорез — комбинация ультразвуковой терапии и воздействия лекарственных средств, которая весьма эффективна при гонартрозе. Известно, что в норме через кожу всасывается всего 5–7% препарата в форме мази, геля или крема. При фонофорезе высокочастотные вибрации разогревают ткани коленного сустава и улучшают усваивание лекарства, что дает возможность сэкономить на дорогих медикаментах, получив при этом хороший результат.
- Озонотерапия. Воздействие активным кислородом на ткани обладает противовоспалительным и обезболивающим эффектом, посредством чего при артрозе коленного сустава можно отказаться от приема гормональных препаратов или снизить их дозировку.
Консультация с диетологом и последующее лечение избыточного веса и ожирения — эффективное дополнение основных методов борьбы с артрозами любой локализации. Похудение снимает нагрузку на суставы и облегчает занятия ЛФК у тучных людей. Нередко радикальное лечение ожирения — бариатрическая операция — позволяет снять диагноз у людей, долгие годы страдавших гонартрозом.
Врачи-ортопеды рекомендуют подумать о здоровье коленей еще до того, как вы впервые ощутите боль в этой области. Рекомендации просты: следить за весом, тщательно выбирать подходящую обувь, рационально подходить к физическим тренировкам, заниматься плаванием (оно снимает нагрузку со всех суставов одновременно), избегать переохлаждения ног и отказаться от курения.
Боли в суставах — повсеместная проблема пациентов и молодого, и зрелого возраста, поэтому многие московские клиники предлагают разнообразные услуги по лечению артроза коленного сустава и других заболеваний опорно-двигательного аппарата. Залог победы над гонартрозом — рациональный выбор медицинского учреждения, ведь без грамотного врача и современного оборудования вы рискуете бессмысленно потратить и деньги, и время, тогда как болезнь продолжит прогрессировать. Аргументами в пользу клиники являются приемлемые цены в прейскуранте, ее репутация и отзывы пациентов, месторасположение, арсенал предлагаемых методик и условия обслуживания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Причины развития деформирующего гонартроза коленного сустава
На возникновение заболевания могут повлиять следующие факторы:
- Диспластический артроз, который является врожденной особенностью организма. Характеризуется нарушениями в формировании суставных концов костей с анатомическим и функциональным несоответствием костно-мышечной системы.
- Перенесенная травма коленного сустава. Наибольшее влияние оказывают вне- и внутрисуставные переломы, которые срослись неправильно, полученный в результате вывиха асептический (без участия микроорганизмов) некроз кости, разрыв связочного аппарата с последующей нестабильностью сустава.
- Заболевания эндокринной системы и другие нарушения обмена веществ.
- Перенесенный воспалительный процесс коленного сустава – артрит.
Как происходит формирование деформирующего гонартроза коленного сустава?
Дегенеративные изменения возникают при наличии анатомического и функционального (высокие физические нагрузки, ожирение, индивидуальные особенности опорно-двигательного аппарата) несоответствия в костях и суставах, а также мышцах и связках. В условиях регулярной перегрузки хрящевой ткани происходит ее изменение. В то же время нарушается доставка питательных веществ к полости сустава, что приводит к уменьшению его эластичности (нарушение амортизирующей способности). Естественные механизмы адаптации коленного сустава сбиваются.
В результате нарушения адаптационных способностей появляется несоответствие между суставными поверхностями костей, образующих сустав. Как следствие, возникают участки перенапряжения, которые претерпевают наибольшее трение и разрушение. Вещества, образованные при распаде хрящевой ткани, накапливаются и вызывают воспалительный процесс в синовиальной оболочке коленного сустава (синовит).
Какие защитные механизмы включаются при деформирующем гонартрозе?
При снижении эластичности хрящевой ткани сустава происходит перераспределение нагрузки в прилегающих участках кости. Наблюдаются следующие изменения:
- костная ткань замещается соединительной, которая не может выполнять опорную функцию;
- перестраивается кривизна суставных поверхностей костей;
- образуются костно-хрящевые разрастания.
Вышеперечисленные изменения являются компенсацией, направленной на снижение нагрузки на суставной хрящ.
Методы исследования
Мероприятия, которые применяются для постановки диагноза деформирующего артроза коленного сустава, включают следующие методы:
- Клинический.
- Инструментальный.
При клиническом способе исследования у пациента выясняется степень интенсивности и характер болевых ощущений. При анализе болевого синдрома специалист также обращает внимание на следующие моменты:
- исчезает ли он в состоянии покоя;
- потребность в приеме анальгезирующих препаратов;
- какое влияние оказывает боль на повседневную жизнь;
- способ передвижения по лестничным пролетам;
- отказ от некоторых физических нагрузок (пешие прогулки на длительные расстояния);
- может ли человек в полном объеме выполнять свои профессиональные обязанности.
Вышеперечисленные пункты отражают степень ограничения пациента в работе и бытовой деятельности. Нередко клиническая картина является основополагающим звеном для выбора индивидуального подхода к лечению.
В клинический способ диагностики в обязательном порядке входит неврологическое обследование. С помощью него выясняются мышечный тонус, нарушение чувствительности и движений.
Важнейшей характеристикой любого сустава является амплитуда движений. Ее снижение говорит о наличии ограничений подвижности. Метод оценки амплитуды носит название антропометрического.
Подографией называется исследование походки пациента, в результате чего определяются параметры движения и характер хромоты.
Проводится с помощью:
- стандартного и функционального рентгенологического исследования;
- компьютерной томографии (КТ);
- магнитно-резонансной томографии;
- радионуклидов.
Стандартные рентгенологические снимки коленного сустава производятся в двух проекциях (прямой и боковой). В зависимости от степени изменений, выставляются рентгенологические степени заболевания. Функциональная рентгенография предполагает выполнение снимков в положении максимального сгибания/разгибания и отведения конечности.
Чтобы определить структурные особенности кости, назначается компьютерная/магнитно-резонансная томография. Также исследование представляет ценность для обнаружения патологии на начальных стадиях.
Данные, которые получены в результате КТ и МРТ, применяются для оценки положения суставных поверхностей в трех плоскостях и расчета пространственной корректировки (необходимо для хирургического лечения).
Проводится с применением радионуклидов. Радионуклиды – это полученные искусственным путем радиоактивные вещества, которые обладают способностью накапливаться в определенных тканях организма.
Для диагностики используются разрешенные радионуклиды, которые позволяют изучить характер кровоснабжения и обмена минеральных веществ.
Симптомы деформирующего гонартроза коленного сустава
Выделяют три стадии заболевания, в зависимости от клинических проявлений и рентгенологической картины.
На первый план выступают болевой синдром в области пораженного сустава, быстрая утомляемость и дискомфорт. Боли носят непостоянный характер, возникают после длительной ходьбы или других физических нагрузок высокой интенсивности. Как правило, ограничений движения на данной стадии не наблюдается.
При прогрессировании патологии к характерным для первой степени деформирующего гонартроза жалобам добавляются стартовые боли и хруст в пораженном суставе.
Также наблюдается снижение амплитуды движений в коленном суставе, которое характеризуется неполным сгибанием и разгибанием. Возможны появление хруста в колене, атрофия мышц.
Вещества, которые образуются при разрушении хрящевой ткани, вызывают воспаление синовиальной оболочки. Коленный сустав отекает, становится горячим на ощупь.
Болевой синдром возникает даже после легкой физической нагрузки и может беспокоить пациента в покое, характерны ночные боли. Пораженный коленный сустав видоизменяется: отекает, деформируется (изменяет форму).
Нередко отрываются осколки костных разрастаний (остеофитов), которые вызывают блокаду сустава. В таком состоянии человек не может совершать активное сгибание и разгибание ноги в колене. Наблюдается значительная атрофия мышц голени на стороне поражения.
Деформирующий гонартроз коленного сустава. Рентгенологическая классификация
Степень деформирующего гонартроза по результатам рентгенографического исследования определяется по следующим критериям:
- Ширина суставной щели.
- Наличие костных разрастаний.
- Степень разрушения хрящевой ткани.
Для первой рентгенологической стадии деформирующего гонартроза характерно незначительное сужение суставной щели. Также могут обнаруживаться небольшие костные разрастания (остеофиты) по краям костей, образующих сустав. Остеофиты не выходят за пределы хряща.
Ширина рентгенологической щели сужается в два-три раза в сравнении со здоровым суставом. Иногда наблюдается неравномерное сужение, что обуславливает различную степень разрушения суставного хряща. Наибольшей дегенерации подвергаются те участки, на которые приходится наибольшая нагрузка.
Значительно выражены остеофиты.
Значительная деформация и расширение (в связи с выраженными костными разрастаниями) суставных поверхностей костей. Суставная щель представлена в виде узкого щелевидного промежутка. Остеофиты обширные, определяются на суставных поверхностях костей.
Особенности течения заболевания
Для данной патологии характерно хроническое течение с постепенным прогрессированием. Степень деформации сустава напрямую зависит от временного фактора.
Лечение деформирующего гонартроза коленного сустава
Заболевание крайне трудно поддается коррекции. В лечебную тактику входит достижение следующих целей:
- Устранение или снижение интенсивности боли.
- Улучшение функциональных возможностей коленного сустава.
- Задержка развития деформирующего процесса.
Для снижения темпов прогрессирования патологических изменений применяются следующие методы:
- фармакотерапия;
- физиолечение;
- кинезотерапия;
- бальнеотерапия;
- ортопедическое лечение.
Для достижения максимального результата необходимо оценить состояние коленного сустава с учетом степени заболевания, причину деформации, наличие сопутствующего воспаления синовиальной оболочки.
Консервативное лечение
Включает следующие направления:
- Разгрузка коленного сустава.
- Борьба с изменениями в окружающих тканях.
Производится при всех степенях деформирующего артроза. Рекомендована разгрузка сустава до снижения или практически полного исчезновения болевых ощущений. Затем нужно дозировано увеличивать нагрузку на колено.
Для достижения разгрузки необходимо пользоваться дополнительной опорой (трость). Если болевой синдром имеет высокую интенсивность, пациенту следует ходить с двумя костылями.
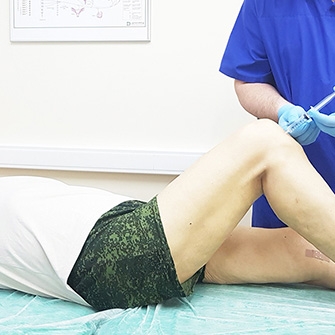
При проведении ортопедического лечения в условиях стационара может применяться вытяжение конечности с помощью манжеты. Этот метод позволит снизить взаимное давление суставных поверхностей больного сустава и расслабить мускулатуру. Выполняется следующим образом: на голень одевается манжета, к которой подвешивается груз весом два-четыре килограмма на 30–60 минут. Нога находится в состоянии максимального мышечного расслабления. Процедура повторяется два-три раза в сутки на протяжении всего периода лечения в стационаре.
Вместо манжетки может использоваться ортопедический ботинок, который надевается на стопу.
Медикаментозное лечение
Широкое распространение получили компрессы, так как их воздействие на пораженный сустав позволяет создать оптимальные условия для оптимизации его кровообращения.
Могут применяться следующие препараты:
- бальзамические и гормональные мази;
- нафтальгин;
- антикоагулянтные мази;
- пчелиный и змеиный яды;
- спирт;
- анестезирующие жидкости.
Подбор лекарственного средства осуществляет врач, который учитывает индивидуальные особенности каждого пациента. Компрессы оказывают сосудорасширяющее, противовоспалительное и обезболивающее действие.
Существенным плюсом для данного метода терапевтического воздействия является отсутствие противопоказаний и возможность применения при всех степенях заболевания.
Перейти к статье на эту тему позволяют снять болевой синдром, оказать противовоспалительное действие при наличии воспаления в синовиальной оболочке сустава. К таким препаратам относятся анальгин, индометацин, ибупрофен и т. д.
Это группа препаратов, которые подавляют разрушение суставного хряща, стимулируют восстановление кости, обладают противовоспалительными и обезболивающими свойствами, нормализуют образование суставной жидкости, улучшают подвижность суставов.
Назначение хондропротекторов обосновано на начальных стадиях деформирующего гонартроза.
Для снятия острого воспалительного процесса в суставе, которое возникает при второй степени заболевания, прибегают к внутрисуставному введению гормональных средств. Одновременно проводится промывание коленного сустава с целью удаления частичек хряща, которые могут явиться причиной блокады.
Физиолечение
Неотъемлемой частью лечения деформирующего артроза является физиотерапевтическое воздействие:
- озокеритовые и парафиновые аппликации;
- использование лечебных грязей;
- электролечение.
Наибольший эффект дает поочередное применение тепловых и электропроцедур. Из последних распространение получили электрофорез новокаина (обезболивание), фонофорез гидрокортизона (снятие воспалительного процесса). Результат заметен после шести-семи сеансов.
Чтобы улучшить кровоснабжение и устранить венозный застой в пораженном суставе, проводится массаж конечностей, дозированная лечебная физкультура.
Выполнение гимнастических упражнений не должно сопровождаться болевыми ощущениями в больном суставе.
Санаторно-курортное лечение
Природные курортные факторы благоприятно влияют на течение деформирующего гонартроза. Распространение получили лечебные грязи и бальнеолечение (минеральными водами).
Терапевтическое воздействие на коленный сустав складывается из нескольких факторов:
- температурного;
- механического;
- химического;
- радиоактивного.
Для лечения деформирующего гонартроза применяются лечебные ванны (минеральные, родоновые). Различные действия ванн объясняются особенностями химического, газового состава и ионизирующего излучения каждого вида воды.
Для каждого пациента врач рекомендует тот или иной вид бальнеотерапии. Например, пожилым людям назначаются йодобромные ванны, при наличии ожирения – углекислые или родоновые.
Лечение методом эндоскопии
Артроскопия позволяет выполнять малоинвазивные вмешательства. С ее помощью можно очистить суставную полость от продуктов распада хрящевой и других тканей большим количеством физиологического раствора.
При артроскопии риск возникновения осложнений низкий. Функция коленного сустава восстанавливается быстро.
Данный способ лечения не является радикальным. Он не устраняют причину деформирующего артроза. Однако можно добиться значительного улучшения качества жизни пациента.
Хирургическое лечение
Оперативное лечение решает несколько задач:
- Снижение нагрузки на пораженный коленный сустав.
- Коррекцию мышечного дисбаланса.
- Достижение восстановления тканей сустава путем улучшения его кровоснабжения.
- Устранение болевого синдрома.
- Обеспечение длительного лечебного щадящего режима (разгрузка коленного сустава в течение всего периода заживления ран и реабилитации).
Операции делятся на:
- внесуставные;
- внутрисуставные;
- артропластические.
Чтобы снизить нагрузку, приходящуюся на колено, улучшить циркуляцию крови и избавить пациента от боли, проводится внесуставное хирургическое вмешательство – корригирующая остеотомия. Это искусственно созданные переломы костей, целью которых является коррекция функциональных возможностей опорно-двигательного аппарата.
Для лечения деформирующего гонартроза коленного сустава применяется остеотомия бедренной и большеберцовой кости. На завершающем этапе операции образованные костные отломки фиксируются с помощью металлических фиксаторов.
Направлены на улучшение состояния пациента. Они не устраняют первопричину заболевания, но позволяют избавиться от болевого синдрома. Наиболее часто применяется артроскопическое лечение коленного сустава.
Целью таких операций является восстановление подвижности сустава. При проведении артропластики суставные концы замещаются эндопротезом.
По скорости достижения эффекта эндопротезированию нет равных: полностью исчезает (резко уменьшается) боль, увеличивается амплитуда движений в коленном суставе, улучшается походка.
Пациенты с эндопротезами могут себя полностью обслуживать, вести активную жизнь и выполнять профессиональные обязательства.
Показания к операции выставляет специалист. Необходимость хирургического вмешательства наступает, когда все консервативные меры уже исчерпаны.
Противопоказания к протезированию коленного сустава
- пациент не может самостоятельно передвигаться (перенесенный инсульт);
- хронические заболевания сердечно-сосудистой системы (сердечные пороки в стадии декомпенсации, тяжелые нарушения ритма и проводимости сердца);
- декомпенсированные заболевания аппарата внешнего дыхания с наличием дыхательной недостаточности второй и третьей степени;
- эндокринная патология, не поддающаяся коррекции;
- воспалительный процесс в области коленного сустава;
- очаги хронической инфекции (операция возможна после их санирования);
- техническая невозможность установки эндопротеза (врожденные особенности костей);
- выраженная остеопения (пониженная плотность костной ткани);
- двигательные нарушения на стороне предполагаемого вмешательства (гемипарез);
- полиаллергия.
- острая патология со стороны внутренних органов;
- стадия обострения хронических заболеваний;
- ожирение третьей степени;
- остеопатия, обусловленная гормональными нарушениями;
- наличие почечной и печеночной недостаточности второй и третьей стадии;
Период реабилитации после эндопротезирования коленного сустава
Реабилитация является не менее важным этапом восстановления функциональных возможностей сустава, чем операция. Программу реабилитации составляет физиотерапевт и лечащий врач.
Уже с первых дней после эндопротезирования пациент должен совершать постепенные движения в присутствии специалистов.
В такую программу в обязательном порядке входят следующие мероприятия:
- Лечебная гимнастика, направленная на увеличение амплитуды движений в оперированном колене.
- Упражнения для выработки правильной походки.
- Тренировки для укрепления мышц нижней конечности.
Полноценная физическая активность восстанавливается от трех до шести месяцев после проведенного эндопротезирования. Пациент в этот период должен приложить максимальные усилия на разработку сустава.
В течение реабилитации необходимо исключить виды спорта, которые приводят к большой нагрузке на колени.
Профилактика
Чтобы предотвратить развитие деформирующего гонартроза коленного сустава, нужно:
- контролировать массу тела;
- своевременно лечить эндокринологические заболевания, а также артриты (воспаление сустава);
- наладить умеренные физические нагрузки;
- профессиональным спортсменам носить бандаж на коленные суставы;
- в случае получения травмы полное восстановление функции конечности проводить под контролем специалиста.
Читайте также:


