Вывих пястной кости большого пальца
Вывихи пястных костей.
Причины:падение на сжатые в кулак пальцы.
Признаки:отек и деформация в области пястно-запястных суставов за счет смещения проксимальных концов пястных костей в тыльную или, реже, в ладонную сторону, относительное укорочение кисти, невозможность сжать пальцы в кулак вследствие натяжения сухожилий разгибателей. Больной жалуется на боль и нарушение движений в пястно-запястных сочленениях. Диагноз уточняют рентгенологически.
Лечение.Вправляют вывих пястных костей под внутрикостным или общим обезболиванием. Вывихи II—V пястных костей вправляют вытяжением по оси соответствующих пальцев и давлением на выступающие проксимальные концы пястных костей. Для удержания в правильном положении их целесообразно фиксировать спицами, проведенными чрескожно на срок 2—3 нед.
При вправлении вывиха I пястной кости вытяжение по оси I пальца нужно проводить в положении его отведения. Хирург давит на основание I пястной кости в направлении, обратном ее смещению. Удержать вправленный вывих трудно, поэтому целесообразно фиксировать I и II пястные кости двумя спицами, проведенными чрескожно.
Переломы пястных костей.
Причины: непосредственный удар или сдавление. Различают внутрисуставные, околосуставные и диафизарные переломы.
Признаки:боль, деформация, нарушение функции, ненормальная подвижность и крепитация. Переломы без смещения и внутрисуставные переломы часто маскируются вследствие кровоизлияния и нарастающего отека. В распознавании перелома решающее значение имеет рентгенологическое обследование.
Лечение.Кисть фиксируют шиной, пальцы укладывают на ватно-марле-вый валик. Лечение проводят амбулаторно. Больные с множественными переломами нуждаются в оперативном лечении.
Переломы без смещения отломковлечатиммобилизацией гипсовой лонгетой, наложенной но ладонной поверхности кисти и предплечья в среднем физиологическом положении. Срок иммобилизации — 3—4 нед.
При переломах со смещениемпод местной анестезией производят репозицию посредством вытяжения по оси за палец и давления на отломки. Для удержания в правильном положении накладывают ладонную гипсовую шину от верхней трети предплечья до кончиков пальцев. Пальцам придают обязательно среднее физиологическое положение, т. е. положение сгибания в каждом суставе до угла 120°. Это имеет значение для осуществления вытяжения, а также для предупреждения тугоподвижности в суставах. На тыльную поверхность накладывают дополнительную лонгету, которую хорошо моделируют. Результат репозиции проверяют рентгенологически.
Сроки иммобилизации при диафизарных переломах — 3—4 нед. При околосуставных переломах срок иммобилизации сокращается до 2 нед. При внутрисуставных переломах эти сроки еще короче (до 10 дней).
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—мес.
Вывихи пальцев.
Причины: падение на разогнутый палец или удар по прямому пальцу вдоль оси. Чаще страдает I палец.
Признаки:укорочение и деформация за счет смещения пальца в тыльную сторону с отведением и сгибанием ногтевой фаланги вследствие натяжения сухожилия длинного сгибателя. Палец с I пястной костью образует угол, открытый в лучевую сторону, в области тенара пальпируется головка I пястной кости. Активные движения отсутствуют.
Лечение.Вывих вправляют под внутрикостным или местным обезболиванием. Хирург одной рукой переразгибает палец и осуществляет вытяжение но оси, другой рукой давит на головку I пястной кости в тыльную сторону. Как только появится ощущение скольжения основной фаланги по верхушке головки I пястной кости, палец резко сгибают в пястно-фаланговом суставе. В этом положении накладывают гипсовую лонгету. Срок иммобилизации — 2—3 нед.
В случаях интериозиции разорванной капсулы сустава или захлестнувшегося сухожилия длинного сгибателя вправление вывиха возможно только оперативным путем. После операции накладывают гипсовую шину на 2—3 нед.
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—1 1 /2мес. ВывихиII—V пальцев в пястно-фаланговых суставах бывают редко. Лечение их не отличается от лечения вывихов I пальца.
Переломы фаланг.Из фаланг наиболее часто повреждается ногтевая, затем проксимальная и средняя, чаще без смещения отломков. При краевых переломах иммобилизация гипсовой лонгетой продолжается1—1 1 /2 нед, при переломах ногтевой фаланги ноготь выполняет роль шины.
Репозицию отломков производят вытяжением по оси пальца с одновременным приданием ему функционально выгодного положения. Иммобилизацию осуществляют двумя гипсовыми лонгетами (ладонной и тыльной) от кончика пальца до верхней трети предплечья. При внутрисуставных переломах требуются меньшие сроки (до 2 нед), при околосуставных — до 3 нед, при диафизарных переломах — до 4—5 нед. Переломы проксимальной фаланги срастаются быстрее, чем переломы средней.
Реабилитация — 1—3 нед.
Трудоспособность восстанавливается через 1—1 1 /2мес.
Оперативное лечениепоказано при переломах пястных костей и фаланг с тенденцией к вторичному смещению. Отломки сопоставляют и фиксируют спицами чрескожно. Иммобилизацию осуществляют гипсовой лонгетой по ладонной поверхности на 2—3 нед. Спицы удаляют через 3—4 нед. При внутрисуставных и околосуставных переломах фаланг со смещением отломков применяют дистракционный аппарат.


Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Вывихи большого пальца в пястно-фаланговом сочленении
Головка I пястной кости имеет боковые выступы и сходство с блоком. В суставной капсуле пястно-фалангового сочленения большого пальца с ладонной стороны заключены две сесамовидные косточки: медиальная и латеральная.
В углублении между ними проходит сухожилие длинного сгибателя I пальца, окруженное синовиальным влагалищем. Вывихи I пальца, по данным большинства авторов, занимают второе место среди вывихов кисти. Среди них различаются вывихи: вперед — к ладони, назад — к тылу и в сторону. Вывихи к ладони и в сторону встречаются редко; чаще наблюдаются вывихи к тылу.
Фарабеф (1876), тщательно изучив эти повреждения, указывал, что для диагностики и вправления вывиха I пальца основное значение имеет расположение сесамовидных костей. Он рекомендовал различать: неполные, полные и сложные вывихи (рис. 96, 97, 98).
При неполном простом вывихе сесамовидные кости смещаются до уровня дистального конца пястной кости. При полном простом вывихе они оказываются уже на тыльной поверхности головки пястной кости, впереди вывихнувшейся проксимальной фаланги пальца. При сложном вывихе сесамовидные кости останавливаются на тыльной поверхности головки пястной кости, но уже позади проксимальной фаланги пальца, а головка I пястной кости ущемляется между сухожилием длинного сгибателя большого пальца и коллатеральной связкой.
По нашим данным, простые неполные вывихи наблюдались в 29%, простые полные — в 33,4%, сложные — в 18,6%, и в 19% историй болезней эти данные отсутствуют.
Вывихи распознаются на основании анамнеза, характерной деформации и положения пальца, боли и пружинящей неподвижности в пястно-фаланговом сочленении. Рентгенологическое обследование подтверждает и уточняет диагноз.
Вправление подвывиха производится после обезболивания следующим приемом. Обхватив двумя пальцами проксимальную фалангу, хирург приподнимает и отталкивает ее основание к ладони, затем сгибает палец в обоих суставах.
При полном вывихе всегда происходит повреждение связок, а иногда и ладонной пластинки сустава. Положение пальца особенно характерно.
Вправление производится под местным обезболиванием 2% раствором новокаина в сустав и периартикулярные ткани, или регионарной анестезией, или же под наркозом. При вправлении обязательно соблюдение последовательности приемов, предложенных Фарабефом: 1) привести большой палец к ладони; 2) захватив фалангу пальцами, фиксировать пястную кость, усилить переразгибание пальца и поднять фалангу;
Рис. 96. Неполный вывих большого пальца в пястио-фаланговом сочленении.
а — схема положения сочленяющихся поверхностей и сесамовидных костей; б — деформация пальца.
Рис. 97. Полный вывих большого пальца в пястнофаланговом суставе.
a — схема положения сочленяющихся поверхностей и сесамовидных костей; б — деформация пальца.
Рис. 98. Полный сложный вывих большого пальца в пястнофаланговом суставе.
а — схема положения сочленяющихся поверхностей и сесамовидных костей; б — ущемление головки пястной кости; в — деформация пальца.
Сложному вывиху большого пальца в пястно-фаланговом суставе предшествует простой полный вывих. Только при продолжающемся насилии с поворотом пальца по оси происходит дальнейший разрыв капсулы, связок, и сесамовидные кости уходят за вывихнутую фалангу — простой вывих превращается в сложный.
В этом положении палец закрепляется тонусом мышц — короткого сгибателя большого пальца и приводящей большой палец мышцы. Распознавание сложного вывиха большого пальца в пястнофаланговом суставе более трудно, чем простого полного вывиха. Нужно помнить о следующих признаках: 1) головка пястной кости лежит поверхностно и легко прощупывается с ладони; 2) большой палец выпрямлен, расположен почти параллельно пястной кости; 3) проксимальная фаланга сдвинута к указательному пальцу и фиксирована; 4) большой палец укорочен (см. рис. 98). При рентгенологическом исследовании головка пястной кости наслаивается на тень эпифиза проксимальной фаланги.
Вправление сложного вывиха большого пальца производится под регионарным обезболиванием; в более поздние сроки, при развившемся отеке — под наркозом. Принцип вправления сложного вывиха тот же. Особенно важен первый акт — приподнимание проксимальной фаланги от головки пястной кости на 6—7 мм с одновременным разгибанием и продвижением пальца в проксимальном направлении. Когда этот прием удался, вправление завершается медленным, скребущим продвижением почти перпендикулярно стоящей фаланги по головке пястной кости и последующим постепенным сгибанием пальца. Сложные вывихи сопровождаются значительным повреждением сумочно-связочного аппарата, сухожильно-мышечных и сосудисто-нервных приборов большого пальца, поэтому после вправления и контрольной рентгенограммы накладывается иммобилизация на 2—3 нед. В течение первой недели занятия лечебной гимнастикой производятся в повязке, в дальнейшем в движения постепенно включается и большой палец. Назначаются болеутоляющие и способствующие рассасыванию кровоизлияния физические факторы.
Рассматривая наш материал о вывихах большого пальца в пястно-фаланговом суставе, отметим, что правильный диагноз был поставлен у 77% пострадавших, ошибочный — в 23%. Ошибки диагностики чаще наблюдаются при сложных вывихах; они зависят, вероятно, от недостаточного знакомства врачей с этой разновидностью вывихов. Во многих учебниках и руководствах описываются только подвывихи и вывихи с характерной деформацией пальца. Вывихи вправлялись без обезболивания в 10% случаев; под местным обезболиванием — в 68,5%, под наркозом — в 4,1%.
Сведения об обезболивании отсутствуют в 17,4%. Средняя продолжительность лечения — 13,8 дня. Оперативное вправление этих вывихов произведено в 2,3% при неудавшемся сопоставлении. Операция производится спустя 7—12 дней — через тыльный или ладонно-лучевой доступ. Обрывки суставной капсулы удаляются, сочленяющиеся поверхности сопоставляются с помощью однозубых костных крючков. Ущемленные сесамовидные кости и сухожилие длинного сгибателя большого пальца приводятся в правильное положение. После восстановления связочного аппарата рана зашивается. Фиксирующая повязка удаляется к концу 4-й недели. В дальнейшем проводится комплексное лечение.
Кроме вывиха к тылу, наблюдаются вывихи к ладони и в сторону, но они встречаются реже, и вправление их нетрудно. Описаны в литературе и привычные вывихи большого пальца. Мы наблюдали несколько больных и двух оперировали. У одного из них вывих большого пальца в пястно-фаланговом суставе повторялся пять раз — имелись уже явления артроза. При операции восстановления сумочно-связочного аппарата пришлось удалить деформированную, сесамовидную кость. У второго больного вывих повторялся три раза, и восстановление суставного аппарата трудностей не представляло. У обоих больных после операции рецидива вывиха не было, и функциональный исход хороший.
Неблагоприятные последствия вывиха встречаются в среднем у 5% пострадавших: стойкая тугоподвижность сочленений большого пальца, фиброзный анкилоз, деформирующий артроз, подвывих, привычный вывих и неустойчивость сустава.
Вывихи смежных II—III—IV и V пальцев в пястно-фаланговых суставах. Суставная капсула пястно-фаланговых сочленений довольно свободна; устойчивость суставов обеспечивается коллатеральными связками с медиальной и латеральной сторон сочленения. Вывихи в пястно-фаланговых сочленениях этих пальцев наблюдаются в пять раз реже, чем вывихи большого пальца. Они происходят к тылу, к ладони и в сторону. Как по литературным данным, так и по нашим, вывихи II и V пальцев наблюдаются чаще.
Распознаются они на основании характера травмы в анамнезе (падение или удар по разогнутому пальцу), боли, характерной деформации со смещением оси, укорочения пальца, пружинистой неподвижности, ограничения функции и данных рентгенографии (рис. 99). Вывихи пальцев в ладонную сторону редки. При этом иногда прорывается суставная капсула, которая, как петлей, охватывая шейку пястной кости, препятствует вправлению. Вправление вывихов пястно-фаланговых суставов смежных пальцев производится тем же приемом: тяга, противотяга и надавливание на выступающие сместившиеся кости.
Рис. 99. Закрытый вывих мизинца к ладони в пястнофаланговом суставе.
а — деформация кисти — непроизвольное сгибание и выстояние мизинца к ладони, припухлость возвышения мизинца; б — схема с рентгенограммы — смещение проксимальной фаланги V пальца к ладони.
Вправление в большинстве случаев удается при местном обезболивании;труднее удержать фалангу в правильном положении, особенно после вывиха к ладони и в сторону. Когда удержание сопоставленных сочленяющихся поверхностей не достигается повязкой, вводится спица, или сумочно-связочный аппарат восстанавливается оперативно. Трудно вправляются иногда вывихи V пястно-фалангового сустава, осложненные смещением разгибательного аппарата пальца и ущемлением сухожилия отводящей мизинец мышцы. Дальнейшее лечение — по изложенным ранее принципам с постепенным восстановлением функции пальца.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Межфаланговые вывихи встречаются довольно часто. Различают тыльные, ладонные и боковые вывихи. Как правило, фаланги вывихиваются в латеральную сторону, однако в концевом суставе нередко наблюдаются и дорзальные вывихи фаланг. Вправление этих вывихов легко достигается бескровным способом. Вывихи в концевом суставе нередко сопровождаются отрывом сухожилия разгибателя от места его прикрепления. Повреждения сухожилия глубокого сгибателя, а также отрыв его от основания фаланги сопровождают вывихи фаланг лишь в редких случаях.
Вывихи в пястнофаланговых суставах возникают довольно часто. Наиболее часто встречается вывих большого пальца. Вывихи II-V пальцев в этом суставе могут происходить в различных направлениях, однако чаще других возникают вывихи в тыльном направлении. Вывихи большого пальца в пястнофаланговом суставе сопровождаются характерным изменением его формы. Вправление этого вывиха часто не удается из-за интерпозиции суставной капсулы.
В лучезапястном суставе теоретически различаются при разновидности вывихов:
а) в радио-карпальном суставе,
б) в межкарпальном суставе,
в) в карпо-метакарпальном суставе.
Однако на практике эти виды вывихов почти не встречаются.
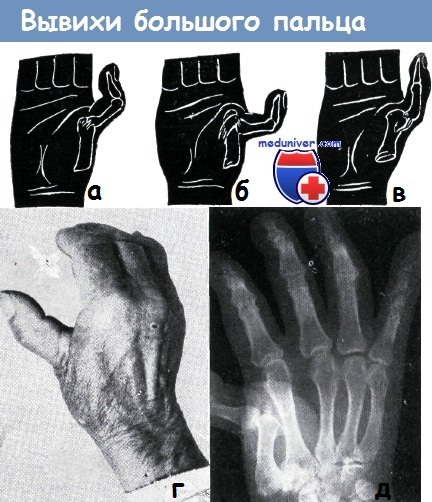
а-в - различные виды вывихов в пястнофаланговом суставе большого пальца:
а) простой неполный вывих,
б) простой полный вывих,
в) полный вывих
г-д - вывих большого пальца правой кисти в пястнофаланговом суставе у пожилого больного наступил много лет тому назад. Вправление вывиха оказалось безуспешным, функция большого пальца была нарушена (а). Нарушение функции пальца усугублялось деформирующим артрозом, возникшим у больного за эти годы.
На рентгеновском снимке видно (б), что основная фаланга большого пальца вывихнулась к ладони.
В первом запястно-пястном суставе обнаруживается тяжелая, а в остальных суставах умеренная форма деформирующего артроза
Вправление вывихов суставов кисти, как правило, не представляет трудностей. Иммобилизация в функционально выгодном положении продолжается в течение трех недель. Показанием к оперативному способу вправления является вывих большого пальца в пястнофаланговом суставе.
Вывихи в концевых суставах могут остаться незамеченными, если они сопровождаются обширной гематомой и припухлостью, которые могут замаскировать костную деформацию. Ввиду организации гематомы и сморщивания суставной капсулы в таких случаях исправление деформаций может быть достигнуто только путем резекции сустава или артропластики.
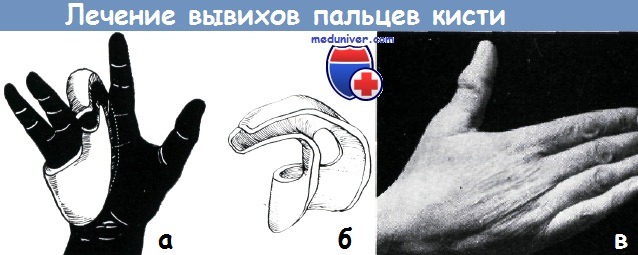
а-б - гипсовая шина без подкладки для иммобилизации одного пальца по Волину. (Она пригодна для иммобилизации при наличии вывиха, растяжения, перелома без смещения и воспаления влагалища сухожилия)
в - вывих в межфаланговом суставе большого пальца 40-летней женщины. Палец имеет форму штыка. Вправление произведено под рауш-наркозом. Иммобилизация гипсовой повязкой продолжалась в течение трех недель. Функция восстановилась полностью
Вывихи большого пальца. Вывих происходит обычно в дорзальном направлении; ладонные и боковые вывихи наступают редко. При неполном вывихе суставные поверхности частично соприкасаются. Полные вывихи сопровождаются значительными повреждениями сумочно-связочного аппарата. Палец принимает штыкообразную или Z-образную форму. В виде осложнения наблюдается смещение сесамовидной кости в дорзальное направление и в межсуставное пространство. Кроме этого вывих может осложняться захлестыванием сухожилия длинного сгибателя большого пальца на головку пястной кости.
Вправление вывихов большого пальца осуществляется под местной анестезией или под рауш-наркозом. При вправлении сначала осуществляется тяга за палец и одновременно с ней производится непосредственное давление на кость. Иммобилизация гипсовой повязкой продолжается в течение трех недель. Если консервативное вправление вывиха не удается (интерпозиция сесамовидной кости), то сесамовидная кость удаляется оперативным путем, после чего производится вправление вывиха.
Вывихи костей запястья будут рассмотрены в статье о их переломах ввиду частоты комбинации этих двух повреждений.

- 1 Причины вывиха
- 2 Классификация вывихов большого пальца
- 3 Симптомы вывиха большого пальца руки
- 4 Первая помощь при вывихе большого пальца

Вывих большого пальца на руке относится к довольно часто получаемым повреждениям. Большой палец кисти состоит из трех фаланг, как и все остальные, и трех суставов, соединяющих эти фаланги между собой и с кистью. И вывих может произойти в любом из трех суставов. Наиболее часто повреждается основной сустав, соединяющий большой палец с ладонью.

Вывихом называется патологическое смещение суставных поверхностей внутри сустава. Часто вывиху сопутствует разрыв связок и капсулы сустава. И если вовремя не оказать соответствующую помощь, это в дальнейшем приведет к серьезным и длительным осложнениям.
Причины вывиха
Самыми распространенными причинами вывиха большого пальца руки смело можно назвать:
- Падение на руку или удар по вытянутой руке.
- Контактные виды спорта.
- Бытовые травмы: случайное падение на руку тяжелых вещей или поднятие тяжелых предметов (излишнее давление на фаланги кисти).

Часто эта травма случается у спортсменов. Ее вызывает пальцевое смещение на руке во время принятия мяча в некоторых видах спорта (волейбол, баскетбол) или неправильного удара по мячу.
Классификация вывихов большого пальца
По степени выраженности: полный и неполный (смещение).
По направлению смещения: тыльный (вывихнутая головка прощупывается на тыльной стороне ладони), ладонный (соответственно, на ладонной стороне) и боковой (сбоку).
По месту локализации: вывих основного сустава, средней фаланги или ногтевой.
По времени получения травмы: свежий (до 2-х дней), несвежий (до 3-х недель) и застарелый (более 4-х недель).
По типу повреждения: открытый с повреждением мягких тканей и закрытый (на коже нет внешних дефектов).
По присоединению осложнений: неосложненный и осложненный (открытый вывих).
Привычный вывих: неоднократное смещение в одном и том же суставе.

Симптомы вывиха большого пальца руки
Из симптомов следует выделить:
- Боль в области сустава, усиливающаяся при движении и попытке прощупать головку вывихнутой кости.
- Онемение в месте травмы.
- Отек области сустава и, часто, всего пальца.
- Ограничение движений поврежденной фалангой вплоть до полного обездвиживания.
- Гиперемия сустава и побледнение вывихнутой фаланги.
- Ощущение жара и покалывания в травмированном суставе.
- При открытом вывихе – нарушение целостности кожи и, возможно, наличие кровотечения.
Характерен для травмы и такой симптом, как изменение формы ладони: смещение пальца в сторону при ладонном вывихе и укорочение при тыльном. В обоих случаях можно прощупать головку вывихнутой пястной кости. Вывих остальных суставов происходит чаще всего в тыльном направлении.

Первая помощь при вывихе большого пальца
Важно. Не пытаться ни в коем случае вправить вывих самому!
- При наличии на поврежденном пальце колец попытаться их осторожно снять.
- Приложить лед из холодильника. При отсутствии — холодный компресс: это уменьшит боль и отечность в месте травмы.
- Зафиксировать поврежденную конечность для уменьшения подвижности травмированного сустава при транспортировке.
- При наличии открытого вывиха с повреждениями кожи обработать рану перекисью водорода, смазать йодом и наложить асептическую повязку.
- Обратиться в травмпункт для квалифицированной медицинской помощи.

Для купирования болевого синдрома и избежания риска воспаления пострадавшему следует принять любые аналгетики и противовоспалительные, имеющиеся в наличии:
- Анальгин, Пенталгин,
- Кетонал,
- Индометацин, Ибупрофен.
Хороший эффект отмечается от местного применения крема Аэртал, который обладает противовоспалительным и одновременно аналгезирующим действием.
Если травма получена в холодное время года, следует обмотать поврежденную кисть чем-нибудь теплым.
Вывих кисти – это травматическое повреждение лучезапястного сустава, сопряженное со смещением одной или нескольких костей. Не всегда удается распознать вывих кисти сразу, т.к. иногда его ошибочно можно принять за простой ушиб, что в последствие значительно усложняет лечение. Именно поэтому крайне важно знать, какие именно симптомы у вывиха. В нашей статье мы подробно рассмотрим наиболее распространенные варианты данной травмы.
Вывих в лучезапястном суставе
Могут наблюдаться тыльные, ладонные, боковые и расходящиеся вывихи, причем одни кости смещены дорсально, а другие – волярно. Первые два вида наблюдаются относительно часто, а остальные – исключительно редко. Часто вывих сопровождается переломом передней или задней части суставной поверхности лучевой кости и шиловидного отростка. Наблюдаются также открытые вывихи лучезапястного сустава.
Для возникновения вывиха необходима большая сила, вызывающая гиперэкстензию или гиперфлексию сустава.
Клинические признаки: деформация, которая при дорсальном вывихе до известной степени напоминает перелом Коллеса, пружинящее блокирование сустава, большая гематома и боль. Линия, связывающая оба апофиз а, не изменена. Часто налицо данные пареза или паралича срединного и локтевого нервов.
Для подтверждения диагноза необходимо произвести рентгенограмму в двух проекциях.
Лечение вывиха лучезапястного сустава в свежих случаях – бескровное вправление под местным обезболиванием или наркозом. Техника вправления по Усольцевой следующая. Один из ассистентов вытягивает кисть, причем одной рукой держит большой палец, а другой – средние три пальца. Второй ассистент производит противовытяжение над локтем. Оператор надавливает большими пальцами на выступающие в тыльную сторону кости в волярном и дистальном направлениях, а остальными пальцами производит противодавление на дистальный конец костей предплечья в дорсальном и проксимальном направлениях. После вправления руку иммобилизуют в функциональном положении в течение 3 недель при неосложненных вывихах или на 6-8 недель при наличии переломов.
При застарелых вывихах через 10-15 дней после травмы приходится прибегать к оперативной репозиции. При свежих вывихах после бескровного вправления наступает восстановление функции, а при застарелых часто остается ограничение подвижности и болезненность.
Дорсальный вывих запястных костей по отношению к полулунной кости
Механизм этого повреждения – толчок со стороны ладони при дорсо-флексионном положении кисти.
Клинические признаки выражаются в припухлости, боли и деформации кисти немного ниже, чем при переломе дистального конца лучевой кости. Движения кисти ограничены. Иногда наблюдаются симптомы сдавления срединного и локтевого нервов.
На боковой рентгенограмме видно характерное смещение. Головчатая кость расположена за полулунной костью, направление ее оси проходит дорсальное лучевой кости. Полулунная кость остается на месте, но может быть наклоненной в пределах 30-40°, т. е. на столько, на сколько дает возможность неповрежденная дорсальная лучеполулунная связка.
На прямой рентгенограмме видно, что между головчатой костью и полулунной костью нет сочленения. Головчатая кость смещена в лучевом и проксимальном направлениях. Между полулунной и ладьевидной костями часто наблюдается широкий промежуток – результат лучевого смещения ладьевидной кости. К вывиху часто прибавляются переломы апофиза.
Застарелые вывихи сопровождаются функциональными нарушениями вследствие расстройства равновесия мышечных сил, остеопороза костей и затвердения тканей сустава. Но наблюдаются отдельные случаи, когда функция сравнительно хорошо сохраняется, несмотря на анатомические изменения.
При свежих перилунарных вывихах производят бескровное вправление под местным или общим наркозом. Руку вытягивают в продолжение нескольких минут. Оператор большим пальцем надавливает выступающие в волярном и локтевом направлениях запястные кости и в то же время остальными пальцами оказывает противонажим на головку локтевой кости спереди кзади и в лучевом направлении. В случае необходимости вправление производят при участии больших пальцев обеих рук оператора. После успешной репозиции руку иммобилизуют в течение 2-3 недель в функциональном положении.
Результаты бескровного лечения хорошие. Боли сразу же после вправления уменьшаются, а функция кисти постепенно восстанавливается.
При неудачной бескровной репозиции и при застарелых вывихах (свыше 15 дней после травмы) показано оперативное лечение. Доступ к месту вывиха проходит между сухожилием длинного разгибателя большого пальца и собственным разгибателем указательного пальца. При очень застарелых вывихах вправление трудное. Необходимо удалить рубцы и спайки, мешающие репозиции, и преодолеть сокращение мышц. Для этой цели необходимо освободить вывихнутые кости с волярной стороны на протяжении 1-1,5 см. Только после этого производят дистракцию и вычищают ложе около полулунной кости. Репозицию осуществляют нажимом и противонажимом, как при бескровном вправлении. Использование подъемника и других инструментов, действующих как рычаги, не рекомендуется, так как хрящи костей легко повреждаются. При внимательном вправлении результаты хорошие, так как кровоснабжение костей не нарушается.
Дорсальный вывих запястных костей вместе с дистальным отломком сломанной ладьевидной кости
Механизм травмы такой же, как и при дорсальном перилунарном вывихе, но связки проксимальной половины ладьевидной кости с полулунной костью и лучевой костью оказываются настолько крепкие, что ладьевидная кость ломается. Проксимальный отломок вместе с полулунной костью остается на месте, а дистальная половина вместе с остальными костями кисти смещается в дорсальном и лучевом направлениях.
Клиническая картина не отличается от таковой при дорсальном перилунарном вывихе. На прямой рентгенограмме видно, что проксимальный отломок ладьевидной кости находится на своем месте, а дистальный смещен значительно.
При свежих случаях (до 15 дней после травмы) производят бескровное вправление. Применяют те же способы, что и при перилунарном вывихе. Руку иммобилизуют в функциональном положении в течение нескольких месяцев, пока наступит сращение перелома ладьевидной кости. Образование костной мозоли обычно значительно медленнее (3-5 месяцев) по сравнению с переломами ладьевидной кости без смещения. При застарелых случаях показана кровавая репозиция с продолжительной иммобилизацией. Через 2-3 месяца после травмы или при подозрении на асептический некроз одновременно с вправлением вывиха производят удаление проксимального отломка ладьевидной кости. Таким образом сокращают срок иммобилизации. При очень застарелых случаях с тяжелыми артрозными изменениями иногда требуется артродезирование кисти или удаление одного ряда запястных костей.
Прогноз по сравнению с неосложненным перилунарным вывихом хуже, так как перелом ладьевидной кости требует продолжительной иммобилизации.
Передний вывих полулунной кости
Вывих полулунной кости характеризуется следующими клиническими признаками:
1) припухлостью, болью и уплотнением при пальпации выше волярной складки кисти (переднезадний размер этой части руки выглядит увеличенным);
2) ограничением движений кисти и пальцев (вследствие удлинения пути мышц сгибателей пальцы находятся в полусогнутом положении);
3) очень часто прибавляются признаки сдавления или травмирования срединного, а иногда и локтевого нерва.
Для подтверждения диагноза необходимы рентгенограммы в двух проекциях. Особенно характерна боковая рентгенограмма. На ней видна вывихнутая вперед кость и степень ее поворота около переднего отростка (90-270°). Считается, что при повороте свыше 180° волярная лучесемилунарная связка разрывается. В этих случаях прогноз плохой, так как разрыв обеих лучесемилунарных связок означает полное нарушение кровоснабжения кости и дальнейшее развитие асептического некроза. На прямой рентгенограмме полулунная кость выглядит в виде треугольника вместо четырехугольника.
При запущенных случаях наступают разрежение костей, тугоподвижность руки, болезненность, нарушение чувствительности и трофики, атрофия мышц.
При свежих вывихах производят бескровное вправление. Требуется наркоз. Техника вправления следующая. В течение 10 минут один из ассистентов вытягивает пальцы по оси, а другой ассистент производит противовытяжение над локтем. Для этой цели могут быть использованы специальные приспособления для вытяжения к ортопедическому столу. Не прекращая вытяжения, производят дорсофлексию кисти. Оператор надавливает без особого насилия большими пальцами на выступающую полулунную кость, а остальными пальцами оказывает противонажим с дорсальной стороны кисти. В этот момент ассистент сгибает руку под углом в 45°. Вправление иногда происходит с легким щелканьем. Необходимо производить рентгенограмму для подтверждения вправления вывиха. Руку иммобилизируют на 1 неделю в легкой волярной флексии кисти, а после этого на 2 недели в нейтральном положении или легкой дорсофлексии. Используют две гипсовые лонгеты (волярную и дорсальную), хорошо моделированные и с небольшой подкладкой. Сверху их фиксируют обыкновенным бинтом.
При трудной репозиции прибегают к прямому вытяжению через головки запястных костей и противовытяжению через отросток локтевой кости. Для этой цели пользуются специальным аппаратом для вытяжения. После вправления аппарат удаляется. При значительном повороте кости (до 180° и больше) трудно, а иногда и невозможно бескровное вправление.
Результаты бескровного лечения в большинстве случаев хорошие. Нетрудоспособность больного часто продолжается несколько месяцев вследствие повреждений нервов.
К оперативной репозиции прибегают при неуспешном бескровном лечении и при застарелых случаях (свыше 12-15 дней после травмы). Доступ к пораженному участку бывает дорсо-радиальным или дорсоульнарным. Ложе кости вычищают. Производят оттягивание в течение нескольких минут; как только место окажется достаточным, маленьким подъемником осторожно приподнимают задний отросток полулунной кости, пока она войдет на свое место. Если же место недостаточно широкое, производят временное пересечение локтевой связки кисти. Таким образом создают более широкое оперативное поле и облегчают вправление. Но после репозиции вследствие склерозирования передней связки иногда кость может вновь частично вывихнуться. Чтобы избежать этого, ее фиксируют спицей Киршнера через трёхгранную кость . В таком случае в послеоперационном периоде руку можно иммобилизовать в функциональном положении.
Нередко после открытой репозиции наблюдаются артрозные изменения и тугоподвижность сустава между полулунной костью и головчатой костью. Причинами нарушения кровоснабжения кости являются травма передней связки во время операции, ранение хряща и пр.
В случаях с поворотом кости свыше 180° или данных асептического некроза, тяжелой зудековской атрофии и пр., а также при травме с большой давностью (свыше 3-4 месяцев) показано удаление кости. Делают небольшой разрез медиальнее мышцы радиальных сгибателей Карпи. Срединный нерв и разгибатели пальцев отводят в локтевом направлении. Рассекают суставную капсулу и попадают прямо на вывихнутую кость. После операции накладывают дорсальную гипсовую шину на несколько дней. Результаты после удаления кости удовлетворительные, хотя и остаются определенные нарушения в функции руки.
После бескровного лечения или оперативной репозиции необходимо проводить продолжительное функциональное лечение.
Вывихи в запястно-пястных суставах II-V пальцев
Для того чтобы мог возникнуть вывих оснований II-V пястных костей, должен наступить разрыв особенно крепких запястно-пястных связок. Вот почему эти вывихи всегда являются результатом тяжелой травмы. В большинстве случаев наблюдаются сопутствующие переломы и другие поражения в области кисти или в более верхней части конечности.
Механизмы этого вывиха следующие:
а) сильный толчок в средней или нижней части ладони при дорсо-флексионном положении кисти (например, во время автомобильной катастрофы, когда рука шофера находится на руле машины);
б) удар в области головок пястных костей при падении на согнутую кисть.
Для запястно-пястного вывиха характерна типичная деформация руки и расстройство взаимодействия мышечных сил. При свежих вывихах деформация большей частью замаскирована значительным отеком и гематомой. Рентгенологическое исследование способствует выяснению диагноза.
Так как пястные кости расположены дугообразно, боковые рентгенограммы необходимо производить при отдельном центрировании каждой из них (рентгенограмма III кости при боковой проекции, II кости при слегка выраженной супинации и IV и V пястных костей при небольшой пронации). На прямой рентгенограмме видно накладывание теней оснований вывихнутых пястных костей на запястные кости. Соответствующие пястно-фалангеальные суставы смещаются проксимально по отношению к соседним суставам.
Застарелые вывихи характеризуются деформацией тыльной поверхности руки. Головки пораженных пястных костей выступают со стороны ладони. Вывих II пястной кости, кроме этого, ведет к сужению первого межпальцевого промежутка.
Расстройство равновесия мышц выражается в следующем:
1) межкостные мышцы прекращают свое действие как мышцы-сгибатели основной фаланги и действуют как постоянные разгибатели;
2) путь мышц-сгибателей и мышц-разгибателей удлиняется.
Из-за этих изменений пальцы принимают характерное положение с гиперэкстензией основной фаланги и флексией двух дистальных фаланг. Вследствие развития склероза боковых связок активные, а впоследствии и пассивные движения в соответствующих пястно-фаланговых суставах ограничиваются. Захват в кулак становится невозможным.
В свежих случаях (до 10-12 дней после травмы) производят бескровное вправление. Необходим общий наркоз. В продолжение нескольких минут один из ассистентов вытягивает пальцы, а другой производит противовытяжение над локтем. После этого двумя большими пальцами врач нажимает на выпуклость с тыльной стороны в волярном и дистальном направлении, а остальными пальцами – в противоположном направлении со стороны ладони. После контрольной рентгенограммы руку иммобилизуют при 50° дорсо-флексионного положения кисти. С тыльной стороны гипс продолжается от локтя до головок пястных костей, а с ладонной стороны – до нижней ладонной складки. При накладывании гипса необходимо особенно внимательно моделировать свод ладони. При значительном отеке и недостаточной дорсальной флексии в гипсе может наступить повторный вывих. Поэтому необходимо в конце недели производить контрольную рентгенограмму. После вправления для предотвращения повторного смещения делают остеосинтез к соседним здоровым пястным костям или к нижнему ряду костей запястья спицами Киршнера. Концы спиц оставляют в подкожной клетчатке. В таких случаях иммобилизацию гипсовой повязкой производят в функциональном положении кисти. При бескровном вправлении длительность иммобилизации составляет от 4 до 6 недель. Результаты этого лечения хорошие.
При застарелых вывихах показано оперативное лечение. Техника операции следующая. При вывихе II и III костей разрезают кожу с тыльной стороны между m. extensor pollicis longus и m. extensor indicis proprius, а при вывихе IV и V пястных костей – между m. extensor digitorum communis и m. extensor digiti V proprius. Если же имеется вывих 4 костей, приходится делать два разреза. При застарелых вывихах, когда мышцы-разгибатели сокращены и мешают вправлению, производят временное отделение их сухожилий от мест прикреплений. Острым рассечением освобождают основания вывихнутых костей. Ложе очищают от заполняющей его рубцовой ткани. Вытягиванием по оси и нажимом на основании кости вправляются на свои места. Особое внимание следует обращать на точное восстановление поперечного свода ладони.
При застарелых вывихах производят артродез средних трех пястных костей к дистальному запястному ряду, без каких-либо последствий для функции руки. Для того чтобы избежать нового вывиха после вправления, производят остеосинтез спицами Киршнера к соседним пястным костям и к дистальному ряду запястных костей. После операции руку иммобилизуют в гипсовой шине в функциональном положении кисти в течение 45 дней. Результаты кровавой репозиции хорошие. Функция руки постепенно восстанавливается. В некоторых случаях наблюдается ригидность пястно-фаланговых суставов вследствие склероза межкостных мышц и боковых суставных связок.
Вывих в запястно-пястном суставе большого пальца
Механизм вывиха седловидного сустава тот же, как и запястно-пястного вывиха 4 остальных пальцев.
Клинические признаки при дорсальном вывихе I пястной кости напоминают переломо-вывих Беннета. Для выяснения диагноза необходимы рентгенограммы сустава в трех проекциях – прямой, боковой и косой.
При застарелых, нелеченных вывихах хватательная способность руки сильно нарушена, так как седловидный сустав имеет исключительное значение для функции руки.
При свежих вывихах показано бескровное вправление. Для этого необходим местный или общин наркоз. Пальцы вытягивают в продолжение нескольких минут, причем большой палец поддерживают в положении противопоставления и отведения. При помощи манжеты, накладываемой на область нижней трети плечевой кости, производят противовытяжение. После этого оказывают прямое давление в области основания вывихнутой кости. После контрольной рентгенограммы, подтверждающей вправление, руку иммобилизуют в функциональном положении в течение 6 недель. Гипсовая повязка достигает межфалангового сустава большого пальца. Во избежание опасности нового вывиха под влиянием мышечных сил целесообразно произвести фиксацию I пястной кости ко II двумя спицами Киршнера.
При застарелых вывихах и при склонности вывиха стать привычным показано оперативное лечение – кровавая репозиция или артродез.
Читайте также:


