Взаимодействие организма и возбудителей инфекционных заболеваний
Биологические факторы (живые возбудители заболеваний, инфекция и инфекционный процесс)
Понятие об инфекции. Под инфекцией 1 понимают проникновение в организм болезнетворных (патогенных) микробов. Взаимодействие их с организмом в конкретных условиях внешней среды, реакция макроорганизма на действие болезнетворных микробов, проявляющаяся определенными симптомами, лежит в основе инфекционного процесса.
1 ( От латинского слова inficio - заражаю.)
В инфекционном процессе играют роль: микроорганизм - возбудитель инфекции, макроорганизм, в котором микроб проявляет свою жизнедеятельность, и внешняя среда, которая влияет на свойства макро- и микроорганизмов.
Возбудителями инфекционного процесса являются патогенные микробы, а также фильтрующиеся вирусы, которые вызывают ряд заболеваний (корь, краснуха, грипп, полиомиелит, оспа и др.). Вирусы, по-видимому, способны проникать даже через неповрежденные кожу и слизистые оболочки.
Инфекционное заболевание вызывается не всяким патогенным возбудителем. Например, микроорганизмы, живущие на коже и слизистых оболочках, обычно не причиняют вреда (так называемые сапрофиты).
Возбудители инфекционных заболеваний обладают основным свойством патогенности, или болезнетворности. Некоторые микробы, не относящиеся к патогенным, в известных условиях могут приобретать это свойство. Так, при общем истощении организма сапрофиты иногда становятся патогенными. С другой стороны, человек может быть носителем патогенного микроба и при этом не заболевать. Например, во рту некоторых людей можно обнаружить патогенные дифтерийные палочки или менингококки, причем эти люди все же не заболевают дифтерией или менингитом (так называемое бациллоносительство здоровых). Это объясняется свойствами как патогенного микроба, так и сопротивляемостью организма.
Для того чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулентностью, т. е. способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Степень вирулентности микробов зависит от свойств макро- и микроорганизма. Повышение вирулентности микробов наблюдается при их проведении (пассажах) через восприимчивый к ним животный организм. Так, вирулентность стрептококков резко возрастает вследствие повторных пассажей через организм кролика.
Вирулентность микробов возрастает в связи с выработкой ими агрессинов и антипептолитических ферментов, подавляющих иммунные свойства организма, а также фактора распространения, увеличивающего проницаемость тканей. Последний является ферментом гиалуронидазой, расщепляющей гиалуроновую кислоту - составную часть соединительной ткани.
В других случаях проведение микробов через невосприимчивый к ним организм делает их менее вирулентными.
При культивировании на искусственных средах (с прибавлением иммунных сывороток) вирулентность микробов падает.
Изменение свойств микробов под влиянием факторов среды, вызывающих ослабление их вирулентности, может быть использовано в практических целях для приготовления ослабленных вакцин, с помощью которых легче достигается иммунизация организма.
Одни микробы вызывают отравление организма вследствие выработки и выделения ими токсических веществ - экзотоксины. Последние легко диффундируют из тела бактерий, всасываются и наводняют весь организм (так называемая бактериальная интоксикация), например при тетанусе или дифтерии. В других случаях имеет место собственно бактериальная инфекция, вызывающая реакцию организма на воздействие самих бактерий, например при сибирской язве. Однако четкую границу между этими двумя видами токсигенности установить не всегда удается. Наконец, токсины могут освобождаться из тел бактерий при их разрушении - эндотоксины, например эндотоксины брюшного тифа, холеры.
Экзо- и эндотоксины являются специфическими продуктами жизнедеятельности микробов.
К неспецифическим веществам, отравляющим организм при инфекционном процессе, следует отнести продукты распада тел бактерий (например, бактериопротеины, ферменты), а также продукты клеточного обмена и распада тканей пораженного макроорганизма (например, протеиногенные амины). Все указанные вещества, особенно микробного происхождения, способны вызывать интоксикацию организма.
Особенностью инфекционных процессов является их заразительность. В зависимости от источника заражения и путей проникновения микробов инфекционные заболевания человека возникают в результате непосредственного соприкосновения с больными (через слизь, мокроту), через воздух и пищевые вещества либо через промежуточных хозяев-переносчиков инфекции, например через клещей, клопов, блох, комаров (пищевой энцефалит, туляремия, сыпной тиф, возвратный тиф, малярия).
Входные ворота инфекции. Это те пути, по которым микробы попадают в организм с воздухом, пищевыми веществами, водой, путем контакта с заболевшим или укуса насекомых. Места проникновения микробов - это дыхательные пути, желудочно-кишечный тракт, поврежденная кожа, слизистые оболочки, миндалины, выводные протоки желез и т. д. Место проникновения микробов имеет большое значение в развитии инфекционных заболеваний. Так, холерный вибрион попадает в организм через рот и не проникает через кожу. Гонококки действуют только через слизистые оболочки мочеполовых путей или слизистую глаза. Даже для тех микробов, в отношении которых существует несколько путей проникновения в организм, способ проникновения имеет большое значение в возникновении и развитии болезни. Например, палочки сибирской язвы менее вирулентны при попадании через кожу, чем в случае проникновения их через легкие или кишечник.
Входные ворота являются не только исходным пунктом для проникновения, распространения или размножения микробов, но и обширной рефлексогенной зоной. Инфекционный агент или токсин, приходя в соприкосновение с рецепторным аппаратом пораженной ткани, способен вызывать рефлекторные реакции. Например, эндотоксин дизентерии Флекснера, воздействуя на интерорецепцию тонкого кишечника, вызывает изменение кровообращения в толстом кишечнике, падение кровяного давления, нарушение дыхания.
Взаимодействие организма с инфекцией. Проникновение патогенных микробов в организм может иметь различные последствия.
1. Патогенные микробы могут поселяться на его покровах или в различных органах, размножаться и выделяться из организма. Однако при этом видимой реакции организма и нарушений жизнедеятельности не наблюдается. В этих случаях организм является как бы резервуаром для проникших в него микробов (бактерионосительство). Поселяясь в определенных местах организма, микробы могут даже иметь большое физиологическое значение. Например, В. coli в толстых кишках играют роль в синтезе простатических групп коферментов и витаминов (например, В12). Но те же микробы становятся патогенными при их проникновении в желчный пузырь.
2. Скрытая, или латентная, инфекция возникает в результате заражения, но вызывает лишь малые отклонения в жизненных функциях организма, который постепенно освобождается от микробов благодаря выделению их или выработке иммунитета. Такие инфекционные заболевания ("бессимптомные") наблюдаются иногда при заражении сыпным или брюшным тифом, скарлатиной и другими инфекциями. При вирусных инфекциях также может быть скрытое течение, например так называемые инапарантные инфекции (корь у мышей, сыпной тиф у морских свинок). Наконец, по ходу развития инфекционного процесса могут наступать бессимптомные фазы. К ним относится, например, инкубационный период, т. е. время с момента заражения до проявления болезни, а также отдельные периоды бессимптомного течения заболевания. К собственно латентным инфекциям могут быть отнесены некоторые формы туберкулеза, которые характеризуются бессимптомным течением, но организм реагирует на экстракты из туберкулезных палочек и нередко в нем можно обнаружить очаги инфекции (например, в легких). При травмах и других патогенных воздействиях скрытая инфекция может становиться явной.
3. Проникновение патогенных микробов вызывает развернутое инфекционное заболевание. Оно характеризуется определенными симптомами в виде повышения температуры, изменения морфологического и химического состава крови, чаще увеличения количества лейкоцитов, ускорения реакции оседания эритроцитов, падения активности ряда ферментов, выработки антител. Нередко инфекционные заболевания характеризуются поражением тех или иных органов, развитием в них воспалительного процесса. При этом вид воспаления зависит от возбудителя и состояния организма. Например, стрепто- и стафилококки обычно вызывают гнойное, туберкулезная инфекция - продуктивное, корь и скарлатина - серозное воспаление. Различна и локализация воспаления, например при холере - в тонких кишках, при дизентерии - в толстых кишках, при крупозной пневмонии - в отдельных долях легкого. Генерализация инфекции возможна по четырем путям (по продолжению, через соприкосновение, лимфогенным или гематогенным путем).
Развитие инфекционного процесса чаще всего вызывает ослабление приспособляемости организма, ощущение недомогания или боли, ограничение или потерю трудоспособности. Взаимодействия микроба-возбудителя и организма очень разнообразны и определяются многими факторами внешней и внутренней среды. По мере развития инфекционного процесса подвергается также изменениям характер взаимодействия. Судьба инфекции зависит не только от количества и вирулентности микробов, но и от состояния организма, его иммунитета, восприимчивости к данной инфекции, питания, климата и других внешних влияний.
Распространение инфекции. Поражая организм в целом, возбудители инфекции вместе с тем вызывают характерные патологические изменения в отдельных органах, например при гонорее, пневмонии или брюшном тифе.
Из зараженного очага микробы могут проникать в другие органы и ткани, обусловливая появление в них вторичных очагов. В качестве примера можно привести перенос гноеродных кокков, сопровождающийся возникновением в разных участках тела гнойных процессов (пиемия). Инфекционные возбудители могут наводнять кровь (бактериемия) и, распространяясь по всему организму, поражать одновременно многие органы (явления сепсиса).
Пути выделения микробов из организма различны. Чаще всего они выделяются кишечником (преимущественно при кишечных инфекциях). Попавшие в кровь микробы выделяются нередко с мочой (например, при брюшном тифе, гонорее), молоком (при общих септических заболеваниях), слюной (вирус бешенства) и мокротой (при заболеваниях дыхательных путей).
Паразиты как возбудители заболеваний. К группе заболеваний, возникающих в результате действия биологических факторов, следует отнести паразитарные заболевания. Последние вызываются как животными (простейшие, черви, членистоногие), так и растительными паразитами (грибки). Паразитарные заболевания возникают вследствие попадания в организм паразитов через пищеварительный тракт с пищей (например, трихины, эхинококки) или с помощью переносчиков (например, малярийный плазмодий переносится при укусах комаров).
Паразитические простейшие (Protozoa) являются причинами протозойных заболеваний, например малярии и амебной дизентерии. Паразитирующие черви - глисты - вызывают заболевания, именуемые гельминтозами. Гельминтозы вызываются плоскими глистами (широкий лентец, эхинококк и др.) и круглыми (аскарида, острица и др.). К паразитирующим членистоногим относятся: возбудитель чесотки - клещ, переносчики некоторых возбудителей инфекций - вши, площицы, блохи и др.
Ядовитые вещества, выделяемые змеями, скорпионами и пчелами, вызывают отек, некроз ткани, а при воздействии на центральную нервную систему - нередко тошноту, рвоту, сильную одышку, вплоть до паралича дыхательного центра. Действующим началом указанных ядовитых веществ, по-видимому, являются соединения типа гистамина, ацетилхолин и энзимы, от соприкосновения которых с плазмой крови образуются активные полипептиды, например брадикинин и др.
Грибки могут вызывать заболевания кожи (стригущий лишай, парша, бластомикоз и др.) и внутренних органов (актиномикоз).
[youtube.player]

Понятие об инфекционных заболеваниях и их возбудителях
Инфекционные болезни известны человечеству с глубокой древности, когда эпидемиями охватывались огромные территории, включая целые государства и народы. Недаром инфекционные болезни получили название "моровых болезней". Профилактика инфекционных заболеваний, борьба с ними во все времена и у всех народов представляли собой самую серьезную общественную проблему.
Инфекционные заболевания - это заболевания, которые вызываются и поддерживаются присутствием в организме живого повреждающего чужеродного агента - возбудителя. Он вступает в сложное биологическое взаимодействие с организмом человека, что приводит к инфекционному процессу, затем - инфекционной болезни. Инфекционный процесс представляет собой взаимодействие возбудителя и организма человека в определенных условиях внешней среды, на воздействие возбудителя организм отвечает защитными реакциями. Понятие “инфекция” означает состояние зараженности организма и проявляется в виде болезни или носительства.
Как правило, каждое инфекционное заболевание имеет своего возбудителя. Встречаются исключения, когда у одной болезни может быть несколько возбудителей, например сепсис. И наоборот, один возбудитель - стрептококк вызывает разные болезни - ангину, скарлатину, рожу.
По локализации возбудителя в организме человека, путям передачи и способам его выделения во внешнюю среду выделяют 5 групп инфекционных болезней:
1. Кишечные инфекции (фекально-оральный путь передачи). Возбудитель локализуется в кишечнике и выделяется во внешнюю среду с испражнениями, они способны вызвать заболевание здорового человека в том случае, если попали в его организм через рот вместе с пищевыми продуктами, водой, либо занесены грязными руками. Иначе говоря, для кишечных инфекций характерен фекально-оральный механизм передачи.
2. Инфекции дыхательных путей (воздушно-капельный - аэрозольный путь распространения). Заражение здорового человека происходит при попадании инфицированных частиц слизи в дыхательные пути.
3. Кровяные инфекции трансмиссивные (передача возбудителя через переносчиков - комары, блохи, клещи и др.). Возбудители проникают в ток крови при укусе блохами, комарами, вшами, москитами, клещами с последующей локализацией возбудителей в крови.
4. Кровяные инфекции нетрансмиссивные (заражение при инъекциях, переливании крови, плазмы и т.п.).
5. Инфекции наружных покровов (контактный путь распространения, заражение через кожу или слизистые оболочки).
По характеру источников инфекционные заболевания подразделяются на две основные группы: антропонозы, при которых источником инфекции является человек, и зоонозы, когда источником инфекции служат животные.
Главное отличие инфекционных болезней от остальных заключается в том, что больной выделяет во внешнюю среду возбудителей, т. е. является источником заражения и распространения инфекции. Выделение возбудителя в окружающую среду происходит по-разному: с выдыхаемым воздухом при кашле и насморке, с мочой, с фекалиями и т. д. Зависит это от местонахождения очага инфекции в организме.
Инфекционные заболевания всегда сопровождаются общими реакциями организма: повышением температуры тела, лихорадкой, токсическим поражением нервной системы и др. У некоторых инфекционных больных могут развиться даже нервно-психические расстройства.
Инфекционные болезни очень динамичны - симптомы заболевания могут быстро сменять друг друга. Например, сыпь на коже быстро появляется и быстро исчезает, расстройства стула сохраняются только в течение нескольких часов, признаки обезвоживания также нарастают довольно быстро и т. д. Из-за частой смены симптомов могут возникать сложности в диагностике.
Еще одна особенность инфекционных болезней состоит в том, что отсутствие жалоб часто опережает полное восстановление всех нарушенных болезнью функций. Очень часто в периоде выздоровления сохраняются существенные изменения отдельных органов и систем: сердца после перенесенной дифтерии или ангины, толстой кишки при дизентерии, печени при вирусных гепатитах, почек при геморрагической лихорадке и др.
При встрече с возбудителями инфекционных болезней люди не всегда заболевают. Это может быть связано с врожденной или приобретенной устойчивостью ряда людей к болезнетворным микробам. Важным в предохранении от инфекционных заболеваний является постоянное соблюдение мер профилактики.
В человеческом организме на пути проникновения болезнетворных микробов стоят защитные барьеры организма: сухая чистая здоровая кожа, соляная кислота и ферменты желудка, в крови лейкоциты (белые кровяные тельца), которые захватывают и уничтожают болезнетворных микробов. В здоровом организме защитные силы более эффективны.
Основными возбудителями инфекционных болезней являются: простейшие, бактерии, спирохеты, риккетсии, хламидии, микоплазмы, вирусы и др. Большинство инфекционных заболеваний вызываются бактериями и вирусами.
В передаче возбудителей участвуют несколько основных факторов: воздух, вода, пищевые продукты, почва, предметы обихода, живые переносчики.
Воздух служит фактором передачи так называемой капельной инфекции, т.е. участвует в механизме передачи возбудителей инфекций дыхательных путей. В воздух возбудители попадают с каплями слизи в огромных количествах при чиханье, кашле и разговоре. Во взвешенном состоянии они находятся в течение нескольких часов и могут переноситься с током воздуха в другие помещения и оседать на окружающих предметах. После высыхания капель слизи и мокроты возбудители попадают в пыль и проникают с вдыхаемым воздухом в организм здорового человека. Таким образом распространяются туберкулез, сибирская язва, туляремия.
Не менее важным фактором передачи возбудителей является вода. В воду возбудители попадают различными путями: при спуске в водоемы сточных вод канализации, с талыми и дождевыми водами, при неправильном устройстве и содержании колодцев, водопое скота, попадании в воду трупов грызунов. Передача инфекции происходит при питье зараженной воды, при использовании ее в хозяйственных нуждах, купании.
Через воду распространяются холера, брюшной тиф, лептоспирозы, вирусный гепатит А, туляремия.
Передача возбудителей через пищевые продукты имеет большое значение, т.к. в них возбудитель не только сохраняется, но и размножается. В пищевые продукты возбудители попадают через грязные руки больного или носителя инфекции, через мух, грызунов, через мясо, молоко и другие продукты от больного животного, при неправильной перевозке, хранении и приготовлении пищевых продуктов. Через молоко и молочные продукты передается бруцеллез, брюшной тиф, дизентерия, туберкулез. Мясо, мясные продукты и рыба играют роль в возникновении пищевых токсикоинфекций, ботулизма. Через овощи и фрукты, хлебобулочные продукты чаще передаются кишечные болезни.
В почву возбудители попадают с выделениями человека и животных, с различными отбросами. Почва является местом обитания и размножения паразитов, созревания яиц некоторых гельминтов. Непосредственно через почву происходит заражение при столбняке, газовой гангрене. Из почвы возбудители попадают на пищевые продукты, в воду и различные объекты в окружении человека.
Живые переносчики возбудителей чаще всего являются биологическими хозяевами возбудителей и реже механическими переносчиками. Живые переносчики, активно перемещаясь, способствуют быстрейшему и наиболее благоприятному для возбудителя переносу его через внешнюю среду.
Инфекционные заболевания — это заболевания, которые возникают в результате проникновения в организм человека патогенных (болезнетворных) микроорганизмов.
Основными возбудителями инфекционных заболеваний являются: прионы, простейшие, бактерии, спирохеты, риккетсии, хламидии, микоплазмы, грибы, вирусы и др. Но большинство инфекционных заболеваний вызываются бактериями и вирусами.
Правда, иногда, простого проникновения в организм патогенного микроорганизма недостаточно, чтобы развилась инфекционная болезнь. Организм человека должен быть восприимчивым к данной инфекции и должен отвечать на внедрение микроба особой реакцией, определяющей клиническую картину болезни и все другие ее проявления. А для того, чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулентностью (ядовитостью; лат. virus — яд), то есть способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Патогенный микроорганизм вступает в сложное биологическое взаимодействие с организмом человека, что приводит к инфекционному процессу, затем — инфекционной болезни.
В человеческом организме на пути проникновения болезнетворных микробов на страже всегда стоят защитные барьеры организма: здоровая кожа, соляная кислота и ферменты желудка, лейкоциты крови (белые кровяные шарики крови), которые захватывают и уничтожают болезнетворных микробов.
Как же действуют патогенные микроорганизмы? Одни патогенные агенты вызывают отравление организма выделяемыми ими в процессе жизнедеятельности экзотоксинами (например, столбняк, дифтерия), а другие просто высвобождают токсины (эндотоксины) при разрушении своих же тел (например, холера, брюшной тиф).
Передача инфекционного агента может осуществляться посредством прямых контактов (горизонтальная передача возбудителя), а также через плаценту от матери к плоду (вертикальная передача возбудителя).
Как правило, каждая инфекционная болезнь имеет своего специфического возбудителя, но, иногда встречаются и исключения, когда у одной болезни может быть несколько возбудителей (сепсис). И, наоборот, когда один возбудитель (стрептококк) вызывает разные болезни (например, ангина, скарлатина, рожа). Ежегодно открываются новые возбудители инфекционных болезней.
1. этиологией (патогенный микроб или его токсины);
2. заразительностью, нередко — наклонностью к широкому эпидемическому распространению;
3. цикличностью течения;
4. формированием иммунитета;
В части случаев они отличаются возможным развитием микробоносительства или хронических форм болезни.
Кроме патогенных микроорганизмов, существуют и такие микроорганизмы, которые обнаруживаются как в окружающей среде, так и в составе нормальной микрофлоры человека. Их называют условно-патогенными микроорганизмами (УПМ). УПМ обычно безвредные для здорового человека. Но у пациентов с иммунодефицитом УПМ могут вызывать эндогенные или экзогенные инфекции после проникновения в органы и ткани, где их существование обычно исключено. Разновидностью эндогенной инфекции является аутоинфекции, возникающие в результате распространения из одного очага организма-хозяина в другой.
Многие возбудители инфекционных заболеваний видны под обычным микроскопом, а иногда их можно увидеть только при увеличении в тысячи раз, через электронный микроскоп.
В развитии инфекционной болезни различают несколько периодов — это инкубационный период, начальный период, разгар болезни и выздоровления. Каждый период имеет свои характерные признаки.
Одной из особенностей инфекционных заболеваний является наличие инкубационного периода.
Инкубационный период — время от момента заражения и до первых клинических проявлений болезни. Разные инфекционные болезни имеют различную длительность этого периода от нескольких часов до месяцев, и даже лет. Для некоторых болезней длительность инкубационного периода строго определена.
[youtube.player]Инфекционный процесс, инфекция (inficio– загрязнять, вносить что-то извне) – это эволюционно сложившиеся взаимодействия восприимчивого человеческого организма и болезнетворного (патогенного) микроорганизма в определенных условиях внешней и социальной среды.
Крайняя степень этого взаимодействия – инфекционная болезнь (совокупность расстройств нормального функционирования организма благодаря биологическим агентам).
Наука инфектология изучает клинические проявления инфекционного процесса.
Эпидемиология изучает проявление инфекции в человеческих коллективах.
Целью эпидемиологии является
· изучение механизма возникновения
· развития эпидемиологического процесса,
· разработка и применение методов предупреждения инфекционных болезней и борьбы с ними.
Характерно для Инфекционных болезней:
· вызываются живыми микроорганизмами
· им свойственна контагиозность (заразность)
· характерен скрытый (инкубационный) – период
· после перенесенной болезни развивается иммунитет (невосприимчивость к повторному заражению тем же возбудителем)
Совместное существование нормальной микрофлоры тела человека и самого человеческого организма никому никакого вреда не приносит.
Многие представители микрофлоры толстого кишечника синтезируют биологически активные вещества, утилизируя питательные субстраты, поступившие в желудочно-кишечный тракт.
Только при паразитизме микроорганизм наносит существенный вред человеческому организму.
Источником инфекции может быть заболевший или инфицированный человек.
Большую роль играет восприимчивость человеческого организма.
Важен механизм передачи возбудителя.
Инфекционные болезни формируют эпидемические очаги.
Эпидемия – это широкое распространение инфекции, значительно превышающее уровень заболеваемости в данной местности.
Пандемия – огромное по уровню и масштабам распространение инфекции.
Любое инфекционное заболевание характеризуется цикличностью течения:
1. Инкубационный период начинается с момента внедрения микроорганизма. В это время происходит адгезия микроорганизма на слизистых оболочках миндалин, дыхательных путей, желудочно-кишечного и мочеполового трактов. В это время больной не представляет опасности для окружающих.
2. В продромальном периоде появляется общая слабость, головная боль, повышение температуры. Происходит колонизация. Возбудитель болезни уже может выделяться во внешнюю среду.
3. В период разгара болезни появляются симптомы, характерные для данной конкретной болезни. Возбудитель интенсивно размножается. Накапливаются токсины и ферменты в большом количестве, поступающие в кровь. Возбудитель активно выделяется из организма больного во внешнюю среду.
4. Период реконвалесценции (выздоровления) – нормализуется функция организма. Прекращается размножение возбудителя. Гибель возбудителя происходит необязательно.
Иногда возбудитель сохраняется в организме, несмотря на клиническое выздоровление. Такое состояние называется микробоносительством.
Заболевание, возникшее после выздоровления вследствие повторного заражения тем же самым возбудителем, называется реинфекцией.
Суперинфекция – заражение происходит в организме до выздоровления.
Рецидив – возврат клинических симптомов болезни без повторного заражения.
Бессимптомная инфекция – инфекция без выраженных симптомов.
При резком снижении защитных сил организма человека (иммунодефицитном состоянии) может развиться эндогенная инфекция, вызываемая нормальной микрофлорой тела человека.
Экзогенная инфекция – проникновение возбудителя в организм человека извне.
Моноинфекция– инфекция, вызванная одним возбудителем.
Микстинфекция– обусловлена несколькими возбудителями.
Патогенность микроорганизма – способность микроорганизмов вызывать инфекционный процесс.
Вирулентность – степень патогенности конкретного штамма возбудителя.
К факторам патогенности бактерий относятся
· Адгезины – микробные белкиповерхностей бактериальной клетки, отвечающие за прилипание (прикреплению) к эпителию слизистых оболочек. Взаимодействие микробов и клеток очень специфично. Одни микроорганизмы колонизируют эпителий желудочно-кишечного тракта, другие – дыхательных путей.
· Капсулы - подавляет начальные этапы защитных реакций организма – распознавание и поглощение.
· Колонизация- способность размножаться на слизистых оболочках ,
· Пенетрация- способность проникать внутрь эпителиальной клетки
· Инвазия – способность возбудителя проникать через слизистые и соединительнотканные барьеры в подлежащие ткани
· Агрессия - способность противостоять механизмам защиты хозяина, подавлять иммунную защиту хозяина.
Токсины (яды) бактерий подразделяют на:
· Экзотоксины – продукты метаболизма грам+ бактерий. Действие экзотоксинов очень специфично. Цитотоксиныблокируют биосинтез белка. Мембранотоксины повышают проницаемость мембраны эритроцитов и лейкоцитов. Эксфолиатины и эритрогенины влияют на процессы взаимодействия клеток между собой и с межклеточным пространством.
· Эндотоксины – метаболиты грам– бактерий. Высвобождаются только после гибели бактериальной клетки. Это липополисахариды. Действие эндотоксинов малоспецифично – интоксикация, слабость, падение артериального давления.
Токсичность (вирулентность) микроорганизмов может быть оценена количественно:
· DLM – dosisletalisminima– минимальное количество микробов или токсина, вызывающее гибель лабораторных животных - 80%
· DCL – dosiscertaletalis – гибель абсолютно всех животных
· LD50 – letalisdosis– гибель 50 % лабораторных животных
· ID – минимальное количество микроорганизмов или токсина, способное вызвать заболевание (например туляремияID – 1-2 КОЕ, брюшной тиф – 10 5 КОЕ, холеры – 10 10 КОЕ
· KOE – колониеобразующая единица ( в 1 мл, 1 гр.), показатель жизнеспособности микроорганизма
Человек имеет обильную микрофлору (биоценоз микроорганизмов) на внешних покровах тела и в полостях.
Большая часть микробов концентрируетсяв желудочно-кишечном тракте, особенно в толстом кишечнике.
В ротовой полости обнаружено до 200 микроорганизмов, их концентрация в слюне составляет 5 млрд КОЕ/мл.В зубном налете – в тысячу раз больше.
На небных миндалинах –
Бактерии полости ртаспособствуют разрушению эмали зубов и развитию кариеса.
Микрофлора желудочно-кишечного тракта в разных отделах имеет свои особенности:
· В глотке и пищеводе – микроорганизмы отсутствуют
· Желудок– кислая среда неблагоприятна для размножения микроорганизмов. Здоровый желудок является местом массовой гибели микроорганизмов. Здесь могут существовать вирусы и кислотоустойчивые бактерии ( лактобактерии, энтеровирусы),дрожжи. При пониженной кислотности в желудке развивается богатая микрофлора (сарцины, бациллы, дрожжи, Helicobacterpylori).
· В 12-перстной кишке, где содержимое ощелачивается секретом поджелудочной железы и желчью, среда более благоприятна для жизнедеятельности микроорганизмов.
· Тонкий кишечникв норме содержит скудную и непостоянную микрофлору.
· В толстой кишкесодержится обильнейшая микрофлора. Человек ежедневно выделяет с эксрементами в среднем около 10 12 бактерий – половина сухой массы фекалий.
Микрофлора кишечника
· обеспечивает газовый состав и кинетическую регуляцию его деятельности, водно-солевой обмен
· продуцирует биологически активные соединения
· обладает детоксицирующей активностью
· обеспечивает продукцию витаминов
· защищает кишечник от колонизации патогенными и условно-патогенными бактериями

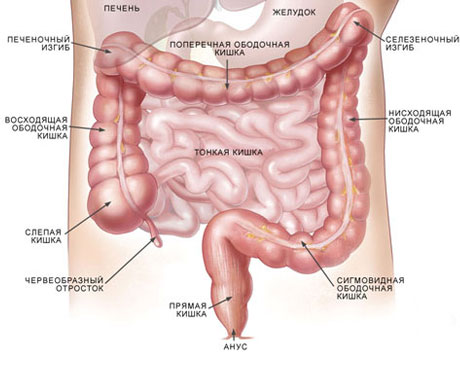
Кишечная стенка в нормальном состоянии практически непроницаема для микроорганизмов. Нарушение целостности кишечной стенки ведет к вторжению бактерий из кишечника в стерильные внутренние ткани и полости тела, в результате чего развиваются тяжелые заболевания часто с летальным (смертельным) исходом.
Различают 4 стадии дисбактериоза:
1. Уменьшение количества лактобактерий
2. Уменьшение количества бифидобактерий
3. Преобладание гемолитических форм бактерий и дрожжевых грибов
4. Преобладание гемолитических форм бактерий и дрожжевых грибов с повышенным содержанием бактерий рода Proteus.
Для коррекции дисбактериоза кишечника широко используются бактерии – антагонисты.Еще И.И. Мечников предложил для борьбы со старением принимать внутрь простоквашу на основе Lactobacillusbulgaricus.
Лекарственные препараты на ОСНОВЕ ЖИВЫХ БАКТЕРИЙ - АНТАГОНИСТОВ, предназначенные для коррекции нормальной микрофлоры, называют эубиотиками (пробиотики).
Эти живые микроорганизмы при естественном способе введения оказывают благоприятное влияние на физиологические функции нашего организма через оптимизацию его микроэкологического статуса.
Пробиотики – это химические соединения, в основном природного происхождения, включение которых в пищевой рацион способствует накоплению определенных групп микроорганизмов.
К пробиотикам относят:
Они предназначены для стимуляции роста лакто- и бифидофлоры.
Пробиотики получают на основе :
· Бифидобактерий– бифидумбактерин, бификол
· Лактобактерий – лактобактерин, ацилактат, аципол
· Споровых бактерий – биоспорин, бактисубтил
· Реже на основе условно-патогенных кишечных палочек – биофлор
Широкое распространение получили симбиотики – препараты, сочетающие несколько пробиотиков, например ЛИНЕКС– препарат на основе L.acidophilus, B.infantis, S.faecium, ,и пробиотиков - БИФИФОРМ, ЛАМИНОЛАКТ.
В настоящее время все эти продукты, согласно ГОСТ Р 52349-05, можно отнести к функциональным пищевым продуктам, которые занимают место между лекарствами и обычными пищевыми продуктами.
[youtube.player]Читайте также:


