Я вылечила все инфекции по гинекологии
Женское здоровье — деликатная тема: даже легкий недуг способен лишить покоя представительницу прекрасного пола. Женщины редко говорят о гинекологических заболеваниях даже с близкими людьми и, к сожалению, при появлении тех или иных тревожных симптомов нередко избегают посещения врача: мешают чувство неловкости и страх услышать тревожный диагноз. Между тем, вопреки стереотипам, распространенные болезни половой сферы на настоящем этапе развития медицины прекрасно лечатся, не осложняя дальнейшую жизнь пациентки.
Виды гинекологических заболеваний
По данным статистических исследований, до 60% женщин репродуктивного возраста страдают гинекологическими болезнями, однако эксперты предполагают, что в действительности этот процент значительно выше. К распространенным заболеваниям данной группы относятся воспалительные процессы матки и придатков, нарушение менструального цикла и эндометриоз. Нередки среди посетительниц гинекологических кабинетов и инфекции половых путей, причем в ряде случаев речь идет о запущенных вялотекущих болезнях, приобретенных много лет назад.
Причина столь пугающей ситуации — вовсе не половая распущенность. Врачи сетуют на повсеместное ухудшение здоровья населения в целом, а образ жизни активной современной женщины — с бесконечными стрессами, переработками, а зачастую и неадекватными физическими нагрузками лишь усугубляет эту ситуацию.
Заболевания женской половой сферы можно разделить на следующие группы:
Причиной неприятных симптомов и нарушения репродуктивной функции у женщин становятся инфекции, передаваемые половым путем: хламидиоз, трихомониаз, гонорея, кандидоз и другие. Как правило, они протекают в скрытой форме, поэтому так важно регулярно посещать гинеколога, сдавая мазок на микроскопическое исследование.
Нарушение работы желез внутренней секреции — гипофиза, надпочечников, яичников и других — способны сказаться на способности женщины к зачатию, качестве ее сексуальной жизни и даже на внешнем облике. Такие заболевания могут быть как врожденными (например, наследственный андрогенитальный синдром), так и приобретенными (синдром поликистозных яичников, гиперпролактинемия). В последнее время к этой группе все чаще относят ожирение, которое само по себе может привести к нарушению менструального цикла и бесплодию.
Доброкачественные и злокачественные опухоли диагностируются у женщин как молодого, так и преклонного возраста. К этой же группе относят видоизменения шейки матки: в том числе и ее эктопию. Сама по себе опухоль — даже злокачественная — еще не приговор, но важно не упустить ее выявление на максимально ранней стадии. Это — еще один аргумент в пользу регулярного профилактического осмотра у гинеколога, особенно для пациенток с отягощенной наследственностью по раку яичников, тела и шейки матки.
Обычно непорядок в половой сфере можно заподозрить по одному из следующих симптомов:
- Патологические : бурые, молочно-белые, желтоватые, пенистые, гнойные, с неприятным или необычным запахом выделения из влагалища — всегда являются поводом для беспокойства. Если вы заметили на нижнем белье странные по характеру выделения, а также в случае полного отсутствия любого отделяемого, кроме менструальной крови, в течение цикла (синдром сухого влагалища) — запишитесь на консультацию к гинекологу.
- Зуд отмечается при различных патологиях женской половой сферы. В сочетании с обильными белыми выделениями этот симптом возникает при молочнице (кандидозе влагалища).
Как уже было сказано, современная гинекология предоставляет обширные возможности по лечению заболеваний мочеполовой системы, в том числе и тяжелых патологий, влияющих на общее состояние больной.
Базовым элементом любой терапии является назначение медикаментов, однако в дополнение к ним пациентке могут предложить пройти физиотерапевтическое лечение или — сделать операцию.
Фармацевтические препараты в гинекологии назначаются в виде таблеток и капсул, суппозиториев, инъекций, мазей и других лекарственных форм. В зависимости от характера проблемы врач пропишет пациентке следующие группы лекарств:
- Нестероидные противовоспалительные средства (НПВС) — ибупрофен, диклофенак, индаметацин и другие — назначаются для снятия воспалительных явлений при инфекциях мочеполовой сферы, а также в качестве обезболивающих препаратов при болезненных менструациях.
- Антибиотики, антисептики, противогрибковые и противовирусные препараты помогают в лечении инфекционных гинекологических заболеваний, а также их последствий. К примеру, в комплексной терапии остроконечных кондилом всегда назначаются противовирусные средства, уничтожающие возбудитель болезни — вирус папилломы человека (ВПЧ).
- Гормональные препараты служат как для лечения эндокринных расстройств в гинекологии, так и в качестве мощных противовоспалительных средств (стероидные гормоны), которые препятствуют образованию спаек в брюшной полости при диагностических и хирургических манипуляциях. Кроме того, комбинированные оральные контрацептивы на основе синтетических гормонов подбираются для предотвращения нежелательной беременности, а ряд лекарственных средств гормонального ряда используется в лечении бесплодия.
- Витаминные препараты часто назначают женщинам как вспомогательное средство, способствующее восстановлению организма при различных гинекологических заболеваниях. Также врач может выписать пациентке лекарства, нормализующие уровень железа в организме — это может потребоваться после хронической кровопотери (например, при обильных продолжительных месячных).
Применение аппаратной физиотерапии занимает важное место в арсенале каждой авторитетной гинекологической клиники. В некоторых случаях эти методы позволяют избежать хирургического лечения некоторых заболеваний половых органов у женщин.
Бояться хирургического вмешательства при гинекологических заболеваниях не стоит: большинство манипуляций на половых органах проводится лапароскопически — через проколы в передней брюшной стенке и стенке влагалища. Такой подход не требует длительного восстановительного периода и не оставляет грубых эстетических дефектов на теле пациентки.
Предотвращение заболеваний мочеполовой сферы — всегда эффективнее любых лечебных мероприятий. Поэтому врачи рекомендуют женщинам со всей серьезностью подходить к профилактике гинекологической патологии. Советы просты — непременно использовать барьерный метод контрацепции (это убережет и от инфекций, и от нежелательной беременности, и от последующего аборта), одеваться по погоде, беречься от стрессов и аккуратно подходить к диетам, разработанным для похудения.
Мужчины могут быть носителями инфекций сами того не подозревая. У женщин признаки наличия инфекции проявляются быстрее, но многие дамы долгое время не придают особого значения изменению цвета и запаха выделений, и обращаются к гинекологу только когда инфекция уже переходит в запущенную стадию. Обычно инфицирование происходит половым путем. Рассмотрим возбудителей инфекций, а также симптомы и способы лечения более подробно.
Какие бывают гинекологические инфекции?
Гинекологическая инфекция возникает на фоне проникновения чужеродного микроорганизма, то есть возбудителя болезни.
Далее происходит взаимодействие между микробом и организмом, после чего бактерии начинают размножаться, вызывая воспалительный процесс.

В гинекологии существуют такие инфекции:
Возбудитель – Neisseria gonorrhoeae – гонококк. Путь передачи – половой. В очень и очень редких случаях заражение происходит бытовым способом. Дело в том, что данный возбудитель утрачивает жизнеспособность вне человеческого организма.
После инфицирования поражается шейка матки, мочеиспускательный канал, прямая кишка. Особенности симптоматики – гнойные выделения желтоватого или зеленоватого оттенка из мочеполовых путей, зуд и жжение в уретре после полового акта и во время мочеиспускания (особенно, утром после сна). Но часто признаки вовсе отсутствуют. Если своевременно не лечить гонорею, развиваются различные заболевания мочевыводящих путей. Также возможно бесплодие на фоне образования спаек в маточных трубах и воспаления тканей матки.
Возбудитель – Chlamydia trachomatis – хламидии. Способ передачи – половой (заражение происходит и при анальном сношении). Так же, как и в предыдущем случае, бытовое заражение маловероятно. Хламидии поражают матку, уретру, прямую кишку. Симптоматика вялая, поэтому многие даже не подозревают о протекании болезни. Среди осложнений можно отметить воспалительные процессы в мочеполовых органах. Это не только острый или хронический цистит или уретрит, но и сальпингит, эндометриоз и прочие заболевания, приводящие к бесплодию.
Возбудители – Mycoplasma genitalium и mycoplasma hominis – микоплазмы. Передаются половым способом. Для этих микробактерий благоприятной средой считается слизистая оболочка ротовой полости, мочеполовых органов, гортани. Признаки отсутствуют, поэтому обнаруживается патология случайно после диагностики ПЦР. Осложнения – пиелонефрит, вагиноз бактериальной формы, воспалительные процессы в матке и придатках.
Возбудители – Ureaplasma urealyticum и ureaplasma parvum – уреаплазма. Путь передачи – половой. Микробактерии обитают в слизистых оболочках половых органов. Течение болезни бессимптомное. При отсутствии адекватного лечения возникают осложнения в виде воспалительных процессов, бесплодия. Особенно опасно заражение при беременности, так как возможен выкидыш или инфицирование плода.
Возбудитель – Trichomonas vaginalis – трихомонада. Передается только половым способом. Однако существует риск заражения при оральном и анальном сексе, посредством влажных предметов. Бактерия предпочитает влажную среду, поэтому может несколько часов оставаться на полотенце.
Особенности симптомов: боль при половом контакте и во время мочеиспускания, раздраженность и покраснение половых органов. Выделения желтого и зеленого цвета, пенистой структуры, с неприятным запахом. Болезнь опасна во время беременности, так как чаще всего приводит к преждевременным родам. Среди осложнений можно отметить эрозийное поражение.
6. Герпес генитальный.
Возбудитель – вирус простого герпеса 2 типа. Герпес на губах не может стать причиной высыпаний на половых органах. Путь передачи генитального герпеса – половой, анальный. Отличительные симптомы – на коже гениталий образуются пузырьки с жидкостью. В дальнейшем они лопаются, образуя язвочки.
Заболевание до конца неизлечимо, возможен рецидив, который проявляется не так остро, как при первичном заражении. Самые опасные последствия болезни возникают при первичном инфицировании генитальным герпесом во время беременности.
7. Вагиноз бактериальный (другое название патологии – гарднереллез).
Возбудитель – Gardnerella vaginalis. Заражение исключено половым путем, потому что данное заболевание возникает на фоне нарушенной микрофлоры во влагалище. Если говорить простыми словами, то когда во влагалище женщины уменьшается количество полезных бактерий, тогда гарднереллы начинают активно размножаться.

Факторы для развития болезни:
- смена полового партнера;
- частое спринцевание;
- прием антибиотиков;
- использование некоторых контрацептивов.
Проявляется патология в виде белых или серых выделений, неприятного запаха. Осложнения – воспалительные процессы, приводящие к бесплодию или смерти плода.
8. Кандидоз (другое название болезни – молочница).
Возбудитель – грибок Candida. Возникает патология на фоне ослабления иммунитета. Чаще всего это связано с приемом антибактериальных препаратов, беременностью, частыми простудами, сахарным диабетом и т. д. Молочница передается при половом контакте. Особенности проявлений: творожистость белых выделений из влагалища, зуд и жжение в половых органах, болевой синдром при мочеиспускании. К опасным осложнениям не приводит.
Возбудитель – цитомегаловирус. Заражение происходит посредством полового контакта, поцелуя. Но можно инфицироваться и бытовым способом, преимущественно через слюни. Например, во время еды с одной ложки. Симптомы слабо выражены или отсутствуют вовсе.
Возбудители: больше 100 штаммов, но в гинекологии только № 6, 11, 16, 18, 31, 33, 35. Течение заболевания практически бессимптомное, поэтому обнаруживается патология крайне редко. Болезни: остроконечная кондилома, онкологические новообразования в шейке матки, влагалище, анальном отверстии, кожном покрове.
Способы заражения и виды инфекций
Итак, возбудители могут передаваться такими способами:
- посредством любого полового контакта;
- через кровь (во время переливания крови, инъекций, стоматологических процедур, маникюра при несоблюдении стерильности);
- трансмиссивно – через укусы насекомых;
- орально-фекально или вагинально-фекально – посредством анального секса и/или пренебрежения правил личной гигиены;
- воздушно-капельно;
- через воду;
- контактно (рукопожатия и пр.);
- через бытовые предметы.
Гинекологические инфекции подразделяют на такие виды:
- Венерическая форма характеризуется заболеваниями половых органов, которые передаются преимущественно через половой контакт. Это такие патологии, как сифилис, гонорея, шанкр, лимфогранулематоз. Заражение происходит исключительно от человека.
- ЗППП, то есть заболевания, передающиеся половым путем. Но это вовсе не означает, что нельзя заразиться другими способами. Инфицирование может происходить и посредством крови. Заболевания: ВИЧ, СПИД, гепатит В.
- Болезни, возникающие на фоне инфицирования бактериями, которые находятся в других внутренних органах. Способ передачи любой: проникновение в половые органы из других органов (дыхательная система, желудочно-кишечный тракт и пр.), половой путь, грязные руки и т. д. Заболевания: эндометрит, кольпит.

Симптомы
- выделения из влагалища или полового члена;
- боль внизу живота, промежности, половых органах;
- специфичность запаха;
- изменение структуры выделений;
- образование пузырьков;
- жжение и зуд;
- дискомфорт при половом акте;
- боль во время мочеиспускания.
Возможные осложнения и последствия
Осложнения и последствия каждого заболевания разные, но есть и общие:
- расстройства психоэмоционального фона;
- понижение качества интимной жизни;
- развитие заболеваний хронического характера;
- бесплодие;
- выкидыши, смерть плода;
- эрозии и язвы;
- переход инфекции на другие внутренние системы;
- развитие раковых образований.
В этом видеоролике описаны возможные последствия гинекологических инфекций, если не заниматься их лечением, а также рассказано, как и почему они могут привести к бесплодию.
Диагностика
Обязательные диагностические мероприятия:
- Бактериоскопическое обследование предполагает забор мазка на флору. Делает это гинеколог. Данный вид диагностики позволяет определить уровень лейкоцитов, а он при воспалительных процессах всегда повышен.
- Расширенное исследование включает в себя соскоб, посев бактериальный и ПЦР. Посев определяет чувствительность к антибиотикам, соскоб, ИФА и ПЦР выявляют возбудителя. Раковые клетки обнаруживают при помощи теста по Папаниколау.
- В некоторых случаях проводится биопсия – берут образцы тканей из влагалища или шейки матки.
- Анализы крови нужны для определения возбудителя и статуса иммунитета на момент болезни.
Лечение традиционными способами
При гинекологическом инфицировании всегда применяется основная схема лечения – антибактериальная, то есть используются антибиотики, подавляющие возбудитель. Врач обязательно назначает и вспомогательные препараты, которые нейтрализуют негативное влияние антибиотиков, предупреждают развитие осложнений, устраняют симптомы и поддерживают организм.
Медикаменты принимаются внутрь в виде таблеток, вводятся инъекционно и применяются наружно. Наружные средства и суппозиторные свечи направлены только на купирование боли, зуда, жжения и прочих проявлений.
Как выглядит медикаментозная терапия:
- Антибиотики назначаются в зависимости от заболевания и вида возбудителя. Если выявлен бактериальный вагиноз, используются антибиотики с метронидазолом или клиндамицином. Это может быть Клеоцин или Флагил. При кандидозе применяется противогрибковая терапия: Дифлюкан, Монистат, Споранокс и Флуконазол. Если дрожжевое инфицирование, то предпочтение отдают препарату Клотримазол. Могут быть назначены нистатиновые лекарства (Микостатин), а также Виферон, Макмирор, Тержинан, Нистатин, Генферон, Полижинакс, Ацикловир, Бетадин, Йодоксид. Универсальным считается Гексикон. Для каждого возбудителя существует определенный препарат, назначением которого занимается исключительно лечащий доктор.
- На фоне приема антибиотиков, зачастую, возникает дисбактериоз влагалища. В этом случае используются соответствующие средства.
- Если есть воспалительный процесс, назначается противовоспалительная терапия.
- Укрепить иммунную систему позволяют иммуномодуляторы и витаминные премиксы.
- При необходимости проводится коррекция гормонального фона.
Минимальный курс терапии составляет 3 дня, максимальный – 15-20 суток. Если есть рецидивы, врач назначит дополнительное лечение вагинальными свечами, которое длится 5-6 месяцев.
Нельзя в период лечения употреблять алкогольные напитки, есть сладости, так как данные продукты создают благоприятную среду практически для всех возбудителей.

Народные средства
Дополнительно можно использовать рецепты народной медицины:
- В качестве антибиотика используется прополис. В домашних условиях можно сделать настойку. Измельчите 50 грамм продукта, залейте прополис чистой водой в объеме 50-70 мл и поставьте на медленный огонь. Температура воды не должна превышать 80-ти градусов, поэтому настойка должна томиться. Время приготовления – 60 минут. После остывания процедите жидкость и перелейте в бутылку. Оставьте на 3 дня и затем снова отцедите осадок. Принимать ежедневно в дозировке, назначенной доктором.
- При вагинозе сделайте лимонный отвар. Очистите лимон от цедры, которая и будет использоваться для средства. Измельчите лимонную кожуру и всыпьте в термос. Добавьте туда же 20 грамм сухого тысячелистника. Отдельно сделайте отвар из шиповника по стандартному рецепту. Кипящий отвар залейте в термос и оставьте на несколько часов. Принимать ежедневно по половине стакана.
- Полезно делать спринцевание отваром из молока и чеснока. На 0,5 литра молока подготовьте небольшую головку овоща – очищенного и измельченного. Поставьте на огонь и варите 7 минут. Когда жидкость остынет, можно спринцеваться.
- Подмываться полезно обычным хозяйственным мылом (коричневым) и содовым раствором.
- При инфицировании нужно каждый день употреблять чеснок.
- Можно сделать и чесночные свечи. Очистите чеснок и очень мелко измельчите, заверните получившуюся массу в марлю, формируя тампон. Вставьте во влагалище на 2 часа.
- Делайте спринцевания отварами из календулы и аптечной ромашки.
Меры профилактики
- Не меняйте часто половых партнеров.
- Соблюдайте меры гигиены.
- Откажитесь от средств гигиены, содержащих отдушки для ароматизации.
- Пользуйтесь только стерильными прокладками и тампонами.
- Если у Вас нет проблем с гинекологическими органами, не нужно излишний раз делать спринцевание. Дело в том, что это приводит к вымыванию полезных бактерий из влагалища, что нарушает микрофлору. А ведь многие бактерии начинают размножаться именно в таких условиях.
- Не надевайте на себя нижнее белье, которое Вы только что купили. Обязательно тщательно выстирайте его.
- При использовании интимных игрушек следите за их дезинфекцией.
- Мокрый купальник носить тоже вредно, так как есть бактерии, для которых влажная среда обитания является основной.
Вы узнали о самых распространенных гинекологических инфекциях, методах диагностики и лечения, их последствиях. Поэтому лучше придерживаться профилактических правил, чем потом избавляться от осложнений. После появления любого признака, незамедлительно отправляйтесь к гинекологу. Только ранняя диагностика позволит избежать бесплодия.


Помню: я в восьмом классе придерживалась немного неформального стиля одежды, на ногах кеды, и не важно, что зима на дворе. Уж очень я любила свои кеды, и шлепала в резиновой подошве по снегу и дождю, и ноги часто промокали. Наказы беречь свое здоровье я благополучно игнорировала, считая, что эти байки про "застудишься" не про меня.
И вот однажды начал болеть низ живота. На УЗИ выявили кисту яичника. И хотя в этом нет ничего катастрофического, я одновременно расстроилась и призадумалась: оказывается, ноги таки надо держать в тепле! Не стану утверждать, что именно этот случай явился причиной всех моих последующих "женских" бед, но именно тогда я поняла, что с этим делом шутки плохи.
Кисту я быстро вылечила, и вроде все утихло. Я повзрослела, перестала халатно относиться к своему организму, и до поры до времени все было хорошо. А именно, до начала половой жизни. Тут-то всё и началось.
Самое яркое впечатление от первого секса - жуткий цистит. Как мне потом сказала гинеколог - дефлорационный (когда рвется плева, открывается доступ микробам). Мучилась я жутко: постоянные тянущие боли, желание бегать в туалет, кровь в моче. Благо, с началом приема Фурадонина и обильного питья настоя толокнянки, симптомы начали исчезать на глазах. Я думала, раз цистит связан с потерей невинности, то вылечившись в этот раз, я не столкнусь с ним больше. Как же я ошибалась. После каждого секса история повторялась, об удовольствии не шло и речи. Хотя все правила гигиены соблюдались. Мы с мужем проверились, сдали мазок и анализы, никаких инфекций у нас не нашли. Врач объясняла это тем, что наши флоры "притираются" друг к другу. Дошло до абсурда: после каждого ПА я пила таблетки для профилактики. Появился страх перед близостью, вызванный кучей неприятных ощущений. Я стала частым гостем кабинета УЗИ и гинеколога. Постоянно выявляли воспаление яичников, кисту то правого, то левого. Они легко поддавались лечению, но вскоре появлялись вновь. Мне выписывали самые разные препараты, от банальных антибиотиков до дорогущих препаратов. Эффект если и был, то едва заметный и недолговременный. Проходила не раз курсы физиотерапии на низ живота, но казалось, что мой организм не воспринимает никакое лечение. В итоге мне поставили диагноз хронический цистит, оофорит и даже пиелонефрит. Появились также проблемы с почками. Будучи натурой тонкой и впечатлительной, я впала в еще большее отчаяние. Казалось, выхода нет. Радость от секса мне не светит, да и репродуктивное здоровье под угрозой - так я себя накручивала. Последней каплей стал менструальный сбой, который довел меня до чистки матки - там скопились сгустки, и кровь не останавливалась больше двух недель. Наркоз, операция, осложнения, снова воспаление, жидкость в малом тазу. Я была в депрессии, что за напасть на меня свалилась и будет ли край. Не обошлось в моей истории и без неграмотных врачей. Оперирующий гинеколог сказала, что это был выкидыш, хотя по результатам анализа тканей позже выяснилось, что это не так. Она же потом порекомендовала мне на полпути (!) бросить препарат, который мне незадолго до этого назначили для стабилизации цикла, и перейти на другие таблетки! Это привело к еще большим проблемам. Каждый вечер у меня поднималась температура до 37,5. Казалось, это конец.
Далее, мой врач порекомендовал пропить 6 месяцев таблетки для восстановления цикла. Я начала пить, постепенно отвлекаясь на другие дела и стараясь не зацикливаться на здоровье. Со временем мне стало лучше. Примерно через 2 месяца приема, мне удалось выйти на контакт с нашей знакомой - гинекологом из Германии. Я рассказала ей всю ситуацию. Подивившись допущенным ошибкам, она посоветовала продолжит лечение, но главное - настрой. Женский организм очень чуткий к настроению, и апатия усугубляет болезни, а радость врачует. Банально, но психологическое состояние, в которое я себя вогнала, не без помощи пугающих страшными последствиями врачей, не давало мне излечиться. В Европе взгляд на многие медицинские вещи совершенно иной. Многие симптомы, которые у нас считаются чуть ли не приговором, у них даже не причисляются к отклонениям. Эта женщина объяснила мне наглядно, что женская половая система устроена в принципе очень просто и понятно, причин для паники нет. "Сожми кулак, переверни его кверху, и увидишь, что между согнутыми пальцами и основанием ладошки образовалась как бы ямка. Примерно такая же выемка есть и в районе матки, и там по любому поводу может скапливаться жидкость - физиология такая. От любого всплеска гормонов. Не стоит сразу паниковать при фразе жидкость в малом тазу".
Таких моментов в нашем разговоре было много - она подробно объясняла мне причину тех или иных явлений, от которых я раньше приходила в ужас, и я выдыхала с облегчением: вот оно как, оказывается! Постепенно я успокоилась. Она настоятельно рекомендовала выработать привычку радоваться каждому дню и не переживать попусту, заняться йогой, плаванием или чем-то другим, приводящим в порядок тело и душу. Обрести гармонию с собой.
Не путайте, пожалуйста, с халатностью. Где требовалось, она давала мне рекомендации к лечению. Но подход у них комплексный, прежде всего - душевное состояние человека, а лекарства только тогда, когда причина кроется действительно в физическом. А наши многие врачи почему-то любят напугать, да так, что девчонки в слезах из кабинета выходят. Конечно, бывают серьезные случаи, когда требуется неотложное вмешательство, но гипердиагностика у нас имеет место, и еще какое!
Подводя итог, скажу, что с циклом мне очень помог один препарат, месячные стали как часы "работать". Циститы прошли, воспаление тоже. Шаг за шагом я начала познавать всю прелесть близости с любым мужчиной. И второй, самый важный момент - настрой на позитив. Не стоит фокусироваться на болезни. Тем более если уже испробовано все, и ничего не помогает, скорее всего причина в голове.
Я написала этот пост для тех, кто находится в аналогичной ситуации. Когда я мучилась и не понимала, почему эти вечные проблемы по-женски происходят со мной, перечитывала весь интернет в поисках ответа и способах лечения, а подруги рассказывали о "классном сексе", мне хотелось плакать, потому что казалось, я одна такая в этом мире. Не созданная для секса и женского счастья - так я думала о себе. Теперь все изменилось, я забыла бесконечные воспаления как страшный сон, а скоро у нас в семье будет пополнение!
Самое главное в лечении скрытых инфекций у женщин – обязательное одновременное лечение всех половых партнеров.
На период лечения контакты необходимо полностью исключить.
В зависимости от симптомов скрытых инфекций у женщин, признаков инфекции, длительности заболевания, обнаруженных возбудителей, лечение должно быть индивидуальным.

Комплексный подход включает применение в схеме лечения:
- Антибиотиков
- Антисептиков
- Иммунных препаратов
- Гормонов
- Противовоспалительных
- Противоаллергических
- Фитолечения
- Физиотерапии
Лечение инфекций нижнего отдела женских половых органов состоит из двух последовательных этапов:
- Создание оптимальных условий среды влагалища, коррекцию местного и общего иммунитета, эндокринного статуса
- Восстановления нормального бактериального и химического состава секрета влагалища


О том как проходит лечение
половых инфекций у женщин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. |
Инстилляции влагалища
Первый курс лечения
Начинается с инстилляций влагалища 2-3% раствором молочной или борной кислоты 1 раз в день.

Далее целесообразно назначать тампоны с метронидазолом, овестимом, аскорбиновой и молочной кислотами.
По необходимости (наличие зуда, жжения, болей) в состав включаются ментол, анастезин, новокаин.
Тампоны следует применять 1-2 раза в сутки на 2-3 часа.
Длительность первого курса составляет 7-10 дней.
Инстилляции влагалища молочной кислотой являются наиболее приемлемыми. Благодаря этому нормализуется (уменьшается) рН.
Этим создаются неблагоприятные условия для размножения возбудителей ЗППП.
У женщин старшей возрастной группы при ЗППП влагалища целесообразно проводить заместительную гормональную терапию (овестин, ливиал, климонорм).
Второй этап лечения
Предусматривает восстановление бактериального и химического состава влагалища.
С этой целью применяются:
- Лактобактерин
- Ациалкт
- Бифидумбактерин
- Бифидин

Все эти препараты применяются внутрь влагалища 1-2 раза в сутки 7-10 дней.
Для этого используются тампоны, смоченные вышеуказанными растворами.
Вводится тампон на 2-3 часа.
Кроме отмеченного, местные терапевтические мероприятия включают применение:
- Антисептиков
- Присыпок антибиотиками в виде порошка
- Влагалищных таблеток и свечей
- Мазей и кремов, содержащих антибактериальные препараты
К местному лечению относится также проведение физиотерапевтических процедур:
- Облучение гелий-неоновым лазером
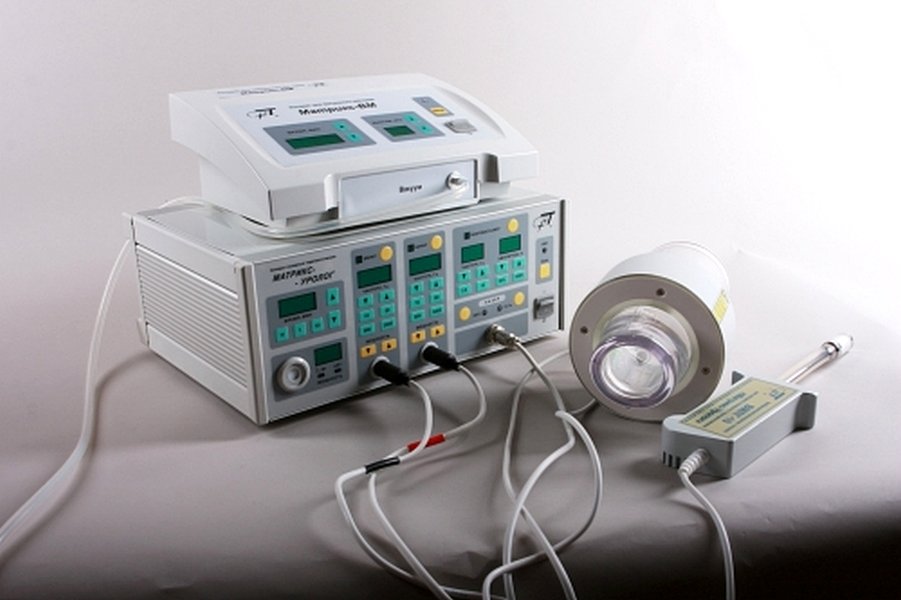
- Ультрафиолетовое облучение влагалища
- Ультразвук с антисептическими растворами
Важное место отводится противовоспалительной терапии .
С этой целью используются нестероидные противовоспалительные средства:
Общая терапия (таблетки, уколы, капельницы) зависит от вида возбудителя и состояния организма.
Эти препараты указаны в разделе по лечению каждой из инфекций.
Если у ВАС обнаружили любое из Заболеваний Передаваемых Половым Путем (ЗППП), обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы .
Читайте также:


