Язвенная болезнь инфекционное заболевание
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через: |
- слюну (при поцелуе)
- грязную посуду
- пищу зараженную воду
- плохо простерилизованные медицинские инструменты (например, фиброгастроскоп)
- от матери к плоду
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе , возникающее после еды;
- быстрое насыщение ;
- ощущение вздутия живота .
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 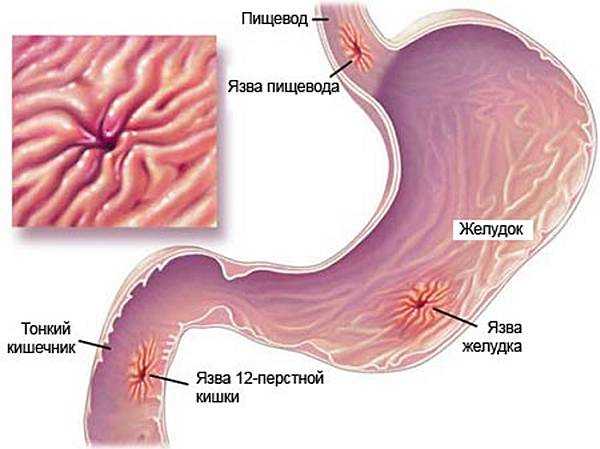
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н + /К + -АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е 1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
- слизистые супы из круп (овсяная, манная, рисовая)
- нежирные сорта мяса (индюшатина, курятина, телятина) без кожи и фасций, рыбу
- жидкие протертые каши
- сливки, творог
- яйца всмятку, омлет на пару
- сливочное масло
- кисели, протертые пюре, муссы, компоты из фруктов и ягод
- мед
- хлеб и хлебобулочные изделия
- некоторые овощи и фрукты – капуста, бобовые, помидоры, редька, крыжовник, финики, цитрусовые и так далее
- соусы, пряности
- консервы
- чай, какао, кофе
- мясные бульоны
- алкоголь
- жареное, копченое, соленое, острое
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.

Воспаление слизистой оболочки желудка, которое проявляется повышенной продукцией соляной кислоты, в ряде случаев сопровождается возникновением дефектов эпителия. Такое состояние называют — язвенная болезнь желудка (ЯБЖ). Патология относится к нарушениям, требующим своевременной диагностики и лечения. Опасения врачей обусловлены особенностями течения патологии и частым возникновением осложнений. Поэтому возникновение симптомов у взрослых, характерных для ЯБЖ, является сигналом пациенту для немедленного обращения к гастроэнтерологу.
Оглавление
Что такое язвенная болезнь
Хронические нарушения со стороны ЖКТ в большинстве случаев носят циклический характер. Обострение отмечается осенью и весной. Учитывая большое количество негативных внешних и внутренних факторов, люди часто страдают гастритом, гастродуоденитом и другими воспалительными состояниями пищеварительного тракта.

Язвенная болезнь желудка — это патология, когда на внутренней поверхности органа периодически появляются дефекты. Язвы могут локализоваться и в двенадцатиперстной кишке, чаще в луковице. Деструктивным изменениям подвергаются слизистый и подслизистый слои под действием пепсина, соляной кислоты и желчи. Агрессивное действие желудочного сока провоцирует трофические изменения и функциональные нарушения.
Этиологические факторы не только провоцируют развитие патологии, но и влияют на патогенез. Главной причиной возникновения язв считают инфицирование Helicobacter pylori. Возбудитель продуцирует ферменты, которые изменяют рН и вызывают воспалительный процесс. В некоторых зонах образуются очаги повреждения эпителия с участками некроза.

Этиология язвенной болезни включает другие причины. Они являются неблагоприятными факторами большинства воспалительных состояний ЖКТ. Поэтому существует понятие кислотозависимых заболеваний, которые имеют схожую клинику и подходы к лечению. Спровоцировать появление пептических язв могут:
- некоторые лекарственные средства, которые принимают длительное время — нестероидные препараты, гормональные вещества;
- употребление напитков, содержащих алкоголь, большое количество кофеина;
- частые стрессы, эмоциональные негативные реакции, чувство тревоги, депрессия;
- травмы и ожоги, вызывающие шоковые состояния;
- изменение характера питания, сопровождающееся употреблением острых, жареных, копченых блюд, продуктов с синтетическими и другими вредными добавками, нарушение режима приема пищи;
- увеличение количества сладких продуктов в рационе, что провоцирует избыток инсулина и соляной кислоты;
- наличие редких видов патологии, таких как лимфома, болезнь Крона, сифилис, туберкулез, ВИЧ;
- распространение злокачественных новообразований на желудок с соседних органов;
- генетическая предрасположенность к возникновению язвы — повышенное количество париетальных клеток врожденного генеза;
- недостаток р2-макроглобулина, альфа-1-антитрипсина, гликозамина, фукопрротеидов — соединений, которые выполняют защитную функцию эпителия.
При возникновении неблагоприятных симптомов, врач в первую очередь выясняет причины патологии. Затем он оценивает факторы риска язвенной болезни. Это необходимо для того, чтобы определиться, как правильно лечить пациента. К ним относятся:
- перенесенные пептические язвы в анамнезе;
- возникновение осложнений в виде желудочного кровотечения;
- возраст старше 60 лет;
- прием нескольких нестероидных противовоспалительных средств в одно время или одного в максимальной дозе;
- одномоментное назначение гормонов и антикоагулянтов;
- пациенты с группой крови 0(I).
Основная теория патогенеза говорит о возникновении заболевания на фоне инфицирования Helicobacter pylori. Бактерия вызывает дисбаланс секреторных компонентов. Возбудитель, продуцируя уреазу, ощелачивает среду. В ответ клетки желудка вырабатывают ферменты и соляную кислоту. В некоторых местах избыток агрессивных факторов приводит к образованию пептических язв, что проявляется соответствующей клиникой. Такой механизм развития характерен для 38 % всех случаев этого вида патологии.

Патогенез язвенной болезни желудка у остальных больных обусловлен воздействием экзогенных и эндогенных причин. В этом случае факторы риска играют ключевую роль в развитии воспалительного процесса. У пациентов с лабильным психоэмоциональным статусом преобладает влияние парасимпатической нервной системы, что увеличивает вероятность возникновения заболевания.
Чтобы правильно установить диагноз, гастроэнтерологи рассматривают патологию согласно нескольким критериям. ВОЗ руководствуется расширенной схемой.
Классификация язвенной болезни по Мазурину с дополнениями отражена в таблице 1.
Таблица 1. Классификация
| Признаки | Варианты |
| Локализация (по Джонсону) | I тип — медиогастральная (малой кривизны желудка);
III тип — препилорического отдела желудка; IV тип — кардиального отдела желудка |
| По течению | Впервые выявленная;
Редко рецидивирующая (с ремиссией более 3 лет); Часто рецидивирующая (с ремиссией менее 3 лет): Непрерывно-рецидивирующая (с ремиссией менее 12 месяцев) |
| По фазе | Обострение
функциональная |
| Эндоскопическая стадия | I — свежая язва;
II — начало эпителизации; III — заживление язвы (без образования рубца, с формированием рубца); IV — клинико-эндоскопическая ремиссия |
| По тяжести | Легкая
Тяжелая |
| По наличию Helicobacter pylori | Позитивная
Негативная |
| По размеру дефектов | Малые — до 5 мм
Средние — 5-10 мм Большие — 11-29 мм Гигантские — свыше 30 мм — для язв желудка, более 20 мм — для язв ДПК |
| По наличию осложнений | Кровотечение
Малигнизация |
Симптомы
Симптоматика заболевания у большинства пациентов имеет типичную картину. В редких случаях имеет место стертая или атипичная клиника. Признаки зависят от места локализации дефектов, их количества, степени деструкции тканей. При возникновении язвы необходимо как можно быстрее назначить лечение, учитывая высокую вероятность развития неблагоприятных последствий.

Следует насторожиться, если отмечаются характерные симптомы язвенной болезни желудка:
- Боли в ночной период или перед едой, когда человек голоден — основная черта. Если очаги находятся в желудке, то дискомфорт возникает через четверть часа после еды. Поэтому можно дифференцировать их с язвами в ДПК, когда неприятные ощущения появляются через 1, 5-2 часа и иррадиируют в область грудины и лопатку.
- Изжога, нарастающая ночью или в утренние часы.
- Рвота с примесью кислого, которая может быть даже без тошноты.
- Отрыжка горьким или кислым, иногда заброс содержимого из желудка в пищевод.
- Ощущение тяжести в животе с быстрым насыщением.
- Нарушение моторной функции — запоры, неустойчивый стул, метеоризм, непереносимость некоторых пищевых компонентов.
- Астено-вегетативные признаки — сердцебиение, периодическая тахикардия, утомляемость, низкие цифры давления.
- Появление белого налета на языке.
- Сухость кожных покровов, ломкость волос, ногтей.
Учитывая превалирование парасимпатической нервной системы, можно наблюдать неспецифические симптомы: потливость рук и ног, периодические расстройства кровообращения в виде похолодания конечностей и появления на них сосудистой сетки, красный дермографизм.
Симптомы хронического заболевания возникают периодически. Чаще всего в межсезонье. Во время ремиссии признаки патологии появляются при нарушении диеты или воздействия других негативных факторов.
Обострение язвенной болезни желудка может беспокоить в течение нескольких дней и характеризуется нарастанием клиники. Возникает болевой синдром, который вначале умеренно выражен, а затем быстро нарастает. Присоединяется рвота, моторная дисфункция. Иногда язва проявляется в виде осложнений. Чаще всего наблюдается кровотечение из пептического дефекта. Прогрессирующее ухудшение связано с гиповолемическим состоянием, обменными нарушениями.
Осложнения
При язве чаще всего отмечаются неблагоприятные последствия. Поэтому гастроэнтерологи стараются держать под наблюдением пациентов с хроническими процессами. Симптомы осложнения язвенной болезни зависят от варианта нарушения целостности слизистой оболочки.
Самое частое состояние — кровотечение. Оно возникает вследствие повреждения сосуда в области дефекта. Главными признаками является рвота с примесью крови темно-коричневого цвета и темный кал. Оттенок обусловлен реакцией гемоглобина с соляной кислотой. Для больного характерна бледность кожных покровов, железодефицитная анемия, слабость, утомляемость.
Перфорация язвы — другое грозное осложнение. В этом случае разрушение всех слоев стенки желудка приводит к проникновению кислого содержимого в брюшную полость. Возникает воспаление брюшины — перитонит. Такой больной нуждается в немедленной госпитализации в хирургию, где проведут оперативное лечение.
Пенетрация (проникновение) проявляется симптомами повреждения органа, который граничит с местом язвы желудка. При расположении очага возле поджелудочной железы отмечаются признаки острого панкреатита. Если дефект был возле кишечника, может возникнуть непроходимость и воспалительный процесс.
Образование рубцовой ткани в местах физиологического сужения приводит к стенозу привратника. В этом случае затрудняется прохождение пищи по ЖКТ, нарушается нормальная моторика пищеварительного тракта.
В местах язвенных очагов, которые не заживают длительное время, происходит перерождение тканей. Развивается малигнизация, которая приводит к летальному исходу.
В случае возникновения хирургических осложнений для диагностики необходимо провести эндоскопическое исследование с биопсией. С помощью инвазивного вмешательства можно провести коагуляцию сосуда при кровотечении, удаление дефекта.
Диагностика
Появление клинических признаков патологии требует подтверждения с помощью дополнительных методов. Диагностика язвенной болезни предусматривает оценку объективного статуса и инструментальное обследование.
Диагностическими критериями при осмотре пациента являются данные пальпации, перкуссии и осмотра. С высокой вероятностью можно предположить ЯБЖ, если определяют положительные симптомы Василенко, Менделя, Опенховского, Боаса.
Наиболее информативный метод — это эндоскопия. Во время ФГДС делают биопсию и уреазный тест. Это позволяет выявить Хеликобактер пилори, уточнить наличие язвенных дефектов, их распространение, локализацию, стадию процесса.
Назначают дополнительно другие варианты исследований, которые представлены:
- Анализами крови — общим, биохимическим, серологическим для определения патогенного возбудителя.
- Калом на скрытую кровь.
- рН-метрией для определения кислотности желудка.
- Электрогастроэнтерографией.
- Антродуоденальной манометрией.
- Рентгеном желудка с контрастом.
Радиологическое обследование сохраняют актуальность в диагностике и лечении гастроэнтерологической патологии. Рентгенологические признаки, которые выявляют на снимках, показывают совпадение данных в 95 % случаев. Среди преимуществ — отсутствие побочных эффектов, малая стоимость процедуры, хорошая переносимость исследования.

В случае язв больших размеров наблюдается локальная концентрация газа и жидкости.
Симптомы язвенной болезни следует отличать от других видов патологии. Это необходимо для назначения адекватной терапии и определения дальнейшей тактики ведения пациента. Чаще всего состояние имеет схожие проявления с хроническим гастритом, гастродуоденитом, билиарным рефлюксом.
Пенетрация и перфорация язвы проявляется симптомами острого живота. Это требует немедленной госпитализации и оперативного вмешательства. При стенозе привратника также следует прибегнуть к хирургическому лечению в плановом порядке.
Злокачественная опухоль провоцирует обменные нарушения. Пациент стремительно теряет вес, ухудшается его состояние.
Диагностика любого варианта осложнения включает обязательное выполнение ФГДС.
Лечение язвенной болезни желудка
Появление признаков патологии заставляет пациента обратиться к врачу. Специалист определяет объем терапии, исходя из симптомов и данных дополнительных обследований. При подозрении на развитие осложнений рекомендуют хирургическое вмешательство. В других случаях гастроэнтеролог рекомендует консервативный подход.
Схема лечения язвенной болезни желудка включает использование медикаментозных препаратов, физиотерапию, альтернативные направления.
Медикаментозные средства являются основой протокола терапии. Препараты для лечения язвенной болезни воздействуют на этиологические факторы и патогенетические механизмы. Дополнительно назначают симптоматические лекарства.
Базисными препаратами являются антибиотики и антипротозойные соединения, висмутсодержащие вещества, ингибиторы протонового насоса. Они входят в ступенчатую терапию. Это стандарт, который обязательно применяют при заболевании. Эрадикационная схема устраняет главную причину язвенной болезни — бактерию Helicobacter pylori. Из антибактериальных средств назначают:
- Амоксициллин;
- Кларитромицин;
- Метронидазол;
- Рифабутин;
- Левофлоксацин;
- Тетрациклин.
Кроме этиологического направления дополнительно назначают антисекреторные средства, которые блокируют Н2-гистаминовые рецепторы. Антациды следует принимать, чтобы быстро купировать изжогу и предупредить рефлюкс. Болевой синдром купируют спазмолитиками и обезболивающими таблетками.
Если развивается анемия, то лекарственные средства, применяемые при этом состоянии — это препараты железа. При сопутствующей патологии могут понадобиться ферменты.
Правильно составленное меню и соблюдение режима при гастроэнтерологической патологии имеет огромное значение. Диета при язвенной болезни желудка должна быть щадящей, чтобы исключить раздражающие факторы на слизистую оболочку и ускорить эпителизацию (заживление) дефектов.
При обострении патологии ограничивают жирные, кислые блюда, крепкий чай, кофе, шоколад, дрожжевую сдобу. Категорически исключают алкоголь, жареные, копченые и острые продукты. Можно кушать отварную пищу, овощи и мясо на пару, нежирное молоко, йогурт, кисели, каши, фруктовые отвары.
Симптомы неблагоприятных последствий всегда застают больного врасплох. Состояние пациента быстро ухудшается, что грозит пациенту серьезными нарушениями. Неотложная помощь при язвенной болезни желудка заключается в инвазивном вмешательстве или оперативном лечении.
При кровотечениях и стенозах применяют эндоскопическую методику. Выполняют коагуляцию сосудов, растягивают области сужения с помощью специальных инструментов. Дополнительно удаляют фибринозные образования, накладывают пленку для ускорения регенерации дефекта.
При перфорации и пенетрации в большинстве случаев проводят полостные операции. Проводят ушивание язв, санацию брюшной полости, удаление поврежденных смежных органов.
В качестве альтернативного направления применяют целебные травы и другие природные компоненты. Лечение язвенной болезни народными средствами помогает улучшить клинические и эндоскопические показатели, сократить сроки восстановления при традиционном лечении. Рекомендуют следующие натуральные продукты:
- настой из цветков пижмы;
- смесь кефира и подсолнечного масла;
- спиртовую настойку из молодых грецких орехов;
- настой из подорожника и шалфея;
- сок из ягод черной смородины;
- сок сырого картофеля;
- отвар ромашки.
Профилактика
Предупреждение патологических состояний является основной задачей гастроэнтеролога. Работа в этом направлении включает несколько этапов. Первичная профилактика язвенной болезни заключается в уменьшении воздействия провоцирующих факторов. Рекомендуют придерживаться рационального питания, избавляются от вредных привычек, вовремя лечат сопутствующие заболевания, придерживаются санитарно-гигиенических норм для исключения инфицирования хеликобактерной инфекцией.
Вторичная профилактика проводится с целью предупреждения неблагоприятных последствий и быстрого выздоровления. Соблюдают схему терапии, время и длительность приема препаратов. Третичную профилактику выполняют для предупреждения рецидива заболевания и достижения стойкой ремиссии. Хороший результат наблюдается от реабилитации в условиях санатория. Применяют физиотерапию, бальнеотерапию, ЛФК, массаж и другие лечебные методы. Два раза в год проводят противорецидивную терапию.
Не допустить осложнение язвы — цель вторичной профилактики. Для этого с пациентом работает не только гастроэнтеролог. Важную роль в формировании заболевания играют стрессовые факторы. Поэтому даже при грамотном лечении необходима помощь психолога. Специалист учит использовать методики расслабления, уменьшает тревогу, предупреждает развитие депрессии.
В тяжелых случаях проводят хирургическое лечение. Методы уменьшают секреторную активность, способствует заживлению дефектов. Вариантами оперативного лечения при неэффективной консервативной терапии является:
- ваготомия;
- наложение гастродуоденоанастомоза;
- резекция желудка по Бильрот I и II;
- пилоропластика.
Образование язвенных дефектов слизистой желудка — это серьезная патология. Важная работа врача — профессиональный подход к проблеме. Это создает условия для скорейшего выздоровления и предупреждает неблагоприятные последствия.
Читайте также:


