Ювенильный артрит у детей можно ли вылечить

- Необъяснимо возникший — есть ли на артрит управа?
- Факт заболевания артритом установлен — что дальше?
- Прогноз при наличии сопутствующих поражений
- Терапия: что нового?
- Ориентировочные сроки достижения ремиссии
Ревматические заболевания начинаются неявно, протекают длительно и плохо поддаются лечению — особенно, если лекарственная терапия была начата позже положенного срока, когда можно повернуть болезнь вспять, и время упущено. Значительное снижение качества жизни пациентов (как больших, так и маленьких), возможный инвалидизирующий исход подвигают врачей находить все новые лекарства . К счастью, на сегодняшний день, достигнут значительный прорыв в лечении ревматических заболеваний. Что особенно радует, часть лекарств разрешена и одобрена к использованию у детей. В какие сроки реально остановить прогрессирование заболеваний суставов и как это сделать?
Необъяснимо возникший — есть ли на артрит управа?

Из всей разнородной группы ревматических болезней самым часто встречающимся в детском возрасте является ювенильный идиопатический артрит. Это научное название заболевания суставов не инфекционного характера, развивающееся у детей до 16 лет по точно не определенной причине.
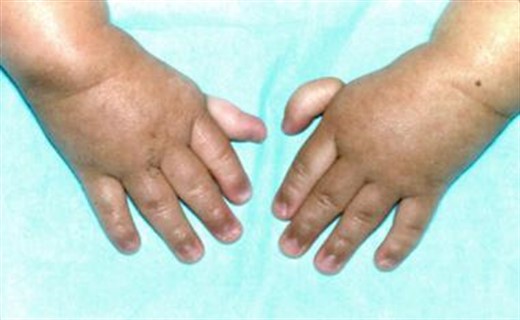
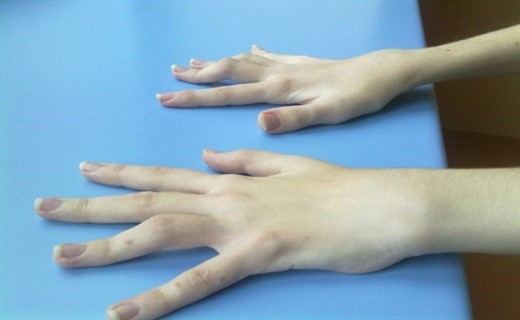
Могут поражаться сразу многие группы суставов, может только пара — но в любом случае болезнь доставляет ребенку значительное неудобство, ведь он испытывает боль и не может гармонично развиваться, отвлекаясь на дискомфорт при движениях.
Факт заболевания артритом установлен — что дальше?

Прогноз при наличии сопутствующих поражений
Терапия: что нового?

Для лечения ревматических заболеваний не используют монокомпонентную терапию, — то есть, лечение малыша не ограничится назначением одной-единственной таблетки. Причем, список препаратов нельзя самостоятельно сокращать или уменьшать дозировки — это приведет к тому, что заболевание будет прогрессировать и время для остановки патологического процесса будет упущено, а малыш будет получать неэффективные дозировки лекарственных средств (а это грозит развитием побочных эффектов препарата без ощутимой пользы от их применения).
Значимым прорывом последних лет стало появление в арсенале врачей иммунобиологических препаратов — они влияют на ключевые иммунные факторы, запускающие болезнь. Но их применение становится возможным и необходимым после неэффективности лечения стандартным курсом терапии ювенильного артрита, включая нестероидные противовоспалительные средства и цитостатики. То есть, если первоначальное лечение, направленное на устранение симптомов, не привело к хорошему результату, самое время поразить болезнь в ее основу — клетки, отвечающие за развитие воспаления в суставе.
Для детей наиболее значимыми (и изученными в клинических исследованиях) являются препараты, блокирующие так называемый фактор некроза опухолей-альфа (адалимумаб и этанерцепт — только эти два препарата одобрены для деток). За определенный срок включения этих препаратов в клинические рекомендации (и стандарты оказания медицинской помощи) накопился определенный опыт использования данной группы. Например, российское исследование, в которое были включены 964 маленьких пациента, показало следующие результаты: если продолжительность заболевания ребенка составляет более двух лет, для него будет более эффективен адалимумаб, нежели этанерцепт. Если у ребенка диагностируется воспалительное поражение сосудистой оболочки глаза (увеит), ему также более подходит адалимумаб.
Также для лечения ювенильных артритов на территории Российской Федерации разрешены следующие препараты: тоцилизумаб и абатацепт. Абатацепт применяется у детей с шести лет, все остальные иммунобиологические препараты — с двух лет.
Ориентировочные сроки достижения ремиссии

В исследовании R. Burgos-Vargas значимое улучшение состояния маленьких пациентов (в том числе, с вовлечением кишечника в воспалительный процесс) наступало уже к 12-й неделе применения иммунобиологических препаратов. Примерная скорость достижения клинической ремиссии, согласно данным исследователей из Санкт-Петербурга, равняется 12-ти месяцам.
При этом, разные формы артрита выходят в ремиссию с разной скоростью. Канадские ученые проанализировали базу данных детей с ревматическими болезнями и установили: до введения иммунобиологических препаратов в практику быстрее всего улучшалось самочувствие у маленьких больных с псориатическим вариантом артрита (91% за 2 года), в то время как в группе позитивного по ревматоидному фактору артрита ремиссии за те же 2 года достигли лишь 48% детей.
В настоящее время у родителей и врачей есть надежные союзники в борьбе за здоровье детей . Дело родителей за малым: вовремя обратиться к докторам и тщательно соблюдать прописанные рекомендации врачей, которым они доверяют.
Симптомы и лечение артрита у детей. Где найти детского ревматолога
Что такое ювенильный идиопатический артрит (ЮИА)? Какие симптомы заболевания существуют? К кому обращаться за помощью и как лечить ребенка? Рассказывает Ирина Петровна Никишина, к.м.н., заведующая лабораторией ревматических заболеваний детского возраста ФГБНУ НИИ Ревматологии им. В.А. Насоновой.
Что такое ЮИА и как узнать, болен ли ребенок?
Чтобы понять, что такое ювенильный идиопатический артрит, разберем это название по словам.
Ювенильный — означает, что начало заболевания приходится на детский возраст. В России формально ювенильным считается артрит, появившийся у ребенка до 16 лет, в США и Канаде — до 18 лет. В ближайшие год-полтора и в нашей стране возрастные рамки будут расширены.
Идиопатический — подразумевает, что у артрита нет непосредственного провоцирующего фактора. Заболевание может проявиться в силу множества причин.
Артрит — обозначает воспалительное поражение суставов.
Получаем: ювенильный идиопатический артрит — группа хронических заболеваний суставов, проявляющихся у пациентов детского возраста. Чтобы выявить начальные признаки артрита, нужна достаточная компетенция. Не каждый врач, если он не ревматолог и у него нет ревматологического опыта, может заметить первые симптомы. Для родителей, не имеющих медицинского образования, эта проблема еще актуальнее.
На что мамам и папам следует обращать внимание:
- ребенок начинает прихрамывать при ходьбе, особенно если это проявляется в ранние утренние часы, например, сразу после пробуждения;
- ребенок неловко берет карандаш или ручку в руку — вам кажется, что положение кисти какое-то вычурное.
Большую роль играет простая внимательность. Обращайте внимание на внешние признаки: переодевая, купая, укладывая спать, смотрите на суставы ножек и ручек, нет ли припухлости, странных изменений. Пожалуй, это самое главное и позволяет оперативно заметить первые симптомы артрита еще раньше врачей.
Какой врач должен поставить диагноз?
При возникновении каких-либо подозрений или сомнений обратитесь к педиатру общего профиля — он должен дать направление для консультации у детского ревматолога.
Здесь мы сталкиваемся с парадоксальной ситуацией: официально утвержденной специальности "детский ревматолог" нет — а сами ревматологи есть. Точнее, существует официальный документ, прописывающий требования к квалификации врача, который может выполнять функции детского ревматолога в поликлинике или стационаре. Правда, такие специалисты представлены далеко не в каждом учреждении — педиатр подскажет, куда именно нужно обратиться.
Часто родители идут не к педиатру, а к ортопеду или в травмпункты, думая, что жалобы ребенка на боль в суставе связаны с ушибом, ударом, падением и т.д. Ошибок в поведении родителей здесь нет: компетентный, опытный ортопед сразу определит, что это не ортопедическая проблема, и направит к детскому ревматологу. Хотя иногда случается, что ребенок с артритом надолго "задерживается" у ортопеда, где ему накладываются гипсовые повязки, проводятся интенсивные "разогревающие" процедуры на область суставов, что при воспалении может ухудшить течение болезни.
ЮИА — не самое распространенное заболевание, поэтому с его оперативным выявлением порой возникают проблемы. Однако в последние годы проводится масштабная работа среди педиатров общего профиля, и качество диагностики повышается с каждым годом.
Можно ли предотвратить ювенильный артрит?
Что касается предотвращения заболевания, то, к сожалению, нет определенных, единых для всех факторов, которые бы приводили к артриту. Это всегда комплекс причин, сложившихся в причудливой комбинации и приводящих к сбоям в иммунитете. В частности, можно отметить и банальную инфекцию, и травму, и переохлаждение, и стресс, в том числе психологическую травму.
В последние годы появилась новая тенденция — страсть к дальним путешествиям вместе с детьми. Проблема в том, что когда маленького ребенка везут в Таиланд, потом на Шри-Ланку, потом в Норвегию, потом в Египет — и все это, допустим, за шесть-семь месяцев или даже за год, — то для малыша это большой стресс, как физический, так и для иммунной системы. Кроме того, в таких поездках выше риск встретиться с экзотическими инфекциями. А для ребенка экзотической будет любая инфекция, с которой он еще не сталкивался в своей повседневной среде и, соответственно, не сформировал к ней иммунный ответ.
Приходится констатировать, что чрезмерная активность в плане дальних путешествий довольно часто становится фактором, предшествующим развитию артрита.
Лечение ЮИА
Как правило, терапия начинается с приема нестероидных противовоспалительных препаратов. В народе их очень часто называют обезболивающими, но на самом деле их основное назначение не обезболить, а подавить воспаление. Если их недостаточно, применяют базисные препараты, воздействующие в первую очередь на иммунитет — подавляющие его чрезмерно активную работу.
Если же и они неэффективны, врачи переходят к генно-инженерным биологическим препаратам. Они также воздействуют на иммунитет, но более "адресно", затрагивая конкретное звено иммунопатогенеза — иммунного механизма развития болезни. Такие лекарства подавляют только одно направление и не влияют на другие.
Где можно получить специализированную помощь при артрите у детей?
Если говорить о консультативной помощи, то стоит отметить следующие учреждения:
- федеральные специализированные центры;
- Институт ревматологии имени В.А. Насоновой. Детское отделение в его составе существует с 1958 года, то есть уже 60 лет;
- Научный центр здоровья детей;
- Детская университетская клиника Московского государственного медицинского университета имени И.М. Сеченова;
- ведомственные медицинские учреждения, например, Центральная детская клиническая больница Федерального медико-биологического агентства;
- многопрофильные педиатрические учреждения, имеющие в составе ревматологическое отделение или специализированные ревматологические койки, а также региональные университетские клиники — существуют на уровне городских, областных, краевых лечебно-профилактических учреждений.
Детская ревматология сейчас активно развивается, проводится много научных и образовательных мероприятий, как российских, так и международных. Благодаря этому все больше специалистов, владеющих современной информацией о методах диагностики и терапии ювенильных артритов, выше компетентность специалистов и лучше результаты лечения.
Вместе с тем, нередко широкие возможности выбора специалиста оборачиваются негативной тенденцией в поисках "еще одного мнения", и порой эти родительские метания между разными клиниками затягивают начало лечения. И, как это ни банально звучит, но самый важный компонент терапии ювенильного артрита — это доверие к врачу и соблюдение всех рекомендаций.
Реабилитация и питание при ЮИА
Если вовремя выявить заболевание и начать лечение ювенильного артрита, реабилитация ребенку не потребуется. О ней речь идет тогда, когда ЮИА приводит к инвалидности и серьезным проблемам, а до этого, конечно, не нужно доводить. Если нет каких-то серьезных функциональных проблем, важна правильная активность в повседневной жизни — о том, чем можно и нельзя заниматься ребенку, вам расскажет врач. В целом здесь больше роль семьи, чем специальных реабилитационных центров.
К сожалению, сейчас еще достаточно весомой части пациентов (порядка 30%) действительно необходима реабилитация. Это касается в первую очередь пациентов, заболевших 10 и более лет назад, когда успехи и современные возможности медикаментозной терапии не были столь широко доступны, как сейчас. Эти дети нуждаются в разработке суставов, которые сильно пострадали в результате воспаления и которые не удалось восстановить с помощью медикаментозного лечения, в выработке их правильного положения, в восстановлении мышечной массы. Такие цифры еще раз подтверждают важность своевременно установленного диагноза и рано начатого лечения.
Что касается питания, то здесь нет никаких специальных рекомендаций, которые бы были основаны на принципах доказательной медицины, кроме общепринятых. Прививайте ребенку здоровый образ жизни, организуйте стол без избыточной калорийности, избыточных углеводов, но с достаточным количеством растительной клетчатки, способствующей правильному функционированию кишечника как важнейшего органа иммунитета.
При всей кажущейся простоте моих рекомендаций следование им позволит избежать многих проблем и осложнений, которые способен причинить ювенильный артрит.
В последние десятилетия, к сожалению, данное заболевание набирает силу среди детей и подростков. Ювенильный хронический артрит у детей (ЮХА) – это аутоиммунное заболевание. Одной из предполагаемых причин считается инфекция.
Причиной артрита также могут быть:
- вакцинация (чаще после АКДС);
- травма сустава;
- переохлаждение;
- избыточная инсоляция (пребывание на солнце);
- наследственная предрасположенность.
Анатомия сустава
Сустав — это соединение костей скелета, погружённое в суставную капсулу, или сумку. Благодаря им человек может проявлять любую двигательную активность.
Суставная сумка состоит из наружного и внутреннего слоев. Внутренний слой или синовиальная оболочка — это своего рода питание сустава.
У детей суставы обильно снабжены сосудистой сетью.
При ЮХА возникает воспаление в синовиальной оболочке, отсюда нарушается трофика (питание через кровоснабжение) сустава и дальнейшие изменения.
Ювенильный артрит у детей и его классификация
По количеству поражённых суставов артрит подразделяется на:
- моноартрит — поражается один сустав;
- олигоартрит – когда задействовано не более четырех суставов;
- системный вариант – к поражению суставов присоединяется повреждение органов и тканей;
- полиартрит – повреждено более четырех суставов.
По обнаружению в крови больного ревматоидного фактора:
- серопозитивный;
- серонегативный.
По развитию осложнений:
- инфекционные осложнения;
- синдром активации макрофагов;
- болевой суставной синдром у ребёнка;
- лёгочно-сердечная недостаточность;
- задержка роста.
Болевой суставной синдром у ребёнка
- покраснение и припухлость сустава;
- кожа над суставом горячая на ощупь;
- ребёнок щадит сустав, ограничивая движения в нём;
- боль при сгибании, разгибании поражённой конечности;
- по утрам скованность в суставе, то есть невозможность встать с кровати или почистить самостоятельно зубы из-за ограничения подвижности в суставе.
Ювенильный ревматоидный артрит, серопозитивный
Распространённость составляет около 10 %. Им чаще болеют девочки в возрасте от 8 — 15 лет.
Боли в суставах возникают симметрично. Чаще поражаются коленные, лучезапястные и голеностопные суставы.
Осложнения:
- задержка роста;
- тяжёлая инвалидизация;
- контрактуры (отсутствие подвижности) в суставах.
Такое тяжёлое течение и осложнения связаны с наличием ревматоидного фактора в крови, который достаточно агрессивен к синовиальной оболочке сустава и приводит к необратимым последствиям без адекватного лечения.
Ювенильный артрит, серонегативный
Распространён в 20 — 30 %. Опять-таки чаще страдает женский пол от 1 года до 15 лет, возрастные рамки шире, нежели у серонегативного.
Течение данного заболевания доброкачественное.
Поражаются суставы:
- коленные;
- локтевые;
- височно-нижнечелюстные соединения;
- шейный отдел позвоночника.
Сравнительная таблица
| Серонегативный | Серопозитивный |
|---|---|
| Поражает детей от года | Чаще болеют дети 8-15 лет |
| В 10 % случаев осложняется деструкцией | Чаще развиваются деструктивные процессы или разрушения сустава |
| Течение более доброкачественное. Могут быть воспалительные изменения глаз, как осложнение | Быстро развивается анкилозы - нарушения подвижности в суставах запястья, голеностопах |
| Суставы поражаются симметрично, то есть одинаково и справой, и с левой стороны |
Олигоартрит
Встречается в 50 % всех случаев.
Поражается несколько суставов:
- Коленные.
- Голеностопные.
- Локтевые.
- Лучезапястные.
Течение данной формы заболевания достаточно агрессивное, так как развиваются воспалительные изменения в оболочках глаза.
Системный вариант ревматоидного артрита
Клинические проявления:
- сыпь;
- увеличение печени, селезёнки;
- повышение температуры;
- боли в суставах;
- воспалительные изменения в органах.
1. Поражение глаз. У детей с ювенильным артритом могут возникать воспалительные изменения в оболочках глаза.
При ювенильном артрите чаще возникает ирит или иридоциклит — воспаление радужной оболочки глаза.
Осложнения при болезнях глаз:
- катаракта — помутнение хрусталика;
- глаукома — повышение внутриглазного давления;
- как самый неблагоприятный исход – слепота.
Окулист должен осматривать таких малышей только с помощью щелевой лампы. Без неё осмотр будет некорректен. Как следствие, врач может пропустить проблему с глазками при ювенильном артрите.
Если врач выявил начало воспалительных изменений в глазу, будет назначено лечение. Лечить будут при помощи глазных капель, имеющих в своей основе гормональный компонент для уменьшения сухости, отечности и воспаления.
Также лечение глаз возможно с помощью введения в глазное яблоко инъекционного препарата. Это значительно повышает эффективность лечения основного заболевания.
2. Поражение органов и систем. Ювенильный ревматоидный артрит является заболеванием, поражающим не только суставы, но и внутренние органы. Болезнь воздействует на соединительную ткань, которая присутствует во многих органах, и кровеносные сосуды.
Основные мишени для артрита:
- Сердце.
- Лёгкие.
- Почки.
- Нервная система.
Воспалительные изменения в оболочках сердца называются кардитами. Они также могут развиваться как осложнения после других заболеваний. Например, после перенесённой стрептококковой ангины или скарлатины, для которых больше характерно поражение сердечной клапанной системы. При ювенильном артрите чаще возникают изменения в миокарде и перикарде. Кардиты могут протекать бессимптомно.
Изменения в лёгких касаются самой легочной ткани и плевры. Сами бронхи и бронхиолы страдают реже. Как осложнения в плевральной полости возникают спайки и скапливается жидкость.
Боли в руках, ногах – следствие ревматического повреждения нервных окончаний. Также могут возникать двигательные расстройства.
Поражение почек происходит в виде гломерулонефрита (воспаления тканей почки). Причём гломерулонефрит возникает при высокой активности артрита. Нарушение работы почек не происходит, обычно появляются минимальные изменения в моче.
Диагностика
1. Если ваш ребёнок начал жаловаться на боли в суставах, то незамедлительно следуйте к детскому врачу кардиоревматологу или детскому ревматологу.
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови (ферменты печени, креатинин, общий белок, сахар крови, С – реактивный белок);
- кровь на наличие ревматоидного фактора;
- кровь на исследование титра антистрептолизина О (если есть в анамнезе частые ангины), который говорит о наличии стрептококка в организме;
- анализ крови на иммунологические показатели (антинуклеарный фактор, циркулирующие иммунные комплексы, концентрация иммуноглобулинов).
3. Затем доктор направит малыша на инструментальные обследования:
- УЗИ поражённых суставов;
- рентгенологическое обследование;
- УЗИ брюшной полости;
- ЭКГ;
- УЗИ сердца (при подозрении на кардит);
- УЗИ почек.
4. Консультация специалистов. Окулист, ЛОР-врач, невролог обязательно обследуют ребёнка при наличии соответствующих жалоб.
Только после пройдённых выше обследований врач должен подтвердить или опровергнуть диагноз.
Режимные моменты в лечении
- При активном артрите показан постельный режим либо значительное ограничение физической активности. Запрещены прыжки, бег, ходьба на корточках.
ЮХА всегда лечится в стационарных условиях.
Основные лекарственные препараты для лечения
В этом вопросе следует отметить два направления в лечении:
- Симптоматическое лечение. Это нестероидные противовоспалительные препараты и глюкокортикостероиды.
- Иммуносупрессивная терапия, которая подавляет активность иммунной системы.
К ним относятся:
- Найз;
- Ибупрофен;
- Диклофенак;
- Мелоксикам.
При наличии системного артрита с поражением органов назначается так называемая пульс-терапия.
Гормональные препараты дают быстрый, но недолговременный эффект.
Поэтому при неэффективности и высокой активности заболевания, а также при системном варианте назначаются иммуносупрессоры.
Метотрексат — основной препарат для лечения ревматоидного артрита. Иммуносупрессивная терапия должна быть длительной, в возрастных дозировках, без самопроизвольной отмены.
Отмена Метотрексата проводится только в условиях стационара и, как минимум, после 2-летней ремиссии.
Метотрексат обладает достаточно высокой эффективностью, переносится в большинстве случаев хорошо. Возможна тошнота, рвота, но это на начальном этапе лечения.
Дозировка Метотрексата подбирается в условиях стационара, рассчитывается по весу, росту. Бывает как в таблетированной форме, так и инъекционной, его приём происходит 1 раз в 1 — 2 недели по назначению врача.
Новое в лечении
- Актемра;
- Хумира;
- Оренсия;
- Ремикейд.
Данные препараты представляют собой белки, которые связываются с иммунными клетками и подавляют их активность. Лечение данными препаратами дорогостоящее и проводится не во всех клиниках.
Как достичь длительной ремиссии?
Ремиссией считается:
- отсутствие суставов с активным артритом;
- отсутствие системных проявлений;
- нормальные показатели крови и мочи, отрицательные С-реактивный белок и ревматоидный фактор;
- полное отсутствие жалоб у ребёнка;
- утренняя скованность не более 15 минут.
Вообще, лечение артрита — это сложный, а, главное, длительный процесс. Может занимать годы. Конечно, качество жизни ребёнка страдает. Важную роль при этом играет то, как отвечает иммунная система на лечение, правильно ли подобрана дозировка, получает ли ее пациент.
Ювенильный ревматоидный артрит возможно вылечить только благодаря слаженной работе врача и родителей.
Клиника этой формы заболевания отличается от ревматоидной, что и побудило выделить форму ювенильного ревматоидного артрита. Основной симптом болезни – артрит. В отличие от взрослых, у детей поражаются крупные суставы (коленные, голеностопные), в то время как у взрослых чаще страдают мелкие суставы пальцев рук – межфаланговые и пястно-фаланговые. Типично поражение шейного отдела позвоночника. Лечение ювенильного ревматоидного артрита у детей должно быть начато оперативно.
Диета при артрите
Режим лечения назначается с учетом формы заболевания и функционального состояния суставов, активности процесса.
Диета гипоаллергенная, низкокалорийная, с высоким содержанием полиненасыщенных и малым количеством насыщенных жирных кислот, витаминизированная. В активный период проводится стационарное лечение с использованием патогенетической терапии с учетом активности воспалительного процесса и формы заболевания – суставной или суставно-висцеральный ювенильный ревматоидный артрит. При подборе адекватной терапии учитывается: влияние лекарственных веществ на активность процесса, характер иммунопатологии, местный воспалительный суставной синдром, состояние и динамика костно-хрящевой деструкции.
Лечение заболевания
К средствам первого ряда или первой линии относятся нестероидные противовоспалительные препараты (НПВП). В начальном экссудативном периоде РА НПВП применяются самостоятельно. Каких-либо курсов лечения НПВП при РА не существует. Они применяются непрерывно в течение всего периода активности процесса от нескольких месяцев, а при необходимости – лет, могут вызывать раздражение слизистой оболочки желудка, что выражается болями или жжением в эпигастральной области, изжогой, тошнотой. В связи с указанным НПВП должны назначаться во время еды или после еды. Для лечения ювенильного ревматоидного артрита назначаются следующие нестероидные противовоспалительные препараты:
- ацетилсалициловая кислота - 60-80 мг/кг/сут (не более 3 г/сут) в 3-4 приема с учетом переносимости,
- индометацин – 2-3 мг/кг/сут. Детям раннего возраста назначают 25 мг в сутки (по 1/2 таблетки 2 раза в день). Детям старшего возраста до 100 мг/сут (2 таблетки по 50 мг в 2 приема),
- ибупрофен – 40 мг/кг/сут в 3 приема,
- диклофенак - 2-3 мг/кг/сут, но не более 100 мг/сут в 2 приема,
- напроксен - 10 мг/кг,
- ортофен – 0,5 мг/кг (до 3 мг), применяют для лечения во время еды или после нее. Способен накапливаться в очагах воспаления.
При полиартикулярном варианте назначают для лечения НПВП нового класса нестероидных соединений – ингибиторы циклооксигеназы. Они обладают хорошей противовоспалительной активностью, менее токсичны в отношении ЖКТ. Одновременно назначается метотрексат как базисная терапия.
При серопозитивном артрите применяются препараты золота В последние годы применяется системная энзимотерапия.
При любом варианте для лечения назначается вобензим и флагензим (при массе тела до 50 кг доза 1 табл. 3 раза в день, выше 50 кг 2 табл. 3 раза в день, курс, которым проводится лечение ювенильного ревматоидного артрита у детей – 6 мес.
Неэффективность нестероидных противовоспалительных препаратов, на фоне которых сохраняется высокая клинико-лабораторная активность суставного синдрома, тем более с вовлечением новых суставов, внутренних органов или глаз, является показанием для назначения глюкокортикостероидов и нередко в сочетании с цитостатиками назначается преднизолон внутрь из расчета 0,8-1 мг/кг/сут. Длительность курса, которым проводится лечение ЮРА - 2-3 месяца с последующей при необходимости поддерживающей гормональной терапией. Обязательно назначаются и так называемые базисные препараты.
Чтобы вылечить ювенильный артрит у ребенка, глюкокортикоиды вводятся также внутрисуставно: метилпреднизолон (метипред), бетаметазон (дипроспан). Доза зависит от величины сустава.
В один и тот же сустав препарат вводят не более 5 раз с интервалом в 5 дней. Курс можно повторить (вовлечение новых суставов, обнаружения или нарастания титров РФ).
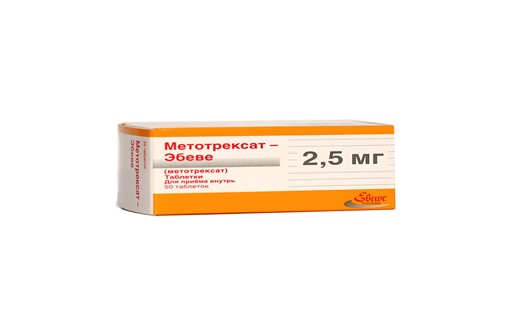
Базисные препараты:
- Хинолоновые в дозе 5-7 мг/кг (максимально 400 мг), всю дозу на ночь.
- Плаквинил, хлорохин в дозе 125-250 мг/сут в зависимости от возраста 1 раз в день на ночь после еды.
- Метотренсат внутрь 2-3 раза в неделю. Недельная доза от 2,5 до 7,5 мг/м 2 поверхности тела. Применяется ограниченно из-за побочных реакций (почки, костный мозг, зрительный нерв). Может быть использован при тяжелых полиартритических вариантах с персистенцией высоких титров.
- Сульфасалазин по 0,5-1 г/сут в 2 приема.
Базисные препараты лечения назначают на длительный срок, от одного года до нескольких лет.
Проведение базисной терапии приводит к уменьшению потребности в НПВС и глюкокортикостероидов.
При отсутствии эффекта от проводимой терапии в течение месяца или прогрессировании увеита назначают циклоспорин в дозе 2-3 мг/кг/сут в 2 приема.
Иммунотерапия ювенильного ревматоидного артрита
Иммуноглобулин для в/в введения (пентаглобин, интраглобин, сандоглобулин) в дозе 0,4-2 г/кг/сут в течение 4-5 дней. Вводят капельно по 10-20 капель в минуту в течение 15 мин, затем скорость увеличивают до 2 мл/ мин. При необходимости инфузии повторяют каждые 4 недели.
Использование генно-инженерного рекомбинаторного а2-интерферона 1 000 000 ME через день в течение 1 мес., затем та же доза – 1 раз в неделю.
Лечение синдрома Висслера-Фанкони
После комплексного бактериологического, вирусологического и гематологического обследования с диагностической целью может быть проведена терапия глюкокортикостероидами ех juvantibus, учитывая большие дифференциально-диагностические трудности при этой форме ювенильного ревматоидного артрита [Пуринь В. И., 1999]. Как свидетельствует опыт исследователя, в течение 3 дней назначают препарат преднизолон 4-5 мг/кг.
После лечения у детей, больных с синдромом Висслера-Фанкони практически сразу же улучшается состояние, нормализуется температура тела, исчезают сыпи и артралгии. Полная нормализация клинической картины является показанием для перехода на дозу 2 мг/кг/ сут, через 10 дней – 1,5 м 2 /кг/сут и еще через 10 дней – снижение дозы гормонов 1 раз в 3 дня до достижения дозы 0,8-1,1 мг/кг. Дальнейшее снижение до полной отмены следует проводить медленно, на протяжении 8-12 мес. При достижении поддерживающей дозы (0,1-0,15 мг/кг) следует избегать снижения или отмены ГКС в конце весны и летом. Общая длительность гормональной терапии при ювенильном артрите с синдромом Виселера-Фанкони составляет не менее 1,5 лет.
Лечение изолированных ревматоидных увеитов и суставных форм с поражением глаз
В лечении увеита может понадобиться помощь окулиста. Местно могут быть использованы ГКС в сочетании с мидриатиками и средствами, улучшающими микроциркуляцию. При наличии суставного синдрома используются системно НПВП, препаратом выбора является индометацин [Пуринь В. И., 1999]. Отсутствие эффекта от проводимой терапии в течение 10-14 дней или прогрессирование глазного синдрома является показанием к назначению цитостатиков – циклофосфан по 4-5 мг/кг/сут. Показанием для старта цитостатической терапии при ювенильном ревматоидном артрите являются острые и серопозитивные формы. Для уменьшения побочных явлений циклофосфана назначаются оральные ГКС в дозе 0,2-0,5 мг/кг/сут по интермиттирующей схеме. Поддерживающая доза ГКС не должна быть менее 7,5 мг через день. Необходим контроль гемограммы и исследование мочи. Местно чтобы вылечить заболевание могут быть использованы отечественные глазные капли 0,2% раствора циклоспорина.
В период, когда проводится лечение ювенильного ревматоидного артрита у детей, показана эффективность применения синактена-депо (синтетического препарата АКТГ) для купирования высокоактивных системных форм болезни, а также для снижения дозы гормонов у гормонозависимых детей.
Синактен-депо нормализует функцию гипоталамо-гипофизарно-надпочечниковой системы и позволит избежать длительной терапии ГКС без или в сочетании с цитостатиками.
Кроме традиционных методов терапии ювенильного ревматоидного артрита рекомендуется использовать антиоксидантные препараты – витамины А, Е, С, селен, так как при заболеваниях с поражением соединительной ткани нарушены соотношения компонентов антиоксидантной системы.
Как лечить ювенильный ревматоидный артрит - советы врача
Внутрисуставное введение гидрокортизона (25-50 мг), кеналога (10-20 мг) в крупный сустав при олиго- и моно форме заболевания. В сустав вводят 50 мг циклофосфана, Курс, которым лечат ювенильный ревматоидный артрит составляет 5-7 инъекций. Диметилсульфоксид в виде аппликаций 50% раствора на бидистиллированной воде, в сочетании с гидрокортизоном. Процедуры ежедневно по 30 мин в течение 2 нед. Лечить артрит можно с помощью компрессов с нафталановой мазью, медицинской желчью.
Физиотерапия : фонофорез с гидрокортизоном, электрофорез с гиалуронидазой или гепарином, грязевые, парафиновые или озокеритные аппликации. Внутрисуставное лечебное применение искусственной синовиальной жидкости на основе полимеров и биополимеров 1-2 раза в неделю до 4 - 6 инъекций.
Лазерная терапия суставов . Чтобы лечить ювенильный артрит показана механотерапия на специальной аппаратуре. Большое значение имеет ЛФК, массаж, препятствующие образованию фиброзных спаек и анкилозов. Начинают ЛФК с самой ранней фазы РА, после стихания выраженных экссудативных явлений в суставах.
Диспансерное наблюдение
Проведение вторичной профилактики, то есть профилактики рецидивов с учетом клинических проявлений ювенильного ревматоидного артрита и лабораторных показателей. При появлении признаков обострения процесса необходимо усилить медикаментозную терапию, уменьшить физическую нагрузку (учеба на дому для школьников) или госпитализировать больного в стационар.
Менее благоприятен прогноз лечения при постепенном начале артрита, раннем поражении крупных суставов, при отсутствии ремиссий более года, выявление РФ в сыворотке крови в течение первого года, раннем проявлении эрозий костей. Особенно неблагоприятны для прогноза такие внесуставные поражения, как амилоидоз почек с ранним развитием ХПН, другие васкулиты и нейропатия, поражение глаз.
Прогрессирующий ювенильный ревматоидный артрит у ребенка приводит к инвалидизации, изменению личности (у ряда больных), что делает это заболевание социальной проблемой.
Профилактика
Профилактика возможна только вторичная, т.е. профилактика рецидивов ЮРА, да и то только в том случае, если больной находится постоянно под наблюдением ревматолога. Вторичная профилактика артрита предусматривает постоянное наблюдение за клиническими проявлениями и лабораторными показателями болезни. При наличии признаков начинающегося обострения необходимо усилить медикаментозную терапию, уменьшить физическую нагрузку (учёба на дому для школьников) и в случае необходимости поместить больного в стационар, желательно в тот, где он уже ранее находился.
Прогноз излечения . Это заболевание пожизненное, однако при правильно подобранном лечении и систематическом наблюдении ревматолога возможна длительная ремиссия с удовлетворительным качеством жизни (возможна учёба, приобретение среднего и высшего образования, работа по профессии). При часто рецидивирующем течении, системных проявлениях болезни прогноз более пессимистичен - рано происходит инвалидизация, активная жизнь ограничена.
Читайте также:


