Ювенильный хронический артрит полиартрит
В статье даны современные представления о ювенильном артрите, подробно изложены варианты течения, клиническая и инструментальная картина данного заболевания. Рассмотрены вопросы дифференциальной диагностики хронического синовита и полиартрита у детей.
The article contains current concepts about juvenile arthritis. Detailed description of the clinical course variants, clinical and instrumental picture of the disease was given. The issues of differential diagnosis of chronic synovitis and polyarthritis in children were also presented.
В настоящее время принято считать, что ювенильный идиопатический артрит (ЮИА) — это часто встречаемое хроническое воспалительное заболевание суставов у детей мультифакторной природы, которое характеризуется длительным прогрессирующим течением, приводящим к развитию контрактур и потере функции суставов. В основе заболевания лежит хронический прогрессирующий воспалительный процесс внутреннего слоя капсулы сустава (синовиальная оболочка), который приводит к деструкции хряща и костной ткани. Распространенность заболевания в различных странах составляет от 16 до 150 случаев на 100 000 населения. ЮИА достоверно встречается чаще таких известных заболеваний, как лейкемия, сахарный диабет, воспалительные заболевания кишечника [1, 11, 19].
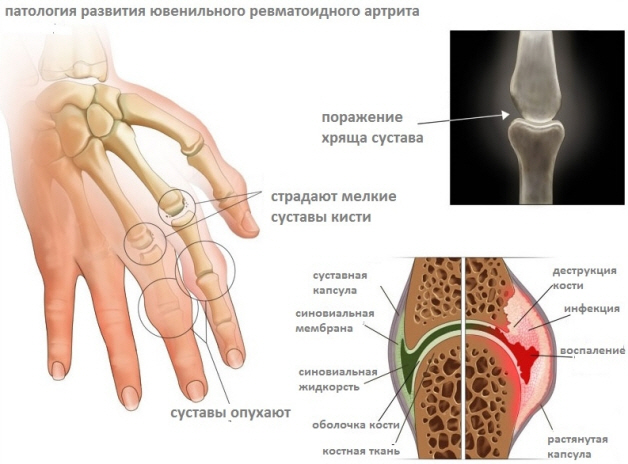
Суставное поражение при полиартрите (более 5 суставов) кардинально отличается от олигоартрита и носит, как правило, симметричный характер с вовлечением суставов верхних и нижних конечностей, в том числе шейного отдела позвоночника и височно-челюстных суставов. Заболевание более характерно для девочек, однако встречаются тяжелые формы и среди мальчиков. Выделяют два пика заболевания: первый — от года до пяти лет, второй — от десяти до четырнадцати лет. Для детей раннего возраста наиболее характерен дебют с поражением одного-двух суставов, с быстрым вовлечением большего числа суставов в течение первых шести месяцев болезни. Первые проявления артрита могут быть не столь яркими, поэтому зачастую начало ЮИА несколько смазано. Одним из проявлений заболевания в этом возрасте может быть дактилит с последующим развитием картины полиартрита. Для данной подгруппы детей нехарактерно наличие ревматоидного фактора (РФ), однако степень суставного поражения остается не менее агрессивной, чем у взрослых с РФ+. При этом сохраняется риск поражения глаз, который тесно взаимосвязан с повышенным титром антинуклеарного фактора (АНФ). Для детей старшего возраста более характерно манифестное начало заболевания с поражением нескольких групп суставов одновременно. Чаще всего дебют полиартрита клинически проявляется артритом мелких суставов кистей или стоп, хотя в дальнейшем заболевание может иметь распространенную форму с вовлечением практически всех групп суставов, включая шейный отдел позвоночника и тазобедренные суставы. Именно данную подгруппу можно подразделить на два подтипа по наличию РФ. Некоторые дети данной подгруппы могут быть носителями гена HLADR4 и/или иметь антитела к циклическому цитруллинированному пептиду (анти-CCP), которые, как показали некоторые исследования, могут напрямую отражать степень агрессивности течения заболевания, однако доля таких детей крайне мала (менее 5%). При поражении шейного отдела позвоночника чаще всего развиваются передний атлантоаксиальный подвывих, эрозии зубовидного отростка, артрит С1-С2 и апофизарных суставов шейного отдела, что является отличительной чертой данной патологии [8, 9, 12].
Системный артрит может не иметь стойкого суставного синдрома или картины олиго-полиартрита, а проявляется гектической лихорадкой, кожным синдромом, лимфаденопатией, полисерозитом и гепатоспленомегалией. Системный воспалительный процесс протекает с крайне высокой степенью лабораторной активности в виде лейкоцитоза, тромбоцитоза, повышения уровня трансаминаз, прогрессирующей анемии, значительного ускорения СОЭ, высокого уровня СРБ, диспротеинемии. Суставной синдром в дебюте может ограничиваться артралгиями или интермиттирующим экссудативным артритом суставов верхних или нижних конечностей. Стойкий артрит может развиваться через несколько месяцев от начала заболевания или даже по истечении одного-двух лет болезни. Нередко встречается бессимптомное вовлечение тазобедренных, височно-челюстных суставов и суставов шейного отдела позвоночника с развитием множественного артроза. При длительном сроке болезни большинство детей, как правило, имеют полиартрит и двусторонний асептический некроз головок бедренных костей. Одним из главных жизнеугрожающих осложнений системного артрита является развитие картины синдрома макрофагальной активации (МАС). Данное осложнение встречается с частотой 6,7–13%, а смертность составляет по данным разных источников до 22%. В основе данного осложнения лежит неконтролируемая активация макрофагов и Т-лимфоцитов с системной гиперпродукцией цитокинов, которая клинически проявляется панцитопенией, печеночной недостаточностью, коагулопатией и неврологической симптоматикой [10, 24, 26].
Кроме классификации ювенильного артрита по числу пораженных суставов, с целью определения варианта течения и прогнозирования исхода заболевания применяют также и другие предложенные критерии: определение стадии анатомических изменений, функциональных нарушений и степени лабораторной (воспалительной) активности.
На сегодняшний день скрининг инструментальной диагностики суставной патологии включает рентгенографическое исследование и ультразвуковое сканирование. Первичная оценка полученных данных инструментального обследования и сопоставление их с клинической картиной являются одной из основных задач лечащего врача. Однако, в связи с многочисленностью нозологических форм суставной патологии, специалистам в области ортопедии и ревматологии все чаще и чаще приходится прибегать к дополнительным методам обследования. Наибольшую популярность и диагностическую значимость среди специалистов имеют магнитно-резонансная и компьютерная томографии, артрография, трехфазная остеосцинтиграфия и диагностическая артроскопия с биопсией синовиальной оболочки. Однако доступность и коммерческая составляющая данных видов исследований ограничивают их применение в амбулаторном звене, к тому же диагностическая артроскопия — это полноценное оперативное вмешательство. Поэтому первичная оценка характера суставного поражения должна быть основана на простых и дешевых инструментальных методах, таких как рентгенография и ультразвуковое сканирование, при оценке которых врачом должны быть четко определены цели и методы дополнительной диагностики.
Как известно, ЮИА — это хроническое воспалительное заболевание синовиальной оболочки, распространяющееся на все структуры сустава, в том числе костную и хрящевую ткани. Инструментальная диагностика основана на методах визуализации характерных признаков хронического воспалительного процесса, при оценке которых должен учитываться существующий ряд анатомо-физиологических особенностей костной и хрящевой тканей у детей. Рентгеновское изображение костей и суставов детей отличается от изображения их у взрослых целым рядом особенностей, которые характеризуются непрерывными этапами энхондрального костеобразования, что определяет видоизменения формы и контура определенной части костей, собственно структуры костной ткани. Реакция костной ткани у детей на течение хронического воспалительного процесса характеризуется быстрым развитием остеопороза, асимметрией и неравномерностью оссификации хрящевых моделей, а также ускоренным ростом эпифизов, образующих сустав. Нередким является образование очагов дистрофии костной ткани, участков асептического некроза. Специфические изменения костной ткани суставов, подверженных РА, позволили Штейнброкеру в 1988 г. систематизировать данные рентгеновской картины и представить их как стадии анатомических изменений, которые также нашли широкое применение в детской практике:
- I стадия. Эпифизарный остеопороз, уплотнение периартикулярных мягких тканей, ускорение роста эпифизов пораженных суставов.
- II стадия.Те же изменения плюс сужение суставной щели, единичные костные узуры (эрозии).
- III стадия. Распространенный остеопороз, выраженная костно-хрящевая деструкция, вывихи, подвывихи, системное нарушение роста костей.
- IV стадия. Изменения, присущие I–III стадии и фиброзный, костный анкилоз.
Спектр дифференциальной диагностики моно-, олигоартрита у детей представлен в табл. 2 и 4.
.jpg)
Диагностика и лечение гнойно-воспалительных заболеваний скелета у детей остаются весьма актуальными проблемами, в частности, для педиатрии и детской хирургии. Зачастую остеомиелит, равно как септический артрит, в ранние сроки у детей может представлять собой труднодиагностируемую патологию, несмотря на широкой спектр методов визуализации. За последнее десятилетие отмечено увеличение количества заболеваний с атипичными и тяжелыми формами, что нередко приводит к развитию осложнений и росту инвалидизации. Кроме того, характер клинического течения и инструментальные признаки остеомиелита имеют свои особенности у детей в зависимости от возраста. Считается, что остеомиелит — это воспаление костного мозга и прилегающей костной ткани локального или распространенного характера с формированием некротического очага — секвестра. В некоторых странах остеомиелит встречается с частотой от 2 до 13 на 100 000 детей, частота септического артрита в 2–3 раза реже. Остеомиелит может быть острый или хронический, по природе инфекционного агента — специфический или неспецифический, по пути проникновения — экзогенный или эндогенный. Для острого остеомиелита характерно развитие очага некроза кости в зонах, богатых кровоснабжением, с густой сетью анастомозов — это области метафизов и эпифизов. Для детей до двухлетнего возраста, исключая новорожденных, более характерна эпифизарная форма остеомиелита с картиной септицемии, в то время как для детей старшего возраста — метафизарная форма, течение которого может иметь локальную форму. Ранняя рентгенологическая картина формирования очага некроза наблюдаются у детей с 3-го по 10-й день от начала заболевания. Хронический остеомиелит у детей, как правило, является следствием нелеченного острого остеомиелита или возникает вторично на участках измененной костной ткани. Однако большую роль в возникновении хронического остеомиелита играют изменения иммунного гомеостаза и средовые факторы. Наиболее часто мишенью хронического остеомиелита являются длинные трубчатые кости.
Диагностика остеолитической патологии нередко представляет собой трудности в случаях вялотекущего характера течения воспалительного процесса в связи с полиморфизмом клинико-инструментальной картины. Использование спиральной компьютерной томографии, магнитно-резонансной томографии, трехфазной остеосцинтиграфии не всегда позволяет поставить правильный диагноз, поэтому в некоторых случаях биопсия фокуса имеет решающее значение (рис. 1).
Окончание статьи читайте в следующем номере.
А. Н. Кожевников*, 1, кандидат медицинских наук
Н. А. Поздеева*, кандидат медицинских наук
М. А. Конев*
В. В. Селизов*
А. В. Москаленко*
К. А. Афоничев*, доктор медицинских наук
Г. А. Новик**, доктор медицинских наук, профессор
* ФГБУ НИДОИ им. Г. И. Турнера МЗ РФ, Санкт-Петербург
** ГБОУ ВПО СпбГМПУ МЗ РФ, Санкт-Петербург
Здравствуйте, дорогие друзья. Сегодня я расскажу про очень серьезную патологию, которая поражает детей до 16 лет. Речь пойдет про ювенильный хронический артрит. Болезнь сложно поддается диагностике, а лечится на протяжении долгого времени.
Содержание:
Как же помочь нашим детям справиться с недугом? Как он выглядит и можно ли избежать его появления? На эти и многие другие вопросы вы найдете ответы в сегодняшней статье.
Что это за болезнь?
Ювенильный хронический артрит – это патология аутоиммунного характера, при которой страдают суставы и мягкие ткани.
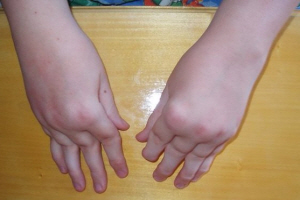
Длится этот вид артрита достаточно долго — от 6 недель до нескольких лет. Может рецидивировать даже после стойкой ремиссии.
Здесь важна своевременная диагностика и лечение, но сделать это сложно из-за наличия множественных очагов поражения.
Зачастую у детей страдают средние, а также крупные суставы:
- локтевой;
- лучезапястный;
- голеностоп;
- коленный;
- тазобедренный;
- суставы кистей, стоп.
Классификация по МКБ 10 — М08 — юношеский (ювенильный) артрит. Сюда включен детский артрит (до 16 лет) и длится более 3 месяцев.
Вот коды по видам недуга:
- Ювенильный ревматоидный артрит – М08.0;
- Спондилит – М08.1;
- С системным началом – М08.2;
- Полиартрит – М08.3;
- Пауциартикулярный – М08.4;
- Прочие юношеские артриты – М08.8;
- Неуточненный – М08.9.
Классификация патологии
При олигоартикулярном варианте поражаются 1-4 сочленения. В большинстве случаев воспаляется коленный сустав у девочекдо 5 лет. Практически всегда к данной проблеме присоединяется повреждение глаза.
Это крайне опасная патология с воспалением более 4 сочленений. Всего 5 % всех больных имеют положительную динамику. Диагностировать такой вид артрита на ранней стадии достаточно сложно.
Поражается голеностопные, бедренные, коленные сочленения. Также ребенок будет страдать от острого воспалительного процесса глаз (иридоклицита).
Самым опасным очагом воспаления при такой форме артрита является крестец и суставы позвоночника. Кровь пациента при этом будет содержать специфичный антиген HLA B27.
Опасность этой формы артрита в том, что на ранних стадиях ее практически невозможно диагностировать, так как отсутствуют очевидные признаки.
С развитием недуга у ребенка появляются ночные лихорадки, зудящая сыпь, кожные покраснения.
Бывает, что увеличиваются миндалины. Главное исключить другие заболевания, чтобы назначить правильное лечение.
Причины патологии
На сегодняшний день врачи не знают истинной причины развития болезни. Говорят о наследственной предрасположенности к ревматическим проявлениям.
Активатором могут стать сразу несколько факторов:
- Инфекции вирусного/бактериального характера;
- Переохлаждение;
- Травмы суставов;
- Облучение УФ лучами;
- Применение медикаментов, в основе которых лежит белок.
Дети с таким диагнозом имеют повышенную восприимчивость к некоторым факторам окружающей среды, из-за чего иммунная система начинает работать неправильно, вызывая патологию.
Выраженные признаки болезни
Основные симптомы ювенильного артрита таковы:
- Появляется отечность в месте воспаления;
- Ребенок чувствует боль в суставе;
- Увеличивается температура тела, появляется озноб;
- Суставы перестают двигаться из-за сращения их поверхностей;
- На теле будут появляться разные высыпания;
- Увеличится размер лимфоузлов, печени, селезенки.
Болезнь сопровождается ярко выраженной мышечной атрофией, которые располагаются рядом с пораженным суставом, общей недомоганием, задержкой в развитии.
Чем опасен данный недуг?
Самым негативным последствием для детей является постепенное обездвиживание сустава.
Суставной хрящ разрушается, на нем появляются эрозии. Прогноз на будущее неблагоприятный. В результате этого есть риск получения инвалидности.
Из-за того, что при развитии ювенильного артрита страдают глаза, есть риск потерять зрение. Если вовремя заметить патологию, начать ее правильно лечить, то можно быстро достичь ремиссии.
Но рецидивы случаются часто, поэтому надо тщательно следить за здоровьем ребенка.
Методы диагностики
Диагностировать болезнь очень сложно.
Врачи проводят много лабораторных и инструментальных исследований:
- Берется кровь на биохимию;
- Делается электрокардиограмма;
- Берутся анализы по иммунологическим показателям;
- УЗИ внутренних органов на наличие изменений;
- Делаются рентгенологические обследования предполагаемых пораженных суставов, грудной клетки. На рентгене явно будет видно, какие суставы воспалены;
- Эзофагогаскопия;
- Компьютерная томография;
- Осмотр врачом-окулистом.
Медикаментозное лечение
Оно будет обязательно комплексным.
Для устранения причины и симптомов болезни назначаются:
- Нестероидные противовоспалительные препараты, которые снимут боль, суставное воспаление, восстановят подвижность;
- Глюкокортикостероиды – гормональные медикаменты;
- Иммунодепресанты для остановки разрушения сустава;
- Биологические агенты.
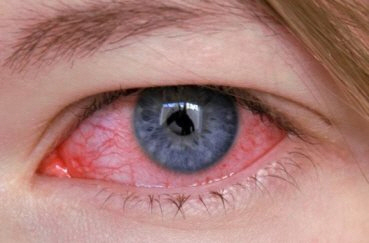
При полиартрите с поражением глаз ко всем вышеперечисленным медикаментам добавляются глазные капли.
Важно принимать все эти лекарства, как в период обострения, так и во время ремиссии, чтобы избежать рецидивов.
Немедикаментозное лечение
Также обязательно к применению.
Вот список терапевтических процедур:
- Соблюдайте правильный режим питания ребенка;
- Водите его на физиопроцедуры;
- Пусть он ведет здоровый образ жизни;
- Ежедневно надо выполнять ЛФК;
- Деформацию суставов можно лечить с применением ортезов, стелек, шин, лонгет.
Если стадия болезни запущенная, то доктора будут рекомендовать провести операцию.
Лечение будет долгим, тяжелым. На протяжении этого периода у ребенка будут нарушены двигательные функции.
Вся вышеперечисленная терапия направлена на восстановление подвижности, снятие воспаления, возвращение маленького пациента к нормальной жизни.
Каким должен быть образ жизни ребенка?
Клинические рекомендации следующие:
- Ограничьте его пребывание под открытым солнцем;
- Давайте умеренные физические нагрузки;
- Избегайте любых переохлаждений;
- Старайтесь не менять климатические пояса;
- Оградите чадо от потенциальных контактов с инфекциями;
- Следите за его психоэмоциональными нагрузками;
- Уберите из дома животных, так как они часто являются переносчиками инфекций;
- Не пейте лекарства, повышающие иммунитет и не делайте прививок с аналогичным действием.
Следите за состоянием здоровья своего ребенка и при обнаружении недомогания, первых признаков артрита сразу обращайтесь к профессионалам.
В этом видео вы также найдете много интересного о хроническом артрите у ребенка:
Самолечение детей категорически запрещено! Будьте здоровы!
Ювенильный хронический артрит (ЮХА) – это аутоиммунная болезнь, при которой наблюдается длительное (дольше 6 недель) воспаление сустава по неустановленным причинам у детей до 16 лет.
Это довольно серьезный недуг, требующий своевременной диагностики и лечения, поддержания определенного образа жизни. Проблемным аспектом данного заболевания является сложность выявления всех очагов воспаления и, соответственно, выбор комплекса медикаментозных препаратов.

Разновидности хронического артрита у детей
Для него характерно поражение 1-4 сочленений, практически всегда присутствует воспаление коленного сустава. Больше подвержены заболеванию девочки до 5 лет. Очень часто этому артриту сопутствует повреждение глаз. В крови содержатся компоненты, именуемые антинуклеарными фактором.
Воспалены больше, чем 4 сустава, поэтому недуг крайне опасен. Всего у 5% больных присутствует положительный ревматоидный фактор, с этим связаны сложности диагностики проблемы на ранних стадиях.
Характеризуется артритом коленного, бедренного и голеностопного сустава. У детей эта разновидность сопровождается иридоклицитом (острым воспалением глаз). Особо опасно поражение сустава в позвоночнике и крестце. В крови пациентов находят специфический антиген HLA B27.
Специфика такого артрита в отсутствии явных признаков заболевания на начальном этапе. Он начинает проявлять себя с помощью ночных приступов лихорадки, покраснений и зудящей сыпи, возможно увеличение гланд. Выявляют болезнь методом исключения других недугов с подобными симптомами.
Чем опасна болезнь?

Уровень смертности при этом недуге очень низкий. Основной опасностью для детей с таким диагнозом, является постепенное обездвиживание сустава, эрозия и разрушение суставного хряща. Вследствие этого процесса ребенок может остаться инвалидом. Также в некоторых случаях у детей есть риск лишиться зрения. При своевременном и адекватном лечении ювенильный хронический артрит переходит в состояние ремиссии. Но следует постоянно следить за больным, дабы вовремя заметить появление рецидива.
Ключевые признаки
Особое внимание нужно уделить ключевым признакам болезни, так как от внимательности родителей и медиков зависит скорость определения диагноза, оперативность назначения медикаментов и весь дальнейший лечебный процесс.
Характерными признаками ЮХА являются:
- лихорадка, на пике которой у детей появляется пятнисто-папулезная сыпь;
- общая слабость, головная боль, повышенная утомляемость;
- жалобы на боли в суставе (обычно присутствуют не сразу, а спустя пару недель), развитие ранних деформаций сустава;
- изменение размеров внутренних органов, выражается в форме плеврита, генерализованной лимфаденопатии, увеличении селезенки и печени.
Наиболее часто происходит повреждение коленного, лучезапястного, голеностопного, тазобедренного, локтевого суставов.
Современная диагностика
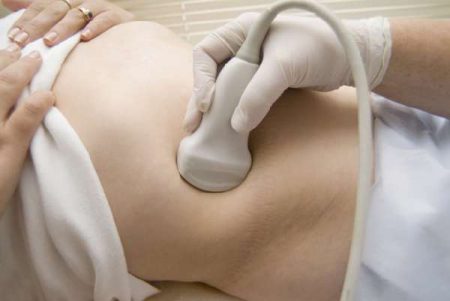
Поставить диагноз ювенильный хронический артрит врачи-ревматологи могут на основании ряда инструментальных и лабораторных исследований, среди которых:
- Периферический и биохимические анализы крови.
- Анализы иммунологических показателей.
- Общие инструментальные обследования при помощи: электрокардиограммы,
- УЗИ (сердца, брюшной полости, почек);
- рентгена грудной клетки;
- рентгенологических обследований предполагаемых очагов воспаления – коленного, лучезапястного, голеностопного, тазобедренного, локтевого, крестцово- подвздошного суставов, позвоночника;
- анализов по выявлению инфекций;
- иммуногенетических обследований;
- эзофагогастоскопии;
- компьютерной томографии.
В обязательном порядке у детей с ЮХА нужно проводить диагностический осмотр у врача-окулиста посредством щелевой лампы.
Способы лечения
Выделяют 2 основных способа лечения.

Лечение ювенильного хронического артрита основывается на сочетании 4 групп препаратов разного действия.
Название группы препаратов
Функциональное назначение препарата
Нестероидные противовоспалительные препараты (НПВП)
Направлены на снятие болевых ощущений и воспаления сустава, позволяют восстановить его функциональность
Приостанавливают деструкцию сустава
Прием лекарств должен происходить и в периоды ремиссии, дабы не спровоцировать обострение артрита.
Является не менее важным, чем медикаментозная терапия. Данная группа методов включает:
- соблюдение двигательного режима;
- диету;
- ежедневное выполнение упражнений лечебной физкультуры;
- ортопедическую коррекцию с использованием лонгет, шин, стелек, ортезов.
- физиотерапию.
Образ жизни при недуге

Детей с таким диагнозом нужно оградить от:
- необоснованных физических нагрузок;
- чрезмерного пребывания под прямыми солнечными лучами;
- низких температур, переохлаждения организма или отдельных конечностей;
- потенциального контакта с инфекциями;
- смены климатических поясов;
- взаимодействия с животными (потенциальными переносчиками инфекций);
- вакцинации и лекарств, провоцирующих рост иммунитета;
- психоэмоциональных нагрузок.
Профилактические меры
Так как факторы возникновения ювенильного хронического артрита у детей до сих пор не известны, возможна лишь вторичная профилактика болезни. Она направлена на предотвращение рецидива ЮХА. Необходимо системное наблюдение профессионального ревматолога. Главная задача – посредством лабораторных анализов и симптомов как можно раньше распознать возможное обострение. Тогда усиленное лечение не даст возможности болезни прогрессировать.

- 7 Августа, 2018
- Ревматология
- Волощук Наталя
В современной педиатрии одной из актуальных проблем выступает диагностирование и лечение болезней суставов воспалительного характера. Среди всех ревматических заболеваний, развивающихся в детском возрасте, самым распространенным является ювенильный хронический артрит (ЮХА). Он представляет собой аутоиммунное заболевание, характеризующееся длительным воспалением сустава у ребенка до шестнадцати лет, что возникает по неизвестным причинам.
Эта болезнь является серьезной и требует своевременного лечения, а также постоянного поддержания особого образа жизни. Проблемой недуга выступает сложность определения всех мест воспаления и выбор соответствующих медицинских препаратов для их устранения.
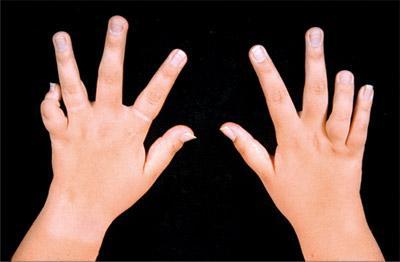
Описание
ЮХА относится к аутоиммунным болезням суставов. Он носит хроническую форму и обуславливается длительным протеканием с периодическими проявлениями патологических процессов. Независимо от того какие суставы поражаются, у ребенка наблюдается болезненность и отек тканей. Это приводит к скованности при движениях, деформации суставов и вывихам.
Данный вид артрита имеет продолжительность больше трех месяцев. В медицине прослеживается связь его появления с перенесенными ОРВИ, прививками, приемом гаммаглобулина, травмами и т. д.
При этом заболевании иммунная система ребенка по неизвестным причинам воспринимает ткани организма как чужеродные и хочет их уничтожить. При этом развивается воспаление негнойного характера синовиальных оболочек, что способствует увеличенному выделению суставной жидкости. Со временем синовиальные оболочки спаиваются с суставным хрящом, вызывая его эрозию. Из-за этого хрящ разрушается. Продолжительность процесса может быть разной у всех больных.
Этиология и эпидемиология
Развивается чаще всего ювенильный хронический артрит у детей в возрасте от двух до шести лет. Недуг встречается в 0,4 случаев из одной тысячи детей или 16:100000 детей до шестнадцати лет. Больше всего страдают от заболевания девочки.
Отмечается, что близкие родственники заболевших, как правило, имеют коллагенозы и ревматоидные артриты. Смертельный исход от болезни составляет 1 %. Очень часто ЮХА приводит к инвалидизации.
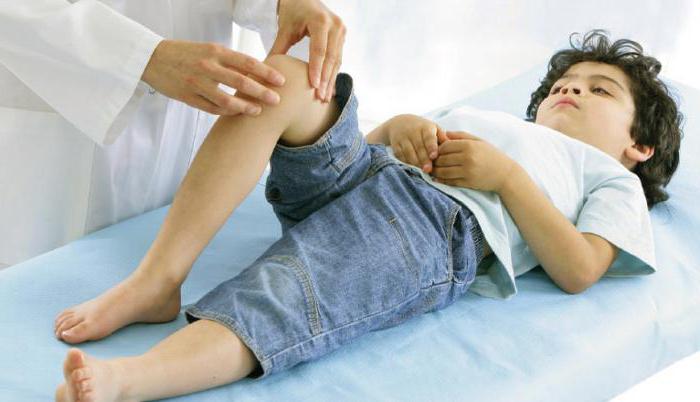
Разновидности заболевания
В медицине существует классификация ювенильных артритов:
- Пауциартикулярный ЮХА. Он характеризуется поражениями от одного до четырех суставов одновременно: коленного, голеностопного, локтевого и лучезапястного. Чаще всего болеют девочки до пяти лет.
- Спондилоартрит ювенильный. Обуславливается поражением коленного, голеностопного и бедренного суставов, а также воспалением сухожилий.
- Полиартикулярный ювенильный хронический артрит, при котором поражаются более четырех суставов, чаще всего верхних и нижних конечностей. Болезнь считается опасной, а при постановке диагноза на ранних стадиях заболевания возникают трудности.
- Системный ЮХА, характеризующийся отсутствием симптомов на ранней стадии. Проявляется недуг ночными лихорадками, зудящими высыпаниями, увеличением гланд.
Опасность болезни
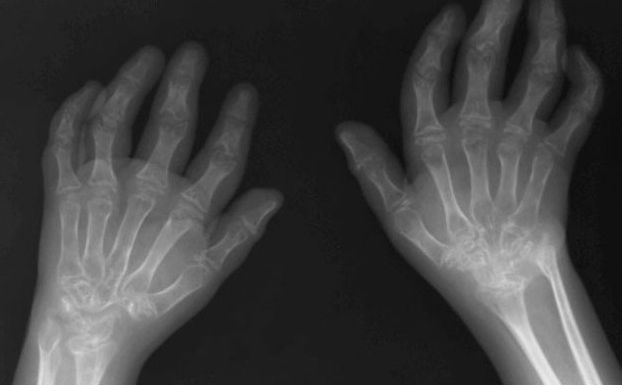
Такие болезни, как ЮХА, считаются тяжелыми, но, к счастью, редко приводят к смерти. Основную же опасность представляет разрушение хряща в суставе, в результате чего может наступить инвалидность. Ювенильный артрит может способствовать и потере зрения.
Но при правильном и своевременном лечении заболевания можно достичь ремиссии. Для этого необходимо придерживаться определенного образа жизни, постоянно находиться под наблюдением специалистов и принимать медикаментозные препараты, чтобы не было рецидивов.
Причины
Поскольку данный вид артрита относится к группе аутоиммунных болезней, то основной причиной его развития являются нарушения в иммунной системе ребенка. Толчком к появлению недуга на фоне сниженного иммунитета могут стать определенные факторы:
- Попадание в организм вирусной или бактериальной инфекции.
- Повреждение сустава вследствие травм.
- Генетическая предрасположенность к болезни.
- Переохлаждение или перегрев.
- Последствия плановых прививок.
- Заболевания эндокринной системы.
Признаки и симптомы
Родители должны пристально наблюдать за здоровьем своих детей, обращая внимание на первые признаки артрита, поскольку от этого зависит оперативность назначения медикаментозного лечения. ЮХА распознать тяжело, поэтому рекомендуется при первых жалобах обратиться к медику для проведения обследования и постановки диагноза.
При данном заболевании возможно замедление роста ребенка, иногда суставы могут развиваться с разной скоростью, в результате чего у ребенка может отличаться длина конечностей.
В медицине принято выделять основные признаки артрита:
- Появление в ночное время лихорадки, сопровождающейся пятнистой сыпью.
- Слабость и быстрая утомляемость, частые приступы головной боли.
- Болевые ощущения в суставах, их припухлость. Но при этом маленькие дети не жалуются на боль.
- Со временем происходит деформация суставов, внутренних органов, увеличение лимфатических узлов.
Типичным признаком для недуга выступает патология шейного отдела позвоночника и челюстных суставов, что часто приводит к недоразвитию либо нижней, либо верхней челюсти.
Диагностика
Перед тем как врач скажет, чем лечить артрит, ему необходимо поставить точный диагноз. Для этого нужна консультация не только педиатра, но и ревматолога, травматолога, а также окулиста, который проведет обследование глазного яблока. После этого назначают анализы крови, иммунологических показателей. Также внимательно изучается анамнез и история болезни. Ювенильный артрит может иметь генетическую природу, поэтому необходимо выяснить, нет ли в семье страдающих болезнями суставов. Проводят такие исследования:
- УЗИ внутренних органов;
- рентгенография, КТ суставов, забрюшинного пространства и грудной клетки;
- электрокардиограмма и пункция костного мозга;
- исследование желудка и пищевода;
- эзофагогастоскопия.
Лечение
Рассматривая вопрос о том, чем лечить артрит, необходимо отметить, что лечится он как медикаментами, так и вспомогательной терапией. Опытный врач назначает четыре группы медицинских препаратов, которые имеют разные действия на организм.
Сюда относят противовоспалительные нестероидные средства, которые нацелены на купирование болей и воспаления сустава, способствуют восстановлению его функций. Также применяются глюкокортикоиды, иммунодепрессанты и биологические агенты. Но их отмена часто провоцирует обострение недуга. Поэтому рекомендуется принимать лекарственные средства даже в период ремиссии, чтобы заболевание снова не обострилось.
Вспомогательное лечение
Не менее важным при лечении такого заболевания, как ювенильный хронический артрит, является вспомогательная терапия, которая включает:
- двигательную активность и лечебную физкультуру (плаванье, пешие прогулки и т. д.);
- соблюдение диеты;
- физиотерапию (электрофорез, криотерапия, лазер и прочее);
- массаж для восстановления кровообращения;
- ортопедическую коррекцию.
Хирургическое вмешательство может быть произведено в том случае, когда суставы не выполняют своих функций из-за деструктивного поражения. В этом случае проводят эндопротезирование сустава, артропластику и прочее.
Необходимо отметить, что ювенильный хронический артрит нельзя полностью вылечить. Но регулярное наблюдение у специалиста и правильно подобранное лечение дает возможность получить ремиссию на длительный временной период, улучшив тем самым качество жизни.
Цели лечения
Поскольку данное заболевание полностью не излечивается, медики назначают терапию, имеющую определенные цели. К ним относят:
- снижение воспалительного процесса;
- купирование суставного синдрома;
- сохранение функций суставов;
- снижение побочных эффектов от лечения медицинскими препаратами.
Очень важно замедлить разрушение сустава и избежать дальнейшей инвалидизации человека, достичь длительной ремиссии и, конечно же, улучшенить качество жизни пациентов.

Профилактика
Первичной профилактики заболевания не существует, так как причины его появления до конца не изучены. Вторичная профилактика нацелена на предупреждение рецидивов недуга.
Рекомендуется систематические наблюдение у ревматолога, который при помощи лабораторных анализов поможет распознать обострение болезни как можно раньше. Тогда врачом будет предложено усиленное лечение, направленное на снижение прогрессирования недуга. Также необходимо избегать перегрева и переохлаждения организма, защититься от инфекций.
От плановых вакцинаций врачи рекомендуют отказываться, чтобы не спровоцировать развитие ювенильного артрита, симптомы которого описаны выше. Ребенку необходимо правильно питаться, исключив из рациона жирную, острую и мучную пищу.
Образ жизни больного
Как было сказано, больному артритом ребенку нельзя делать прививки, но Манту никакой опасности не представляет, несмотря на введение в организм туберкулина. Детям нельзя давать препараты, которые направлены на стимуляцию иммунной системы. Пациентов с ювенильным артритом необходимо ограничить:
- от сильных физических нагрузок;
- перегрева и переохлаждения;
- контакта с инфекциями и вирусами;
- взаимодействиями с различными животными, которые могут переносить инфекции;
- эмоциональных и психологических нагрузок;
- перемены климата.
Прогноз
При данном заболевании наблюдаются частые рецидивы, которые неблагоприятно влияют на прогноз заболевания. Часто наступает инвалидизация. Ребенок становится ограниченным в физической активности, не может полностью себя обслуживать и самореализовать. Это происходит чаще всего, когда недуг проявился в раннем возрасте.
У таких пациентов часто развивается патология органов зрения (глаукома, катаракта и др.) спустя пять лет после начала заболевания. Через 11 лет после первого проявления недуга у некоторых детей наблюдалось развитие увеита, из них у 15 % наступала полная слепота. Одним из серьезных осложнений при ЮХА является амилоидоз и тяжелая функциональная недостаточность.
У половины всех больных прогноз можно считать благоприятным, поскольку ремиссия может продолжаться несколько лет. У трети пациентов наблюдается постоянно рецидивирующее течение болезни. Смертность при ЮХА невысока, и зависит от развития амилоидоза или осложнений неинфекционного характера из-за проведения глюкокортикоидной терапии длительный период времени.
Все вышеперечисленное говорит о том, что некоторые больные требуют с ранних сроков развития патологии постоянного наблюдения и лечения, чтобы предотвратить развитие серьезных нарушений, которые в будущем могут повлиять на физическую и социальную адаптацию человека.
Таким образом, причины ювенильного артрита не установлены на сегодняшний день. Заболевание проявляется в детском возрасте (до 16 лет) и часто ведет к инвалидности. По МКБ-10 недуг имеет номер М08-М09. В настоящее время продолжается изучение возможных причин развития болезни.
Читайте также:


