Заболевания и травмы суставов у спортсменов
Наиболее распространенные заболевания суставов— артриты (синовиты), периартриты, артрозы. Они наблюдаются как в острой, так и в хронической форме.
Синовит — воспаление синовиальной оболочки сустава. Он может возникнуть под влиянием острого перенапряжения и в результате систематической перегрузки сустава. При этом резко возрастает вязкость синовиальной жидкости и уменьшается ее количество, что ведет к изнашиванию суставных хрящей. При остром перенапряжении у спортсмена вначале появляется чувство тяжести и связанности движений в суставе, иногда определяется хруст в нем. На другой день сустав умеренно увеличивается, появляется сглаженность его контуров и болезненность при движениях.
В одних случаях бывает достаточно нескольких дней отдыха, чтобы все прошло, в других заболевание затягивается, длительно держатся ноющие боли, хруст в суставе, изменение его контуров.
При возникновении синовита тренировку необходимо прекратить. Для лечения применяют различные виды сухого тепла, легкий
массаж, втирание или компрессы со спортивной жидкостью или
мазевые.
Периартрит — это заболевание, при котором происходят дегенеративно-воспалительные изменения в тканях, окружающих суставы. Нередко периартрит возникает как продолжение миоэнтезита либо развивается наряду с ним или с хроническими паратенонитом и тендовагинитом. Обычно заболевание развивается--медленно.
При обследовании определяются уплотнение периартикулярных
тканей, умеренная болезненность при пальпации и более сильные
боли при движениях (невозможность выполнить некоторые движения), возникает небольшая атрофия мышц. Чаще поражается плечевой сустав, реже локтевой и лучезапястный, еще реже коленный и
голеностопный. Лечение периартритов такое же, как и миоэнтезитов. Прекращение тренировки обязательно.
Артроз — это хроническое заболевание суставов дегенеративно-дистрофического характера. Причиной возникновения артроза является систематическое воздействие перегрузок, сочетающееся с нарушением целостности хрящевого (гиалинового) покрытия суставных поверхностей.
Как известно, в гиалиновом хряще нет ни кровеносных, ни лимфатических сосудов. Питание его происходит путем осмоса и диффузии питательной синовиальной жидкости. Длительные чрезмерные нагрузки приводят к сдавлению суставных хрящей и к выдавливанию из них питательной (синовиальной) жидкости. Если последующая кратковременная разгрузка оказывается недостаточной для восстановления нормального питания хряща и процессов физиологической регенерации в нем, то упругость гиалинового хряща начинает уменьшаться и он перестает быть достаточным амортизатором толчков. При продолжающейся напряженной тренировке в хряще появляются очаги размягчения, отслойки и разволокнения, т.е. возникают дефекты хряща, вплоть до обнажения костного вещества. Вслед за этим наступают изменения и в подхрящевом слое кости, где определяются участки рассасывания костного вещества, образование кист и краевых костных разрастаний.
В начальной фазе развития артроза спортсмен жалуется на
быстро наступающее ощущение усталости в суставе, тупые или ноющие боли, заставляющие часто менять положение конечности.
По утрам отмечаются некоторая ограниченность движений и скованность, проходящие после утренней гимнастики. На тренировке
также вначале имеются скованность и болезненность, но после разминки боли обычно уменьшаются или исчезают. С развитием болезни ощущение боли при нагрузках становится постоянным и делает
невозможным продолжение тренировок. При обследовании определяются сглаженность контуров сустава, небольшая атрофия мышц,
уменьшение амплитуды движений. Обычно артрозы имеют длительное, хроническое течение. Со временем возникает ограничение
функции сустава не только при движении, но и в покое. Это бывает
связано с тем, что при артрозе возникают контрактуры соответствующих мышц, например сгибателей стопы, приводящих мышц бедра и др.
У спортсменов поражаются наиболее нагружаемые суставы: у бегунов и футболистов — коленный и голеностопный; у гимнастов — плечевые, локтевые и др.; у борцов — суставы позвоночника (спон-дилоартроз). Возникновению артрозов способствуют травмы суставов, особенно при раннем возобновлении тренировок.
При лечении артроза в ранней стадии обязательно запрещение тренировок, в некоторых случаях — резкое ограничение тренировочных нагрузок на длительный период. Кроме физиотерапевтического лечения применяют также введение в полость сустава лекарственных веществ, иногда с помощью электрофореза. Обязательно применение лечебной физической культуры.
Вопрос о возможности продолжения тренировок при заболеваниях костей и суставов решается врачом в каждом отдельном случае индивидуально, в зависимости от характера течения, вида спорта и других факторов.
При возобновлении занятий физическими упражнениями уровень нагрузок должен быть значительно снижен по сравнению с тем, который был до болезни. Увеличение объема и интенсивности нагрузок должно осуществляться очень постепенно.
Профилактика заболеваний суставов сводится в первую очередь к постоянному использованию специальных упражнений и постепенной подготовке спортсменов к движениям с предельными амплитудами в лучезапястном, голеностопном, коленном и других суставах, особенно при занятиях легкой атлетикой, гимнастикой, акробатикой, тяжелой атлетикой, футболом и горнолыжным спортом. Важно научить спортсменов мягкости приземления и падений на руки, а также правильному выполнению пружинящих приседаний и других упражнений, при которых могут происходить трещины и раздавливания суставных хрящей. Необходимо также обеспечивать полноценную амортизацию при отталкиваниях (например, при прыжках, беге) и приземлении за счет использования качественных матов, поролона в ямах для приземления и других эластических дорожек, толстых амортизирующих подошв, прокладок и супинаторов в спортивной обуви и др.
К травмам суставовотносятся: повреждение связок суставов, вывихи и подвывихи, повреждения менисков коленного сустава и суставных хрящей.
Травмы связок суставов по частоте занимают одно из первых мест среди спортивных повреждений. Механизм их возникновения обычно обусловлен чрезмерными по амплитуде движениями в суставе, ведущими к сильному натяжению участка фиброзной капсулы сустава и укрепляющих ее связок. Эти связки совместно с фиброзной капсулой ограничивают движения в суставах, когда они достигают определенного предела, и дальнейшее движение в суставе может привести к патологическому смещению суставных концов.
Чаще всего травмируются связки коленного и голеностопного суставов, реже локтевого, плечевого и др. В коленном суставе наиболее часто травмируется внутренняя боковая и реже наружная боковая и крестообразные связки.
Травмы внутренней и наружной боковых свя-зок происходят во время резкого отведения (травма внутренней) или приведения (травма наружной) голени при фиксированном бедре или при одновременной ротации голени. Отведение голени с одновременной ее ротацией, при котором травмируется внутренняя боковая связка, характерно для футболистов, лыжников, борцов и гимнастов. Растяжения внутренней боковой связки коленного сустава встречаются значительно чаще травм других его связок и нередко комбинируются с травмами медиального (внутреннего) мениска и капсулы сустава. Травма крестообразных связок коленного сустава (чаще передней) наблюдается при чрезмерном разгибании конечности, при резком ударе ноги о мяч (землю), при отведении и резком внутреннем повороте голени.
Травмы связочного аппарата голеностопного сустава у спортсменов возникают обычно по механизму подвертывания стопы, особенно при подвертывании ее внутрь (супинирование). В последнем случае чаще всего повреждаются пяточно-малоберцовая и таранно-малоберцовая связки (со стороны наружной лодыжки). При ротации стопы кнаружи (вокруг голени как вертикальной оси) повреждается передняя большеберцовая связка.
При падении на ладонь вытянутой руки могут возникать травмы связочно-сумочного аппарата локтевого сустава. Растяжения и разрывы связок и сумки бывают также в плечевом суставе при падении на вытянутую вперед или подвернутую под туловище руку.
Различают три степени травм связок.
При I степени имеет место истинное растяжение связок без анатомического повреждения коллагеновых волокон. Это проявляется в умеренной болезненности, незначительном кровоизлиянии, последующем небольшом отеке мягких тканей. Все это может не вызвать нарушения спортивной работоспособности.
При II степени происходит частичный разрыв связки, характеризующийся резкой болезненностью, быстрым возникновением кровоизлияния в мягкие ткани, развитием гемартроза с нарушением функции сустава и последующим отеком окружающих мягких тканей, сглаживанием контуров сустава.
При III степени происходит полный разрыв связки, сопровождающийся сильной болью, а иногда и треском. Ярко выражены кровоизлияние, гемартроз и отек. Резко страдает функция сустава, изменяется ось конечности. Часто связка рвется в месте прикрепления к кости, нередко при этом возникает отрыв связки вместе с кусочком кости (отрывной перелом).
При оказании первой помощи проводят орошение хлорэтилом или прикладывают холод (пузырь со льдом, холодной водой), затем накладывают давящую повязку, хорошо фиксирующую сустав. При разрывах связок и сумки иммобилизуют сустав шиной. Дальнейшее лечение при неполных разрывах и растяжениях может быть консервативным (пункция сустава и наложение гипсовой лангетки, физиотерапия, медикаментозные средства), а при полных разрывах связок — оперативным. При обоих видах лечения широко применяют массаж и лечебную физическую культуру. Длительность спортивной нетрудоспособности при повреждениях I степени — 1—2 недели, при II степени — 2—4 недели, при III степени — 6—8 недель после операции.
Вывих — это стойкое смещение костей за физиологические пределы, при котором их суставные концы выходят из сустава и перестают соприкасаться друг с другом. При вывихе, как правило, разрываются суставная сумка, связки и повреждаются мягкие ткани. Неполные вывихи называются подвывихами. При подвывихе происходит частичное смещение суставных концов. Особенно тяжелой травмой является открытый вывих с выхождением из раны суставных концов.
Возникновение вывиха обычно обусловлено чрезмерным по амплитуде движением того или другого сегмента конечности в суставе, а также прямым ударом, как бы выбивающим всю конечность или один из ее сегментов из сустава (например, вывих всей руки в плечевом суставе или вывих предплечья в локтевом суставе). Около 37% всех вывихов становятся привычными, т. е. происходят повторно.
При вывихе ощущается сильная боль, а иногда слышен хруст в суставе. Конечность принимает вынужденное, неестественное положение, и попытка изменить его вызывает боль и пружинящее сопротивление. При сравнении с другой конечностью отмечается изменение формы сустава: смещенная кость образует хорошо прощупываемый выступ, а на обычном ее местоположении появляется углубление.
Первая помощь при вывихах состоит в обеспечении пострадавшей конечности полной неподвижности в наиболее удобном для больного положении. Для этого накладывают фиксирующую повязку или шину и отправляют пострадавшего в лечебное учреждение. Совершенно недопустимы попытки вправления вывиха тренером или товарищами, так как это может привести к дополнительным травмам и тяжелым осложнениям.
После вправления вывиха накладывается гипсовая повязка. Еще при наличии гипсовой повязки, но особенно после ее снятия применяются лечебная физическая культура, массаж, физиотерапия и медикаментозные средства для рассасывания кровоизлияния и отека.
Начинать тренироваться после вывиха сустава можно только после длительного и систематического применения лечебной гимнастики, обеспечивающей полное восстановление функции. Срок спортивной нетрудоспособности — в среднем 6—8 недель.
Профилактика повреждений сумочно-связочного аппарата и вывихов заключается в строгом выполнении общих рекомендаций, о которых говорилось выше. Для предупреждения растяжений связок голеностопного сустава важно следить за тем, чтобы места приземлений при прыжках и соскоках исключали возможность подвертывания стопы.
Первая помощь при повреждениях менисков состоит в местном применении холода, наложении давящей повязки, иммобилизации. Насильственное выпрямление ноги недопустимо, поэтому она иммобилизуется в согнутом положении.
При повреждении менисков наиболее рациональным является оперативное лечение — удаление поврежденного мениска. Удаленный мениск в последующем восстанавливается за счет функциональной метаплазии синовиальной оболочки сустава, переместившейся на место удаленного мениска. При незначительных надрывах мениска хорошие результаты дает и консервативное лечение: гипсовая лонгета на 10—12 дней, физиотерапия и лечебная физическая культура с первых же дней после травмы, массаж через 3—5 дней после нее.
После оперативного лечения к занятиям спортом можно приступать не раньше чем через 2,5 месяца в плавании и 3,5 месяца в других видах спорта, полная нагрузка разрешается не раньше чем через 5 месяцев, а при консервативном лечении — через 3—4 месяца.
Профилактика заключается в разъяснении спортсменам условий, при которых возникают повреждения менисков, в совершенном овладении техникой физических упражнений и рациональном построении тренировочного процесса.
Травмы суставных хрящей бывают при отталкивании и приземлении в прыжках у легкоатлетов, гимнастов, акробатов и др. Обычно образуются трещины на суставных хрящах коленного и голеностопного суставов. Чрезмерно глубокие подседы при взятии штанги на грудь, предельное сгибание суставов во время приземления в легкой атлетике приводят к раздавливанию краев суставных хрящей коленных и голеностопных суставов (заднего края на коленном и переднего — на голеностопном суставе). Раздавливание краев суставных хрящей лучезапястного сустава и появление трещин на них бывают при тыльном переразгибании кисти во время выполнения гимнастических упражнений и подъеме штанги или при неправильном приземлении на руки при выполнении гимнастических и акробатических упражнений.
В момент травмы спортсмен ощущает кратковременную боль, в течение нескольких дней после этого держится чувство неловкости в суставе, исчезающее после разминки. На 7—10-й день (по мере замещения дефекта хряща тканями, богатыми нервными элементами) в месте повреждения возникают боли. Вначале они наблюдаются только при осевой нагрузке, при толчках, затем отмечаются и в покое. Движения в суставе из-за боли резко ограничены.
При соответствующем лечении (иммобилизация, физиотерапевтические процедуры, лечебная физическая культура) боли постепенно уменьшаются и через 6—8 недель исчезают.
При возобновлении тренировки необходимо очень осторожно увеличивать осевую нагрузку и амплитуду движений в поврежденных суставах.
Из профилактических мероприятий следует использовать все те, о которых было сказано выше. Кроме того, существенную роль в профилактике играет овладение рациональной техникой глубоких подседов в тяжелой атлетике, техникой приземления на ноги при прыжках и соскоках и на руки при выполнении гимнастических упражнений.
Травмы локтевого сустава у спортсменов
Броски спортивных снарядов из-за головы характеризуются весьма значительными нагрузками на локтевой сустав. У бейсбольных игроков и других спортсменов-метателей эти нагрузки повторяются многократно, что может приводить к серьезным травмам.
В отличие от острой травмы, например, в результате падения или столкновения с другим игроком, травмы в результате перегрузки развиваются постепенно. Во многих случаях такие повреждения случаются даже в течение одной игры или когда эти игры или тренировки происходят так часто, что организм спортсмена не успевает между ними восстановиться.
Подобные травмы локтевого сустава наиболее часто встречаются у бейсбольных игроков, однако они могут наблюдаться у любых спортсменов, чья деятельность связана с метанием снарядов из-за головы.
Локтевой сустав образован тремя костями: плечевой, лучевой и локтевой. Это комбинированный сустав, обеспечивающий движения в двух плоскостях: сгибание, разгибание и ротация предплечья.
Верхняя часть локтевой кости называется локтевым отростком, его легко можно пропальпировать под кожей.
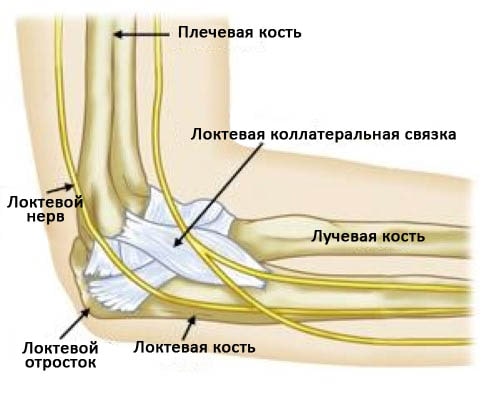
Нормальная анатомия локтевого сустава, вид с внутренней стороны. Показаны кости, основные нервы и связки.
С внутренней и наружной стороны локтевой сустав стабилизируется мощными коллатеральными связками. На внутренней поверхности находится локтевая коллатеральная связка. Она начинается на внутренней поверхности плечевой кости и прикрепляется к внутренней поверхности локтевой кости, именно она подвергается максимальным нагрузкам при бросках предметов из-за головы.
В области локтевого сустава проходят несколько мышц, нервов и сухожилий. Здесь берут свое начало мышцы-сгибатели и пронатор, которые следуют далее на предплечье и кисть. Эти мышцы также являются важными стабилизаторами локтевого сустава при метании спортивных снарядов.
Позади локтевого сустава проходит локтевой нерв. Он отвечает за работу мышц кисти и обеспечивает чувствительность безымянного пальца и мизинца.
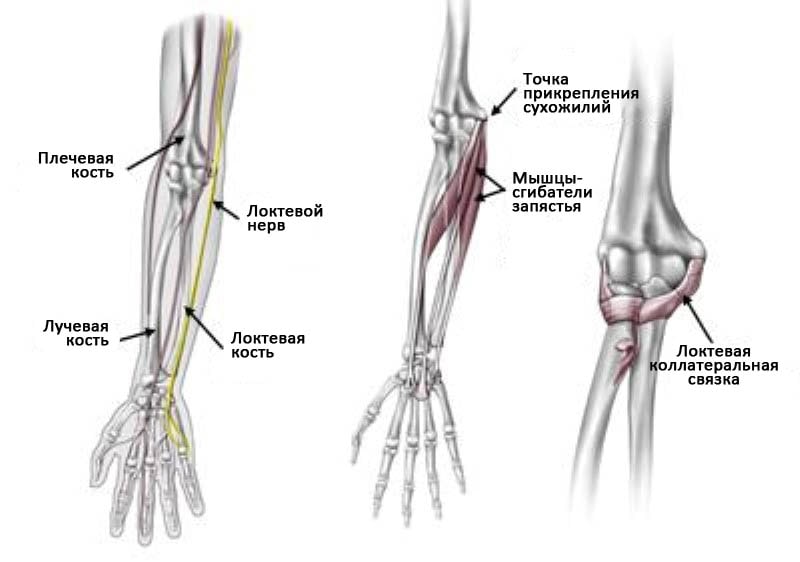
(Слева) Взаиморасположение костей предплечья и локтевого нерва, вид со стороны ладонной поверхности. (В центре) Движения локтевого сустава и предплечья контролируют несколько мышц. Здесь показаны мышцы-сгибатели запястья, начинающиеся на внутренней поверхности локтевого сустава и прикрепляющиеся к костям запястья. (Справа) Связки локтевого сустава.
В результате многократно повторяющихся бросков возможно развитие самых разных повреждений. Проблема чаще всего бывает связана с внутренней частью локтевого сустава, где в момент броска концентрируются самые значительные нагрузки.
Повторяющиеся броски могут приводит к раздражению и воспалению сухожилий мышц сгибателей/пронатора, которые прикрепляются к плечевой кости на внутренней поверхности локтевого сустава. Спортсмены при этом жалуются на боль по внутренней поверхности локтевого сустава при бросках, а в наиболее тяжелых случаях боль сохраняется и в покое.
Чаще всего у спортсменов-метателей повреждается именно эта связка. Травмы ЛКС по степени тяжести могут варьировать от минимального ее повреждения и воспаления до полного разрыва. Спортсмен с повреждением ЛКС будет жаловаться на боль по внутренней поверхности локтевого сустава и отмечать снижение скорости броска.
В момент броска локтевой отросток и плечевая кость ротируются друг относительно друга. Со временем это приводит к вальгусно-разгибательной перегрузке — состоянию, при котором защитный хрящевой покров локтевого отростка изнашивается и по периферии суставной поверхности формируются костные разрастания — остеофиты. Спортсмены с ВРП отмечают боль и отек в зоне максимального контакта костей друг с другом.
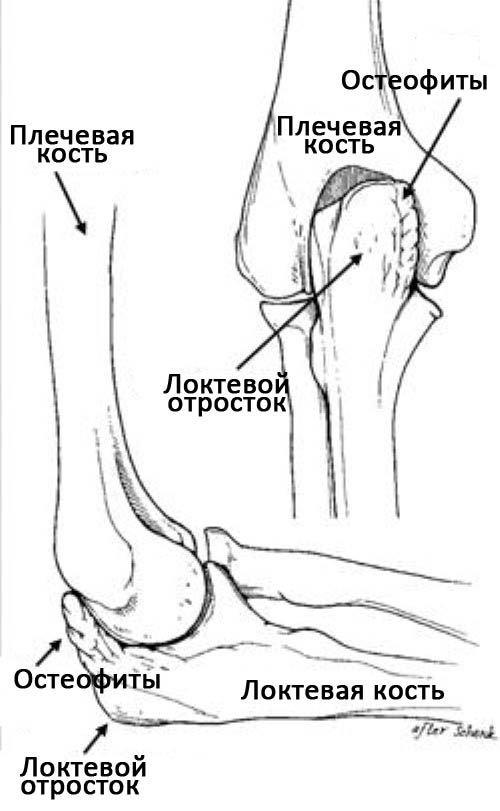
Здесь показаны патологические костные разрастания на задней и внутренней поверхности локтевого отростка при ВРП.
Стрессовые переломы возникают тогда, когда наступает утомление мышц, и они утрачивают способность поглощать приходящиеся на них нагрузки. Это приводит к увеличению нагрузок на суставы и кости, что постепенно может приводит к нетравматическому перелому кости — стрессовому перелому.
Наиболее распространенным вариантом стрессового перелома у спортсменов-метателей является перелом локтевого отростка. Спортсмены при этом жалуются на острую боль в области локтевого отростка, которая усиливается при бросках или других интенсивных физических нагрузках, иногда сохраняется в покое.
В положении сгибания локтевого сустава локтевой нерв натягивается вокруг костного выступа суставного конца плечевой кости, где он располагается. У спортсменов-метателей такое перерастяжение нерва происходит постоянно, в результате чего он может смещаться из своего нормального положения, что сопровождается болезненным щелчком. Это ведет к воспалению нерва — состоянию, которое называется неврит.
Спортсмены с невритом локтевого нерва предъявляют жалобы на боль, имеющую характер электрических прострелов от внутренней поверхности локтевого сустава и распространяющуюся по ходу локтевого нерва на предплечье. Во время броска или сразу после него спортсмен может отмечать онемение, парестезии или боль в области безымянного пальца и мизинца, которые могут сохраняться и в период покоя.
Неврит локтевого нерва встречается не только у спортсменов. Подобные ощущения могут возникать, когда вы просыпаетесь утром или долго держите локоть в положении сгибания.
Травмы локтевого сустава у спортсменов обычно являются результатом повторяющихся интенсивных физических нагрузок. Во многих случаях боль исчезает, когда спортсмен прекращает тренироваться. У людей, далеких от спорта, подобные проблемы возникают нечасто.
У бейсбольных питчеров частота подобных травмы тесно связана с количеством выполненных бросков, числом подач и временем, проведенным в позиции питчера в течение каждого соревновательного сезона. К группе риска также относятся более высокие и тяжелые питчеры, питчеры, бросающие мяч с высокой скоростью, и спортсмены, участвующие в показательных выступлениях. Наиболее часты травмы у спортсменов, бросающих мяч, уже имея боль в руке, или делающих это в состоянии утомления.
Большинство описанных состояний первоначально проявляются болью во время или сразу после броска. Нередко они ограничивают возможности спортсмена или снижают скорость броска. При неврите локтевого нерваспортсмены жалуются на онемение и парестезии в области локтя, предплечья и кисти.
Во время сбора анамнеза при первом вашем визите к врачу доктор обсуждает с вами состояние вашего здоровья в целом, ваши жалобы, когда они впервые появились, характер и частоту ваших занятий спортом.
В ходе физикального обследования доктор оценивает объем движений, состояние мышц, и сравнивает травмированный локоть с противоположным. В некоторых случаях оценивается состояние чувствительности и функция отдельных мышц.
Доктор просит пациента показать, где у него больше всего болит, и нередко путем простого надавливания в нескольких точках определяет, какое именно образование является источником проблемы.
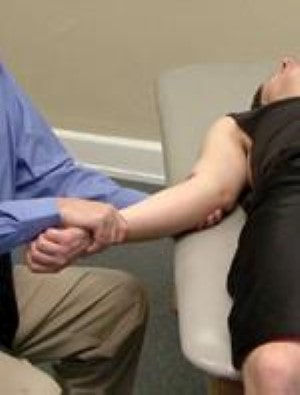
Чтобы воспроизвести нагрузки, испытываемые локтевым суставом в момент броска, доктор выполняет вальгус стресс-тест. Для этого доктор удерживает локтевой сустав и стремится отклонить предплечье наружу. Если при этом выявляется нестабильность локтевого сустава или появляется боль, тест считается положительным. При необходимости выполняются и другие тесты.
Результаты физикального обследования помогают доктору решить, необходимы ли пациенту другие тесты и дополнительные методы исследования.
Рентгенография. Рентгенография назначается для диагностики стрессовых переломов, выявления остеофитов и других костных изменений.
Компьютерная томография (КТ). Этот метод обычно не используется для диагностики травмы у спортсменов-метателей, однако позволяет получить качественные трехмерные изображения костных структур и обнаружить различные костные изменения, которые могут ограничивать движения в суставе или вызывать боль.
Магнитно-резонансная томография (МРТ). Этот метод исследования обеспечивает хорошую визуализацию мягкотканных структур локтевого сустава и позволяет дифференцировать поражения связок и сухожилий, которые нередко проявляются одинаковыми симптомами и похожими объективными признаками. МРТ также позволяет оценить тяжесть повреждения, например, минимальное повреждение связки или ее полный разрыв. Также МРТ помогает диагностировать стрессовые переломы, которые не видны на рентгенограммах.
Другие лечебные мероприятия могут включать:
Физиотерапию, включающую специальные упражнения, способствующие восстановлению подвижности локтевого сустава и силы мышц. Программа реабилитации будет также включать постепенное возвращение к броскам.
Изменение положения тела. Оценка биомеханики броска позволяет в ряде случаев скорректировать положение тела с тем, чтобы уменьшить нагрузку на локтевой сустав.
Подобные изменения или даже смена вида спорта позволяет исключить повторяющиеся перегрузки локтевого сустава и надолго избавить пациента от болевого синдрома, однако нередко подобные изменения нежелательны, особенно для спортсменов высокого уровня.
Противовоспалительные препараты. Такие препараты, как ибупрофен или напроксен, позволят уменьшить выраженность боли и отека.
Если симптомы сохраняются, может понадобиться более продолжительный период покоя.
Если проблема сохраняется несмотря на проводимое консервативное лечение, а пациент желает вернуться к занятиям спортом, может быть показано хирургическое лечение.
Артроскопия. Остеофиты в области локтевого отростка или свободные внутрисуставные фрагменты костей и хряща могут быть удалены артроскопически.
При артроскопии хирург вводит в локтевой сустав небольшую камеру, называемую артроскопом. Изображение с камеры транслируется на телевизионный экран, на котором хирург следит за всеми своими манипуляциями внутри сустава.
Артроскоп и используемые в ходе артроскопии инструменты очень тонкие, поэтому и разрезы очень небольшие, в отличие от более значительных разрезов, используемых при стандартных открытых вмешательствах.
Реконструкция ЛКС. Спортсмены с нестабильностью или разрывом ЛКС, у которых неэффективно консервативное лечение, являются кандидатами на хирургическую реконструкцию связки.
В большинстве случаев разрывов связок восстановление их путем сшивания конец в конец невозможно. Для восстановления ЛКС и стабильности локтевого сустава выполняется реконструкция связки, в ходе которой поврежденная связка замещается трансплантатом. Этот трансплантат является своего рода каркасом, на основе которого формируется новая связка. В большинстве случаев повреждений ЛКС для реконструкции используются собственные сухожилия пациента.
Передняя транспозиция локтевого нерва. В случаях неврита локтевого нерва возможно перемещение нерва на переднюю поверхность локтевого сустава. Такая операция называется передней транспозицией локтевого нерва.
Если консервативное лечение оказывается эффективным, спортсмен может вернуться к тренировкам через 6-9 недель.
Если требуется операция, сроки реабилитации будут зависеть от характера выполненного вмешательства. Так, при реконструкции ЛКС, полное восстановление и возвращение к занятиям спортом может занимать от 6 до 9 месяцев.
В исследованиях последнего времени авторы уделяли особое внимание выявлению факторов риска травм локтевого сустава и стратегиям их предотвращения.
Правильная подготовка спортсменов, соблюдение техники бросков и обеспечение времени для восстановления эффективно помогают предотвратить спортивные травмы локтевого сустава у спортсменов-метателей.
Если говорить о молодых спортсменах, разработаны специальные правила, регламентирующие число подач за игру и в течение недели, а также характер выполняемых бросков, что позволяет защитить детей от возможных травм.
Для того чтобы минимизировать повреждение здоровых тканей во время операций на суставах, мы широко и успешно применяем артроскопические технологии.
Чтобы гарантировать нашим пациентам безопасность и качество, мы пользуемся только проверенными и надежными методиками лечения, а также сертифицированными импортными расходным материалами и имплантами. Наша клиника предоставляет практически все медицинские услуги в сфере травматологии и ортопедии. Приходите лечиться к нам, и мы обязательно вам поможем.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая операция на локтевом сустава — 49000 рублей
- Пребывание в клинике
- Анестезия (наркоз или проводниковая)
- Операция: Артроскопия локтевого сустава
- Расходные материалы
* Анализы для операции в стоимость не входят
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболевания и травмах локтевого сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Спортивные травмы - факторы риска.
Спортивные травмы представляют собой повреждения тканей, возникающие в ходе занятий физическими упражнениями. Чаще всего им подвергаются профессиональные спортсмены, хотя иногда травмироваться можно и просто выполняя утреннюю зарядку.
Как правило, это серьёзные повреждения, которые нередко заканчиваются осложнениями. При этом для каждого вида спорта наиболее травмоопасными являются различные части тела – всё зависит от особенностей тренировок и иных факторов.

Во избежания травмирования суставов обязательно проводить разминку и подготовку.
Чтобы своевременно вернуться в форму, пациент должен обратиться врачу и пройти необходимую диагностику. Также ему потребуется чётко следовать плану лечения и не отклоняться от курса реабилитации. Последнее особенно важно – периодически спортсмены пренебрегают советами специалистов и возвращаются в спорт раньше намеченного срока, что в итоге приводит к повторным травмам и возникновению осложнений.
Спровоцировать спортивную травму способны разные факторы – неисправность инвентаря, плохое состояние поля, нарушение техники, перетренированность, невылеченные заболевания.
Основные виды травм.
Медицина выделяет несколько типов травм:
- Первичные (возникают у спортсмена впервые);
- Повторные (случаются во второй, третий и последующие разы – как правило, вызваны именно чрезмерно быстрым возвращением к тренировкам);
- Профессиональные – вызванные перенапряжением, наличием износа элементов организма, постепенным смещением позвонков.
Кроме того, существует и другая классификация – по локации поражения:
Чаще всего такие повреждения сопряжены с неправильной техникой выполнения упражнений или неверно разработанной тренировочной программой. Если ваши занятия связаны с частым сгибанием-разгибанием локтей, подниманием рук наверх, нужно с особой тщательностью подходить к выбору экипировки. Наиболее распространены травмы плеча, сопряжённые с перегрузом суставной сумки, перенапряжением мышечного корсета, надрывом хрящевого кольца, перерастяжением связок.
Согласно статистике, травмы колена занимают лидирующие позиции среди всех типов повреждений в спорте. Иногда проблемы с этой частью тела даже становятся причиной завершения карьеры некоторых спортсменов.

Повреждение и разрыв мениска - одна из самых распространенных травм коленного сустава.
- Ушиб колена (возникает вследствие прямого удара или при падении);
- Растяжение связок коленного сустава (также появляется при ударе, сопровождается болями и отёчностью);
- Разрыв мениска (происходит после подворачивания конечности в момент, когда голень находится в фиксированном состоянии);
- Разрыв связок (происходит при ударе по ноге, чаще страдает передняя крестообразная связка, задняя – гораздо реже);
- Вывих надколенника (занимает второе по частоте место среди нарушений работы колена, встречается в самых разных видах спорта – обычно в командных).
Довольно сложно встретить травму этого сустава в спорте – как правило, ей предшествует врождённая недоразвитость костной системы. Однако, если она всё же происходит, говорят о весьма остром состоянии, сопровождающимся повреждениями нервных окончаний, обездвиживанием всей конечности, иногда – потерей чувствительности. Из всех видов повреждений бедра самой частой является растяжение приводящей мышцы.

Голеностопный сустав чаще повреждается в легкой атлетике, контактных видах спорта, лыжном спорте и др.
На голеностопный сустав приходится довольно большая нагрузка, в особенности, когда человек активно занимается спортом. К распространённым травмам относят разрыв, растяжение (обычно этим термином просто обозначают комплекс небольших надрывов) и надрыв связок. В зависимости от сложности проблемы может наблюдаться как полная потери функциональности, так и частичная потеря функций стопы.
Потеря целостности сухожилий, как правило, проистекает из-за получения открытых и, несколько реже, закрытых травм. У спортсменов имеется склонность к травматизму сухожилий мышц плеча, бедра, связки надколенника, разгибателей пальцев, а также ахиллова сухожилия. Если имеет место подобное нарушение, то при открытой ране видны разорванные концы сухожилий.
Порой наблюдается частичное или полное нарушение их целостности, причина – острая спортивная травма. Сопровождается сильными болями, ощущением нестабильности, постепенно увеличивающейся отёчностью.

По статистике больше всего травм приходится на тазобедренный и коленный суставы, а именно на разрывы связок.
Тяжёлые тренировки способны вызывать микронадрывы хрящевых тканей – и если в момент травмирования это не кажется серьёзным, то в будущем это может обернуться глобальными патологиями суставов опорного аппарата. Так как хрящи имеют довольно слабый потенциал с точки зрения регенерации, восстановление происходит благодаря поступлениям крови, полезных веществ из кости. Очень важно вовремя диагностировать проблему, чтобы избежать осложнений.
Представляют собой смещение концов сустава касательно друг друга. При вывихах движения блокируются, пострадавший ощущает резкую мучительную боль, иногда повреждаются также и мягкие ткани.
Существует большое количество разновидностей переломов, которые встречаются среди людей, ведущих активный образ жизни. Есть отрывные переломы, их причина – резкое движение (например, при метании ядра, копья). Иногда мышцы отрываются от кости вместе с её небольшой частью при непопадании по мячу (у футболистов). Периодически кость ломается в ослабленном месте, там, где уже есть крохотные разрывы мышечной системы, где образовались микротрещины.
Первая помощь.
Прежде всего, оказание первичной помощи имеет своей целью предупреждение угроз безопасности жизни пострадавшего. Самое главное – это остановить артериальное кровотечение, ликвидировать вероятность появления травматического шока.

При переломах прежде всего необходимо остановить кровотечение, зафиксировать конечность и избавить пострадавшего от болевого шока.
- Сначала нужно обездвижить повреждённую конечность и обеспечить ей максимальную неподвижность – для этого используют шины или любые другие подходящие подручные материалы (к примеру, обыкновенные доски).
- Если нет и досок, то нужно плотно прикрепить ногу ко второй ноге или руку к туловищу. Не стоит приводить конечность больного в её естественное положение – этим вы лишь навредите.
- Если есть необходимость снять одежду – не делайте этого – просто разрежьте её. Помните – жизнь человека и его здоровье гораздо важнее любых вещей!
- Сразу же вызывайте скорую, врача – только специалист поставит правильный диагноз.
Лечение.
После диагностики, в зависимости от состояния больного и разновидности проблемы, назначают консервативное или оперативное лечение. В случае, когда можно ограничиться консервативным (например, при вывихах и ушибах), назначается курс терапии. К методам, направленным на скорейшее восстановление, относят вправление сустава, лечебную гимнастику, использование специальных тренажёров, приём медикаментов, инъекции и прочее.
Если же назначается операция, значит, иных способов помочь пациенту нет. Иногда врач предписывает проведение открытой операции, однако чаще обходятся малоинвазивным вмешательством. При получении спортивных травм очень эффективна артроскопия – она позволяет действительно быстро и эффективно диагностировать недуг и сразу же его вылечить.

Артроскопия позволяет точно диагностировать характер повреждения. Кроме того, при таком типе операции сшивают связки, мениски и даже выполняют эндопротезирование сустава.
К преимуществам артроскопического метода относят:
- Низкую инвазивность – окружающие сустав ткани почти не повреждаются;
- Применение местной анестезии (особенно актуально для тех, кто склонен к повышенному травматизму или имеет проблемы с сердечно-сосудистой системой);
- Лёгкую реабилитацию – восстановление проходит гораздо быстрее, нежели после классического вмешательства;
- Отсутствие серьёзных дефектов в сфере косметологии – после операции почти не остаётся шрамов, лишь еле заметные следы;
- Высокую результативность, которая доказана многолетним опытом проведения.
Реабилитация после травм.
После получения травмы и прохождения должного лечения наступает спокойный, но ответственный этап – реабилитация спортсмена. От того, насколько внимательно он отнесётся к этой стадии выздоровления, будет зависеть, как быстро он сможет вернуть спортивную форму, и не омрачат ли его будущую жизнь неприятные осложнения.
Чтобы справиться с патологиями и чувствовать себя хорошо, человек должен следовать схеме, в которую включают такие мероприятия:
- ЛФК;
- Массажи;
- Ультразвук;
- Магнитотерапию;
- Инъекции гиалуроновой кислотой;
- Кинезиотейпирование;
- Электромиостимуляцию;
- УВТ и т.д.
Курс восстановления назначается врачом-реабилитологом и зависит от результатов диагностики и хода лечения повреждений.

Механотерапия один из эффективных методов реабилитации и восстановления функционирования суставов после травм и операций.
Профилактика
Конечно, полностью избежать спортивных травм трудно – иногда это не зависит от самого спортсмена.
Однако, при соблюдении некоторых элементарных правил можно свести риски к минимуму:
- 1. Будьте собраны и внимательны. В ходе тренировок думайте только о выполняемых упражнениях, не отвлекайтесь на размышления о постороннем, не разговаривайте с окружающими людьми по мере возможности.
- 2. Думайте о технике безопасности. Очень важно изучить технику выполнения не только сложных элементов, но и самых простых – не стоит пренебрегать базовыми правилами. Если речь идёт о занятиях в зале, не садитесь спиной к ковровому покрытию, подстраховывайтесь, не берите чересчур большие веса.
- 3. Выбирайте одежду и, особенно, обувь с умом – она должна быть действительно комфортной, не сковывающей ваших движений. Не покупайте обувь, которая сильно скользит или, напротив, с чрезмерным количеством шипов.
- 4. Не забывайте о разминке и заминке – всегда разогревайте связочный аппарат в начале и растягивайте мышцы в конце занятий.
- 5. Лечите застарелые болезни – даже лёгкое заболевание порой приводит к весьма неприятным последствиям, если вовремя не заняться его лечением.
- Назад
- Вперёд
Читайте также:


