Зачатие и желтая лихорадка
Жёлтая лихорадка является острым вирусным заболеванием. В качестве его возбудителя выступает арбовирус. Его переносят членистоногие, в том числе и комары. Заболевание характерно для южно-американских и африканских стран. С момента попадания вируса до проявления симптомов проходит от трёх до шести суток, реже – десять суток.
Причины
Беременная может получить вирус при прямом контакте с жидкостями (например, кровь) из организма больного человека. Инфекцию достаточно быстро распространяют и комары. Заражение осуществляется через их укусы.
Будущая мама очень восприимчива к жёлтой лихорадке, так как в период беременности она имеет ослабленный иммунитет. Заболевания характерно, как для сельской, так и для городской местности. Комары могут передавать вирус не только от других больных, но и от животных. Нередко заражение происходит медицинскими сотрудниками, которые контактируют с кровью, в которой содержится вирус.
Симптомы
Заболевание развивается несколькими фазами, для каждой из них характерна определённая клиническая картина. Выделяют такие первые симптомы, как:
- озноб,
- повышенная температура тела,
- головная боль,
- гиперемия кожных покровов лица,
- изменение цвета шеи и плеч,
- болевые ощущения в мышцах,
- желтизна склер и кожных покровов.
После начального этапа в большинстве случаев наступает ремиссия. Для неё характерны несколько другие проявления.
- Снижение температуры.
- Улучшение общего состояния.
- Отсутствие гиперемии кожных покровов.
- Желтуха.
- Уменьшение головных и мышечных болей.
Этот период заканчивается или летальным исходом или полным выздоровлением.
Тяжёлое течение лихорадки характеризируется такими симптомами, как:
- бледность и посинение кожи,
- поражение разных органов,
- тошнота,
- рвота с кровью,
- нарушение работы сердца,
- отёчность век,
- опухшие губы,
- точечные кровоизлияния,
- носовые кровотечения,
- увеличение печени и селезёнки,
- уменьшение суточной нормы мочи,
- мелена.
В редких случаях обследование может осложняться отсутствием ярко выраженных проявлений. В первую очередь собирается анамнез заболевания, тщательно рассматривается симптоматика, выявляются точные причины появления патологии.
В ходе диагностики проводятся лабораторные исследования. У беременной берётся кровь и моча на анализы. Такие тесты позволяют увидеть, насколько тяжело развивается лихорадка, какие именно системы поразил вирус. Анализы крови могут показать уменьшенное количество лейкоцитов и эритроцитов, повышенное СОЭ. Также они позволяют установить, как функционируют органы больной, изучить состав крови. Основным признаком наличия заболевания в данном случае является высокий уровень билирубина, снижение глюкозы.
При анализе мочи выявляется отсутствие или наличие белка. Также есть возможность установить факт присутствия крови. Различные изменения показывают, что вирус поразил почки, печень, селезёнку.
Инструментальные методы используются крайне редко.
- Рентген органов грудной клетки для выявления бактериальной пневмонии, отёка лёгких.
- КТ при подозрении на внутричерепное кровотечение, отёка мозга, небольших повреждений.
- ЭКГ для выявления аритмии.
Для постановки точного диагноза делаются серологические тесты. Они необходимы для того, чтобы определить антитела к вирусу. Нередко может использоваться биологический метод и ПЦР. На последнем этапе проводится дифференциальное обследование, так как жёлтая лихорадка иногда имеет схожие симптомы с другими патологиями.
Осложнения
Будущая мама может заразить плод. Инфицирование происходит через плаценту. Внутриутробное заражение может привести к гибели малыша. Есть и такие последствия не вылеченного или тяжело протекающего заболевания, как:
- преждевременные роды,
- выкидыш,
- мертворождение.
Жёлтая лихорадка у беременной протекает достаточно остро, так как снижен иммунитет. Развитие осложнений во многих случаях может привести к летальному исходу будущей мамы. С целью сохранения ей жизни возможно кесарево сечение на соответствующих сроках.
Лечение
При появлении первых симптомов будущей маме следует сразу же обратиться за консультацией к медицинскому специалисту. Запрещено использовать средства народной медицины, лекарственные препараты для снятия проявлений. Это может навредить как будущей маме, так и плоду.
Терапия в домашних условиях не приемлема, так как лихорадка несёт в себе опасность. В период лечения беременной следует пить большое количество жидкости. Ей необходимо употреблять в пищу только легко усваиваемые продукты. Все предписания доктора должны выполняться максимально строго. Необходимо избегать физического и нервного переутомления.
Врачом назначается медикаментозное лечение, инфузионная терапия. Также при необходимости проводятся меры для профилактики и общего укрепления. Для снятия симптомов могут приписываться такие средства, как:
- препараты для снижения жара,
- лекарства для снятия воспаления,
- антигистаминные средства,
- гепатопротекторы,
- мочегонные лекарства,
- антибиотики,
- противовирусные.
В процессе инфузионной терапии будущей маме вводятся различные растворы. Они необходимы для того, чтобы поддерживать все жизненно необходимые функции организма в норме. Такие медикаменты используются в качестве реанимационных мероприятий в случае тяжёлого течения заболевания.
Для общего укрепления организма может назначаться диета. Она необходима для разгрузки организма. В рацион входят продукты, богатые на витамины и полезные микроэлементы. Он позволяет восстановить работу печени и почек.
Профилактика
Будущей маме нельзя делать вакцины от заболевания. Есть два способа, которые позволяют предупредить лихорадку. У беременной должен быть укреплён иммунитет (приём иммуномодуляторов). Можно использовать фитотерапию, но только с разрешения и под строгим наблюдением врача. Также ей следует избегать укусов комаров. Для этих целей лучше использовать защитную одежду, репелленты. Также в жилых помещениях можно устанавливать сетки, которые не дадут проникать комарам. Не рекомендуется посещать страны, в которых существует высокий риск заражения жёлтой лихорадкой.
Желтая лихорадка: симптомы, лечение, прививка
Ежегодно от желтой лихорадки умирает около 30 тысяч человек, большая часть которых – жители Африки. Объясняется это местом обитания переносчиков инфекции. Болезнь относится к особо опасным и характеризуется тяжелой симптоматикой, нередко заканчиваясь для пациента летальным исходом.
Желтая лихорадка, или амариллез – это природно-очаговое заболевание вирусного характера. Его возбудитель – вирус, который имеет схожие с малярией клинические признаки. Интересно, что переносят возбудителей обеих болезней одни и те же комары – Aedes, Haemogogus, поэтому еще несколько десятков лет назад эти недуги постоянно путали. Позже, с появлением технических средств для их точного диагностирования, ситуация в корне изменилась. Между тем, до сих пор медики диагностируют комбинированные формы заболевания, когда у человека проявляются симптомы малярии и желтой лихорадки одновременно.
Обратите внимание! Желтая лихорадка – это достаточно старая болезнь. Первая ее эпидемия разразилась еще в 1648 году в Южной Америке, хотя регулярные ее вспышки регистрируются также в странах Африки. Объясняется это способностью комаров инфицировать человека только в условиях высоких температур (выше +18С градусов). С каждым годом количество пораженных ею людей неуклонно растет, в отдельных случаях достигая 200 тысяч человек в год.
Источник 
Прививка от желтой лихорадки детям: особенности, противопоказания, возможные осложнения
Жёлтая лихорадка (другое название амариллез) — острое заболевание вирусной этиологии. В 90% случаях заражение происходит на территории стран Африки и Южной Америки. Инфекция попадает в организм через укус комара и при непосредственном контакте с больным человеком, носителем вируса. Заболевание опасно своим острым течением: лихорадкой до 41°С, ознобом, сильнейшей головной болью, мышечными спазмами в спине и конечностях, рвотой, тошнотой.
Может привести к поражению печени, шоку, острой почечной недостаточности, летальному исходу (в 20% случаев, в 50% — при эпидемических вспышках). Детская смертность вследствие этой инфекции очень высока. Так что всем, кто планирует с ребёнком выезжать в зоны, где риск заражения высок, рекомендуется прививка от жёлтой лихорадки, которая включена в календарь профилактических вакцинаций по приказу Минздрава РФ. Те родители, которые отказываются от неё, должны знать, что в таком случае их малышу могут не разрешить въезд на территорию многих стран.
Как и любая другая вакцина, прививка от жёлтой лихорадки детям обладает определёнными особенностями. Их полезно знать всем родителям, а не только планирующим выезд за границу, так как риск заражения присутствует всегда и везде.
Согласно медицинскому общепринятому графику вакцинаций, прививка против жёлтой лихорадки ставится по достижению ребёнком 9-месячного возраста. Если вероятность заражения вирусом очень велика, допустимо ввести инъекцию грудничку и в 4 месяца. Повторную прививку можно будет сделать только спустя 10 лет, так как именно на этот период в организме формируется устойчивый и надёжный иммунитет к жёлтой лихорадке.
Препарат против жёлтой лихорадки, вводимый детям, содержит ослабленный вирус штамма 17D. Изготавливается ва
Источник 
ВАКЦИНА ЖЕЛТОЙ ЛИХОРАДКИ ЖИВАЯ СУХАЯ
— профилактика желтой лихорадки у детей с 9-ти месячного возраста и взрослых, выезжающих за рубеж в энзоотичные по желтой лихорадке районы, а также у лиц, работающих с живыми культурами возбудителя желтой лихорадки.
— острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения или декомпенсации - прививки проводят не ранее одного месяца после выздоровления (ремиссии);
— вторичные (приобретенные) иммунодефицита: лечение иммунодепрессантами, антиметаболитами, рентгенотерапия - прививки проводят не ранее, чем через 12 мес после выздоровления (окончания лечения);
С целью выявления противопоказаний врач в день прививки проводит опрос и осмотр прививаемых с обязательной термометрией. Конкретное решение о необходимости проведения прививок некоторым группам лиц (беременным, больным с хроническими заболеваниями, злокачественными болезнями крови и новообразованиями и т.п.), проживающим в энзоотичных районах по желтой лихорадке, зависит от степени риска заболевания.
Вакцинацию проводят однократно подкожно, шприцем под наружный угол лопатки или в область дельтовидной мышцы плеча в дозе 0,5 мл для всех возрастных групп не позднее, чем за 10 сут до выезда в энзоотичный район. Ревакцинацию, при необходимости, проводят спустя 10 лет после вакцинации той же дозой.
Источник 
КАКАЯ МУХА ТЕБЯ УКУСИЛА? ИЛИ ГДЕ В КИЕВЕ СДЕЛАТЬ ПРИВИВКУ ОТ ЖЕЛТОЙ ЛИХОРАДКИ
Дорогие друзья, если Вы, как и мы, захотите в недалеком будущем посетить дремучие джунгли где-то в странах Африки или Латинской Америки и хотели бы обезопасить себя от последствий укусов насекомых, то вот история о том, где и как сделать прививку от желтой лихорадки в Киеве.
Прежде всего надо сказать, что желтая лихорадка распространена в таких африканских странах как: Ангола, Буркина Фасо, Бурунди, Габон, Гамбия, Гана, Гвинея-Бисау, Гвинея, Демократическая Республика Конго, Камерун, Кения, Кот-д’Ивуар, Либерия, Мали, Нигер, Нигерия, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Центральноафриканская Республика, Чад, Эфиопия, Экваториальная Гвинея. И ряде стран Южной Америки: Боливия, Бразилия, Венесуэла, Гайана, Колумбия, Панама, Парагвай, Перу, Суринам, Тринидад и Тобаго, Французская Гвиана, Эквадор. И без сертификата о вакцинации Вас вообще могут не пустить в страну.
По причине вырубки лесов, климатических изменений, миграционных процессов и снижения иммунитета к инфекции, число инфицированных значительно возросло за последние годы. Так по результатам исследований, предоставленных ВОЗ, ежегодно в мире заражается желтой лихорадкой 200 000 человек, 30 000 из которых умирает, 90% из них — в странах Африки. Так что это Вам не шуточки!
Источник 
Желтая лихорадка
Желтая лихорадка – это инфекция, вызываемая одной из разновидностей флавивируса – арбовирусом, протекающая с геморрагическим синдромом. Переносчики – комары Aedes, Haemogogus, которые подразделяются на домашних, полудомашних и диких, в зависимости от обитания и размножения вблизи или в удалении от человеческого жилья. Соответственно, они вызывают городскую, промежуточную или лесную желтую лихорадку.
Каждый год желтая лихорадка уносит жизни примерно 30 тысяч людей, из них почти 90% — жители Африки. В список эндемичных по этой инфекции территорий входят 44 страны (31 – африканская и 13 – латиноамериканских).
Летальность при желтой лихорадке очень высокая, достигает 50%, но при этом нужно учитывать, что многие случаи легкого протекания болезни не поддаются учету, поэтому точнее будет говорить о столь высокой летальности только среди лиц, заболевших тяжелой формой болезни.
Возбудитель этой тяжелой инфекции известен с 1901 года, относится к флавивирусам и проявляет типичные для этого рода свойства: низкая устойчивость во внешней среде, быстрая гибель при контакте с обычными дезинфицирующими средствами, в том числе хлорсодержащими, и при нагреве более 60°С, но при высыхании приобретает свойство выживать при значительно больших (до 110°С) температурах, замораживание выдерживает несколько лет. Не выносит кислой среды и ультрафиолета. В тельце погибшего комара может оставаться несколько недель.
Независимо от разновидности желтой лихорадки (лесная или городская), вирус-возбудитель имеет однородный антиген, что позволяет четкую идентификацию этого вида геморрагической лихорадки при иммунологических исследованиях и точное определение собственно возбудителя – флавивируса из семейства тогавирусов, экологической группы арбавирусов с принадлежностью к антигенн
Источник 
После прививки желтой лихорадки
Болезнь развивается по причине поражения человека арбовирусом, который малоустойчив к воздействию внешней среды и классических дезинфицирующих средств. Этот вирус способен в течение длительного времени сохраняться замороженным и высушенным.
Вирус желтой лихорадки считается очень патогенным, с ним можно работать лишь в изолированной лаборатории. Арбовирус может быть выделен из крови пациента с желтой лихорадкой, пока болезнь находится на начальной стадии развития (в первые три дня недуга). Переносчиками вируса желтой лихорадки считаются комары.
Считается, что гибель больного может наступить в пятидесяти процентах случаев, чаще всего по причине развития острой степени почечной недостаточности. котора
Источник 
Желтая лихорадка — все ли комары опасны?
Желтая лихорадка не является европейским заболеванием, однако это не значит, что мы от нее застрахованы. Избежать последствий болезни можно только зная ее причины.
Желтой лихорадкой называется заболевание, которое передают со своим укусом инфицированные комары. Болезнь определяется как вирусная геморрагическая острая. По правилам ВОЗ заболевание подлежит международной регистрации и относится к карантинным.
У желтой лихорадки, как у любой болезни, есть период инкубации. Чаще всего он длится неделю, в редких случаях десять дней. Затем начинают проявляться симптомы заболевания. На первой стадии у инфицированного резко поднимается температура, появляется озноб, затем возникает головная боль, возможна миалгия. Появляются боли в мышцах спины, тошнота, накатывают приступы рвоты, возбуждения, которое переходит в стадию бреда.
Медицинский осмотр выявляет гиперемию сосудов глазного яблока, одутловатость верхней части тела вплоть до грудной клетки, слезотечение. Ярко выраженные признаки — гиперемия слизистой и языка. Если у больного наблюдалась тахикардия, то она резко переходит в брадикардию, гипертензия заменяется гипотензией. Немного увеличивается печень, в редких случаях — селезенка. Почки начинают выделять меньше мочи, в моче появляется белок, количество лейкоцитов в крови падает. Появляется синюшная окраска кожи и точечные пятнышки по всему телу. Длится первая фаза не больше четырех дней.
Затем начинается ремиссия, которая развивается всего несколько часов. Во время ремиссии температура тела снижается. Если форма заболевания легкая, то вскоре может начаться выздоровление. Но намного чаще снова возвращается лихорадка и начинается реактивный период. Особо тяжелые случаи заканчиваются венозным стазом. Остается бледность и синюшность кожи, склеры окра
Отправляетесь ли вы в командировку, в гости к родственникам, или просто хотите вдали от морозов, под пальмами встретить Новый год - в любом случае, собираясь в путешествие, придется продумать не только маршрут и количество багажа, но и уточнить, какие болезни подстерегают вас в дальней стране. Можно ли заранее оградить себя от проблем со здоровьем?
Страны отличаются друг от друга не только живущими в них народами, языками и культурными традициями. У каждой имеются свои характерные инфекционные заболевания, иногда опасные для жизни. В Российской Федерации действует закон, согласно которому все россияне, направляющиеся в страны, неблагополучные в эпидемическом отношении, должны быть предупреждены о возможном риске заражения. Туристов предупреждают о распространенных там болезнях, об их симптомах, мерах личной профилактики и действиях, которые нужно предпринять, если избежать заражения все же не удалось. Человеку, выезжающему в такую страну нужно получить документ о профилактических прививках. Более того, в случае отказа от необходимых прививок, выезд может быть запрещен (в соответствии с Федеральным законом "Об иммунопрофилактике инфекционных болезней" от 1998 г.). О каких же болезнях идет речь?
Прежде всего - о желтой лихорадке. Это особо опасное вирусное заболевание, которое ведет к тяжелому поражению почек, печени, селезенки и костного мозга. Болезнь сопровождается геморрагическими проявлениями: кровоизлияниями и кровотечениями в различных органах и тканях. Инкубационный период (время от момента заражения до появления первых признаков болезни) - 3-6 дней, реже - до 9-10 дней. Все начинается с повышения температура: за 1-2 дня она доходит до 39-40 градусов С, снижается через 3-4 дня и поднимается вновь через 1-2 суток. На 3-4-й день болезни наступает вторая фаза заболевания: кожа становиться бледной, присоединяется желтуха, начинают кровоточить десна, происходят носовые кровотечения, а в рвотных массах и испражнениях также появляется примесь крови. При этом увеличиваются печень и селезенка, попытки их ощупать вызывают боль. Доля смертельных исходов при желтой лихорадке - от 5-10% до 25-40%. Главный природный резервуар и источник возбудителя желтой лихорадки обезьяны, но лихорадка может передаваться и от больных людей. Заражение происходит трансмиссивным путем, т.е. через укус насекомого - переносчика возбудителей инфекции. Такими переносчиками являются некоторые виды комаров, обитающих в тропических странах. Иногда заболевание передается контактным путем - при попадании капелек зараженной вирусом крови на поврежденную кожу. Восприимчивость людей к желтой лихорадке высока, но постинфекционный иммунитет, который вырабатывается после перенесенного заболевания, сохраняется до 6 лет и более.
В России желтая лихорадка не встречается. Она относится к группе так называемых эндемичных заболеваний, территория распространения которых ограничена определенными природно-климатическими условиями. Широко распространена в Южной Америке, Центральной, Западной, Южной и отчасти Восточной Африке - в зоне дождевых тропических лесов. Заболеваемость возрастает сразу после периода дождей, когда максимально увеличивается популяция комаров. Вспышки желтой лихорадки, "привезенной" из этих мест регистрировались в Испании, Португалии, Франции, Италии. За последние 5 лет зарегистрированы 3 случая завоза заболевания в Нидерланды, Бельгию и США, из них 2 - с летальным исходом. В последние годы отмечается активизация природных очагов желтой лихорадки. Поскольку она относится к карантинным болезням, в соответствии с Международными санитарными правилами, каждое государство обязано немедленно информировать соседние страны и ВОЗ обо всех случаях заболевания. В ряде стран Африки и Южной Америки при въезде требуется предъявление международного свидетельства о прививке против желтой лихорадки. В Африке: Бенин, Буркина-Фасо, Габон, Гана, Демократическая Республика Конго, Конго, Кот-д'Ивуар, Камерун, Либерия, Мали, Нигер, Руанда, Сан-Томе и Принсипи, Того, Центрально-африканская Республика. В Южной Америке - Французская Гвиана. Но есть и другие страны, на территории которых имеются районы с высоким риском заражения. В Африке это: Ангола, Бурунди, Гамбия, Гвинея, Гвинея-Бисау, Кения, Мавритания, Нигерия, Сенегал, Сьерра-Леоне, Сомали, Судан, Уганда, Танзания, Чад, Экваториальная Гвинея. В Южной Америке: Боливия, Бразилия, Венесуэла, Гайана, Колумбия, Панама, Перу, Суринам, Тринидад и Тобаго, Эквадор. Здесь не настаивают на представлении международного свидетельства. Тем не менее перед их посещением прививка против желтой лихорадки очень рекомендована.
Иммунопрофилактика - самое надежное средство защиты от желтой лихорадки. В России прививку делают всем, направляющимся в эндемичные страны. Для этого применяется "ВАКЦИНА ЖЕЛТОЙ ЛИХОРАДКИ ЖИВАЯ СУХАЯ" (производится в России). Вакцина изготавливается на основе ткани куриных эмбрионов, инфицированных ослабленными вирусами желтой лихорадки. Она предназначена для иммунизации взрослых и детей, начиная с 9-месячного возраста. Вакцину вводят однократно - подкожно в подлопаточную область не позднее, чем за 10 суток до выезда в эндемичный район. Практически в 100% случаев однократная прививка уже через 10 суток вызывает развитие иммунитета продолжительностью в 10-15 лет. Повторную вакцинацию проводят через 10 лет. Для лиц старше 15 лет инструкция допускает вакцинацию против желтой лихорадки одновременно (в один день) с другими прививками национального календаря прививок, при условии введения препаратов в разные части тела. Для детей до 15 лет интервал между предшествовавшей прививкой против другой инфекции и вакцинацией против желтой лихорадки должен быть не менее 2-х месяцев. У некоторых людей в месте введения может развиться местная поствакцинальная реакция - покраснение и отек на участке до 2,5 см в диаметре. Она проявляется через 12-24 часа после прививки и исчезает на 2-3 суток. В исключительно редких случаях развивается уплотнение подкожной клетчатки, сопровождающееся зудом, болевыми ощущениями, увеличением регионарных лимфоузлов. У 5-10% привитых на 4-10 сутки развивается общая поствакцинальная реакция. Она сопровождается повышением температуры до 38,5 градусов С и ознобом, при этом ощущаются недомогание, головная боль и головокружение. Тем не менее, такая реакция считается безопасной, как и в первом случае и проходит в течение 3-х суток. Но иногда возможны поствакцинальные осложнения аллергического характера[1].
Противопоказаниями к прививке являются: аллергия на белок куриного яйца в анамнезе; первичные (врожденные) и вторичные (приобретенные) иммунодефициты (при последних прививаться можно не ранее, чем через 12 месяцев после выздоровления (окончания лечения); острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний - прививки проводят не ранее, чем через 1 месяц после выздоровления (ремиссии); беременность. Однако, по наблюдениям зарубежных специалистов, если вакцина введена беременной женщине, еще не догадывающейся о своем положении, это еще не повод для прерывания этой беременности, т.к. развитие плода при этом не страдает. Конкретное решение о необходимости проведения прививки беременным женщинам, так и некоторым другим группам лиц (больным с хроническими заболеваниями, злокачественными болезнями крови и новообразованиями и др.), проживающих в районах неблагополучных по желтой лихорадке, зависит от степени риска заболевания.
Вакцинация проводится в кабинетах иммунопрофилактики (прививочных кабинетах) лечебно-профилактических учреждений, имеющих разрешение на проведение прививок против желтой лихорадки. В день прививки врач проводит опрос и осмотр прививаемых лиц с обязательной термометрией. Данные о проведении вакцинации (ревакцинации) заносят в международное свидетельство о вакцинации или ревакцинации, которое заполняется на английском или французском, а также русском языках. Чтобы вычислить дату вступления свидетельства о прививке в силу, нужно прибавить к дате ее проведения 10 дней. Это значит, что только через 10 дней после прививки можно отправляться в страну назначения.
Таким образом, прививка против желтой лихорадки является обязательной при выезде в некоторые страны Африки и Южной Америки. Перечень желательных прививок против других инфекционных болезней может быть расширен в зависимости от страны посещения. Например, Министерство здравоохранения Королевства Саудовской Аравии рекомендует паломникам или отправляющимся в эту страну на сезонные работы прививаться против дифтерии и менингококковой инфекции.
Желтой лихорадкой называют острое геморрагическое вирусное заболевание. Берет свое начало оно в Африке и Южной Америке. Болезнь желтая лихорадка передается через комариные укусы. Она имеет две эпидемиологические формы: сельская (от зараженных обезьян – комары их кусают, после чего передают людям) и городская (в населенных пунктах, где передается этими же насекомыми, но от заболевшего человека к здоровому). Именно последняя вызывает максимальное количество эпидемий и вспышек. Каждый год от нее погибает от тридцати тысяч из двухсот. Почти 90% эпидемий возникает в Африке.
История болезни
Вирус желтой лихорадки очень похож на малярию, схож с ней по эпидемиологии и клиническим признакам. Переносчики этих заболеваний также одинаковы. Поэтому раньше эти две болезни очень часто путали, что неудивительно, так как для точного диагностирования раньше не было технических средств. Это сейчас, имея современное оборудование, можно быстро поставить правильный диагноз. Иногда желтая лихорадка и малярия проявляются даже в комбинированном варианте. Первая официально зарегистрированная эпидемия этой лихорадки случилась в 1648 году в Южной Америке. Из чего можно сделать вывод, говорящий о том, что болезнь достаточно старая, в отличие от Эболы, например.
Как протекает лихорадка?
Болезнь распространяется трансмиссивно, переносчики – кровососущие насекомые. В 90% случаев это комары. Вирус проникает в кровь из пищеварительной системы кровососущих насекомых. Затем какое-то время он накапливается и репродуцируется в лимфатических узлах. В первые дни происходит распространение по всему организму. В это время вирус успевает осесть во многих органах, поражая сосуды и вызывая воспаление. В результате происходит деструкция паренхимы, повышается проницаемость стенок сосудов, что вызывает геморрагию.
Желтая лихорадка. Инкубационный период: его длительность
Лихорадка не начинается сразу же после укуса носителя вируса. Изначально клеткам насекомого необходимо попасть в лимфу и кровь, а затем уже начинается активное размножение и внедрение в паренхиму органов. Сам инкубационный период длится недолго – всего от трех до шести дней. Только, если иммунная система у человека развита очень сильно, он может увеличиться до 10 дней. Именно поэтому перед выездом в страны, где есть желтая лихорадка, делается вакцинация именно за 10 дней до выезда из страны. После истечения этого времени появляется стойкий иммунитет к данному вирусу.

Симптомы
Инкубационный период обычно длится неделю, хотя может доходить и до десяти дней. Болезнь протекает через несколько фаз: гиперемия, кратковременная ремиссия, венозный стаз и реконвалесценция.
Желтая лихорадка симптомы имеет следующие: повышение температуры, интоксикация. Появляются головные боли, ломота во всем теле, рвота и тошнота. При прогрессировании заболевания начинается расстройство нервной системы. Могут появиться галлюцинации и бред. Рот и язык становятся ярко-красными. Больные часто начинают жаловаться на слезотечение и светобоязнь.
В этот период нарушается сердечная деятельность (тахикардия, брадикардия, гипотензия). Уменьшается суточная норма мочи, печень и селезенка заметно увеличиваются. Далее проявляется основной геморрагический симптом – кровоточивость.
Эта первая фаза продолжается около 4-х дней, затем начинается краткая ремиссия, которая может длиться как несколько часов, так и до двух дней. Общее состояние больного улучшается, нормализуется температура. Если желтая лихорадка проходит в абортивной форме, то начинается выздоровление, но обычно симптомы возвращаются вновь. Если болезнь протекает в тяжелой форме, то далее следует период венозного стаза, появляется бледность кожного покрова, развивается желтуха. Состояние больного сильно ухудшается, появляется обильная рвота, часто наблюдается кровотечение из носа.
Почти в 50 % случаев при прогрессирующей желтой лихорадке отмечаются летальные исходы. При благоприятном протекании болезни клинические симптомы регрессируют. Перенести лихорадку можно только один раз в жизни. В дальнейшем у человека к ней появляется пожизненный иммунитет.
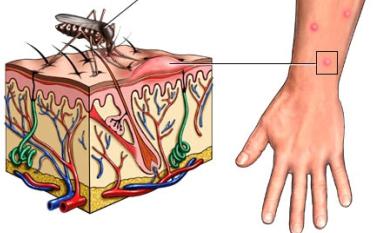
Какие последствия может вызвать болезнь?
При тяжелой форме протекания – инфекционно-токсический шок, почечную и печеночную недостаточность. При таких осложнениях требуются мероприятия интенсивной терапии. Очень часто летальный исход наступает уже на седьмой день после начала заболевания. После прививки от желтой лихорадки есть вероятность развития энцефалита.
Диагностика заболевания
Диагноз ставится на основе клинической картины и эпидемиологических данных. Среди лабораторных данных важное значение имеют нейтропения, лейкопения, обнаружение цилиндров или белка в моче и крови. Увеличивается остаточный азот, билирубин и сывороточные аминотрансферазы. Заболевание диагностируют и на основе изменений печени.
Изначально делается анализ крови, который показывает лейкопению, при которой нарушены лейкоциты, повышаются тромбоциты и нейтрофилы. Далее уже развивается лейкоцитоз. Прогрессирует тромбоцитопения. Гематокрит вырастает, и содержание калия и азота в крови резко повышается.
Делается анализ мочи, который показывает повышение белка, появляются эритроциты и клетки эпителия (цилиндрического). Проводится биохимический анализ крови, который показывает увеличение количества билирубина и изменения в активности ферментов печени.
Возбудитель лихорадки выявляется в специальных условиях в лабораториях, при этом учитывается высокая опасность распространения инфекции. Поэтому такие помещения имеют усиленную защиту. Диагностика проводится на подопытных животных.
Лечение лихорадки
Желтая лихорадка лечится стационарно. В специальных инфекционных отделениях, которые предусмотрены для очень опасных вирусов. Лечение в основном направлено на то, чтобы поддержать организм, его иммунную систему, облегчить симптомы. Для больных предусмотрен постельный режим, легко усваиваемая протертая пища, которая богата калориями. Обязательно принимаются и витаминные комплексы.
Лечение желтой лихорадки: в самые первые дни делается переливание плазмы, хоть и эффект от этого весьма незначительный. Во время протекания лихорадки переливают кровь каждые пару дней. При этом назначается препараты "Антианемин" и "Камполон". Для компенсации потерь делаются внутримышечные инъекции железа. Для комплексной терапии используют противовоспалительные средства и различные антибиотики: антигистаминные, сердечно-сосудистые и гемостатики. Если возникает необходимость – осуществляют реаниматологические процедуры.
Этиотропное лечение при желтой лихорадке не применяется вообще. Рекомендованы:
- диета, основанная на употреблении только молочных и растительных продуктов;
- обязательный постельный режим;
- комплекс витаминов, куда входит аскорбиновая кислота, рибофлавин, тиамин и викасол;
- лекарственные препараты, среди которых обязательно должны быть сосудоукрепляющие средства;
- реанимационные мероприятия, в процессе которых необходимо проводить восстановление циркуляции крови и борьбу с ацидозом, для этого используется раствор хлорида натрия и калия, гадрокарбоната натрия и апирогенная вода; раствор рассчитывается в зависимости от степени обезвоживания организма; если наблюдается острая почечная недостаточность и угроза комы, то проводится гемодиализ; если на лихорадку наслаивается вторичная бактериальная инфекция, то при этом назначаются дополнительные антибиотики.
Профилактика лихорадки
В профилактических целях осуществляется обязательный контроль за миграцией всего населения, а также и за перевозкой грузов. Это исключает возможность ввоза вируса из стран, в которых бушует эпидемия. Помимо этого, в населенных пунктах уничтожаются переносчики заболевания, и людям делается прививка от желтой лихорадки. Для индивидуальной защиты необходимо использование средств, которые уберегают от укусов. Вакцинация (специфическая профилактика) – это введение живого вируса в организм, но в очень ослабленной форме. Профилактика желтой лихорадки, включающая в себя прививки, необходима для всех, кто планирует поездку в страны, где бушуют эпидемии этого заболевания. Причем провести ее следует не меньше, чем за 10 дней перед отправлением.

Прививка от желтой лихорадки, последствия вакцинации
Самое надежное средство защиты от вируса - это иммунопрофилактика. Прививка от желтой лихорадки делается абсолютно всем, кто выезжает в страны, где находится или может существовать вирус. В России часто применяется вакцина, которая изготовлена из куриных эмбрионов, заранее инфицированных ослабленным вирусом. Предназначается она как для детей, так и для взрослых. Малышей можно вакцинировать уже с 9 месяцев. Вводится прививка против желтой лихорадки всего один раз – под лопатку, подкожно.
Почему вакцинацию необходимо провести за 10 дней до отъезда? Потому что за этот период у человека возникает стойкий иммунитет, который продолжается от 10 до 15 лет. Вакцинацию можно сделать и повторно, по прошествии десяти лет. Если человек старше 15-ти, то ему можно делать такую прививку одновременно с другими, в один день. При условии, что лекарственные препараты вводятся в различные части тела. Детям младше 15 лет делается только одна прививка против желтой лихорадки, другую вакцину одновременно вводить запрещается. До следующего укола должно пройти не меньше двух месяцев.
У некоторых людей на месте введения вакцины развивается следующая реакция – наблюдается покраснение и небольшой отек диаметром 2,5 сантиметра. Проявления происходят обычно через 12 часов или в течение суток после того, как сделали прививку. Исчезает данная реакция обычно уже через два-три дня.
В редких случаях наблюдается подкожное уплотнение, которое часто сопровождается легким зудом. Иногда увеличиваются лимфоузлы и появляются болевые ощущения. Приблизительно у 10 % привитых после четвертого дня (до десяти суток) развивается поствакцинальная реакция, при которой повышается температура почти до 40 градусов, начинается озноб и общее физическое недомогание. Появляется головокружение и головная боль. Но бояться этого не стоит, так как данная реакция полностью безопасна и проходит в течение трех дней.
В первые 10дней после вакцинации нельзя принимать любые спиртные напитки, так как в это время организм направляет все свои силы на борьбу с лихорадкой, вырабатывая необходимые антитела. А алкоголь их как раз уничтожает. Есть и несколько случаев энцефалита, которые были зафиксированы как осложнения после вакцинации.
Также среди осложнений наблюдаются миокардит, пневмония, гангрена конечностей или мягких тканей. В результате наслоения повторной инфекции может возникнуть сепсис.
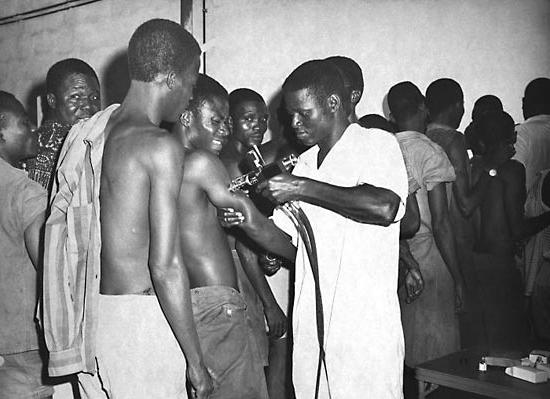
Когда нельзя применять прививки?
Вакцинация от желтой лихорадки противопоказана, если есть аллергия на куриный белок в анамнезе либо врожденные или приобретенные иммунодефициты. В последнем случае делать прививку можно не раньше чем через год после полного выздоровления. Также противопоказана вакцинация при обострениях, острых инфекционных и других заболеваниях. В таком случае прививка может быть сделана не раньше месяца после ремиссии. Не производится вакцинация и при беременности. Но если случилось, что прививка все же была сделана в то время, когда женщина еще не знала о своем положении, то это не повод для аборта, потому как плод надежно защищен и не пострадает. Любое решение о вакцинации людей, имеющих вышеперечисленные противопоказания, зависит от степени риска возможного заболевания желтой лихорадкой.
Где делается вакцинация?
Сделать прививку от желтой лихорадки можно в специально оборудованных кабинетах медицинских учреждений, которые должны иметь разрешение на проведение данной процедуры. Перед вакцинацией врач опрашивает и осматривает пациента, применяя обязательную термометрию. После этого все данные заносятся в международное свидетельство о ревакцинации, заполненное на русском, французском или английском языках. Вступает в силу оно только по истечении 10 дней. Сегодня наличие такой прививки является обязательным условием для въезда в Южную Америку и Африку.

Вакцина против лихорадки
Она производится в ампулах, по 2 и 5 доз – до 10 штук в одной пачке, которая содержит и обязательную инструкцию по применению. Воду для инъекций (растворитель) выпускают в комплекте с лекарственным препаратом. Сухую вакцину необходимо хранить при температуре не больше 20 градусов, и только в специальных холодильниках (низкотемпературных). Растворитель – от 4 до 25 градусов. Не допускается его полное или частичное замораживание. Транспортировка вакцины и растворителя возможна только при температуре 0 – 8 градусов. На большие расстояния транспортировка допускается только на воздушных судах.
Читайте также:


