Задний большеберцовый сосудисто-нервный пучок

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Большеберцовый нерв (n. tibialis) образуется волокнами LIV -SIII спинномозговых корешков. В дистальной части подколенной ямки от большеберцового нерва отходит медиальный кожный нерв голени. Он проходит между двумя головками икроножной мышцы и прободает глубокую фасцию в средней трети задней поверхности голени. На границе задней и нижней трети голени к этому нерву присоединяется латеральная кожная ветвь общего малоберцового нерва, и с этого уровня он называется икроножным нервом (n. suralis).
Далее нерв проходит вдоль ахиллова сухожилия, отдавая ветвь к задненаружной поверхности нижней трети голени. На уровне голеностопного сустава он располагается сзади сухожилий малоберцовых мышц и отдает здесь наружные пяточные ветви к голеностопному суставу и пятке. На стопе икроножный нерв располагается поверхностно. Он отдает ветви к голеностопному и тарзальным суставам и снабжает кожу наружного края стопы и V пальца до уровня конечного межфалангового сочленения. На стопе икроножный нерв также сообщается с поверхностным малоберцовым нервом. От диаметра этого анастомоза зависит область иннервации икроножного церва. В нее может войти значительная часть тыла стопы и даже смежные поверхности III и IV межпальцевых промежутков.
Симптомы поражения икроножного нерва проявляются в виде болей, парестезии и ощущения онемения и гипестезии или анестезии в области наружного края стопы и V пальца. Имеется соответствующая месту сдавления нерва болезненность при пальпации (сзади и ниже наружной лодыжки или на наружной части пятки, у наружного края стопы). Пальцевое сдавление на этом уровне вызывает или усиливает болезненные ощущения в области наружного края стопы.
Начальные отделы большеберцового нерва снабжают следующие мышцы: трехглавую мышцу голени, длинный сгибатель пальцев, подошвенную, подколенную, заднюю большеберцовую длинный сгибатель большого пальца и др.
Трехглавую мышцу голени образуют икроножная и камбаловидная мышцы. Икроножная мышца сгибает нижнюю конечность в коленном и голеностопном суставах.
Тесты для определения силы икроножной мышцы:
- обследуемому, находящемуся в положении лежа на спине с выпрямленной нижней конечностью, предлагают согнуть ее в голеностопном суставе; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу;
- обследуемому, находящемуся в положении лежа на животе, предлагают согнуть нижнюю конечность в коленном суставе под углом 15°; обследующий оказывает сопротивление этому движению.
Камбаловидная мышца сгибает нижнюю конечность в голеностопном суставе.
Тест для определения силы камбаловидной мышцы: обследуемому, находящемуся в положении лежа на животе с согнутой под углом 90 ° в коленном суставе нижней конечностью, предлагают согнуть ее в голеностопном суставе; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу и сухожилие.
Подошвенная мышца своим сухожилием вплетается в медиальную часть ахиллова сухожилия и участвует в сгибании в голеностопном суставе.
Подколенная мышца участвует в сгибании в колейном суставе и ротации голени внутрь.
Задняя большеберцовая мышца приводит и приподнимает внутренний край стопы (супинирует) и способствует сгибанию в голеностопном суставе.
Тест для определения силы задней большеберцовой мышцы: обследуемый находится в положении лежа на спине с выпрямленной нижней конечностью, сгибает ее в голеностопном суставе и одновременно приводит и приподнимает внутренний край стопы; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу и напряженное сухожилие.
Длинный сгибатель пальцев сгибает ногтевые фаланги II - V пальцев стопы.
Тест для определения силы длинного сгибателя пальцев: обследуемому в положении лежа на спине предлагают согнуть в суставе дистальные фаланги II - V пальцев стопы; исследующий препятствует этому движению и удерживает другой рукой проксимальные фаланги разогнутыми. Длинный сгибатель большого пальца сгибает I палец стопы; его функция проверяется аналогично.
От большеберцового нерва несколько выше внутренней лодыжки отходят внутренние пяточные кожные ветви, которые иннервируют кожу заднего отдела пяточной области и задней час-пи подошвы. На уровне голеностопного сустава основной ствол большеберцового нерва проходит в жестком остеофиброзном туннеле - тарзальном канале. Этот канал идет косо вниз и вперед, сообщая область голеностопного сустава с подошвой, и делится на 2 этажа: верхний - залодыжковый и нижний - подлодыжковый. Верхний этаж ограничивается снаружи костно-суставной стенкой. Изнутри верхний этаж ограничен внутренней кольцеобразной связкой, образующейся с поверхностного и глубокого апоневроза голени. Нижний этаж ограничивается снаружи внутренней поверхностью пяточной кости, изнутри - приводящей мышцей большого пальца, заключенной в дупликатуру внутренней кольцеобразной связки. Тарзальный канал имеет два отверстия: верхнее и нижнее. Через канал проходят сухожилия задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца, а также задний большеберцовый сосудисто-нервный пучок. Он находится в фиброзном футляре и включает в себя большеберцовый нерв и заднюю большеберцовую артерию с венами-спутниками. В верхнем этаже тарзального канала сосудисто-нервный пучок проходит между сухожилиями длинного сгибателя большого пальца. Нерв располагается снаружи и сзади артерии и проецируется па равном расстоянии от пяточного сухожилия до заднего края внутренней лодыжки. В нижнем этаже канала сосудисто-нервный пучок прилежит к задненаружной поверхности сухожилия длинного сгибателя большого пальца. Здесь большеберцовый нерв делится на конечные ветви - внутренний и наружный подошвенные нервы. Первый из них иннервирует кожу подошвенной поверхности внутренней части стопы и всех фаланг пальцев, тыльной поверхности концевых фаланг I - III и внутренней половины IV пальца, а также короткие сгибатели пальцев, которые сгибают средние фаланги II - V пальцев, короткий сгибатель большого пальца, мышцу, отводящую большой палец стопы, и I и II червеобразные мышцы. Наружный подошвенный нерв снабжает кожу наружной части подошвенной поверхности стопы, подошвенной поверхности всех фаланг пальцев и тыльной поверхности концевых фаланг V и наружной половины IV пальца. Двигательные волокна иннервируют квадратную мышцу подошвы; сгибанию способствуют I -IV межкостные и II - IV червеобразные мышцы, мышца, отводящая мизинец стопы, и, отчасти, короткий сгибатель мизинца стопы. Кожа области пятки иннервируется внутренним пяточным нервом, отходящим от общего ствола большеберцового нерва немного выше тарзалыюго канала.
При поражении общего ствола большеберцового нерва в подколенной ямке развивается паралич мышц и утрачивается возможность сгибания нижней конечности в голеностопном суставе, в суставах дистальных фаланг пальцев стопы, средних фаланг II - V пальцев и проксимальной фаланги I пальца стопы. Из-за антагонистического сокращения разгибателей стопы и пальцев, иннервируемых малоберцовым нервом, стопа находится в положении разгибания (тыльной флексии); развивается так называемая пяточная стопа (pes calcaneus). При ходьбе больной опирается на пятку, подьем на носок невозможен. Атрофия межкостных и червеобразных мышц приводит к когтевидному положению пальцев стопы (основные фаланги разогнуты в суставах, а средние и концевые - согнуты). Отведение и приведение пальцев невозможны.
При поражении большеберцового нерва ниже отхождения ветвей к икроножным мышцам и длинным сгибателям пальцев парализованными оказываются только мелкие мышцы подошвенной части стопы.
Для топической диагностики уровня поражения этого нерва имеет значение зона нарушения чувствительности. Чувствительные ветви последовательно отходят для иннервации кожи на задней поверхности голени (медиальный кожный нерв икры - в подколенной ямке), наружной поверхности пятки (медиальная и латеральная пяточные ветви - в нижней трети голени и на уровне голеностопного сустава), на наружном крае стопы (латеральный тыльный кожный нерв), на подошвенной поверхности стопы и пальцев (I - V общие подошвенные пальцевые нервы).
При поражении большеберцового нерва на уровне голеностопного сустава и ниже чувствительные расстройства локализуются только на подошве.
В случае частичного поражения большеберцового нерва и его ветвей нередко возникает каузалгический синдром. Мучительные боли распространяются от задней поверхности голени до середины подошвы. Крайне болезненно прикосновение в подошвенной стороне стопы, что мешает при ходьбе. Больной опирается только на наружный край стопы и на пальцы, прихрамывая при ходьбе. Боли могут иррадиировать по всей нижней конечности и резко усиливаться при легком прикосновении к любому участку кожи на этой конечности. Больные не могут ходить, даже опираясь на костыли.
Часто боли сочетаются с вазомоторными, секреторными и трофическими расстройствами. Развивается атрофия мышц задней части голени и межкостных мышц, вследствие этого на тыле стопы отчетливо выступают метатарзальные кости. Снижаются или исчезают ахиллов и подошвенный рефлексы.
При поражении концевых ветвей большеберцового нерва иногда наблюдается рефлекторная контрактур а пораженной конечности с отеком, гиперестезией кожи и остеопорозом костей стопы.
Наиболее часто большеберцовый нерв поражается в зоне тарзалыюго канала по механизму туннельного (компрессионно-ишемического) синдрома.
При синдроме тарзального канала на первый план выступают боли. Чаще всего они ощущаются в задних отделах голени, нередко - в подошвенной части стопы и пальцев, реже иррадиируют в бедро. Наблюдаются парестезии по подошвенной поверхности стопы и пальцев. Здесь же часто возникает ощущение онемения и выявляется снижение чувствительности в пределах зоны иннервации наружного и/или внутреннего подошвенного нерва, а иногда и на участке, снабжаемом пяточным нервом. Реже чувствительных нарушений встречаются двигательные - парез мелких мышц стопы. При этом затруднены сгибание и разведение пальцев, а в далеко зашедших случаях из-за атрофии мышц стопа приобретает вид когтистой лапы. Кожа становится сухой и истончается. При синдроме тарзального канала легкая перкуссия или пальцевое сдавление в области между внутренней лодыжкой и ахилловым сухожилием вызывает парестезии и боли в подошвенной области стопы, последние могут ощущаться в задних отделах голени. Провоцируются болезненные ощущения и при пронации и одновременно сформированной экстензии стопы, а также при форсированном подошвенном сгибании I пальца против действия силы сопротивления.
При указанном туннельном синдроме чувствительные расстройства в пяточной области возникают редко. Слабость сгибания голени и стопы, а также гипестезия по задней наружной поверхности голени - признаки поражения большеберцового нерва выше уровня тарзального канала

[1], [2], [3], [4], [5], [6]
ОБЛАСТЬ КОЛЕНА
Границы
Вверху: круговая линия, проведенная на два пальца выше надколенника
Внизу: круговая линия, проведенная через бугристость большеберцовой кости
Передняя и задняя области делятся вертикальными линиями, проведенными через задние края мыщелков бедренной кости
Внешние ориентиры
- 1-3 поперечные складки при согнутом колене
- продольный валик в позе разгибания соответствует жировому комку подколенной ямки
- при напряжении мышц пальпируются мышечно-сухожильные края подколенной ямки (головка икроножной внизу и с боков, сухожилие двуглавой вверху, сухожилие полусухожильной с медиальной стороны, сухожилие полуперепончатой, сухожилие тонкой (еще медиальнее))
ЗАДНЯЯ ОБЛАСТЬ КОЛЕНА (подколенная ямка)
Кожа
Тонкая, малоподвижная, богата сальными и потовыми железами, с трудом берется в складку
Подкожная жировая клетчатка
Однослойная, имеет ячеистое строение
n. cutaneus femoris posterior
Поверхностная фасция
Хорошо выражена, отрогами связана с кожей
Собственная фасция (fascia poplitea)
Является продолжением широкой фасции
Канал Пирогова – расщепление собственной фасции
Проходят: v.saphena parva (посередине; перед впадением в подколенную вену прободает глубокий листок фасции)
Мышцы
Проходят под собственной фасцией:
m.biceps femoris (вверху и латерально)
m.semitendinosus (вверху и медиально)
m.semimembranosus (под m.semitendinosus)
головка m.gastrocnemius (внизу с латеральной стороны)
головка m.gastrocnemius (внизу с медиальной стороны)
Топография элементов сосудисто-нервного пучка
Верхний отдел подколенной ямки:
n.tibialis – по средней линии подколенной ямки в слоей жировой клетчатки, окруженный фасциальным футляром
v. и a.poplitea кпереди и медиально от n.tibialis в собственном фасциальном футляре (вена кзади, а артерия кпереди и медиальнее)
Нижний отдел подколенной ямки (в направлении сзади наперед НеВА):
n.tibialis – кзади и кнаружи
v.poplitea – кпереди и медиально
a.poplitea – еще более кпереди и медиально
Сосудисто-нервный пучок лежит на m.popliteus, а в нижнем углу входит в arcus tendineus m.solei
Проекция подколенной артерии на кожу
Вверху: посередине задней области колена
Внизу (нижний угол ромба): место деления на a.tibialis ant. et post.
Особенности отхождения боковых ветвей от подколенной артерии
a.genus superiors отходят под тупым углом
a.genus inferiors отходят под острым углом
Поэтому при лигировании подколенной артерии на уровне верхних создается участок повышенного гемодинамического сопротивления, ухудшающий условиях окольного кровотока
Коллатеральное кровообращение в зоне коленного сустава
Rete articularis genus:
aa.genus superior (латеральная и медиальная) отходят от подколенной артерии на уровне верхнего края мыщелков бедра
aa.genus inferior (латеральная и медиальная) находятся у нижнего края подколенной мышцы
a.genus media отходит от подколенной на уровне суставной щели коленного сустава
a.genus descendens (ветвь бедренной артерии)
a.reccurens tibialis ant. (ветвь передней большеберцовой артерии)
Топографо-анатомическое обоснование к развитию туннельной невропатии общего малоберцового нерва
ОБЛАСТЬ ГОЛЕНИ
Границы
Вверху: круговая линия, проведенная через бугристость большеберцовой кости
Внизу: круговая линия, проведенная через основания лодыжек
медиальная: по внутреннему краю tibiae,
латеральная: по борозде, разделяющей малоберцовые мышцы и m. soleus.
Внешние ориентиры
- пальпируется передний край большеберцовой кости, ее медиальная поверхность
- пальпируется головка малоберцовой кости (кнаружи от бугристости большеберцовой)
- пальпируется желобок, отделяющий группу наружных мышц от группы передних (в передненаружном отделе голени)
Поверхностный малоберцовый нерв, n. fibularis (peroneus) superficialis, появляется в подкожной клетчатке на границе средней и нижней трети голени у латеральной границы передней поверхности голени. На переднемедиальной стороне проходит v. saphena magna в сопровождении n. saphenus. с латеральной стороны — ветви v. saphena parva и п. cutaneus surae lateralis. Подкожные вены через прободающие вены, vv. perforantes. соединяются с глубокими венами
- пальпируются икроножные мышцы (в верхней половине голени)
- тяж ахиллова сухожилия (в нижней половине)
- пальпируется край большеберцовой кости (с медиальной стороны) и выпуклость медиальной головки икроножной
ПЕРЕДНЯЯ ОБЛАСТЬ ГОЛЕНИ
Кожа
Подкожная клетчатка
Развита слабо, однослойная
Поверхностная фасция
Выражена хорошо, образует фасциальные футляры для сосудов и нервов:


Поверхностные вены и нервы голени: 1 — большая подкожная вена ноги и подкожный нерв; 2 — фасция голени; 3 — передняя большеберцовая мышца (покрыта фасцией); 4 — кожные ветви поверхностного малоберцового нерва; 5 — ветви латерального кожного нерва икры.
Фасциальные ложа

Переднее фасциальное ложе голени, compartimentum cruris anterius, ограничено спереди собственной фасцией, сзади — межкостной мембраной, медиально — болышеберцовой костью, с которой фасция сращена, латерально — передней межмышечной перегородкой голени.
Проходят: a.tibialis ant. с двумя сопровождающими венами и n.peroneus profundus (на межкостной перепонке между m.tibialis ant. и m.extensor digitorum longus)
- в верхней трети голени n.peroneus profundus находится латерально от артерии
- в средней трети нерв перекрещивает артерию спереди
- в нижней трети нерв проходит медиально от артерии
Передняя стенка – передняя межмышечная перегородка голени
Задняя стенка – задняя межмышечная перегородка голени
Проходят: n.peroneus superficialis, m.peroneus longus et brevis
- на уровне шейки малоберцовой кости n.peroneus superficialis прободает заднюю межмышечную перегородку в canalis musculoperoneus superior
- на границе нижней и средней третей голени n.peroneus superficialis выходит из канала, прободает собственную фасцию и далее в подкожной жировой клетчатке направляется к тыльной поверхности стопы
ЗАДНЯЯ ОБЛАСТЬ ГОЛЕНИ
Кожа
Тонкая, подвижная, легко собирается в складки
Подкожная жировая клетчатка
Имеет двухслойное строение
n.cutaneus surae lat. et med.
Поверхностная фасция
Имеет один листок
Образует футляр в нижнем отделе области для v.saphena parva и n.cutaneus surae medialis (в верхнем отделе они расположены в расщеплении собтвенной фасции)
Образует футляр для n.suralis в нижней трети голени
Заднее фасциальное ложе
Передняя сторона – межкостная перепонка и берцовые кости
Задняя сторона – собственная фасция голени
Латеральная – задняя межмышечная перегородка и малоберцовая кости
Медиальная – собственная фасция и большеберцовая кость
Проходят: a.tibialis posterior, сопровождающие вены, n.tibialis

Синдром повреждения общего малоберцового нерва
Повреждение нерва в подколенной ямке или в верхнем малоберцовом канале, образованном m.peroneus longus и fibua => потеря функции разгибания стопы и пальцев, отведения и поднятия наружного и внутреннего края стопы; стопа свисает, слегка подвернута кнутри, пальцы согнуты
Клиника: больной высоко поднимает ногу и вначале ступает носком, затем наружным краем стопы и . наконец, подошвой. Невозможно стояние и ходьба на пятках
Pes calcaneus (пяточная стопа)

Синдром поражения большеберцового нерва
Нерв иннервирует сгибатели пальцев и стопы, кожу подошвы, тыл дистальных фаланг пальцев, заднюю поверхность голени
ОБЛАСТЬ КОЛЕНА
Границы
Вверху: круговая линия, проведенная на два пальца выше надколенника
Внизу: круговая линия, проведенная через бугристость большеберцовой кости
Передняя и задняя области делятся вертикальными линиями, проведенными через задние края мыщелков бедренной кости
Внешние ориентиры
- 1-3 поперечные складки при согнутом колене
- продольный валик в позе разгибания соответствует жировому комку подколенной ямки
- при напряжении мышц пальпируются мышечно-сухожильные края подколенной ямки (головка икроножной внизу и с боков, сухожилие двуглавой вверху, сухожилие полусухожильной с медиальной стороны, сухожилие полуперепончатой, сухожилие тонкой (еще медиальнее))
ЗАДНЯЯ ОБЛАСТЬ КОЛЕНА (подколенная ямка)
Кожа
Тонкая, малоподвижная, богата сальными и потовыми железами, с трудом берется в складку
Подкожная жировая клетчатка
Однослойная, имеет ячеистое строение
n. cutaneus femoris posterior
Поверхностная фасция
Хорошо выражена, отрогами связана с кожей
Собственная фасция (fascia poplitea)
Является продолжением широкой фасции
Канал Пирогова – расщепление собственной фасции
Проходят: v.saphena parva (посередине; перед впадением в подколенную вену прободает глубокий листок фасции)
Мышцы
Проходят под собственной фасцией:
m.biceps femoris (вверху и латерально)
m.semitendinosus (вверху и медиально)
m.semimembranosus (под m.semitendinosus)
головка m.gastrocnemius (внизу с латеральной стороны)
головка m.gastrocnemius (внизу с медиальной стороны)
Топография элементов сосудисто-нервного пучка
Верхний отдел подколенной ямки:
n.tibialis – по средней линии подколенной ямки в слоей жировой клетчатки, окруженный фасциальным футляром
v. и a.poplitea кпереди и медиально от n.tibialis в собственном фасциальном футляре (вена кзади, а артерия кпереди и медиальнее)
Нижний отдел подколенной ямки (в направлении сзади наперед НеВА):
n.tibialis – кзади и кнаружи
v.poplitea – кпереди и медиально
a.poplitea – еще более кпереди и медиально
Сосудисто-нервный пучок лежит на m.popliteus, а в нижнем углу входит в arcus tendineus m.solei

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Доступ к бедренному сосудисто-нервному пучку (в верхней трети бедра (в бедренном треугольнике), в средней трети бедра или в нижней трети бедра) осуществляется по проекционной линии Кена, соединяющей середину паховой связки с приводящим бугорком медиального мыщелка бедра. Пациент при этом лежит на спине, нижняя конечность слегка согнута в коленном и тазобедренном суставе и ротирована кнаружи.
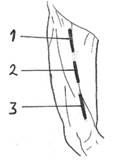
Рис. 97. Доступ к бедренному сосудисто-нервному пучку: 1.– в верхней трети бедра; 2.– в средней трети бедра; 3.– в нижней трети бедра.
В верхней трети бедра по проекционной линии рассекаются: кожа с подкожной клетчаткой и элементами поверхностной фасции, поверхностный листок собственной (широкой) фасции бедра – по желобоватому зонду. Портняжная мышца крючком Фарабефа смещается кнаружи, длинная приводящая мышца – кнутри. В верхней части бедренного треугольника (под паховой связкой) самое латеральное положение в бедренном сосудисто-нервном пучке занимает бедренный нерв, самое медиальное – бедренная вена, бедренная артерия находится между ними. В нижней части бедренного треугольника бедренную артерию сопровождает скрытый нерв (ветвь бедренного нерва), занимающий по отношению к артерии переднее (поверхностное) положение, бедренная вена смещается кзади от артерии. С целью сохранения коллатерального кровоснабжения перевязывать бедренную артерию следует ниже отхождения от нее глубокой артерии бедра. При обнажении бедренного сосудисто-нервного пучка в нижней трети бедра (в приводящем канале) по той же проекционной линии рассекают кожу с подкожной клетчаткой и элементами поверхностной фасции, широкую фасцию бедра (после чего портняжную мышцу смещают кнутри), по зонду, введенному через переднее (среднее) отверстие приводящего канала, рассекается межмышечная пластинка (lamina vastoadductoria). Медиальная широкая мышца бедра смещается кнаружи и кпереди, большая приводящая мышца – кнутри и кзади. Скрытый нерв в нижней трети бедра занимает по отношению к бедренной артерии поверхностное положение и покидает приводящий канал (обычно, вместе с нисходящей коленной артерией) через его переднее (среднее) отверстие. Бедренная вена в этой трети бедра занимает в бедренном пучке самое глубокое положение.
49. Обосновать доступ к седалищному нерву в верхней трети бедра.
50. Обосновать доступ к седалищному нерву в средней трети бедра.
51. Обосновать доступ к седалищному нерву в нижней трети бедра.
Доступ к седалищному нерву (в верхней, средней или нижней трети бедра) осуществляется по проекционной линии, соединяющей середину нижней ягодичной складки (середину расстояния между седалищным бугром и большим вертелом бедра) с серединой подколенной ямки. Пациент при этом лежит на животе. По проекционной линии рассекают: кожу с подкожной клетчаткой и элементами поверхностной фасции, широкую фасцию бедра. В верхней трети бедра головку двуглавой мышцы бедра смещают кнутри, в нижней трети бедра двуглавая мышца бедра смещается кнаружи. Полусухожильная и полуперепончатая мышцы при доступе к седалищному нерву в нижней трети бедра смещаются кнутри, то есть в ту же сторону, с которой они ограничивают подколенную ямку.
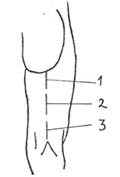
Рис. 98. Доступ к седалищному нерву: 1.– в верхней трети бедра; 2.– в средней трети бедра; 3.– в нижней трети бедра.
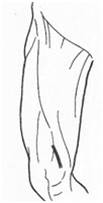
52. Обосновать доступ к подколенной артерии через Жоберову ямку.
Сверху Жоберова ямка ограничена краем портняжной мышцы, спереди – большой приводящей мышцей, сзади – полусухожильной и полуперепончатой мышцами. Ниже латерального мыщелка бедра можно пропальпировать головку малоберцовой кости. Жоберова ямка снизу ограничена медиальным мыщелком бедра, сверху – краем портняжной мышцы, спереди – сухожилием большой приводящей мышцы, сзади – сухожилиями полусухожильной и полуперепончатой мышцы. При доступе через Жоберову ямку пациент лежит на спине, нижняя конечность отведена и ротирована кнаружи. При этом рассекается кожа с подкожной клетчаткой и элементами поверхностной фасции, собственная фасция. Портняжная мышца смещается в медиальном направлении, большая приводящая мышца – кпереди, полусухожильная и полуперепончатая мышца – кзади. В операционной ране оказывается только подколенная артерия. В этом состоит достоинство доступа через Жоберову ямку – отсутствует или сведен к минимуму риск повреждения поверхностных образований подколенной ямки и других компонентов основного сосудисто-нервного пучка (подколенной вены и большеберцового нерва). Недостатком доступа через Жоберову ямку (по сравнению с доступом через подколенную ямку) является то, что этот доступ является менее широким, что осложняет выполнение оперативного приема. Подколенная артерия отдает верхние, средние и нижние коленные артерии (латеральные и медиальные). Эти ветви подколенной артерии образуют сеть анастомозов. Поэтому с целью сохранности коллатерального кровотока перевязывать подколенную артерию можно не выше отхождения от нее верхних коленных артерий и не ниже отходжения нижних коленных артерий.
53. Обосновать доступ к подколенному сосудисто-нервному пучку через
Доступ к подколенной артерии через подколенную ямку осуществляется параллельно длинной оси подколенного ромба, на поперечник пальца кнутри от нее (пациент лежит на животе, нижняя конечность слегка согнута в коленном суставе). При этом рассекают те же слои, что и при доступе к подколенному сосудисто-нервному пучку. Достоинством доступа через подколенную ямку является то, что он достаточно широкий, недостатком – то, что при этом существует риск повреждения образований подколенной ямки, занимающих поверхностное положение по отношению к подколенной артерии
54. Обосновать доступ к общему малоберцовому нерву.

Доступ к общему малоберцовому нерву осуществляется от верхне-наружного края подколенного ромба (края двуглавой мышцы бедра), с огибанием головки малоберцовой кости сзади и снизу. Пациент должен при этом лежать на противоположном боку, нижняя конечность слегка согнута в коленном суставе. Рассекают кожу с подкожной клетчаткой и элементами поверхностной фасции, собственную фасцию (по желобоватому зонду). Общий малоберцовый нерв проецируется по линии, соединяющей вершину подколенного ромба с головкой малоберцовой кости. Ниже головки малоберцовой кости общий малоберцовый нерв проходит в верхнем мышечно-малоберцовом канале, в формировании которого принимает участие длинная малоберцовая мышца. В этом канале он делится на поверхностный и глубокий малоберцовый нерв.
55. Обосновать доступы к переднему большеберцевому сосудисто-нервному
пучку в верхней трети голени.
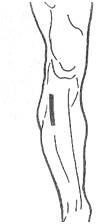
Доступ к переднему большеберцовому сосудисто-нервному пучку (в верхней, средней и нижней трети голени) осуществляется по проекционной линии, проводимой путем соединения двух точек: верхняя проекционная точка находится на середине расстояния между головкой малоберцовой кости и бугристостью большеберцовой кости, нижняя проекционная точка – на середине расстояния между лодыжками, спереди от них. Пациент лежит на спине. По проекционной линии послойно рассекают следующие слои: кожу с подкожной клетчаткой и элементами поверхностной фасции, собственную фасцию (по желобоватому зонду). Переднюю большеберцовую мышцу смещают кнутри, длинный разгибатель пальцев стопы – кнаружи. В нижней части голени кнаружи смещают и длинный разгибатель большого пальца стопы. Передний большеберцовый сосудисто-нервный пучок находится на межкостной перегородке. В его состав входят: передняя большеберцовая артерия с двумя одноименными венами и глубокий малоберцовый нерв. В верхней трети голени глубокий малоберцовый нерв располагается кнаружи от передней большеберцовой артерии, в средней трети голени они пересекаются (нерв обычно пересекает артерию кпереди от нее), в нижней трети голени нерв лежит кнутри от артерии.
56. Обосновать доступы к переднему большеберцевому сосудисто-нервному
пучку в средней трети голени.
57. Обосновать доступы к переднему большеберцевому сосудисто-нервному
пучку в нижней трети голени.
58. Обосновать доступы к заднему большеберцевому сосудисто-нервному пучку
в верхней трети голени и в области голеностопного сустава.
59. Обосновать доступы к заднему большеберцевому сосудисто-нервному пучку
в средней трети голени и в области голеностопного сустава.
Доступ к заднему большеберцовому сосудисто-нервному пучку (в верхней, средней и нижней трети голени) осуществляется по проекционной линии, проводимой путем соединения двух точек: верхняя точка находится на поперечник пальца (1 см) кнутри (и кзади) от медиального края большеберцовой кости, нижняя точка – на середине расстояния между медиальной лодыжкой и ахилловым сухожилием. Пациент лежит на спине, нижняя конечность согнута в коленном суставе и ротирована кнаружи. По проекционной линии послойно рассекают следующие слои: 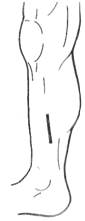
кожу с подкожной клетчаткой и элементами поверхностной фасции, по желобоватому зонду – поверхностный листок собственной фасции, после чего смещают кзади и кнаружи икроножную мышцу. После этого рассекают камбаловидную мышцу (в верхней или средней трети голени) и глубокий листок собственной фасции, попадая в голеноподколенный канал. Камбаловидную мышцу и глубокий листок собственной фасции следует рассекать, направляя лезвие скальпеля на большеберцовую кость, чтобы не повредить компоненты сосудисто-нервного пучка. После попадания в голеноподколенный канал длинный сгибатель большого пальца стопы смещается кнаружи, длинный сгибатель пальцев стопы – кнутри. В нижней трети голени мышцы не рассекают, нижнюю часть трехглавой мышцы голени с ее сухожилием (пяточным, ахилловым) смещают кзади, заднюю большеберцовую мышцу – кпереди. В задний большеберцовый сосудисто-нервный пучок входят: задняя большеберцовая артерия с двумя одноименными венами и большеберцовый нерв. На всем протяжении голени большеберцовый нерв занимает латеральное положение по отношению к артерии.
60. Обосновать доступы к заднему большеберцевому сосудисто-нервному пучку
в нижней трети голени и в области голеностопного сустава.
Доступ к заднему большеберцовому сосудисто-нервному пучку в области голеностопного сустава (в медиальном лодыжковом канале) осуществляется по продолжению проекционной линии к этому пучку, проводимой на голени, с огибанием медиальной лодыжки сзади и снизу. Пациент лежит на спине, нижняя конечность согнута в коленном суставе и ротирована кнаружи. По проекционной линии послойно рассекают следующие слои: кожу с подкожной клетчаткой и элементами поверхностной фасции, по желобоватому зонду – удерживатель сгибателей. Задний большеберцовый сосудисто-нервный пучок лежит кзади от сухожилия длинного сгибателя пальцев стопы, кпереди от сухожилия длинного сгибателя большого пальца стопы. Большеберцовый нерв в медиальном лодыжковом канале располагается кзади от задней большеберцовой артерии
61. Обосновать доступ к тыльному сосудисто-нервному пучку стопы.
Доступ к тыльному сосудисто-нервному пучку стопы выполняется по проекционной линии, соединяющей середину расстояния между лодыжками с 1-ым межпальцевым промежутком. Пациент лежит на спине. По проекционной линии рассекают: кожу с подкожной клетчаткой и элементами поверхностной фасции, по желобоватому зонду – тыльный апоневроз стопы. Сухожилие длинного разгибателя большого пальца стопы смещают кнутри, сухожилия длинного разгибателя пальцев стопы – кнаружи. В тыльный сосудисто-нервный пучок стопы входит тыльная артерия стопы и глубокий малоберцовый нерв, который обычно занимает медиальное положение по отношению к артерии.

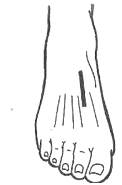
Рис. 109. Доступ к заднему большеберцовому сосудисто-нервному пучку в области голеностопного сустава (А) и к тыльному сосудисто-нервному пучку стопы (Б)
62. Находить пульсационные точки на нижней конечности (на бедренной
Читайте также:


