Защемление нервов верхних конечностей
Защемление лучевого нерва или компрессионно-ишемическая невропатия – одно из наиболее частых заболеваний периферической нервной системы. Это явление имеет ряд характерных симптомов и причин возникновения. В более легких случаях, при своевременном обращении за врачебной помощью, заболевание хорошо поддается консервативному лечению, тогда как для лечения тяжелых форм болезни часто требуется оперативное вмешательство.
Травма – как основная причина компрессий
У некоторых пациентов подобного рода невропатии случаются вследствие неправильного использования средств опоры. Как бы парадоксально это не прозвучало, но защемлению лучевого нерва в руке часто подвержены люди с переломами нижних конечностей, когда травмированный неправильно пользуется костылями. Вследствие неправильной позы и использовании неподходящей опоры, происходит сдавливание лучевого нерва.
Помимо этого, банальный ушиб от падения или неосторожного движения может привести к травмированию нерва.

Иные распространенные причины компрессии
Как правило, они также связаны с механическим повреждением. Среди причин защемления лучевого нерва в руке выделяют следующие:
- образование рубцов между мышцами в непосредственной близости от лучевого нерва после удара;
- перелом плечевой кости;
- продолжительное сдавливание верхних конечностей жгутом;
- последствия инъекций, сделанных в наружную часть плеча, когда нерв пациента расположен в отличном от общепринятого месте (аномальное расположение).
Интоксикации
Следующая причина патологии – токсическое воздействие на лучевой нерв инфекций и алкоголя. Например, интоксикация организма, как осложнение после перенесенного гриппа или другого инфекционного заболевания (пневмонии или сыпного тифа). И если осложнения после гриппа - явление редкое, то отравление организма вследствие чрезмерного употребления алкоголя наблюдается намного чаще. Обычно пациентов, увлекающихся спиртным, мало заботит тот факт, что утром после пробуждения организм работает неправильно. В такие моменты их больше заботит другое, а в состоянии опьянения человек чувствует себя лучше. Именно поэтому обращение ко врачу откладывается на потом, что только усугубляет положение дел больного.
В исключительных случаях причиной поражения нерва становятся тяжелые отравления свинцом.
Редкие причины
Травмы и отравления считаются наиболее распространенными причинами защемления лучевого нерва, однако, в медицинской практике встречаются и такие, как сахарный диабет, дисбаланс гормонов в женском организме, состояние беременности.
Характерные симптомы защемления лучевого нерва
Основные признаки этого заболевания в зависимости от степени его поражения сводятся к болевому синдрому и ограничению подвижности, сопровождающейся нарушением чувствительности отдельных частей верхних конечностей. Подобным патологиям часто сопутствуют нарушения разгибательных движений кистей рук.
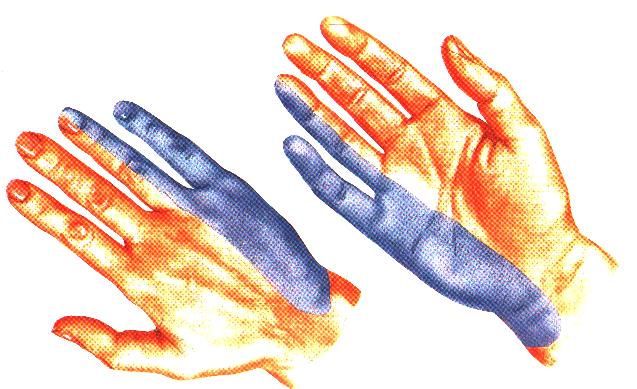
Если защемление лоцируется в области подмышечной впадины, нарушение разгибательной функции руки наблюдается в предплечье. При этом невозможно удержать кисть в горизонтальном положении, когда вы удерживаете руки перед собой. При таких патологиях кисть свисает.
Так как лучевой нерв отвечает за совершения движений лучезапястным и локтевом суставами, первым, третьим и большим пальцами, онемение и болевые ощущения часто наблюдаются именно в этих частях руки. Иногда пациенты жалуются на сильную жгучую боль в большом пальце, отдающую в верхние отделы конечности, например, в плечо.
Типы компрессионного поражения нерва
В зависимости от места поражения (сдавления) нерва, симптоматика патологии различается. Для каждого типа повреждения нерва характерны свои отличительные признаки. Приведем наиболее распространенные симптомы болезни для каждого случая.
Компрессии первого типа
Компрессии первого типа обладают следующими отличительными признаками:
- в распрямленном состоянии верхних конечностей наблюдается затруднение разгибательных движений кисти, а также устойчивое прилегание первого и второго пальцев руки;
- слабость кисти при попытке поднятия руки (пациент не может привести кисть в горизонтальное положение);
- нарушение разгибательных рефлексов в области локтевого сустава;
- снижение чувствительности в пальцах;
- чувство онемения и покалывания в кисти.
Второй тип компрессии
Возникает при сдавлении нерва в средней трети плеча во время сна, либо в результате длительной фиксации руки, повреждения конечности жгутом или продолжительного нахождения человека в неудобной позе.
Помимо этого, второй тип компрессионной невропатии встречается у пациентов с осложнениями после перенесенных инфекционных заболеваний, а также с отравлением свинцом.
Этот тип считается более распространенным и характеризуется такими признаками:
- при полном сохранении разгибательных рефлексов предплечья и хорошей чувствительности плеча отмечаются нарушения в движении пальцев;
- утрата чувствительности на внутренней поверхности кисти.

Третий тип компрессии
Для этого типа компрессии характерны следующие симптомы:
- сильные болевые ощущения в области предплечья, при разгибании пальцев и совершении вращательных движений кистью;
- ярко выраженная боль в плече и локте;
- слабость и гипотрофия (одна из форм дистрофии, сопровождающейся снижением мышечной массы) мышц предплечья.
Диагностика патологии
Уточнение диагноза защемления лучевого нерва осуществляется посредством нескольких последовательных медицинских мероприятий, включающих в себя:
- предварительный осмотр терапевта с последующим направлением к специалисту - невропатологу;
- проведение неврологом диагностических тестов на предмет нарушений в работе периферических нервов;
- комплексное исследование общего состояния нервной проводимости и функционального состояния мышц верхних конечностей (проведение электронейромиографии);
- исследование крови и мочи пациента (общие анализы, анализ на уровень сахара в крови, исследование биохимического состава крови).
Лечение невропатии
Методы лечения невропатии подбираются индивидуально для каждого пациента в зависимости от степени компрессии, локализации патологического процесса и причин его возникновения. Например, лечение защемления лучевого нерва, вызванного интоксикацией организма, осуществляется посредством медикаментозного воздействия. Заболевание сопряженное с переломами костей рук – путем обездвиживания конечности на время срастания перелома с последующими реабилитационными мероприятиями. Для устранения компрессий, вызванных разрывом лучевого нерва, требуется оперативное вмешательство.
Лечение защемления лучевого нерва в кисти, спровоцированное механическим воздействием (неудобной позой во время сна, неправильным использованием костылей), осуществляется традиционными методами с обязательным устранением причин компрессии.
Подавляющее число больных проходят амбулаторное лечение, и только при наличии тяжелых патологий пациент госпитализируется в стационар (например, когда требуется введение сильнодействующих препаратов).
Консервативные методы лечения компрессионных невропатий заключаются в назначении медикаментозных препаратов таких, как:
- лекарственные средства для устранения болевых ощущений и снятия воспаления (нестероидные противовоспалительные препараты);
- средства для снятия отечности в больной конечности;
- медикаменты для улучшения кровоснабжения пораженных участков (сосудорасширяющие препараты);
- препараты для усиления нервной проводимости в верхних конечностях;
- витаминные добавки группы В и стимуляторы для ускорения регенерации нервных волокон.
Для достижения желаемого эффекта, а также ускорения восстановительных процессов рекомендуется медикаментозное лечение комбинировать с физиопроцедурами, назначаемым врачом-физиотерапевтом. К дополнительным физиотерапевтическим методам лечения защемления лучевого нерва относятся следующие:
- комплекс специальных упражнений (лечебная физкультура, в том числе гимнастика в водной среде);
- массаж при защемление лучевого нерва;
- иглоукалывание (иглорефлексотерапия);
- лекарственный электрофорез;
- магнитотерапия и электромиостимулиция;
- озокерит (восковое прогревание конечностей);
- местное наложение лечебных грязей (грязевые аппликации).
Наилучшим восстановительным эффектом обладают процедуры массажа и лечебной физкультуры. Комплекс упражнений назначаются индивидуально для каждого пациента с учетом тяжести его состояния.
В исключительных случаях, когда консервативные методы лечения защемления лучевого нерва в руке не способствуют устранению компрессии, применяется хирургическое вмешательство.
Общий восстановительный период варьируется в пределах двухмесячного срока, однако, может меняться в зависимости от тяжести патологии и увеличиваться в случаях, когда лечение проводится путем оперативного вмешательства. В послеоперационный период, пациенту с защемлением лучевого нерва в кисти, требуются специальные реабилитационные мероприятия для полного восстановления.
Защемление нерва в руке — патологическое состояние, при котором нервное волокно начинает плохо передавать импульсы к тканям руки. У больного после повреждения нервных окончаний немеет конечность ниже места поражения, возникает боль, снижается чувствительность. В тяжелых случаях двигательная функция становится невозможной. Лечение патологии включает обезболивающие, применяются витаминные и другие средства для восстановления целостности нерва. Допускаются и методики народной медицины.
Причины ущемления нервных волокон
Повреждаться может плечевой, лучевой или локтевой нерв. Локализация поражения зависит от причин:

Перед тем как начинать лечение, врач должен найти точную причину сдавления нерва. В диагностике поможет анализ симптоматики, а также анамнестические данные, нужны и дополнительные методы обследования.
Симптоматика
Клиника сдавления нерва кисти зависит от локализации поражения. Повреждение нервного волокна руки возникает на уровне плечевого сустава, плеча, локтя или в области запястья.
Защемление локтевого нерва проявляется онемением, покалыванием, нарушением чувствительности. Неприятные ощущения могут быть в руке на уровне предплечья и пальце. Онемение обнаруживается в мизинце, а также в нижней половине безымянного пальца. Возможен паралич приводящего аппарата и мышц, сгибающих большой палец.
При полном поражении локтевого нервного волокна у пациента теряется чувствительность в безымянном пальце и мизинце.
Защемление лучевого нерва в руке сопровождается онемением, нарушением чувствительности, покалываниями, болевым синдромом.

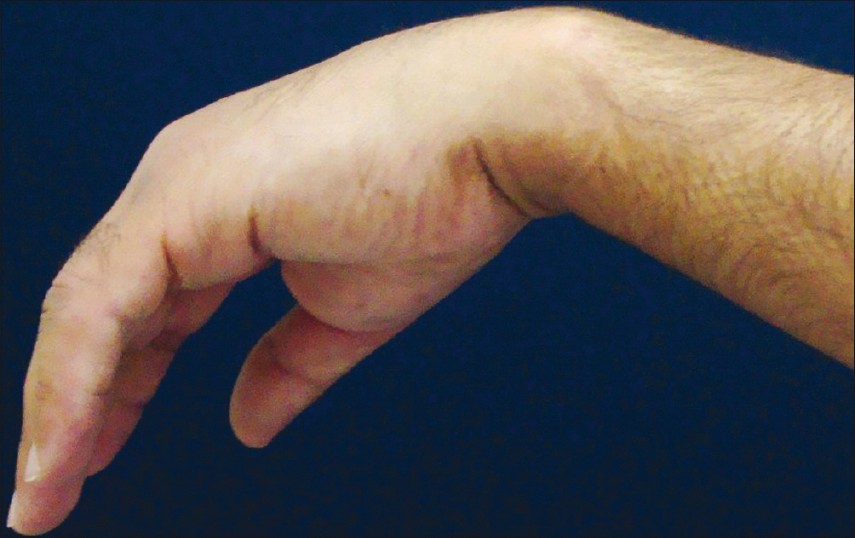
Лучевой и локтевой нервы часто повреждаются в локтевом суставе. Если лучевой нерв поражен в области локтевого сочленения, то рука болит на протяжении всего предплечья и кисти. Возможна атрофия мышц, иннервируемых локтевым нервом. У пациентов нарушается чувствительность указательного, среднего и половины безымянного, а также большого пальцев (с ладонной стороны). Чувствительность нарушается во внутренней части ладони. С тыльной стороны кисти поражены дистальные (в области ногтевых пластин) фаланги мизинца, указательного, среднего, половины безымянного, большого пальцев. Пациенты при повреждении нерва не могут захватывать предметы. У больных отмечают характерный симптом висящей конечности. Нарушается отведение большого пальца, разворачивание кисти ладонью вверх.
Ущемление плечевого нерва имеет такие симптомы: нарушение чувствительности, скованность движений, полное или частичное онемение пальцев кисти. После сна пациент часто не может двигать рукой. Нарушается движение руки в суставных сочленениях. Сложенные друг к другу ладони больного не прилегают плотно.
Пациенты с повреждением плечевого нерва ощущают постоянную боль в мышцах, усиливающуюся после сна. Возможно побледнение кожи на руке, непроизвольные сокращения мышечного аппарата.
Защемление нерва кисти руки часто возникает, когда поражается нервное волокно на уровне запястного сустава. Эта патология встречается очень редко.
У пациентов отмечают такие симптомы:
- немеет кисть;
- болит рука.
Кисть у больного может висеть параллельно телу. Невозможно захватить предметы, отвести большой палец, снижается сила мышц в руке. На поверхности видна атрофия (уменьшение размеров мышц) руки.

Поражение нерва на уровне лучезапястного сустава может возникать при:
- длительном давлении на нервное волокно;
- ушибах, вывихах лучезапястного сустава;
- поражениях суставного аппарата (деформации);
- постоянной работе на компьютере, когда кисть лежит на краю стола.
Диагностика при сдавлении плечевого нерва
Диагностические мероприятия включают физикальный осмотр и дополнительные методики обследования. Во время приема врач собирает полный анамнез: давность появления симптомов, причины болезни, наличие хронических патологий, вид деятельности пациента, спрашивает, где болит.
При физикальном осмотре специалист проводит несколько диагностических проб. Он сравнивает силу мышц у пораженной и здоровой руки, проверяет:
- пронацию (вращение кисти внутрь), супинацию (вращение кисти в наружную сторону);
- смыкание ладоней вместе;
- фиксацию рук в вытянутом положении,
- симметричность работы мышц,
- удерживание стакана.
Доктор проводит пробы на определение чувствительности во всех пальцах, предплечья и плеча. Чувствительность проверяют касанием кожи пациента или с помощью иглы.
В ходе обследования врач назначает общий и биохимический анализы крови, мочи.
Поставить диагноз при ущемлении нерва позволяет электромиография. Методика позволяет увидеть электрическую активность мышечного аппарата в руке. Электромиограф помогает обнаружить участки плохой иннервации мышц. Для полного обследования пациента направляют на осмотр к эндокринологу, ортопеду, хирургу. Также необходима рентгенография плечевого сустава, плеча, предплечья, кисти.

Лечебные мероприятия при сдавлении нерва в руке
Лечение ущемления нерва включают лекарственную терапию, физиотерапевтические методики, лечебную физкультуру, массаж, применение средств народной медицины. Лечение проводится практически одинаково независимо от локализации поражения.
Лекарственная терапия включает анальгетические и противовоспалительные препараты, витаминные комплексы, а также лекарства, усиливающие проведение импульсов. Для снижения интенсивности болевых ощущений применяют нестероидные лекарственные средства:
- Диклофенак;
- Нимесулид;
- Ибупрофен.
Эти лекарства не только уменьшают болевой синдром, но и снимают воспалительную реакцию. Спазмолитики (Но-шпа, Папаверин) купируют спазм мускулатуры. Миорелаксанты (Мидокалм) расслабляют мышечную ткань. Диуретические препараты (Фуросемид, Лазикс) позволяют при отечности тканей.
Восстанавливают проводимость нервного волокна инъекциями витаминов группы В. Лечение проводится 10 суток. Наиболее часто используют витамин В12. После купирования острых симптомов назначают Цианокобаламин, Тиамин в виде таблеток или витаминные комплексы. Можно применять препарат Мильгамма. Его назначают в таблетках либо уколами.
Снять симптоматику ущемления можно при помощи физиотерапевтических процедур. Лечение назначают после купирования острых проявлений и окончания курса лекарственной терапии.
Основные методики лечения:
- магнитотерапия;
- лазеротерапия;
- электрофорез с лекарственными препаратами;
- парафинотерапия, озокеритотерапия;
- массаж;
- мануальная терапия;
- лечебная физкультура.

На фоне терапии улучшается нервная проводимость, повышается чувствительность. А также физиотерапия помогает устранить боли, спазм мускулатуры, увеличить подвижность руки и кровоток в мышцах.
Лечебная физкультура помогает разработать застоявшиеся мышцы, увеличить кровообращение в конечности. Гимнастику назначают после основного лечения. Больным предлагают специальные несложные комплексы упражнений. Пациенты должны заниматься по 10-20 минут ежедневно.
Гимнастику должен назначать лечащий врач или специалист лечебной физкультуры. Курсовая терапия продолжается, пока полностью не исчезнут симптомы заболевания.
Массаж
Массажные процедуры можно осуществлять самостоятельно или ходить к массажисту. Один сеанс должен длиться 10-20 минут. Курсовое лечение включает 10-15 сеансов.
Массажные манипуляции помогают улучшить кровоток в тканях. А активизация кровообращения стимулирует питание поврежденного нервного волокна, пораженных мышц и ускоряет реабилитацию.

Народная медицина не является основным методом терапии при защемлении нерва в руке. Лечение травами лучше совмещать с лекарственными препаратами и физиотерапией. Перед использованием трав следует обратиться к доктору.
Элеутерококк стимулирует метаболические процессы в тканях. Чаще готовят отвар из растения. Для приготовления лечебного средства берут столовую ложку измельченного корня, заливают его 500 мл воды, кипятят на протяжении 30 минут, пропускают через марлю. Часть жидкости выпарится, поэтому воды необходимо долить до изначального объема раствора. В готовый отвар допускается добавить 2 чайные ложки лимонного сока или меда.
Голубая глина ускоряет восстановление нервной ткани, уменьшает отек и воспаление. Глину нужно измельчить, подсушить. После этого ее разводят водой, помешивают до однородной густой массы. После приготовления глиняную кашицу наносят на марлевый лоскут, сложенный в несколько раз. Марлевую повязку накладывают на область поражения, держат до полного высыхания. Для каждой манипуляции глину берут свежую.
Лимонную корку следует очистить от мякоти, приложить перед сном к коже в месте повреждения нерва. Корки нужно хорошо зафиксировать бинтом (простым или эластичным) и оставить повязку до утра. Допускается нанести на кожу еще и оливковое масло.
- 150 г нашатырного спирта;
- 50 г камфары;
- 250 г спирта;
- 250 г морской соли.

В 3-литровую банку добавляют все составляющие, а затем заливают 1 л воды. Раствор нужно настоять сутки. После отстаивания следует промочить раствором марлю и приложить к пораженному месту. Процедуру осуществляют 3 раза за день. Перед применением раствор нужно взболтать.
Финики очищают от косточек, измельчают блендером. Приготовленную массу нужно есть по 3 чайной ложки 3 раза за сутки. Принимают финиковую кашицу после еды. Если необходимо, в кашицу можно налить молока. Курсовая терапия занимает 30 суток.
Корень лопуха следует мелко нарезать. Для приготовления лечебного раствора понадобится 1 столовая ложка корня и 200 мл красного вина. Корень заливают вином, настаивают 2 часа в холодильнике. Принимать следует по 60-70 мл 2 раза за сутки.
В термос насыпают 15 г высушенной гвоздики, наливают 500 мл кипятка. Раствор необходимо настоять на протяжении 2 часов. Пить лекарство следует по 200 мл 3 раза за сутки. Терапия длится 15 дней. Через 10 суток необходимо сделать перерыв, после чего снова продолжить лечение. Терапия гвоздикой продолжается 6 месяцев.
Из девясила делают отвар. Для этого необходимо взять 15 г сухого растения, залить его 200 мл кипятка. Раствор настоять, пропустить через несколько слоев марли. Принимать лечебное средство следует по 100 мл дважды за сутки. Пьют раствор после еды. Курсовая терапия продолжается 30 суток.
Листья розмарина заливают водкой, настаивают 3 недели в холодильнике. Лекарственный раствор нужно периодически взбалтывать. После выстаивания лекарство пропускают через несколько слоев марли. Раствором растирают место поражения перед сном.

Скипидар смешивают с теплой водой (соотношение 2:3). Раствор наливают на ломоть ржаного хлеба (толщина 2 см). Вымоченный хлеб накладывают на поврежденную область руки на 7-8 минут. После процедуры нужно лечь, накрыться одеялом. Лечение повторяют 2-3 суток.
Марлевый лоскут смачивают козьим молоком, накладывают на место повреждения нервного волокна. Примочку оставляют на 2 минуты. Манипуляцию повторяют до 5 раз за сутки. Терапию продолжают, пока симптоматика болезни не угаснет.
Прополис (50 г) заливают спиртом (100 мл). Раствор следует выстоять на протяжении 1 недели. Жидкость необходимо ежедневно взбалтывать. Лекарство после выстаивания пропускают через марлевый фильтр, перемешивают с маслом кукурузы (1 часть раствора:5 частей масла). Приготовленным лекарством смачивают марлю, накладывают ее на поврежденный участок. Лечение занимает 10 суток. Если рука все равно болит, можно повторить курс.
Профилактика
Профилактика защемления нерва в руке — это своевременное лечение травм, переломов, вывихов. Если возникло инфекционное заболевание, к терапии нужно отнестись с особой серьезностью. Герпетическую инфекцию не нужно лечить самостоятельно, так как вирус способен сильно повреждать нервные окончания.
Если работа человека связана с нагрузкой на руки, нужно постоянно делать физические упражнения для укрепления связок и мышечного аппарата.
Пациентам с ожирением следует постараться снизить вес. Это уменьшит вероятность повреждения суставов.
Важно не переохлаждаться, избегать травм. Правильный подход к питанию, здоровый образ жизни, витаминотерапия стимулируют укрепление костей, суставов, хрящей, улучшают состояние нервов.

Защемление нерва в руке является патологическим процессом, при котором снижается подвижность и возникает сильная боль. Рука пациента утрачивает свою работоспособность. Именно поэтому рекомендовано своевременно проводить лечение патологии.
Причины патологии
Защемление лучевого нерва наблюдается при воздействии неблагоприятных механических, трофических, травматических и воспалительных воздействий. Наиболее часто причиной возникновения патологии являются туннельные симптомы. Если у пациента снижается карпальный клапан, то у человека немеет средний, указательный и большой пальцы. При запястном туннельном синдроме наблюдается характерное онемение в безымянном пальце и мизинце.

Этиология туннельных синдромов является воспалительной, травматической, деформационной. После травм у пациента разрастается костная мозоль, что приводит к смещению нервных волокон. Патологический процесс наблюдается при несвоевременном выявлении и лечении травм.
Неправильное проведение хирургического вмешательства приводит к защемлению лучевого нерва. Если кисть поддается вывиху, то это приводит к возникновению болезни. Ее диагностируют у пациентов, которые имеют лишний вес. Патология появляется на фоне ревматоидного артрита.
В группе риска находятся люди, которые занимаются видами спорта, связанными с большими нагрузками на руки. Если левая или правая конечность длительный период находится в напряженном состоянии, то у пациента может защемить нерв.

Патологический процесс развивается при определенной профессиональной деятельности. Если человек регулярно поднимает тяжести, то это становится причиной патологии. Возникновение заболевания диагностируется у пациентов, которые часто переживают стрессовые ситуации и нервные перенапряжения.
Возникновение защемления лучевого нерва диагностируется на фоне разнообразных провоцирующих факторов, поэтому пациенту рекомендуется внимательно относится к своему здоровью.
Симптоматика заболевания
Если у пациента защемило нервы в руке в области запястья, то это не приводит к ограничению двигательной функции во всей конечности. Пациент может поднимать и опускать руку, а также отводить ее в стороны.
Заболевание сопровождается слабостью мышц, особенно если человек пытается захватить или удержать определенный предмет. Если поражена правая или левая рука, то это может привести к частичной или полной утрате двигательных функций. Пациенты жалуются на онемение кожных покровов. У некоторых пациентов при патологии покалывает в области фаланг.

Симптомы защемления нерва в руке являются ярко выраженными. Именно поэтому при возникновении одного или нескольких признаков пациенту рекомендовано обратиться за помощью к доктору, который после проведения соответствующей диагностики назначит действенное лечение.
Диагностические мероприятия
После обращения пациента к доктору, он проводит осмотр и сбор анамнеза. Это позволяет ему поставить предварительный диагноз. Для его подтверждения рекомендовано использование инструментальных методик:
Магниторезонансной томографии. Исследование заключается в применении мощного магнитного поля и радиоволн, что позволит получить подробное изображение области поражения в нескольких плоскостях. Применение данной диагностической методики рекомендовано при подозрении на компрессию нервного корешка.
Исследования нервной проводимости. С помощью методики проводится определение электрических импульсов нерва. Его используют для определения функции мышц и нервов через электроды. Применение обследования рекомендуется для измерения электрических импульсов в сигналах проходящих через нерв при условии воздействия небольшого тока. С помощью этого теста осуществляется определение повреждения нерва.

Ультразвука, который имеет высокое разрешение. Ультразвуковым оборудованием осуществляется применение высокочастотных звуковых волн. Это позволяет получить изображение структур внутри тела. С помощью диагностической методики определяются синдромы компрессии нервов.
Электромиографии. В период проведения обследования проводится введение игольчатого электрода в различные мышцы. С помощью теста проводится оценка электрической активности мышц в период их сокращения или нахождения в периоде покоя. Диагностическая методика позволяет определить повреждение нервов, которые ведут к мышце.
Терапия заболевания
Защемление лучевого нерва требует комплексного подхода к терапии. Для снятия неврологической боли и воспалительного процесса пациенту рекомендуется прием: Нимесулида, Ибупрофена, Аркоксии, Напроксена, Вольтарена, Габапентина, Мовалиса.
Для того чтобы в нервных волокнах стимулировать полноценный обмен веществ, рекомендуется употреблять витамины группы В. Во время протекания заболевания пациентам рекомендуются хондропротекторы, с помощью которых восстанавливаются суставы и хрящевая ткань. Подбор препаратов должен проводится только доктором, что обеспечит эффективность терапии и устранит возможность развития нежелательных эффектов.

Для обеспечения максимальной эффективности лечения рекомендуется одновременно использовать физиотерапевтические процедуры – магнитотерапию, электрофорез, индуктотермию. Пациенту рекомендуются тепловые обертывания, при которых используется озокерит или парафин. Действенной терапевтической методикой является лазеротерапия.
Пациентам рекомендуется применение массажа, который должен делать высококвалифицированный специалист. При заболевании используется остеопатия, при которой воздействуют на активные точки пальцами. При защемлении нерва пациентам рекомендуется использовать мануальную терапию.
Благодаря применению физиотерапевтических процедур обеспечивается снятие мышечного спазма. Они способствуют насыщению тканей кислородом. Благодаря физиотерапии обеспечивается улучшение кровообращения и процессов метаболизма.

Действие манипуляций направляется на обеспечение подвижности в верхней конечности. С помощью физиопроцедур обеспечивается полноценная регенерация поврежденных тканей. После их проведения наблюдается устранение болезненности и воспалительного процесса.
Во время реабилитации рекомендовано применение лечебной гимнастики. Комплекс упражнений разрабатывается доктором в зависимости от степени тяжести патологии. Пациенту рекомендуется сжимать и разжимать пальцы в кулак. Следующее упражнение требует сгибать и разгибать запястье. Фаланги рук отводятся в стороны и сводятся обратно.
На следующем этапе рекомендовано имитировать игру на пианино. Следующее занятие заключается в поочередном поднятии фаланг. Перед его проведением руку укладывают на твердую поверхность. Далее выполняем вращательные движения большим пальцем. Далее рекомендуется подтягивать запястье к дистальным фалангам.
При неэффективности консервативного лечения пациентам рекомендуется проведение хирургического вмешательства. С его помощью освобождается защемленный нерв. Вид операции определяется в соответствии с местом положения защемленного нерва. В период хирургического вмешательства могут удаляться костные отроги или часть грыжи в межпозвоночном диске. При операции отделяется запястная связка, что обеспечивает улучшение состояния больного.

Во избежание развития патологии пациенту рекомендовано своевременно проводить ее профилактику, которая заключается в выполнении определенных правил. Пациент должен своевременно и рационально лечить травмы, а также инфекционные процессы, которые протекают в организме.
При избыточной массе тела рекомендовано придерживаться диеты и иметь регулярные физические упражнения. Рекомендуется укрепление мышечно-связочного аппарата с использованием специальных упражнений.
Читайте также:


