Жировая эмболия при переломах длинных трубчатых костей профилактика
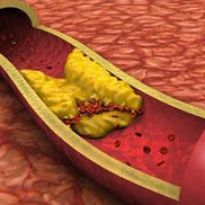
Жировая эмболия представляет собой заболевание, характеризующееся нарушением кровотока. Патологический процесс возникает вследствие закупоривания сосудов мелкими частицами жира. Последний проникает в кровеносную систему по разным причинам: при ампутации конечностей, при переломах бедра и так далее.
Опасность жировой эмболии заключается в том, что она сопровождается симптомами, характерными для пневмонии и ряда других заболеваний. В связи с этим лечение проводится неверное, наступает летальный исход.
Особенности заболевания
Так, что это такое — жировая эмболия, и какою она бывает? Следует сразу же отметить, что заболевание в основном развивается на фоне травм. В группу риска входят пациенты, у которых наблюдаются обильные внутренние кровотечения и избыток массы тела.
В медицинской практике сегодня выделяют несколько теорий патогенеза:
Изначально именно последние провоцируют развитие нарушения в работе кровеносной системы. При травмах происходит изменение свойств крови, что вызывает гипоксию и гиповолемию.
Жировая эмболия на фоне поражения кровеносной системы представляет собой один из видов осложнений.
В механизме развития заболевания активную роль играет ЦНС. Установлено, что за регуляцию жирового обмена отвечает один из отделов гипоталамуса. Кроме того, гормоны, продуцируемые передней долей гипофиза, активируют движение жира.
По мере развития заболевания происходит закупоривание мелких капилляров. Это обстоятельство провоцирует развитие интоксикации организма. При жировой эмболии травмируются клеточные оболочки в кровеносной системе, включая легочные и почечные капилляры.
В зависимости от характера течения заболевание подразделяют на три формы:
- Молниеносная. Эмболия развивается настолько стремительно, что патологический процесс всего за несколько минут приводит к летальному исходу.
- Острая. Травматические нарушения в костной структуре провоцируют развитие заболевания в течение нескольких часов.
- Подострая. Данная форма патологии развивается в течение 12-72 часов после получения травмы.
В зависимости от того, где скапливаются частицы жира, рассматриваемый недуг классифицируется на следующие виды:
- легочный;
- смешанный;
- церебральный, при котором страдают головной мозг и почки.
Также существует вероятность закупоривания сосудов частицами жира в других органах. Однако подобные явления встречаются достаточно редко.
Чем провоцируется заболевание
Эмболизация организма происходит достаточно часто при переломах трубчатых костей. Подобные травмы достаточно часто возникают в случаях неудачно проведенных операций, когда требуется установка разнообразных металлических фиксаторов.
Реже патология развивается на фоне:
- установки протеза в тазобедренный сустав;
- закрытых переломов костей;
- проведения липосакции;
- сильных ожогов, затрагивающих большую поверхность тела;
- обширного поражения мягких тканей;
- проведения биопсии костного мозга;
- течения острого панкреатита и остеомиелита;
- жировой дистрофии печени;
- сахарного диабета;
- родов;
- алкоголизма;
- наружного массажа сердца;
- кардиогенного и анафилактического шока.
Важно отметить, что жировая эмболия в равной мере развивается как у взрослых, так и у детей. Вероятность возникновения осложнений зависит от тяжести поражений.
В большинстве случаев жировая эмболия развивается при переломах крупных костей.
Характер проявлений
Последствия жировой эмболии бывают труднопрогнозируемыми. Основной опасностью, которую несет это заболевание, является наступление летального исхода вследствие нарушения кровотока и поражения сосудов головного мозга при травмах.
Симптомы жировой эмболии малоспецифичны. Появление тех или иных признаков, свидетельствующих о закупорке сосудов, напрямую зависит от места локализации нарушений и тяжести последних.
Все проблемы, возникающие на фоне развития рассматриваемого заболевания, обусловлены тем, что в кровеносную систему проникают жировые тромбы.
Соответственно, симптоматика заболевания определяется тем, куда проникают последние.
Если у пациента наблюдается острая и подострая формы патологии, то первые симптомы жировой эмболии проявляются через 1-2 ч после получения травм. О наличии внутренних повреждений могут свидетельствовать небольшие кровоподтеки. Они появляются на верхних частях тела:
- груди;
- шее;
- плечах.
В дальнейшем достаточно быстро возникают расстройства центральной нервной и дыхательной систем. Причем интенсивность характерных симптомов увеличивается по нарастающей.
В зависимости от места локализации жирового тромба он способен вызвать такие осложнения, как:
- острая сердечная и почечная недостаточность;
- инсульт.
В ряде случаев заболевание приводит к моментальному летальному исходу.
Первым признаком развития жировой эмболии является нарушение работы центральной нервной системы. О наличии рассматриваемого заболевания свидетельствуют следующие симптомы:
- повышение температуры тела;
- бред;
- дезориентация в пространстве;
- возбуждение.
Диагностика при церебральном синдроме указывает на наличие:
- косоглазия;
- измененных рефлексов;
- судорог, сопровождающихся ступором;
- комы;
- анзизокории;
- нарастающей апатии;
- сонливости.
К указанным симптомам достаточно быстро добавляются признаки, свидетельствующие о легочном синдроме.
Этот синдром диагностируется примерно в 60% случаев регистрации жировой эмболии. У пациента наблюдаются:
- одышка даже при низкой физической нагрузке;
- кашель без выделения мокроты;
- выделение пены со сгустками крови, что свидетельствует об отеке легких;
- снижение вентиляции легких.
Наиболее ярким, подчас единственным симптомом легочного синдрома является артериальная гипоксемия. Также заболеванию сопутствует развитие анемии и тромбоцитопии. На рентгеновском снимке отмечаются следующие явления:
- массовые очаги затемнения, затрагивающие большую часть легких;
- усиленный рисунок кровеносных сосудов.
При исследовании посредством метода электрокардиографии диагностируются изоляция проводящих путей сердца, а также ускорение или нарушение ритма последнего. При серьезном поражении кровеносных сосудов развивается дыхательная недостаточность, требующая введения в гортань специальной трубки для искусственной вентиляции легких.
Определить наличие жировой эмболии также позволяет исследование органов зрения. На заболевание указывают:
- отеки и жировые капли, локализованные в области глазного дна;
- кровоизлияние в область конъюнктивного мешка;
- переполнение кровью сосудов сетчатки глаза.
Последний признак носит название “синдром Пурчера”.
Среди сопутствующих симптомов, могущих указывать на наличие жировых тромбов в сосудах других органов, выделяются следующие явления:
- появление кожной сыпи;
- выявление сгустков жира в моче и крови;
- повышение содержания липидов в крови;
- нарушение метаболизма жиров.
Наличие капель жира в моче выявляется примерно в 50% случаев. Однако данный факт не является критерием для постановки соответствующего диагноза.
Подходы к лечению заболевания
В целях выявления жировой эмболии проводится несколько диагностических мероприятий:
.jpg)
- Исследование крови и мочи на предмет обнаружения повышенного содержания белков, жиров, липидов и так далее.
- Рентгенография грудной клетки.
- Компьютерная томография головного мозга. На жировую эмболию могут указывать множественные микрокровоизлияния, отеки, очаги некроза и другие нарушения.
- Офтальмоскопия.
К числу основных критериев, на основании которых ставится диагноз, относятся:
- резкое ухудшение общего состояния;
- гипоксемия;
- наличие симптомов, свидетельствующих о поражении ЦНС,
При выявлении указанных признаков в большинстве случаев проводится дополнительное обследование с целью подтверждения предварительного диагноза либо назначается соответствующая терапия.
Схема лечения определяется тяжестью поражения. Терапия жировой эмболии предусматривает проведение мероприятий, направленных на:
- подавление симптомов;
- поддержание жизненно важных функций организма.
В зависимости от области локализации закупорки назначается следующее:
- Устранение легочного синдрома. В случае выявления дыхательной недостаточности обязательно проводится интубация трахеи. В целях восстановления микроциркуляции в легких назначается высокочастотная ИВЛ. Посредством этой процедуры проводится измельчение жира в капиллярах.
- Устранение болевого синдрома. Данный этап считается важным во время лечения тяжелых переломов, так как позволяет предупредить развитие жировой эмболии. Назначение анальгетиков обусловлено тем, что при выраженном болевом синдроме увеличивается содержание катехоламинов. Последние, в свою очередь, способствуют увеличению уровня содержания жирных кислот. Обезболивание проводится посредством введения наркотических препаратов или общей анестезии. Этот метод можно рассматривать в качестве профилактики жировой эмболии.
- Инфузионное лечение. Такая терапия предполагает применение растворов глюкозы и реополиглюкина. Дополнительно назначается постоянный контроль за состоянием венозного давления.
- Снижение уровня жира в крови. Для снижения уровня жира в крови назначаются:
- липостабил;
- пентоксифиллин;
- компламин;
- никотиновая кислота;
- эссенциале.
Эти вещества нормализуют кровоток в организме и отдельных органах.
На ранних стадиях развития рассматриваемой патологии рекомендовано применение глюкортикоидов. Предупредить возникновение заболевания можно, если своевременно предпринять меры, направленные на подавление гипоксии и устранение последствий кровопотери.
Жировая эмболия относится к группе опасных патологий. Она способна в течение нескольких минут привести к смертельному исходу. Заболевание развивается обычно на фоне переломов и повреждений костей. Лечение жировой эмболии заключается в проведении мероприятий для поддержания жизненно важных функций организма.
При жировой эмболии (ЖЭ) происходит эмболизация микроциркуляторного русла капельками жира. В первую очередь в патологический процесс вовлекаются капилляры легких и головного мозга. Что проявляется развитием острой дыхательной недостаточности, гипоксемией, ОРДС разной степени тяжести, диффузным поражением мозга. Клинические проявления обычно развиваются через 24-72 часа после травмы или другого воздействия.
В типичных случаях клинические проявления ЖЭ развиваются постепенно, достигая своего максимума приблизительно через двое суток после первых клинических проявлений. Молниеносная форма встречается редко, но смертельный исход может наступить уже через несколько часов после начала заболевания. У пациентов молодого возраста ЖЭ встречается чаще, но летальность выше у больных старшего возраста.
Есть мнение, что если пациент на момент возникновения травмы находился в состоянии глубокого алкогольного опьянения, ЖЭ развивается редко. Существует несколько теорий по механизму возникновения жировой эмболии (механическая, коллоидная, биохимическая), но, скорее всего, в каждом конкретном случае реализуются разные механизмы, приводящие к ЖЭ. Летальность, от числа диагностированных случаев, составляет 10-20%.
Частые причины ЖЭ
Скелетная травма (около 90%) всех случаев. Наиболее частая причина – перелом крупных трубчатых костей, и в первую очередь перелом бедра в верхней или средней трети. При множественных костных переломах риск ЖЭ возрастает.
Редкие причины ЖЭ
- Протезирование тазобедренного сустава;
- Интрамедуллярный остеосинтез бедра массивными штифтами;
- Закрытая репозиция костных переломов;
- Обширные хирургические вмешательства на трубчатых костях;
- Обширная травма мягких тканей;
- Тяжелые ожоги;
- Липосакция;
- Биопсия костного мозга;
- Жировая дистрофия печени;
- Длительная терапия кортикостероидами;
- Острый панкреатит;
- Остеомиелит;
- Введение жировых эмульсий.
Диагностика ЖЭ
Симптомы жировой эмболии:
- Больные могут жаловаться на неопределенные боли в грудной клетке, нехватку воздуха, головную боль.
- Отмечается повышение температуры, часто выше 38.3º C. Лихорадка в большинстве случаев сопровождается непропорционально высокой тахикардией.
- Большинство больных с ЖЭ сонливы, характерна олигурия.
Если у больных, спустя 1-3 суток после скелетной травмы, повысилась температура тела, отмечается сонливость и олигурия, то следует, в первую очередь, предположить наличие ЖЭ.
Основные проявления жировой эмболии
- Артериальная гипоксемия (PaO2 70-80 мм рт. ст., SрO2 ≥ 90 ≤ 98% – цель респираторной терапии. В легких случаях достаточно оксигенотерапии через носовые катетеры. Развитие у больных ОРДС требует специальных подходов и режимов ИВЛ.
Разумное ограничение объема инфузионной терапии и использование мочегонных средств, может уменьшить накопление жидкости в легких, и способствовать снижению ВЧД. До стабилизации состояния у больного используют солевые растворы (0,9% натрия хлорид, р-р Рингера), растворы альбумина. Альбумин не только эффективно восстанавливает внутрисосудистый объем и немного снижает ВЧД, но и связывая жирные кислоты, возможно, способен уменьшить прогрессирование ОРДС.
При тяжелых церебральных проявлениях ЖЭ используется седативная терапия, искусственная вентиляция легких. Есть определенная корреляция между глубиной комы и степенью повышения ВЧД. Ведение этих больных во многом схоже с ведением больных с травматическим поражением мозга другого генеза. Необходимо не допускать повышения температуры тела выше 37,5°С, для чего используются нестероидные анальгетики, и при необходимости, физические методы охлаждения.
Назначаются антибиотики широкого спектра, обычно цефалоспорины 3 поколения – в качестве стартовой терапии. При развитии клинически значимой коагулопатии показано использование свежезамороженной плазмы.
Эффективность кортикостероидов при лечении ЖЭ не доказана. Но их часто назначают, рассчитывая, что они смогут предотвратить дальнейшее прогрессирование процесса. При ЖЭ кортикостероиды рекомендуют применять в высоких дозах. Метилпреднизолон 10-30 мг/кг болюсом в течение 20-30 минут. Затем по 5 мг/кг/час дозатором в течение 2 суток. Если метилпреднизолона нет, используются другие кортикостероиды (дексаметазон, преднизолон) в эквивалентных дозировках.
Профилактика жировой эмболии
Профилактика ЖЭ показана пациентам с переломами двух и более длинных трубчатых костей нижних конечностей, переломами костей таза. Профилактические мероприятия включают:
- Эффективное и раннее устранение гиповолемии, кровопотери;
- Адекватное обезболивание;
- Ранняя, в первые 24 часа, хирургическая стабилизация переломов таза и крупных трубчатых костей – наиболее эффективное профилактическое мероприятие.
Частота осложнений в виде ЖЭ, ОРДС значительно (в 4-5 раз) возрастала, если оперативное вмешательство откладывалось на более позднее время. Отметим, что травма грудной клетки и черепно-мозговая травма, не являются противопоказанием к проведению раннего интрамедуллярного остеосинтеза трубчатых костей. Доказана эффективность кортикостероидов с целью профилактики ЖЭ и посттравматической гипоксемии, хотя оптимальные схемы и дозы препаратов не установлены. Чаще используют метилпреднизолон – 15-30 мг/кг/сут. в течение 1-3 суток. Но есть данные, подтверждающие эффективность и более низких доз: метилпреднизолон в дозе 1 мг/кг каждые 8 часов в течение 2 суток. Назначение кортикостероидов особенно показано, если не была выполнена ранняя стабилизация переломов.
Жировая эмболия – это множественная окклюзия кровеносных сосудов липидными глобулами. Проявляется в форме дыхательной недостаточности, поражения центральной нервной системы, сетчатки глаза. К числу основных симптомов относится головная боль, энцефалопатия, плавающие глазные яблоки, параличи, парезы, боли за грудиной, одышка, тахикардия. Диагноз ставится на основании клинической картины, наличия предрасполагающих факторов в анамнезе и выявления крупных липидных частиц в крови. Специфическое лечение включает ИВЛ, дезэмульгаторы жира, антикоагулянты, глюкокортикостероиды, гипохлорит натрия. В дополнение проводятся неспецифические лечебные мероприятия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы жировой эмболии
- Осложнения
- Диагностика
- Лечение жировой эмболии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Жировая эмболия (ЖЭ) – тяжелое осложнение, развивающееся преимущественно при повреждениях длинных трубчатых костей в результате закупорки сосудистых бассейнов попавшими в кровоток липидными комплексами. Частота встречаемости колеблется в пределах 0,5-30% от общего количества травматологических пациентов. Обычно диагностируется у больных в возрасте 20-60 лет. Минимальное количество эмболий регистрируется среди людей, получивших травмы в состоянии алкогольного опьянения. Летальность составляет 30-67%; данный показатель напрямую зависит от тяжести и вида повреждений, скорости оказания медицинской помощи.

Причины
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
- Травмы. Основная причина липидной эмболии – переломы диафиза бедренных костей, голени, таза. Риск развития патологии повышается при объемных и множественных травмах, сопровождающихся размозжением костной ткани. Считается, что патология возникает у 90% людей с повреждениями опорно-двигательного аппарата. Однако ее клинические проявления развиваются лишь в сравнительно небольшом количестве случаев. Помимо этого, дислипидемии, способные спровоцировать обтурацию сосудов, встречаются у пациентов с ожогами, повреждением большого объема подкожной жировой клетчатки.
- Шоки и постреанимационная болезнь. Формирование эмболов происходит при шоках любого происхождения в 2,6% случаев. Причина – усиление катаболических процессов, метаболическая буря. Симптоматика чаще развивается к концу 2-3 суток после вывода больного из критического состояния.
- Внутривенное введение масляных растворов. Случаи ятрогенного происхождения болезни являются единичными. Жировая окклюзия возникает за счет экзогенных жиров, попавших в кровоток при ошибочных действиях медицинского работника. Кроме того, жировая эмболия иногда диагностируется у спортсменов, применяющих синтол для увеличения мышечной массы.
- Гиповолемия. При выраженной гиповолемии происходит увеличение гематокрита, снижается уровень тканевой перфузии, возникают застойные явления. Все это становится причиной формирования крупных жировых капель в кровеносной системе. Обезвоживание развивается при длительной рвоте, диарее, недостаточном употреблении питьевой воды в условиях жаркого климата, чрезмерном приеме диуретиков.
Патогенез
Согласно классической теории, жировая эмболия - результат прямого попадания частичек костного мозга в кровоток в момент получения травмы. Далее глобулы с током крови распространяются в организме. При размере частиц >7 мкм они вызывают закупорку легочных артерий. Мелкие капли жира минуют легкие и проникают в кровеносную сеть головного мозга. Возникает церебральная симптоматика. Существуют и другие предположения относительно механизмов развития процесса.
По утверждениям сторонников биохимической теории, непосредственно при получении травмы и после нее активизируется плазменная липаза. Это становится стимулом для выхода жиров из мест депонирования, развивается гиперлипидемия, происходит формирование грубых жировых капель. Коллоидно-химическая версия заключается в том, что дэзэмульгация тонкодисперсных эмульсий начинается из-за замедления кровотока в пораженной зоне.
Из гиперкоагуляционной теории следует, что причиной образования жировых капель является расстройство микроциркуляции, гиповолемия, кислородное голодания. Происходит формирование липидных глобул диаметром 6-8 мкм, которые создают основу для диссеминированного внутрисосудистого свертывания. Продолжение процесса - системная капилляропатия, которая приводит к задержке жидкости в легких и эндоинтоксикации продуктами липидного обмена.
Классификация
Жировая эмболия может протекать в легочном, церебральном или смешанном варианте. Респираторная форма развивается при преимущественной окклюзии ветвей легочной артерии и проявляется в виде дыхательной недостаточности. Церебральная разновидность – результат закупорки артерий и артериол, обеспечивающих кровоснабжение головного мозга. Смешанная форма является наиболее распространенной и включает в себя признаки как легочного, так и церебрального поражения. Период до появления первых симптомов варьирует в широких пределах. По времени латентного промежутка различают следующие формы болезни:
- Молниеносная. Манифестирует непосредственно после травмы, отличается критически быстрым течением. Смерть пациента наступает в течение нескольких минут. Смертность при подобном варианте эмболии близка к 100%, т. к. оказание специализированной помощи в столь короткие сроки невозможно. Встречается только при множественных или массивных травмах. Частота появления – не более 1% случаев ЖЭ.
- Острая. Возникает менее чем через 12 часов с момента получения повреждений у 3% больных. Является жизнеугрожающим состоянием, однако летальность не превышает 40-50%. Смерть наступает от отека легких, острой дыхательной недостаточности, обширного ишемического инсульта.
- Подострая. Проявляется в течение 12-24 часов у 10% больных; через 24-48 часов – у 45%; спустя 48-70 часов – у 33% пострадавших. Известны случаи, когда признаки эмболии развивались через 10-13 суток. Течение подострых форм сравнительно легкое, количество умерших не превышает 20%. Шансы на выживание повышаются, если признаки болезни развиваются при нахождении больного в стационаре.
Симптомы жировой эмболии
Патология проявляется рядом неспецифических симптомов, которые могут возникать и при других состояниях. Окклюзия легочных сосудов приводит к возникновению чувства стеснения в грудной клетке, болей за грудиной, беспокойства. Объективно у пациента выявляется одышка, кашель, сопровождающийся кровохарканьем, пена изо рта, бледность, липкий холодный пот, беспокойство, страх смерти, акроцианоз. Возникает стойкая тахикардия, экстрасистолия, сжимающие боли в сердце. Возможно развитие фибрилляции предсердий. Изменения со стороны дыхательной системы встречаются у 75% больных и являются первыми симптомами патологии.
Следствием церебральной эмболии становится неврологическая симптоматика: судороги, нарушение сознания вплоть до ступора или комы, дезориентация, сильные головные боли. Может отмечаться афазия, апраксия, анизокория. Картина напоминает таковую при черепно-мозговой травме, что значительно затрудняет диагностику. Возможно развитие параличей, парезов, имеет место локальная утрата чувствительности, парестезии, снижение мышечного тонуса.
У половины больных выявляется петехиальная сыпь в подмышечных впадинах, на плечах, груди, спине. Обычно это происходит через 12-20 часов со времени появления признаков дыхательной недостаточности и свидетельствует о перерастяжении капиллярной сети эмболами. При осмотре глазного дна пациента обнаруживается повреждение сетчатки. Развивается гипертермия, при которой температура тела достигает 38-40°С. Это обусловлено раздражением терморегуляторных центров мозга жирными кислотами. Традиционные жаропонижающие препараты при этом оказываются неэффективными.
Осложнения
Помощь больным с ЖЭ должна быть оказана в первые минуты с момента развития признаков сосудистой окклюзии. В противном случае жировая эмболия приводит к развитию осложнений. Дыхательная недостаточность оканчивается альвеолярным отеком, при котором легочные пузырьки заполняются жидкостью, пропотевающей из кровеносного русла. При этом нарушается газообмен, снижается уровень оксигенации крови, накапливаются продукты обмена веществ, в норме удаляющиеся с выдыхаемым воздухом.
Обтурация легочной артерии жировыми глобулами приводит к развитию правожелудочковой недостаточности. Давление в легочных сосудах повышается, правые отделы сердца оказываются перегружены. У таких пациентов выявляется аритмия, трепетание и мерцание предсердий. Острая правожелудочковая недостаточность, как и отек легкого, являются жизнеугрожающими состояниями и во многих случаях приводят к гибели пациента. Предотвратить подобное развитие событий можно только при максимально быстром оказании помощи.
Диагностика
В диагностике эмболий липидного происхождения принимает участие анестезиолог-реаниматолог, а также врачи-консультанты: кардиолог, пульмонолог, травматолог, офтальмолог, рентгенолог. Немалое значение в постановке правильного диагноза играют данные лабораторных исследований. ЖЭ не имеет патогномичных признаков, поэтому ее прижизненное выявление происходит лишь в 2,2% случаев. Для определения патологии используются следующие методы:
- Объективное обследование. Выявляется соответствующая заболеванию клиническая картина, частота сердечных сокращений более 90-100 ударов в минуту, частота дыхания – более 30 раз в минуту. Дыхание поверхностное, ослабленное. В легких выслушиваются влажные крупнопузырчатые хрипы. Показатель SpО2 не превышает 80-92%. Гипертермия в пределах фебрильных значений.
- Электрокардиография. На ЭКГ регистрируется отклонение электрической оси сердца вправо, неспецифические изменения сегмента ST. Увеличиваются амплитуды зубцов P и R, в некоторых случаях встречается отрицательный зубец T. Могут обнаруживаться признаки блокады правой ножки пучка Гиса: расширение зубца S, изменение формы комплекса QRS.
- Рентген. На рентгенограммах легких просматриваются диффузные инфильтраты легочной ткани с обеих сторон, преобладающие на периферии. Прозрачность легочного фона снижается по мере нарастания отека. Возможно появление уровня жидкости, свидетельствующего о наличии плеврального выпота.
- Лабораторная диагностика. Определенное диагностическое значение имеет выявление в плазме липидных глобул размером 7-6 мкм. Предпочтительнее забирать биоматериал из магистральной артерии и центральной вены. Исследование сред из обоих бассейнов проводят по отдельности. Выявление глобул повышает риск развития окклюзии, однако не гарантирует ее возникновения.
Дифференциальная диагностика проводится с другими видами эмболий: воздушной, тромбоэмболией, обтурацией сосудов опухолью или инородным телом. Отличительной чертой ЖЭ является наличие в крови микрокапель жира в сочетании с соответствующей рентгенологической и клинической картиной. При других видах сосудистой окклюзии липидные глобулы в крови отсутствуют.
Лечение жировой эмболии
Терапия осуществляется консервативными медикаментозными и немедикаментозными методами. Для оказания медицинской помощи пациента помещают в отделение реанимации и интенсивной терапии. Все лечебные мероприятия разделяют на специфические и неспецифические:
- Специфические. Направлены на дезэмульгацию жиров, коррекцию работы свертывающей системы, обеспечение адекватного газообмена. С целью оксигенации пациента интубируют и переводят на искусственную вентиляцию. Для синхронизации с аппаратом допускается введение седативных средств в комплексе с миорелаксантами периферического действия. Восстановление нормальной консистенции липидных фракций достигается путем использования эссенциальных фосфолипидов. Для предотвращения гиперкоагуляции вводится гепарин.
- Неспецифические. К числу неспецифических методик относят детоксикацию с помощью инфузионной терапии. Профилактика бактериальных и грибковых инфекций проводится путем назначения антибиотиков, нистатина. В качестве противомикробного и метаболического средства применяется гипохлорит натрия. Со 2-х суток больному назначают парентеральное питание с последующим переводом на зондовое энтеральное.
Экспериментальным методом лечения считается использование кровезаменителей на основе ПФО-соединений. Препараты улучшают показатели гемодинамики, восстанавливают нормальные реологические свойства крови, способствуют уменьшению размера липидных частиц.
Прогноз и профилактика
При подостром течении жировая эмболия имеет благоприятный прогноз. Своевременно оказанная помощь позволяет купировать патологические явления, обеспечить необходимую перфузию в жизненно важных органах, постепенно растворить эмболы. При остром варианте болезни прогноз ухудшается до неблагоприятного. Молниеносное течение приводит к гибели больного практически в 100% случаев.
Профилактика во время операций заключается в применении малотравматичных методик, в частности чрескожного спицевого остеосинтеза, выполняемого в отсроченном порядке. От использования скелетного вытяжения рекомендуется отказаться, так как этот метод не обеспечивает стабильного положения отломков и может привести к развитию поздней эмболизации. До госпитализации требуется максимально быстрая остановка кровотечения при его наличии, адекватная анальгезия, поддержание уровня АД на нормальном физиологическом уровне. Специфическим методом является введение этилового спирта на 5% растворе глюкозы.
Читайте также:


