Аллергические волны после скарлатины что делать
Скарлатина — детское инфекционное заболевание: признаки, осложнения, лечение.
Скарлатина считалась раньше одним из самых страшных детских заболеваний. В прошлые столетия она унесла множество детских жизней. Но и сейчас, когда уже известно, чем она вызывается и как ее лечить, скарлатина не считается простым заболеванием, так как может давать много осложнений. Поэтому, если вы подозреваете, что у вашего ребенка скарлатина, то лучше вызвать врача.

Скарлатина — детское инфекционное заболевание, вызываемое гемолитическим стрептококком. В основном скарлатиной болеют дети, но иногда заболевают и взрослые, которые не имеют иммунитета к скарлатине. Гемолитический стрептококк выделяет в кровь токсин (яд), который и вызывает все признаки заболевания.
Как можно заразиться скарлатиной? Заболевание передается воздушно-капельным путем от больного человека к здоровому при кашле, чихании, просто при разговоре. Кроме того, возбудитель скарлатины может попасть в организм ребенка через различные предметы: игрушки, посуду, продукты, плохо вымытые руки и т.д. И, наконец, заразиться можно от носителя гемолитического стрептококка, который сам не болеет и даже не подозревает о том, что является носителем.
Признаки скарлатины
Инкубационный период (время от момента заражения до появления первых признаков заболевания) скарлатины имеет продолжительность от нескольких часов до 12 дней. Под влиянием выделяемого гемолитическим стрептококком токсина на коже ребенка появляется очень мелкая сливающаяся сыпь, которая бледнеет при надавливании. Высыпания особенно интенсивны на внутренних поверхностях рук и ног (особенно, в области сгибов), на туловище и на лице. Свободным от сыпи остается только место вокруг рта и носа.
Другой особенностью скарлатины является поражение полости рта. Язык под влиянием токсинов приобретает насыщенный красный цвет с выступающими сосочками ("малиновый" язык). Развивается гнойная ангина с резким повышением температуры, болями в горле и припухлостью рядом расположенных лимфатических узлов.
Состояние ребенка может улучшиться даже без лечения через несколько дней. Сыпь бледнеет и начинает шелушиться. Особенно характерно шелушение для ладоней и подошв — здесь кожа может слазить пластами. Шелушение продолжается около недели. Несмотря на то, что симптомы заболевания проходят довольно быстро, больной заразен в течение трех недель. После перенесенной скарлатины остается стойкий иммунитет на всю жизнь.
Даже легкое течение скарлатины может дать тяжелые осложнения. Осложнения могут быть ранними и поздними.
Ранние осложнения скарлатины
Ранние осложнения — это распространение инфекции на окружающие органы и ткани (абсцессы, гнойное воспаление среднего уха и др.). При тяжелом заболевании инфекция кровеносным сосудам может распространяться в отдаленные органы и ткани, где также возникает гнойное воспаление (например, воспаление почек).
Действие токсина на внутренние органы (главным образом на сердце и почки) может вызвать нарушение их функции приблизительно на второй неделе заболевания. Ребенок жалуется на боли в груди, одышку. Это серьезное осложнение, оно требует наблюдения врача, но продолжается оно не долго.
При тяжелых формах скарлатины могут поражаться кровеносные сосуды, что вызывает внутренние кровотечения. Особенно опасны мозговые кровотечения.
Поздние осложнения скарлатины
Поздние осложнения скарлатины — это аллергии. Аллергические реакции после скарлатины чаще всего возникают при неправильном лечении и являются грозным осложнением, так как под влиянием гемолитического стрептококка происходит сильная сенсибилизация организма (иммунная система встает на защиту от внешнего агрессора и начинает крушить все подряд, в том числе и собственные ткани). Наиболее часто встречающееся поздние осложнения:
- суставной ревматизм — заболевание обычно развивается спустя 2 недели после перенесенной скарлатины; появляются боли и припухлость в суставах (чаще в крупных); если не поражается сердце, то суставной ревматизм проходит без серьезных последствий;
- ревматическое поражение клапанов сердца — это необратимо и может быть устранено только посредством хирургической операции, так как клапаны сердца утолщаются и разрываются, нарушается кровообращение;
- аллергическое поражение почек (гломерулонефрит) — это также очень тяжелое осложнение; после выздоровления от скарлатины у ребенка внезапно поднимается высокая температура, появляются боли в пояснице, развиваются отеки;
- аллергическое поражение головного мозга (хорея Сиденгама) развивается через 2-3 недели после выздоровления от скарлатины; появляется неконтролируемые движения в конечностях, нарушается походка, речь; такие изменения иногда могут остаться на всю жизнь.
Лечение скарлатины
Для лечения скарлатины применяют антибиотики в течение 5-7 дней.
Обязательно соблюдение постельного режима до полного снижения температуры, обильное питье (предупреждение токсических осложнений). Пища должна быть жидкой или полужидкой с некоторым ограничением белков — это способствует предупреждению повышенной аллергизации организма.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Версия: Справочник заболеваний MedElement
Общая информация
Минимальный инкубационный период (дней): 1
Максимальный инкубационный период (дней): 12


Классификация
Единая классификация отсутствует. Существующие варианты классификации не имеют клинического преимущества друг перед другом.
Пример классификации 1.
По типу
1 Типичные.
2 Атипичные (экстратонзиллярные):
-ожоговая;
-раневая;
-послеродовая;
-послеоперационная.
По тяжести:
1.Легкая форма.
2.Среднетяжелая форма.
3.Тяжелая форма:
-токсическая;
-септическая;
-токсико-септическая.
3.1.Критерии тяжести:
-выраженность синдрома интоксикации;
-выраженность местных изменений.
По течению (по характеру)
1. Гладкое.
2. Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Пример классификации 2.
I. Типичные формы
По тяжести:
а) легкая;
б) среднетяжелая.
II. По течению
1. Без аллергических волн и осложнений.
2. С аллергическим волнами.
3. С осложнениями:
а) аллергического характера (нефрит, синовит, реактивный лимфаденит, миокардит);
б) гнойными.
4. Абортивное течение
Атипичные формы
1. Стертая
2. С агравированными симптомами (гипертоксическая, геморрагическая) при которых процесс происходит так бурно, как разовьется типичная клиника скарлатины (ангина, сыпь и т. д.).
3. Экстрабуккальная (ожоговая, раневая, послеродовая) начинаются бурно, с отсутствием ангины, либо ее слабой выраженностью.
Этиология и патогенез
Возбудитель — β-гемолитический стрептококк группы А (S. pyogenes).
Эпидемиология
Факторы и группы риска
Клиническая картина
Типичные формы делятся на:
-легкие;
-среднетяжелые;
-тяжелые (токсические, септические, токсико-септические)
Критерием тяжести является выраженность симптомов интоксикации и местных воспалительных явлений в ротоглотке.
В современных условиях легкая форма скарлатины встречается наиболее часто (80-90%) и характеризуется:
-слабой выраженностью интоксикационного синдрома, лихорадкой не выше 38,5оС в начальном периоде
-катаральной ангиной;
-необильной, неяркой мелкоточечной сыпью, исчезающей к 3—4-му дню;
-отсутствием фазности вегетативных изменений со стороны сердечно-сосудистой системы;
-клиническое выздоровление – к концу первой недели болезни.
Среднетяжелая форма (10-20%) характеризуется:
-выраженными симптомами интоксикации, лихорадкой до 39°С, повторной рвотой;
-фолликулярной или лакунарной ангиной;
-регионарным лимфаденитом;
-яркой, обильной мелкоточечной сыпью на гиперемированном фоне кожи, которая держится 5-6 суток;
-выражена фазность вететативных изменений сердечно-сосудистой системы;
-токсические изменения со стороны печени проявляются нарушениями белкового обмена и гиперферментемией;
-выздоровление наступает через 2-3 недели.
Тяжелая форма (0,5%) встречается в настоящее время редко и характеризуется:
-резко выраженными явлениями токсикоза (токсическая форма);
-преобладанием септических поражений (септическая форма);
либо протекает как токсико-септическая форма (сочетанием указанных явлений).
Токсическая форма характеризуется:
-гипертермией 40°С и выше, многократной рвотой, бредом, спутанностью сознания, судорогами, менингеальными симптомами;
-яркой сыпью, нередко с геморрагиями,
-быстро нарастающими расстройствами со стороны сердечно-сосудистой системы (изменения на ЭКГ, соответствуют токсическому миокардиту);
-возможным развитием симпатикопареза (резко падает АД, сыпь цианотичная);
С первых часов болезни возможно развитие шока (при молниеносной гипертоксической форме), при которой гибель больного может наступить в течение нескольких часов или первых су ток на фоне развития ДВС-синдрома и ОПН.
При септической форме:
-резко выражены воспалительные (гнойно-некротические) изменения, исходящие из первичного очага, в виде глубоких некрозов в области миндалин, дужек и основания язычка;
-регионарные лимфоузлы резко болезненны, увеличены и уплотнены;
-возможно развитие некроза тканей, окружающих шейные лимфоузлы (периаденита и аденофлегмоны), а также этмоидита, отита, мастоидита, остеомиелита.
Токсико-септическая форма характеризуется выраженной тяжестью общих и местных проявлений скарлатины.
К атипичным относят: стертые (легчайшие) формы со слабой и кратковременной выраженностью клинических симптомов болезни, в т.ч. с отсутствием сыпи, которые могут диагностироваться только в очаге скарлатины;
-экстрабуккальную (экстрафарингеальную) скарлатину — раневую, ожоговую, послеродовую, при которой отсутствуют симптомы ангины, нo насыщеннее сыпь в месте входных ворот инфекции;
-аггравированные формы (самые тяжелые) — геморрагическую и гипертоксическую (с развитием ДВС-синдрома и инфекционно токсического шока).
По течению скарлатина может быть:
-гладкое (без аллергических волн и осложнений);
-с осложнениями (аллергическими, гнойными);
-с аллергическими волнами;
-рецидив скарлатины.
Гнойные осложнения могут быть ранними (1 неделя) и поздними (2-3 неделя) - см. осложнения
Особенности течения скарлатины у детей грудного и раннего возраста
У детей грудного возраста с остаточным трансплацентарным иммунитетом заболевание протекает:
-как рудиментарная (стертая) форма с минимальной выраженностью интоксикации;
-с необильной и быстро исчезающей сыпью
-при мало заметном шелушении или без него
У неиммунных к скарлатине детей раннего возраста заболевание может протекать:
-по типу септической формы с гнойно-некротическими осложнениями;
-редко встречаются проявления аллергического синдрома.
 |

Биологи из Университета штата Нью-Йорк в Буффало установили, что филовирусы существовали ещё несколько десятков миллионов лет на.


Историография Тема эпидемий в Древней Руси начинает подыматься исследователями с XIX в. Однако скудость источников этого пери.
 |
Медики обычно ставят диагноз пятая болезнь при наличии определенной сыпи, после ряда вопросов об истории болезни, а также после .

К числу особенно опасных внутриутробных инфекций относятся краснуха, инфекции, вызванные цитомегаловирусом и вирусом простого ге.

Миф первый. Существует универсальное исследование, позволяющее выявить любую патологию. Каждое исследование проводится с конк.

Большинство заболеваний человека было описано еще в позапрошлом и прошлом столетиях. Все они имеют определенную клиническую карт.
| Designed by: |
| Joomla Templates |

Все осложнения при скарлатине можно подразделить на гнойные (отит, лимфаденит) и аллергические (нефрит, синовит). Если аллергические осложнения могут появиться лишь во втором периоде болезни, так как именно тогда формируется аллергическая реакция на компоненты микробной стенки, то гнойные осложнения могут встречаться в течение всего заболевания. Причиной гнойных осложнений могут служить как сами стрептококки, так и сторонняя микрофлора (чаще —стафилококки и т. п.). Причем если аллергические осложнения чаще встречаются у детей старшего возраста, то гнойныеосложнения появляются у детей помладше, особенно у ослабленных хроническими заболеваниями.
При соблюдении охранительного режима, ранней госпитализации и проведения антибиотикотерапии вероятность развития осложнений можно свести к минимуму. В последнее время гнойные осложнения встречаются крайне редко.
Иногда после выздоровления могут наблюдаться аллергические волны, которые появляются обычно на 2–3 й неделезаболевания, после того как состояние ребенка нормализовалось и исчезли все признаки заболевания. В этот период у ребенка повышается температура на 1–2 дня, как правило, незначительно, редко до 38–39 °С. Может вновь появиться сыпь,чаще не характерная для скарлатины, однако локализующаяся в тех же зонах (разгибательные поверхности конечностей и т. д.). Элементы сыпи бледные, могут пропадать и появляться вновь. Появляется одутловатость лица, насморк, слезотечение, кашель, при осмотре полости рта можно заметить признаки легкой ангины. Периферические лимфатические узлы увеличены, в крови отмечается эозинофиллия (увеличение количества эозинофилов). Со стороны сердечно сосудистой системы отмечается учащение ритма сердечных сокращений на фоне пониженного артериального давления, не оказывающего, однако, патологического влияния на самочувствие больного. Аллергические волны могут быть неоднократными.
Помимо аллергических волн (называемых также псевдорецидивами), в течение заболевания выделяются и рецидивы скарлатины, при которых наблюдается возврат основных симптомов заболевания (характерная сыпь, температура, ангина).
Истинные рецидивы возникают, как правило, на 3–4 й неделе заболевания, однако возможно и более раннее их появление (10–11 й день). Возникновение таких рецидивов связано с повторным попаданием стрептококка в организм переболевшего ребенка, у которого не выработался или выработался в недостаточной степени антитоксический иммунитет, что часто наблюдается у ослабленных детей (больные хроническим тонзиллитом, ревматизмом).
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
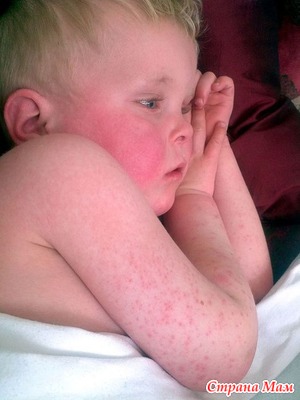
Итак, мы продолжаем разговор о скарлатине, как одном из серьезных инфекционных заболеваний детского возраста, которое может давать серьезные осложнения без должного лечения. Хотя они и бывают редко, но стоит заранее знать, как они распознаются, так как могут представлять серьезную угрозу для жизни или здоровья детей и взрослых.
Развитие осложнений.
Если с момента возникновения скарлатины или после начала ангины, спустя несколько дней вы стали отмечать у ребенка или же у себя подозрительные симптомы, стоит немедленно обратиться к врачу. Медицинская помощь нужна при наличии резкого повышения температуры, которое происходит, не смотря на проводимую терапию, происходит резкое усиление болей в горле, возникает резкая и сильная припухлость в области правой или левой половины горла. Опасно также внезапное возникновение сильных головных болей, боли в районе лба или в области лица, вокруг глаз или под ними, в заушной области, боли в левом или правом ухе. Особенно опасно, если заболевшему ребенку или взрослому вдруг внезапно стало сильно плохо, возникла резкая слабость, происходят потери сознания, либо у заболевшего происходит формирование болей в груди, сильный кашель или появились жалобы на сильное затруднение дыхания. Только врач при детальном осмотре может сказать – это течение скарлатины или формируются уже ее осложнения, требующие неотложного вмешательства. Если предположения подтвердятся, тогда будут проводиться необходимые лечебные мероприятия по устранению возможных осложнений и лечения скарлатины.
Что может быть из осложнений?
Через несколько недель с момента начала заболевания могут возникать разного рода осложнения. К ним относят, например, воспаления сердца или суставов. В редких ситуациях, особенно у детей с скарлатиной, иммунной системой начинают вырабатываться особые антитела, которые могут атаковать не только инфекционный агент, но и собственные клетки и ткани организма. Именно по этим причинам, примерно через пару недель с момента начала скарлатины у детей развивается так называемое состояние острой ревматической лихорадки. При этом происходит также воспаление области суставов и тканей в сердце. На сегодняшний день, за счет широкого распространения антибиотикотерапии в лечении скарлатины осложнения со стороны сердца и суставов дают менее чем 1% детей, заболевших скарлатиной или с имеющейся стрептококковой ангиной. Обычно воспаление в области суставов, связанное с развитием скарлатины не опасно и обычно оно проходит без каких-либо серьезных последствий. Но вот в это же время воспаление тканей сердца может быть очень опасным, что может приводить к выраженным нарушениям в работе клапанов сердца и даже к гибели заболевшего ребенка.
В результате проводимых исследований врачами было установлено, что развитие острой ревматической лихорадки может формироваться не только после начала ангины или переносимой скарлатины, но и при внешне здоровом виде людей, которые при этом заражены бета-гемолитическими стрептококками, но при этом не имеют никаких клинических проявлений заражения. Так, при проведении массовых исследований детей было выяснено, что из всего количества пораженных острой ревматической лихорадкой детей, больше чем у 60% до ее начала не имелось никаких признаков наличия ангины или же перенесенной ими скарлатины, либо были незначительные симптомы ОРВИ, которые лечились симптоматически. Немедленно нужно обращаться с ребенком к врачу, если через несколько дней или недель с момента выявления у него скарлатины, вы отметили у ребенка следующие симптомы:
- красноту, боли и припухлости в области суставов, особенно таких крупных как локтевые или коленные суставы
- сильно выраженную слабость и одышку, проявляющуюся при малейших физических нагрузках (при быстрой ходьбе, при разговоре, при подъеме на лестницу).
- если возникают боли в области сердца или груди
Если данные симптомы будут связаны с наличием острой ревматической лихорадки, врачу необходимо будет назначить ребенку комбинированное лечение с антибиотиками и противовспалительными препаратами.
Важно также помнить о том, что сама скарлатина, а также проявления ревматической лихорадки могут повторяться снова, и при каждом новом эпизоде могут возникать все более серьезные и тяжелые нарушения работы сердца и поражения в суставах. У детей, которые однажды уже переносили ревматические лихорадки, риск их возникновения при каждой последующей ангине будет особенно высоким. В связи с выше сказанным, при наличии у кого-то из ваших детей ревматической лихорадки нужно обсуждать с врачом необходимость проведения профилактической антибиотикотерапии на протяжении нескольких лет или даже пожизненно, что не позволит стрептококковой инфекции снова развиться и нанести еще больший вред.
Поражение почек.
Еще одним из серьезнейших осложнений скарлатины могут быть поражения почек в виде острого стрептококкового гломерулонефрита. По таким же механизмам, как и поражения суставов и сердца, гломерулонефрит развивается при повреждении тканей почек антителами, которые иммунная система болеющего ребенка вырабатывает против стрептококка. У некоторых из детей, болеющих скарлатиной, антитела, связываясь с микробами, начинают активное осаждение в области тканей почек, что вызывает их воспаление. Риск развития гломерулонефрита при перенесенной скарлатине достигает 2%. При этом воспалительный процесс в тканях почек может быть сильно выраженным, что может приводить к полному нарушению в работе этих органов. У большинства заболевших детей работа почек постепенно восстанавливается на протяжении нескольких недель, но иногда поражения почек могут становиться необратимыми.
Необходимо немедленное обращение к врачу, если через несколько дней или недель с момента возникновения скарлатины или ангины вы замечаете у болеющего ребенка такие проявления, как резкое сокращение или увеличение количества выделяемой мочи, внезапное изменение цвета мочи на красный или грязно-розовый, боли в области поясницы справа или слева, либо боли в животе. При наличии гломерулонефрита необходимо также будет активное лечение. По мнению специалистов гломерулонефрит могут вызывать далеко не все типы стрептококка.
Поражение нервной системы.
Примерно у 25-30% детей, которые заболевают острой ревматической лихорадкой, могут возникать нарушения в работе головного мозга. Это примерно 0.3% от всех детей, которые переносили скарлатину или стрептококковую ангину, у них происходит формирование антител, которые иммунная система адресует против стрептококка, но они при этом могут атаковать еще определенные центры в головном мозге, которые отвечают за формирование эмоций, речь и координацию движений. В связи с подобным, у некоторых детей, болеющих скарлатиной, через несколько недель с момента начала болезни может развиваться особое заболевание под названием хорея Сиденгама (синдром PANDAS), появляющиеся следующими симптомами:
- изменение отношения ребенка к пище необъяснимого характера, или ребенок начинает с жадностью поедать все, или наоборот, начинает упорно отказываться от пищи
- беспричинное беспокойство ребенка, частые и беспричинные плачи ребенка, сильная агрессия, непривычное поведение
- возникновение у ребенка внезапного ночного недержания мочи
- развитие у ребенка странных движений языка и рта, рук или ног.
При наличии подобных или очень похожих симптомов необходимо немедленное обращение к врачу. Около половины детей, которые заболевают этим видом хореи, после перенесенной скарлатины, полностью выздоравливают на протяжении нескольких месяцев спустя. У остальных детей разного рода психологические проблемы или нарушения в двигательной сфере могут сохраняться на длительнее время.
Карантин при скарлатине.
Никаких прививок от скарлатины на сегодняшнее время не существует, профилактические меры складываются из обычных мер профилактики инфекции. Период заразности при скарлатине, если ребенок не принимает антибиотики, может длиться на протяжении первых трех недель с момента начала заболевания. При активном лечении скарлатины при помощи антибиотиков заразность исчезает уже на следующие сути с момента начал приема. В связи с выше сказанным, если ребенку прописаны антибиотики, он подлежит изоляции до начала лечения и первые сутки его проведения. В более продолжительном карантине нет необходимости.
Читайте также:
- Дифтерийного анатоксина если детям
- Бактериемия у детей симптомы
- Как брать анализы на чуму
- Что ванга предсказала на 2020 про чуму
- Лечение септического шока у новорожденного











