Ангина стрептококковая и стрептодермия

Описание возбудителя
Это условно-патогенные микроорганизмы шаровидной формы. Они содержатся в организме здорового человека в носоглотке, ротовой полости, ЖКТ. И когда их количество становится чрезмерным, развивается заболевание.
Стрептококк - возбудитель стрептококковой инфекции у детей
Микроорганизм бывает трех видов:
- альфа – вызывает частичное разрушение эритроцитов;
- бета - вызывает полное разрушение эритроцитов;
- негемолитический стрептококк.
У каждого организма на клеточной стенке есть особый антиген. В зависимости от разновидности этого антигена разные группы бактерий имеют свой определенный знак – от A до U.
Для людей являются опасными Streptococcus pyogenes и Streptococcus pneumoniae. Первый может вызвать скарлатину, рожу, тонзиллит. А второй микроорганизм приводит к возникновению пневмонии.
Причины стрептококковой инфекции у детей
Источником инфекции является больной человек. Основной путь передачи – через воздух. Поэтому чаще всего инфекция передается от людей с заболеваниями верхних дыхательных путей и горла – скарлатиной, ангиной. Заражение происходит при близком контакте, а на расстояние более 3 метров инфекция не передается.
Также возможны и другие пути инфицирования. Стрептококк группы A может передаваться с пищей – при попадании в яйца, молоко, мясо и прочие продукты животного происхождения микроорганизм начинает размножаться. Но при температуре выше 60 градусов он погибает, поэтому такие продукты нужно употреблять только в готовом виде.
Иногда инфекция передается контактно-бытовым путем. Она может попасть в организм, если пользоваться одним полотенцем, посудой, зубной щеткой с больным человеком.
Стрептококк группы B вызывает заболевания мочеполовой сферы. У взрослых он передается при половых контактах, а ребенок может быть инфицирован во время внутриутробного развития по причине попадания микроорганизма в околоплодные воды. Если до момента родов мать не пролечится, при прохождении через родовые пути малыш может заразиться. Также причины присоединения стрептококковых инфекций группы B могут быть следующими: послеродовые эндометриты, циститы, проведение кесарева сечения.
В группу риска входят не только дети, но и все люди с ослабленным иммунитетом. Заболевания могут появиться у людей с хроническими патологиями, синдромом иммунодефицита, онкологией.
Симптомы развития стрептококковой инфекции
Симптомы зависят от того, где локализуется инфекция. Стрептококк может вызывать появление таких заболеваний:
- рожистое воспаление. Начинается остро, резко повышается температура тела, наблюдаются признаки интоксикации. Через несколько часов после возникновения первых признаков на коже появляется покраснение. В этом месте она становится отечной, горячей и болезненной при касании. Иногда в области покраснения появляются пузырьки с жидкостью. Они могут лопаться, приводя к образованию болезненных ранок. Это называется буллезной формой рожи. Она характерна для взрослых, а у детей появляется на фоне сниженного иммунитета. Покраснение на поверхности кожи может не проходить до 5-15 дней;
- стрептококковая ангина. Наблюдается повышение температуры тела, озноб, слабость, увеличение шейных лимфоузлов. Имеет место выраженный дискомфорт в горле, который усиливается при глотании. Миндалины отекают, краснеют, на их поверхности появляется гнойный налет. Стрептококковое поражение горла требует проведения немедленной терапии, иначе оно может привести к опасным осложнениям – эндокардиту, ревматизму и прочим;
- скарлатина. Начинается резко с повышения температуры до высоких значений – 38-39 градусов. Через 1-3 сутки появляется мелкая сыпь, которая в основном локализуется на лице, в области паха и живота. Высыпания никогда не появляются в пределах носогубного треугольника. При возникновении таких симптомов ребенка нужно срочно показать педиатру;
- пневмония и бронхит. Заболевание может быть первичным, когда микроорганизм попадает непосредственно в легкие и бронхи. Но иногда он распространяется сюда из горла, если его вовремя не пролечить. Стрептококковая пневмония и бронхит сопровождаются повышением температуры тела, сильным кашлем, снижением работоспособности, вялостью.
Особенно опасны эти заболевания у новорожденных по причине того, что их иммунная система еще очень слаба и не способна бороться с инфекцией. Поэтому стрептококк у них может привести к сепсису и даже летальному исходу.
Стрептококковая инфекция в горле
Лечение стрептококковых инфекций
Перед назначением лечения доктор проводит диагностику. Сначала он выслушивает жалобы матери, затем измеряет температуру, осматривает кожу, глотку ребенка. Лабораторная диагностика заключается в исследовании крови, мочи, мазка из носоглотки с целью обнаружения возбудителя инфекции.
После получения результатов анализов будет назначено лечение антибиотиками. Используются препараты группы пенициллинов и цефалоспоринов. Если микроорганизм будет устойчивым к таким антибиотикам или появится аллергия на них, могут быть назначены макролиды и линкозамиды. При инфекции в области носоглотки могут использовать местные антибиотики в форме леденцов для рассасывания, спреев и капель.
Во время лечения нужно соблюдать дозировку. Нельзя прекращать принимать антибиотики сразу после улучшения самочувствия. Курс терапии нужно довести до конца, он должен составлять 5-10 дней.
При температуре выше 38 градусов назначаются жаропонижающие средства. Если она ниже, использовать такие лекарства не нужно, организм справится с ней самостоятельно.
Начинать терапию нужно незамедлительно, сразу после возникновения неприятных симптомов. Иначе могут развиться серьезные осложнения – вторичные поражения органов и систем. Также из-за снижения иммунитета повысится вероятность появления хронических заболеваний.
Профилактические мероприятия
Для профилактики возникновения стрептококковых инфекций необходимо придерживаться таких рекомендаций:
- соблюдать личную гигиену, мыть руки после посещения людных мест, туалета, после контакта с животными и больными людьми;
- при заболевании взрослых членов семьи детям нужно надевать маску на лицо;
- необходимо хорошо мыть посуду, из которой ел больной;
- проходить все плановые осмотры у педиатра;
- следить за питанием ребенка. В рацион необходимо включить свежие фрукты и овощи, нежирные каши и супы. Продукты животного происхождения обязательно подвергать термической обработке;
- в зимнее время рекомендуется давать ребенку витаминные комплексы из аптеки для повышения иммунитета. Перед их покупкой нужно проконсультироваться с педиатром. Также полезно гулять с ребенком;
- одевать малыша по погоде, чтобы избежать переохлаждений или перегревов организма. Они могут привести к снижению иммунитета.
Также необходимо проводить профилактику осложнений, которые могут возникнуть при стрептококковом заражении. Чтобы не развилась хроническая патология и осложнения, курс терапии антибиотиками нужно доводить до конца. Нельзя делать перерывы, а принимать все препараты нужно строго в назначенной дозировке.
Стрептококковые инфекции очень опасны в любом возрасте, но особенно в детском. Они могут привести к серьезным осложнениям. Поэтому нужно своевременно принимать антибактериальные препараты. А для предупреждения заболеваний проводить ряд профилактических мер.

Стрептококковую ангину чаще всего вызывают контагиозные бактерии группы А. Иммунные клетки человека им противостоять не могут. Из всех поражений верхних дыхательных путей эта инфекция проявляется в 15% случаев у взрослых и в 60% — у детей. Стрептококковая ангина характеризуется сложным протеканием и многочисленными осложнениями, поэтому ее нельзя лечить самостоятельно без консультации с врачом.
Разновидности и атипичные формы
Выражается стрептококковая ангина в разных формах:
- Катаральная. Характеризуется отеком и покраснением миндалин. Если вовремя назначено лечение, пройти болезнь может за 2-5 дней, не вызывая гнойных образований.
- Фолликулярная. Часто становится осложнением ангины катаральной формы. В этой стадии появляются на миндалинах мелкие гнойнички серого или желтоватого цвета.
- Лакунарная. У людей с сильным иммунитетом является следующей стадией, если не проводилось правильное лечение раньше. При ослабленном организме может проявиться изначально, минуя две более легкие формы.
- Некротическая. Самое сложное проявление, которое поражает ткани глотки на глубоком уровне, вызывает высокую температуру, сильную боль в горле.
В некоторых случаях стрептококковая ангина протекает как ОРЗ и не вызывает подозрений. Это опасно, потому что при запущенном состоянии возможно поражение внутренних органов и переход в хроническую форму.
Причины возникновения
Болезнь передается при чихании и кашле. Причем, после выздоровления пациенты еще 2-3 недели выделяют стрептококк. Больше всего подвержены инфицированию малыши и люди с ослабленным иммунитетом. Отдельную группу составляют сотрудники вредных производств.
Большую опасность заражения представляет внутреннее состояние организма:
- хронические болезни верхних дыхательных путей;
- длительное лечение других заболеваний антибактериальными препаратами;
- слабый иммунитет;
- кариес и болезни десен.
Благоприятными внешними факторами являются:
- перепады температуры на улице;
- механическое повреждение носоглотки;
- пересушенный воздух в помещениях дома и на работе во время отопительного периода.
Дети болеют часто, особенно в межсезонный период, когда учащаются эпидемии в детском саду и школе. В свою очередь от них заражаются родители.
Симптомы
После заражения недомогание появляется на 4-й день. При завершении инкубационного периода симптомы развиваются очень быстро, буквально за 4 часа.
Проявлением болезни являются:
- высокая температура (39-41 градус);
- мышечные боли, тошнота, рвота, характеризующие интоксикацию организма;
- отек миндалин и верхней стенки глотки, поражение гнойниками белого или желтого цвета;
- увеличение подчелюстных лимфоузлов;
- ярко выраженная краснота зева;
- красные сосочки на языке;
- миндалины становятся рыхлыми;
- мигрень, боль в ушах.
Иногда заметна мелкая сыпь на теле, кашель и насморк практически отсутствуют.
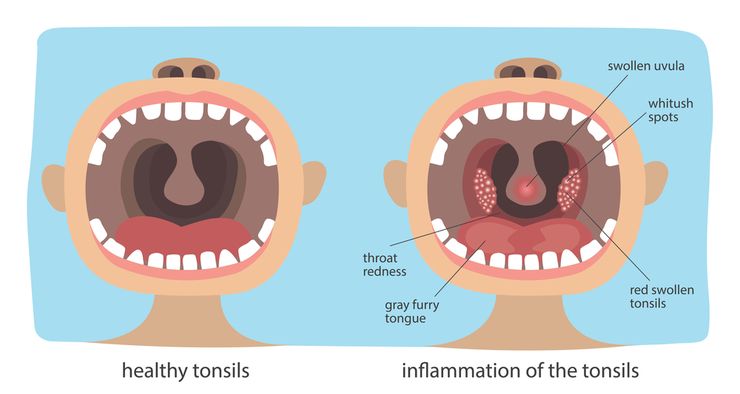
Фото стрептококковой ангины: как выглядит
Стрептококковая ангина выражена отеком и покраснением миндалин, вызывает боль в горле.


Сложная форма болезни с образованием гнойников возможна при отсутствии лечения на легкой стадии.

Схема зараженного ангиной горла.

Диагностика
При осмотре доктор может поставить только предварительный диагноз, потому что по симптомам стрептококковый тонзиллит похож на другие болезни:
Во время беседы устанавливается, был ли контакт с пациентами, у которых диагностировали стафилококковую ангину ранее, изучаются отличительные симптомы:
- рыхлая масса желтоватого цвета на миндалинах легко убирается шпателем;
- легко прощупываются увеличенные лимфоузлы.
Проводятся лабораторные исследования мочи и крови.
Поставить окончательный диагноз помогает бактериологический посев из зева. Врач берет мазок стерильным тампоном, проводя по двум миндалинам.
При запущенном состоянии делают рентген суставов и ЭКГ (при болях в сердце).
Лечение стрептококковой ангины
Лечить стрептококковый тонзиллит надо антибиотиками. Самостоятельно принимать их и назначать себе другие медикаменты нельзя. Это должен делать только врач. Для успешного исхода необходимо медикаментозное лечение в комплексе с процедурами по народным рецептам.
Постельный режим при стрептококковой ангине обязателен, чтобы избежать осложнений на кости, сердце, почки. Врача надо вызвать на дом, а не идти на прием в поликлинику. Если симптомы появились ночью или в выходной день — обратиться в скорую помощь.
Пить во время болезни надо много и часто. Подойдет теплый чай с лимоном, отвар шиповника, морс с малиновым или смородиновым вареньем, молоко с медом. Эти напитки богаты витамином С, оказывают общеукрепляющее действие, выводят из организма вредные вещества, способствуют снижению температуры.

Снять боль в горле и улучшить общее состояние помогают полоскания раствором фурацилина, соды, отварами трав эвкалипта, коры дуба, ромашки, календулы. Проводить процедуру надо каждые 2 часа, тогда будет снижена вероятность размножения бактерий, болезнь быстрее пойдет на спад.
Для орошения горла врачи рекомендуют спреи:
Острое проявление симптомов снимается обработка ротовой полости антивирусными и антибактериальными препаратами:
- Раствором Люголя,
- Хлорофиллиптом,
- Ротоканом,
- Биопароксом.
Обработка проводится тампоном из стерильной ваты или бинта, пропитанным жидкостью.
Лечение антибиотиками длится 10 дней. Хорошо справляются с вирусом и оказывают меньше побочных эффектов препараты пенициллинового ряда: Ампициллин, Амоксициллин, Амоксин, Оспамокс, Экобол, Карбенициллин, Амоклав, Амоксиклав, Аугментин, Бициллин. При непереносимости компонентов врач может прописать Эритромицин.
При тяжело протекающей болезни назначают Цефтриаксон, Цефуроксим, Цефалексин, Макропен, Кларитромицин. Эти препараты медленно выводятся из организма, способны к накоплению, поэтому их прием назначают не дольше 5 дней.
Для снятия острых симптомов (боли в горле при глотании) подойдут рассасывающие таблетки Септолете, Стрепсилс, Декатилен, Фарингосепт, Фалиминт, Себидин, Граммидин. Для снижения температуры — Парацетамол, Ибупрофен, Нимесулид. Для снятия отечности горла и аллергии от приема антибиотиков могут быть назначены антигистаминные таблетки Лоратадин, Фексофенадин.
Действовать антибиотики начинают через несколько часов. Если через двое суток приема не улучшается состояние, необходимо назначение другого препарата.
Операция должна быть строго обоснована. После нее вместо ангины начнутся бесконечные бронхиты.
Врачи принимают решение об удалении миндалин в крайнем случае:
- если вспышка стрептококковой ангины у больного появляется более 4-х раз в год;
- при возникновении сильной одышки во время обострения;
- если диагностированы рецидивы абсцессов, поражается сердце и почки.
Лечение без операции возможно, поэтому лучше справляться без хирургического вмешательства.
Во время болезни пища должна быть щадящей и витаминизированной. Подавать блюда больному надо только в теплом виде, чтобы не раздражать слизистую.
- Лучше всего варить суп на курином или говяжьем бульоне. Протирать все ингредиенты до пюреобразной консистенции. Не добавлять острые приправы, чтобы не раздражать слизистую. А вот соль снижает боль при глотании, поэтому бульон можно посолить нормально.
- Каши из молотых круп. Варить их можно на воде или молоке, не доводить до сильного загустения.
- Овощное пюре.
- Суфле и мусс из ягод.
- Фруктовые и овощные соки.
Сладкую газированную воду надо полностью исключить.
Народные средства должны применяться только в дополнение к основному лечению. Обычно домашние рецепты направлены на снижение болезненности при глотании, укрепление иммунитета.
Некоторые из народных методов:
- Ставить на шею компресс из репчатого лука. Измельченный овощ надо завернуть в бинт или марлю и приложить к передней стороне шеи, сверху прикрыть полиэтиленовой пленкой, повязать шарфом. Компресс можно оставить на ночь, если не ощущается жжение.
- Компресс из водки. Ставить его надо по аналогии с луковым, но водку сначала надо подогреть на плите и смочить ей марлю или хлопчатобумажную салфетку. Полностью оборачивать шею пропитанной тканью не рекомендуют — только лицевую сторону.
- Держать 20 минут во рту дольку лимона, потом разжевать и проглотить. Больше двух раз в день процедуру проводить не следует.
- 2 раза в день принимать по половине столовой ложки настойки валерианы или пустырника. Процедура направлена на прогревание горла, дезинфекцию пораженного участка и успокоение нервов одновременно.
- Каждый час полоскать горло теплой медовой водой. Можно подержать во рту, потом выплюнуть. Проглатывать не стоит, чтобы бактерии не поступали внутрь.
- Жевать соты меда.
- Стакан луковой шелухи залить тремя стаканами горячей воды, прокипятить 5 минут и оставить до полного остывания. Полоскать горло теплым процеженным отваром 3 раза в день.
- При высокой температуре прикладывать на лоб прохладный компресс.
Обычно лечение длится 10 дней. При сложном течении болезни курс может быть продлен.
Наряду с приемом фармацевтических препаратов и дополнительных процедур необходимо выполнять рекомендации врача:
- соблюдать постельный режим;
- питаться легкой пищей;
- принимать витамины, особенно С и группы В;
- ограничить контакты со здоровыми людьми;
- большое внимание уделять гигиене;
- отказаться от алкоголя и курения;
- часто менять постельное и нательное белье.
Если лечение проводится дома, надо ежедневно проводить уборку комнаты с применением дезинфицирующих средств, противовоспалительных компонентов (добавлять в воду для мытья пола несколько капель пихтового масла).
Профилактика
Оградить себя от рецидива и повтора болезни помогут несложные профилактические мероприятия:
- В доме должна быть комфортная температура и влажность не меньше 30%. В межсезонье при сильном похолодании и отсутствии отопления надо прогревать комнату электроприборами. Установить увлажнитель воздуха или периодически распылять воду пульверизатором.
- Обязательно проветривать помещение, но при этом не находиться в комнате.
- Подбирать одежду в соответствии с погодой, чтобы исключить переохлаждение.
- В период эпидемий лучше побыть дома, отказаться от массовых развлечений.
- Принимать легкие седативные средства (таблетки валерианы, пустырника) для более спокойного реагирования на стрессовые ситуации.
- Спать не меньше 7 часов, но и не больше 10.
- Ограничить тесный контакт в коллективе при вспышках респираторных заболеваний. Можно носить защитную маску.
- Укреплять иммунитет спортивными занятиями, адекватным закаливанием.
- Регулярно ходить на осмотр к стоматологу.
При хроническом заболевании полезно вдыхание морского воздуха. Но только в период ремиссии.
Осложнения и последствия
В большинстве случаев осложнения появляются при несоблюдении рекомендаций врача и невнимательном отношении к болезни, нарушении постельного режима.
Последствия очень серьезные:
- Гнойный абсцесс — закладывает нос и уши, появляется гной, слизь, высокая температура, мышечные боли, мигрень, затруднительное дыхание. Важно выявить и начать лечение абсцесса на ранней стадии, потому что возможно разрушение мягких тканей, реже — костей.
- Ревматизм, проблемы с сердцем и почками, если лечение начинается позже, чем через 9 дней после первых симптомов.
- Ревматический порок сердца.
- Миокардит.
- Сепсис.
- Острый нефрит.
Если курс приема антибиотиков не выдержан, при внешнем спаде симптомов возбудитель болезни живет в организме и поражает другие органы.
Заразна ли и как передается
Заразиться стрептококковой ангиной можно при вдыхании бактерий. Наиболее вероятно заражение людей с ослабленным иммунитетом, нехваткой витаминов, находящихся в постдепрессивном состоянии и испытывающим постоянное переутомление.
Важной особенностью является тот факт, что после полного выздоровления пациент еще 2-3 недели является носителем инфекции и может заразить окружающих.
Особенности у детей

У детей заболевание протекает сложнее. Ребенок становится слабым, у него повышается температура, которую сбить обычными жаропонижающими средствами сложно. У малыша возможна рвота, предобморочное состояние, учащение пульса, боли в животе. Он отказывается от еды и теряет вес. Сильно увеличиваются лимфоузлы под челюстью. Иногда ребенку даже больно широко открыть рот. При высокой температуре возможна потеря координации и спутанность сознания.
При появлении симптомов у детей надо обязательно обратиться к врачу, потому что слабый организм наиболее подвержен осложнениям. Обычно ребенка помещают в больницу.
При беременности
Беременные женщины должны проходить лечение только в стационаре при строгом соблюдении всех рекомендаций и под постоянным врачебным контролем. В дополнение к обычным диагностическим мероприятиям делают УЗИ брюшной полости.
Инновационные препараты позволяют вылечить заболевание, не прерывая беременность. Риск патологии плода есть, но совсем незначительный.
Тепловые процедуры проводить нельзя, в том числе и ингаляции. Лечение травяными сборами тоже не рекомендуют из-за повышенной чувствительности организма в этот период и возможной аллергии.
Может нанести вред и обильное питье. Если у беременной женщины есть склонность к отекам, надо уточнить у врача, можно ли пить больше обычного и что именно. При беременности лучше отдать предпочтение обычной воде и минеральной без газов, сокам и морсам.
Сбить высокую температуру надо стараться без применения медикаментов:
- надеть легкую одежду;
- положить на лоб прохладный компресс;
- протереть кожу на сгибах локтей, колен, кистей рук, в подмышечных впадинах, за ушами яблочным уксусом или лимонным соком.
Аспирин при беременности принимать нельзя, потому что он может спровоцировать кровотечение.
Если температура не понизилась, врач принимает решение о назначении медикаментов. Парацетамол не оказывает вредное действие, поэтому рекомендуют Панадол и Цефекон.
Для препятствия размножению бактерий принимают антибиотики. Беременным женщинам назначают Амоксиклав, Супракс, Азитромицин, Цефалексин.
Самостоятельно изменять дозировку или прерывать курс приема антибиотиков нельзя, потому что это чревато осложнениями заболевания.
Видео про ангину
В ролике врач объясняет, как отличить стрептококковую ангину от других вирусов и что надо делать для быстрого выздоровления.
Прогноз
Перенесенная стрептококковая ангина не вырабатывает стойкого иммунитета, поэтому пациент может заболеть вскоре после выздоровления. Вторичные и смешанные инфекции проходят тяжело. Важно полностью вылечить болезнь при первом проявлении, чтобы не допустить осложнений.
Стрептококк (лат. Streptococcus) – это бактерия шарообразной или яйцеподобной формы, принадлежащая к семейству Стрептококковые.
Стрептококки являются анаэробными паразитами не только человека, но и животных. Местом обитания и размножения стрептококковой инфекции являются органы дыхания, желудочно-кишечного тракта и мочеполовой системы мужчин и женщин, может находиться на коже.
Стрептококки довольно устойчивы в окружающей среде. При температуре 60° С погибают через 30 минут.
Заболевания, которые способны вызвать стрептококки разнообразны, к их числу относят:
Как начинается стрептодермия
Этиологическим фактором стрептодермии является бета-гемолитический стрептококк группы А, который поражает поврежденные поверхности кожи.
Чаще всего заболевание встречается у детей возрастом от 2 до 7 лет. Спровоцировать возникновение заболевания могут разнообразные повреждения кожных покровов. Именно через них проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и другие предметы, которых касался заболевший ребенок. Поэтому при появлении первичных признаков стрептодермии у ребенка его не стоит пускать в детский сад, школу и другие коллективные места.
Предрасполагающими условиями для появления заболевания являются:
Инкубационный период с момента контакта с вирусом длится в среднем до десяти дней. После него начинаются поражения на коже. Появляются единичные очаги воспаления. Как правило, они напоминают вид пузырей, вокруг которых находится чёткий ободок. Размер пузырей в диаметре составляет до 3 мм (в более тяжелых случаях - более 3 мм). Гнойно-серозное содержимое наполняет пузыри.
В начале развития болезни образовавшиеся первичные пузыри заполнены светлой жидкостью, которая вскоре начинает гноиться. Через сутки пузыри лопаются (или быстрее, если ребёнок начинает их расчёсывать), на их месте можно заметить пятна сине-красного цвета.
Симптомы стрептодермии: как распознать болезнь?
Стрептодермия у детей нередко сопровождается:
- повышением температуры до 38-39°C;
- общей интоксикацией организма;
- увеличением регионарных лимфатических узлов

Очаги поражения могут быть самыми разными – от лица до любых частей тела. Но, как правило, наиболее часто поражению подвержены участки кожи, которые не защищены одеждой: руки и лицо. Если вовремя не заметить заболевание, у детей развивается патологическая сыпь. Она достаточно быстро распространяется по всему туловищу. Это усложняет лечение и продлевает течение заболевания на несколько недель.
Стрептококк можно обнаружить:
- на игрушках (особенно мягких);
- посуде;
- на одежде, как верхней,
- на белье;
- в воде и воздухе;
- на поверхности кожи и слизистых другого человека (даже если у него нет никаких симптомов болезни).
Способы передачистрептодермии:
Формы стрептодермии у детей
Эта форма также называется поверхностной. При ней на коже (особенно в местах, где она тонкая и нежная, часто на лице) появляются красные круглые пятна.
По прошествии 2-3 дней пятна преобразуются в пузыри (фликтены), содержимое которых имеет мутный цвет.
Фликтены очень быстро увеличиваются в диаметре (до 1,5-2 см), после чего лопаются с образованием сухой корочки медового цвета. При этом больной чувствует нестерпимый зуд в пораженных местах, расчесывает корочки, что способствует дальнейшему распространению процесса.
После отхождения корочек кожа заживает, косметических дефектов (рубцов) не остается - это и есть поверхностная форма стрептодермии (импетиго).
Стрептококковая заеда также называется ангулярным стоматитом, щелевидным импетиго. При этой форме часто поражаются уголки рта, как правило, это связано с недостатком витаминов группы В. Вследствие сухости кожных покровов там образуются микротрещинки, куда и проникают стрептококки.
Сначала возникает покраснение, затем - гнойные валики, которые впоследствии покрываются медового цвета корочками. Пациент жалуется на болезненность при открывании рта, интенсивный зуд и слюнотечение.
Возможно появление щелевидного импетиго в крыльях носа (постоянная заложенность и боль при сморкании) и в наружных уголках глаз.
Стрептококковая опрелость, или папуло-эрозивная стрептодермия часто возникает у грудничков. Поражаются кожные складки: в них возникают мелкие пузырьки, сливающиеся между собой. После их вскрытия в кожных складках формируются мокнущие поверхности розового цвета.
Если лечение стрептодермии неадекватное или у больного снижен иммунитет, заболевание переходит в хроническую форму, которая с большим трудом поддается терапии.
Сухая форма стрептодермии (эктима) чаще встречается у мальчиков. Характеризуется она образованием белых или розовых овальных пятен размерами до 5 см. Пятна покрыты струпьями и изначально располагаются на лице (нос, рот, щеки, подбородок) и ушах, быстро распространяясь по всем кожным покровам (обычно по рукам и ногам).
Сухая форма относится к глубокой стрептодермии, так как изъязвляется ростковый слой кожи, а после заживления остаются шрамы. Пораженные участки после выздоровления остаются непигментированными и не загорают под действием солнечных лучей. Через некоторое время это явление исчезает.
Диагностика стрептодермии

Лечение стрептодермии у детей
Лечением стрептодермии занимается врач-дерматолог.
В первую очередь, особенно детям, назначается гипоаллергенная диета с ограничением сладкого, острого и жирного.
На период лечения запрещаются водные процедуры (ванна, душ) с целью предупреждения распространения заболевания. Здоровую кожу рекомендуется протирать отваром ромашки.
Важно исключить ношение одежды из синтетики и шерсти, так как это провоцирует потоотделение и способствует увеличению и распространению очагов поражения. Пациентам настоятельно рекомендуется отдавать предпочтение натуральным тканям.
Инфицированные участки кожи обрабатывают анилиновыми красителями (метиленовый синий или бриллиантовый зеленый) дважды в день.
Для того чтобы остановить рост очагов, здоровую кожу вокруг них смазывают борным или салициловым спиртом. Чтобы мокнущие поверхности подсохли, их покрывают нитратом серебра (ляписом) или резорцином. Обработка заед и очагов стрептодермии на лице также проводится азотнокислым серебром (ляписом).
На корочки накладывают повязки с антибактериальными мазями:
- левомицетиновой;
- тетрациклиновой;
- эритромициновой;
- физидермом;
- фицидином.
При этом с антибактериальными мазями стоит быть осторожнее – они могут вызвать аллергическую реакцию у ребенка. При выборе мази обязательно стоит проконсультироваться с врачом.
Через 7, максимум через 14 дней после соответствующего местного лечения симптомы стрептодермии исчезают.
Не лишним будет курс витаминов: это позволит повысить общий иммунитет и предотвратить рецидив заболевания.
Основным лекарственным средством при стрептодермии являются антибиотики. Особенность применения антибиотиков при стрептодермии у детей состоит в том, что их следует давать как можно раньше, уже при первых признаках заболевания. Это позволит остановить заболевание на ранних стадиях. Важно начать лечение с принятия максимальных мер, чтобы не допустить развитие бактерий. Это позволит избежать тяжелого течения болезни, осложнений и рецидивов. У детей, в силу анатомо-физиологических особенностей, заболевание протекает особенно тяжело. Поэтому при запущенных формах может потребоваться даже несколько курсов антибиотиков.
При лечении стрептодермии у детей рекомендуется использовать комбинированную терапию. Помимо системных антибиотиков в нее будет входить и местное лечение: обработка высыпаний мазями и кремами.
Для снятия зуда прописываются антигистаминные препараты. Больше всего из них подходят "Кларитин", "Телфаст", "Супрастин".
При высокой температуре показан прием жаропонижающих, таких как "Парацетамол", "Ибупрофен".
Самолечением при стрептодермии заниматься нельзя! Только врачи могут точно определить диагноз и подобрать правильные препараты.
Читайте также:


