Бициллинопрофилактика после скарлатины у детей
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Скарлатина – это распространенный вид инфекционного заболевания, которому оказывается подвержено большинство детей в возрасте от двух до восьми лет. У взрослых, как правило, это болезнь встречается крайне редко. А организм ребенка, в силу еще неокрепшего иммунитета, открыт для распространения этой бактерии. При обнаружении скарлатины, должно последовать незамедлительное лечение.
Что такое скарлатина?
Под этим словом понимается острая инфекционная болезнь, развитие которой провоцируется работой гемолитического стрептококка группы А. Проявляется скарлатина в виде лихорадки, сыпи и интоксикации.
Первые признаки скарлатины у ребенка
Процесс развития заболевания протекает в четыре этапа:
- Инкубационный период – этап, на котором признаки и симптомы скарлатины скрыты. Ее невозможно обнаружить. Этот период может протекать от двух до семи дней с того момента, как ребенок заразился,
- Начальный этап болезни. Он длится сутки. В это время скарлатина постепенно, едва заметно начинает распространяться по детскому организму,
- Активный период развития скарлатины. На данном этапе можно наблюдать все характерные для этого заболевания симптомы. Продолжается такой период в течение четырех-пяти дней,
- Этап выхода из болезни. Процесс выздоровления может длиться от семи до двадцати одного дня.
Обнаружить появление скарлатины несложно. У детей в это время наблюдается резкое и быстрое повышение температуры тела, которая может достигать 39-40 градусов. Заболевший находится в лихорадочной состоянии, может жаловаться на сильную головную боль. При глотании также присутствуют болевые ощущения. Проявляется отсутствие аппетита. Ребенок может пребывать в возбужденном или сонливом, апатичном, вялом физическом состоянии. Наблюдается пассивность и безразличие ко всему. Если скарлатина протекает в тяжелой форме, то плюс к этому может возникнуть тошнота и рвота.
Если форма болезни легкая, у ребенка обнаруживается только сыпь и небольшое повышение температуры.
Симптомы скарлатины
Первые симптомы заболевания следующие:
- При легкой форме болезни повышается температура (не больше 38 градусов). При этом боль в голове, тошнота и рвотные процессы ребенка не беспокоят. Можно заметить легкое покраснение на языке.. Пятен на коже практически нет. Они имеют бледный оттенок. Бывают случаи, когда скарлатина не вызывает сыпи и шелушение кожи. Температура держится около пяти дней, а покраснение языка примерно десять дней. Легкая форма у ребенка встречается чаще всего. Ее можно легко вылечить, если вовремя обратиться к врачу.Правильное, здоровое питание, повышение иммунной системы позволят быстро победить болезнь,
- При средней тяжести заболевания температура повышается до 39-40 градусов. Состояние больного может сопровождаться бредом и галлюцинациями. Ребенка мучает головная боль, его беспокоят тошнота и последующая за ней рвота. Сердце начинает биться намного чаще. Могут быть жалобы на боль, ноющую за грудиной. Может появиться одышка. На теле обнаруживается красная сыпь. Самые большие пятна располагаются в следующих частях тела: подмышки, пах, сгибы локтей. В процессе выздоровления у ребенка начинается обильное шелушение кожи,
- При тяжелой форме скарлатины, которая встречается нечасто, температура достигает 41 градуса тела. Тогда галлюцинации и бред точно присутствуют. Наблюдается сильное проявление сыпи. Плюс к этому может присутствовать сильная интоксикация. Скарлатина вызывает гнойное воспаление на среднем ухе, лимфоузлах и полости рта. Очень велика вероятность летального исхода, поскольку такое тяжелое состояние крайне опасно.
Лечение скарлатины
Специфика лечения данного заболевания зависит от того, в какой форме протекает скарлатина. Если это легкая или средняя формы, то возможно проводить все лечебные процедуры дома. Если форма тяжелая, то избавиться от патологии можно только при строгом наблюдении врачей в условиях нахождения в стационаре. Так или иначе, ребенок, подвергшийся такому заболеванию, должен соблюдать постельный режим, дабы не допустить серьезных осложнений.
Пациент на время болезни в тяжелой форме изолируется от других людей, чтобы не допустить заражения.
В процессе лечения врач назначает ребенку:
Если лечение проходит в стационаре, лекарство вводится внутримышечно. Если в домашних условиях – тогда в виде таблеток.
Инкубационный период скарлатины у детей
Заражение у ребенка возникает при осуществлении речевого контакта с распространителями данной болезни. При этом патологию отнюдь не сразу можно обнаружить и быстро на нее отреагировать. Первые признаки скарлатины дают о себе знать только через 2-7 дней. Случается, что период, когда болезнь обнаружит себя, затягивается (симптомы будут заметны через 12 дней). Общение с ребенком, который подвергся заражению, становится небезопасным за 24 часа до возникновения признаков болезни. Безопасный контакт с ребенком наступает после проведения курса лечения назначенными антибиотиками.
Бывают случаи, когда ребенок может подвергнуть инфекции окружающих в течение 10-12 дней.
Антибиотики при скарлатине
Борьба организма со скарлатиной проходит с помощью антибиотиков, которые назначаются врачом после обследования и диагностирования. Плюс к этому специалистом определяется, к каким компонентам антибиотика у ребенка наблюдается повышенная чувствительность. Ликвидировать заболевание можно посредством применения следующих антибиотиков:
- Пенициллины – как правило, именно они назначаются детям,
- Макролиды. Они применяются в качестве медикаментов, составляющих вторую линию. Но специалист ни в коем случае не пропишет Эритромицин, поскольку возбудитель болезни, который провоцирует возникновение патологии, не будет чувствителен к препарату,
- Цефалоспарины. К их использованию прибегают в том случае, если у ребенка наблюдается особая чувствительность к вышеуказанным препаратам,
- Линкозамиды. Они относятся к резервным лекарственным препаратам, поскольку применяются в самых крайних случаях.
Профилактика скарлатины
Одним из самых эффективных профилактических способов является введение бициллина, поскольку он препятствует размножению патогенных микробов. Применение медикаментов – главная мера при профилактике. Ведь скарлатина с большой долей вероятности может привести к появлению дополнительных патологий. После перенесенной болезни нужно контролировать, чтобы ребенок всегда мыл руки с мылом. Необходимо избегать совместного пользования посудой и другими личными предметами быта с недавно больным.
Если инфекция перенеслась на кожу, то она может быть опасной и для окружающих, что призывает к необходимости обработки посуды, из которой ест ребенок (посуда замачивается в мыльном кипятке.
Вакцины против этого заболевания нет, потому что подавляющее большинство детей переносят скарлатину в легкой форме, которая не допускает возможности летального исхода и серьезных осложнений. Болезнь не так страшна, если скарлатина была вовремя обнаружена родителями, на что последовала их быстрая реакция и были приняты меры. Риск развития осложнений в таком случае минимален, а вероятность быстро побороть болезнь – высока.
| Педиатрия Форумы: Вакцинопрофилактика, Форум для врачей педиатров, Часто задаваемые вопросы, Психомоторное и речевое развитие детей, Детско-родительские отношения |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Мальчик 3,5 года, вес 15 кг, рост 104 см.
Ходит в детский сад. С 20.02.14 дома.
19 февраля 2014г вечером повышение температуры до 39,1. Дала нурофен 5мл, в течение получаса температура снизилась. 20 февраля остались с ребенком дома. К обеду снова повышение температуры до 39,0. Небольшой насморк. Кашля не было. На фоне повышенной температуры озноб, слабость. Снова дала нурофен 5 мл. После дневного сна ребенок проснулся активным, но с "румянцем", причем неравномерным. Щеки пунцовые. Под глазами - припухлость, выделялся бледностью носогубный треугольник. К вечеру наблюдалась сыпь, которая ощущалась скорее на ощупь. Локализация - поясница, плечи, немного на щеках, бедра. Очень похожа на крапивницу. Не отдельные яркие прыщики, а области шершавой на ощупь кожи, и несколько шершавых "прыщиков" на бедрах.
Приняли решение поехать в приемный покой инфекционной больницы, где прослушали лекцию о том, что дети - это серьезно, а родители должны быть готовы к тому, что у детей бывают ОРВИ, и придется сидеть ночами у их постелек. Что врач готов незамедлительно принять ребенка в больницу, не желая иметь проблем с работой. Что сыпь вполне может быть вызвана в том числе герпесной инфекцией, которая является причиной ОРВИ. Температура на тот момент была 37,5. Цвет кожи у ребенка был бледный. Сыпи практически не было видно. Прослушав лекцию, поблагодарили доктора, написали отказ и поехали домой.
На след. день посетили педиатра. Педиатр сказала, что у сына ангина (увеличенные миндалины, налет) А возможно скарлатина. Назначила амоксиклав курсом пять дней, аципол, лоратадин, полисорб. ОАК, ОАМ, кардиограмма и консультация кардиолога после курса лечения.
Лекарства принимали по графику. Температура поднималась до 39,1 21.02.14. 22.02.14 до таких значений уже не поднималась. Ребенок чувствовал себя хорошо, активный. Цвет кожи - нормальный. Сыпь бесцветная, шершавая. Не увеличивалась.
С 24.02.14 температура в норме, ребенок активный, цвет кожи нормальный.
03.03.14 сдали анализы:
ОАМ:
КРО - neg
БNЛ - neg
УРО +- norm
КЕТ - neg
БЕЛ - neg
НИТ - neg
ГЛЮ - neg
p.H 6.0
У.В 1.020
ЛЕЙ - neg
АСК + 10 mg/dL
COL LT.Yellow
CLA Clear
WBC: 10.0 10*9/L
RBC: 4.55 10*12/L
HGB: 117 g/L
MCV: 80 fL
PLT: 230 10*9/L
HCT: 36.4 %
MCH: 25.7
MCHC: 32.1 g/L
LY%: 54.0 %
MI%: 12.0 %
GR%: 34.0 %
LYM: 5.4 10*9/L
MID: 1.2 10*9/L
GRA: 3.4 10*9/L
RDW: 16.3 %
MPV: 12 fL
PCT: 0.27 %
PDW: 12.5 %
ЦП: 0.77 %
СОЭ 3 мм/час
с-36
2-4
м 11
л-49
04.03.14 - кардиограмма. Синусовая тахиаритмия с ЧСС 120-110 в сек. Горизонтальное положение ЭОС. Переходная зона V2V3.
Консультация кардиолога. Кожные покровы чистые, обычной окраски. Периорбитальные "тени", легкая подчеркнутость носогуб. треуг-ка. Увеличение заднечелюстных л/узлов до II-III р, миндалины рыхлые, язык обложен желтов. налетом. Периф. п.. (простите, тут не разобрала (() отчетливая. Периф. отеки отсутствуют. В легких везик (?) дыхание, хрипов нет. Границы сердца не расширены. Тоны звучные, ритм. Кор. сист. шум на верхушке, за предсм. сердце не распр. Живот мягкий. Печень не увел, стул, мочеиспускание в норме.
Ds МАРС? ДХЛЖ? Постинфекционное сердце.
Рекомендовано:
1) УЗИ сердца.
2) Мазок из зева и носа на флору.
3) Биохимия крови (АСЛО)
4) Элькар 20% 10к*3р 1мес
5) Затем Кудесан по 3к*2р 1 мес
Каюсь, УЗИ, мазок и биохимию сделали, элькар с кудесаном пока не давали.
УЗИ сердца 14.03.14:
Левый желудочек не расширен КДР 35,4 мм, КСР 17,4 мм Доп.траб в полости л.ж.
Толщина стенок ЛЖ (ЗСЛЖ 5,8 мм, МЖП 6,0 мм).
Характер движения стенок ЛЖ правильный
Характер движения МЖП правильный
Левое предсердие не расширено (ЛП 21 мм).
Правый желудочек не расширен (ПЖ 10 мм).
трикуспидальный клапан, состояние створок тонкие подвижные Rmin
V потока на трикуспидальном клапане 0,96 м/с
Градиент давления на трикуспидальном клапане 3,7 ммHg
Прогиб ПСМК 3 мм
Аорта не расширена (корень аорты 19 мм)
Аортальный клапан, состояние створок тонкие подвижные Rmin
М-образн движ разнонапра.,расхождение не ограничено (16 мм)
V митрального потока 0,86 м/с, градиент давления 3,8 ммHg, ЕF 74 мм/с
пикА 0,62м/с, dлА 17,5 мм
Клапан легочной артерии состояние створок тонкие подвижные Rmin
V пульмонального потока 1,0 м/с, градиент давления 4,0 ммHg
Показатели центральной гемодинамики EF 82,2%, FS 50,0 %
среднее давление в легочной артерии 11 мм рт. ст.
Состояние перикарда интактен
V нисх Ао 1,6 м/с, V восх Ао 1,5 м/с
Заключение:
МАРС. Допол. трабекула в полости левого желудочка. Полости сердца не расширены. Стенки не утолщены. Клапаны интактны.Минимальная регургитация на легочном клапане, митральном, трикуспидальном клапанах.
Систолическая и диастолическая функция в норме. Перикард интактен.
Мазок из зева и носа на флору и чувствительность дата поступления 18.03.14.
Выделены культуры (массовый рост) St.aurens из носа.
Антибиотикограмма:
азитромицин S
амикацин S
доксициклин S
цефазолин S
цефотаксим S
ципрофлоксацин S
бактериофаг
-стафилококковый S
- интести R
R - устойчивый
S - чувствительный
Дата 21.03.14
Биохимический анализ крови:
18.03.14
Амилаза 95,9 г/л до 110
Общий белок 68,2 гр/л 65-85
Билирубин общ 11,2 мкмоль/л 8,5-16
прям 0
не прям 11,2
АЛТ 26,4 Е/л до 40
АСТ 24,8 Е/л до 38
СРВ dobrada
Скарлатина у детей – это инфекционное заболевание, часто встречающееся у детей дошкольного возраста, вызываемое стрептококками группы А и протекающее с ангиной, лихорадкой и образованием на кожных покровах и слизистых оболочках характерной мелкоточечной сыпи.
Заболевание фиксируется во всех странах мира, но чаще в регионах с холодным или умеренным климатом. В организованных коллективах заболеваемость в 3-4 раза выше, чем среди детей, не посещающих детские сады и школы. Наибольшее число случаев скарлатины у детей регистрируется в осенне-зимне-весенний период.
Естественная восприимчивость детей к скарлатине высока. После перенесенного заболевания формируется стойкий типоспецифический иммунитет, однако инфицирование ребенка другим сероваром патогенного стрептококка группы А приводит к новому случаю скарлатины.
Сейчас скарлатина у детей в большинстве случаев протекает в легкой форме. Специалисты полагают, что это связано с антибиотикотерапией заболевания, а также улучшением качества жизни и питания детей, что способствует повышению у них общего иммунитета. Нередки случаи, когда скарлатина у детей диагностируется уже после стихания острых воспалительных явлений, на основании характерного шелушения кожи. Из-за несвоевременной диагностики терапия антибиотиками в таких случаях не проводится, однако при правильно организованном уходе за больным ребенком риск развития у него осложнений невелик.
Причины и факторы риска
Возбудителем скарлатины является β-гемолитический стрептококк группы А. Он относится к факультативно аэробным грамположительным бактериям. Источником инфекции являются бактерионосители и больные люди. Наибольшую опасность в эпидемиологическом плане представляют заболевшие в первые несколько суток от начала развития развернутой клинической картины заболевания. Через три недели вероятность передачи ими инфекции практически исчезает. Примерно 20% населения являются бессимптомными носителями гемолитического стрептококка. Они способны распространять инфекцию на протяжении многих месяцев, а иногда даже лет.
Заражение скарлатиной детей происходит воздушно-капельным или контактно-бытовым путем по аэрозольному механизму (выделение возбудителя от больного человека происходит при разговоре, чихании, кашле). Очень редко наблюдается алиментарный путь передачи инфекции, в основе которого лежит попадание возбудителя заболевания на продукты питания.
Входными воротами для β-гемолитического стрептококка группы А является слизистая оболочка ротовой или носовой полости, зева. Крайне редко инфекция проникает в организм через слизистую оболочку наружных половых органов или поврежденные кожные покровы.
В организованных коллективах заболеваемость в 3-4 раза выше, чем среди детей, не посещающих детские сады и школы.
В области внедрения патогенных микробов развивается местное воспаление (регионарный лимфаденит, ангина). Проникающие в кровь токсины обусловливают интоксикацию организма ребенка (слабость, лихорадка), а кроме того способствуют резкому расширению кровеносных капилляров. Именно это расширение капилляров кожи клинически проявляется как мелкоточечная специфическая сыпь.
Попадание возбудителя скарлатины непосредственно в кровь приводит к поражению слухового аппарата, височной кости, мозговых оболочек, лимфоузлов, вызывая в этих органах развитие гнойно-некротических процессов.
Со временем у больных формируется иммунный ответ на действие скарлатинного токсина, что приводит к стиханию воспаления, признаков интоксикации и исчезновению кожной сыпи.
Стадии заболевания
В клиническом течении скарлатины у детей выделяется несколько стадий:
- Инкубационный период. Продолжительность составляет от 1 до 12 дней, но чаще всего 2–7 суток. В этот период какие-либо симптомы скарлатины у детей отсутствуют, они чувствуют себя здоровыми, однако в это время происходит размножение возбудителя в организме.
- Период развернутых проявлений. Продолжается от 5 до 10 дней и проявляется развитием характерных для скарлатины клинических синдромов.
- Период выздоровления (реконвалесценции). Длится от 10 до 15 дней. Все признаки скарлатины у детей к его окончанию исчезают.
Симптомы скарлатины у детей
Скарлатина у детей в типичных случаях развивается остро. Клиническая картина заболевания представлена несколькими синдромами:
- Синдром интоксикации. У ребенка повышается температура тела, возникает головная и мышечная боль, снижается аппетит. Возможно появление тошноты, а иногда и рвоты.
- Скарлатинозное сердце. Характерно появление систолического шума на верхушке, развитие дыхательной аритмии, глухость сердечных тонов.
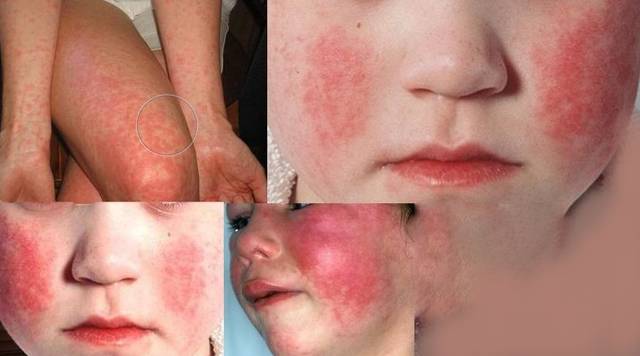
- Сыпь. Появляется в течение первых двух суток от начала стадии развернутых клинических проявлений и представляет собой мелкоточечную красную экзантему, развивающуюся на гиперемированной (покрасневшей) коже. Сыпь локализуется преимущественно в естественных складках кожи, в нижних отделах передней брюшной стенки, внутренней поверхности ног и сгибательной поверхности рук. На лице сыпь не покрывает носогубной треугольник, и он кажется бледным – этот феномен называется симптомом Филатова. При скарлатине у детей иногда наблюдаются петехиальные и милиарные высыпания. Через 3–7 дней сыпь исчезает, не оставляя после себя следов. Исходом сыпи является шелушение кожи, наиболее выраженное на кончиках пальцев ног и рук. Это шелушение сохраняется 2-3 недели и служит основой для ретроспективной диагностики заболевания.
- Синдром ангины. У детей скарлатина сопровождается развитием воспаления миндалин различной степени выраженности (от катарального до гнойного). Но чаще всего у пациентов возникает лакунарная или фолликулярная ангина, для которой характерно не только поражение миндалин, но и увеличение регионарных лимфатических узлов, наличие четко ограниченной гиперемии мягкого неба.
Характерным признаком скарлатины у детей является симптом малинового языка. В первые 2-3 дня от начала заболевания язык обложен густым белым налетом. Затем он самопроизвольно очищается и приобретает ярко-красный цвет с хорошо заметными увеличенными вкусовыми сосочками.
При контакте ребенка с больным скарлатиной в некоторых случаях для профилактики заражения ему может быть назначено введение бициллина, который не позволяет бета-гемолитическому стрептококку группы А размножаться.
Крайне редко у детей наблюдается экстрабуккальная скарлатина (ожоговая, раневая). При этой форме заболевания возбудитель проникает в организм через повреждения кожных покровов. В этом случае в клинической картине заболевания отсутствует синдром ангины. Диагноз экстрабуккальной скарлатины ставится на основании исключения любых других воспалительных процессов, способных стать причиной наблюдаемых некротических изменений.
Диагностика
Диагностика скарлатины у детей обычно не представляет сложностей. Опрос и тщательный физикальный осмотр ребенка позволяют врачу поставить правильный диагноз на основании ярко выраженной специфичной клинической картины заболевания, в расчет принимается также эпидемическая обстановка.
В настоящее время крайне редко проводят микробиологическую диагностику скарлатины, заключающуюся в выделении возбудителя методом посева отделяемого со слизистых оболочек зева. Это связано с тем, что в микрофлоре слизистой оболочки ротовой полости стрептококки представлены очень широко и поэтому данный метод не является рациональным.
Специфическим экспресс-тестом на скарлатину является реакция коагглютинации (РКА), которая позволяет выделить антигены β-гемолитического стрептококка группы А в секретах пациента и в составе циркулирующих иммунных комплексов.
При проведении общего анализа крови выявляют общие изменения, характерные для большинства бактериальных инфекций (увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, ускорение СОЭ).
Для оценки состояния органов мочевыделительной системы показано проведение общего анализа мочи, пробы Нечипоренко, пробы Зимницкого, ультразвукового исследования почек.
При наличии у ребенка симптомов отита его консультирует отоларинголог с проведением отоскопии.
Появление признаков, указывающих на поражение стрептококком сердечной мышцы, является основанием для выполнения ЭхоКГ, ЭКГ, а также консультации пациента кардиологом.
Скарлатина у детей требует дифференциальной диагностики с тонзиллитом, псевдотуберкулезом (иерсиниозом), стафилококковой инфекции.
Лечение скарлатины у детей
Лечение скарлатины у детей обычно проводится в домашних условиях. Необходимость в госпитализации возникает только при крайне тяжелом течении заболевания или развитии осложнений.
Больным детям назначают строгий постельный режим, который должен длиться до стихания острого периода заболевания (7-10 дней).
Этиотропное лечение скарлатины у детей проводится антибиотиками группы пенициллинов, которые назначают в виде таблеток или инъекций. Дозировка, кратность применения и длительность курса лечения определяются в каждом конкретном случае лечащим врачом с учетом целого ряда факторов (тяжесть заболевания, возраст ребенка, наличие сопутствующей патологии). При наличии у детей противопоказаний к применению антибиотиков пенициллинового ряда (аллергическая реакция) препаратами выбора становятся цефалоспорины первого поколения, макролиды или линкозамиды.
Хороший терапевтический эффект обеспечивает комплексное применение антибиотиков и антитоксической сыворотки.
При выраженном интоксикационном синдроме проводится дезинтоксикационная терапия, включающая назначение внутривенных инфузий растворов глюкозы и электролитов, витаминотерапию.
При необходимости поддержания сердечной деятельности больному ребенку назначается введение камфары, эфедрина.
Осложнения скарлатины наблюдаются редко и возникают в основном при развитии у ребенка токсико-септической формы заболевания.
Местное лечение скарлатины у детей состоит в регулярных полосканиях горла антисептическими растворами (обычно используется раствор Фурацилина) или настоями лекарственных трав (календула, эвкалипт, ромашка).
Питание детей при скарлатине
Ранее считалось, что во время скарлатины детям необходимо придерживаться специальной диеты (низкобелковой, или молочно-растительной), так как они снижают аллергизацию организма, тем самым уменьшая риск развития осложнений со стороны миокарда и почек. Однако результаты проведенных научных исследований не подтвердили действенности подобного подхода. В настоящее время организация питания детей при скарлатине пересмотрена. По мнению современных диетологов и инфекционистов рацион больного ребенка должен строиться с учетом выраженности интоксикационного и болевого синдромов.
В период лихорадки необходимо обильное питье, это могут быть разные напитки, подогретые до комнатной температуры:
- молоко и кисломолочные напитки (питьевой йогурт, кефир, простокваша и т. д.);
- сладкий чай с лимоном;
- ягодные морсы;
- настой шиповника;
- компоты;
- отвары сухофруктов;
- кисели;
- кипяченая или минеральная вода без газа.
Если ребенок отказывается от еды, то настаивать на приеме пищи в первые 1-2 дня заболевания не следует, достаточно обеспечить обильное питье. Затем рацион следует постепенно расширять, вводя в него легкие супы и фруктовые пюре.
Скарлатина у детей практически всегда сопровождается развитием ангины, для которой характерна интенсивная боль в горле, затрудняющая прием пищи. Поэтому для облегчения глотания пищу следует подавать в жидком или полужидком виде. Она должна быть теплой и не раздражающей слизистые оболочки. Из рациона исключают газированные напитки, мед, концентрированные соки, маринады, специи, соусы, кислые, острые и соленые блюда. Основу меню должны составлять следующие продукты:
- молочные разваренные (слизистые) каши;
- протертые овощные супы, сваренные на некрепком мясном, курином или овощном бульоне;
- блюда из мясного фарша (паровые котлеты, фрикадельки, биточки, тефтели);
- приготовленные на пару, отварные или тушеные блюда из рыбы, птицы;
- свежие и тушеные фрукты (за исключением кислых) в виде пюре;
- овощные блюда;
- молочные и кисломолочные продукты.
После стихания острых симптомов скарлатины детей постепенно переводят на привычный для них режим питания.
Народные методы лечения скарлатины у детей
Основным методом лечения скарлатины у детей является антибиотикотерапия, которая должна назначаться и контролироваться лечащим врачом. Несвоевременное ее начало в тяжелых случаях способно привести к развитию серьезных осложнений, таких как миокардит или нефрит. Однако для облегчения состояния ребенка и ускорения выздоровления по согласованию с врачом антибиотикотерапия скарлатины может быть дополнена и народными методами лечения.
В лихорадочный период ребенку следует давать чай с малиной или вишней (при отсутствии аллергии). Эти ягоды содержат салициловую кислоту, обладающую жаропонижающим, противовоспалительным и легким обезболивающим эффектом.
Для полоскания горла рекомендовано применять отвары лекарственных трав, обладающих антисептическим и противовоспалительным эффектом, например, аптечной ромашки, календулы или листьев эвкалипта.
Возможные последствия и осложнения
Осложнения скарлатины бывают ранними и поздними. Ранние осложнения связаны с попаданием возбудителя заболевания в кровоток и занесением его во внутренние органы, что сопровождается развитием в них гнойно-воспалительных процессов, причем некоторые из них могут принимать жизнеугрожающий характер. К таким осложнениям относят мастоидит, отит, синусит, лимфаденит.
Развитие поздних осложнений скарлатины у детей связано с инфекционно-аллергическими механизмами. К ним относятся аутоиммунный нефрит, артрит, кардит.
Прогноз
Применение антибиотиков на ранних сроках заболевания позволяет успешно лечить стрептококковые инфекции и минимизировать риск развития осложнений. Поэтому в большинстве случаев прогноз при скарлатине у детей благоприятный. Заболевание, перенесенное в легкой форме, при котором антибиотикотерапия не проводилась, так же имеет благоприятный исход и обычно не приводит к каким-либо негативным последствиям.
Осложнения скарлатины наблюдаются редко и возникают в основном при развитии у ребенка токсико-септической формы заболевания.
Повторные случаи заболевания отмечаются у 2-3% детей.
Профилактика скарлатины у детей
Профилактика скарлатины у детей включает в себя следующие мероприятия:
- заболевших детей возрастом до 9 лет не допускают в организованные детские коллективы в течение 22 суток от начала заболевания (старше 9 лет – в течение 10 суток);
- при регистрации случаев заболевания в детском саду или начальных классах школы накладывается карантин на 7 суток;
- если ребенок получает лечение скарлатины в домашних условиях, контактирующие с ним дети не допускаются в детские коллективы в течение 17 суток.
Прививки от скарлатины не существует. Отсутствие необходимости в создании такой вакцины объясняется несколькими факторами:
- у большинства детей скарлатина протекает в легкой форме;
- заболевание сопровождается очень низким показателем летальности (обычный грипп чаще приводит к смертельным исходам, чем скарлатина);
- при своевременном начале антибиотикотерапии риск развития осложнений минимален.
При контакте ребенка с больным скарлатиной в некоторых случаях для профилактики заражения ему может быть назначено введение бициллина – антибиотика пенициллинового ряда пролонгированного действия. Бициллин не позволяет попавшему в организм малыша бета-гемолитическому стрептококку группы А размножаться и тем самым предотвращает развитие скарлатины.
Бициллинопрофилактика скарлатины не является обязательной мерой, необходимость ее проведения определяется врачом. Как правило, она назначается детям младшего возраста с высокой исходной аллергизацией организма, так как у них скарлатина с большой вероятностью может осложниться развитием аутоиммунных патологий.
Видео с YouTube по теме статьи:
Читайте также:


