Боль в низу живота при стрептококке

Острые боли в животе — одно из наиболее часто встречающихся клинических проявлений, характерных как для ребенка, так и для взрослых людей. Игнорирование симптома может привести к непоправимым последствиям, однако прогноз полностью зависит от этиологического фактора.
В качестве провокатора наиболее часто выступают патологии органов пищеварительного тракта. Второе место среди причин занимают болезни мочеполовой системы. Есть ряд источников, при которых неприятные ощущения в левом боку живота имеют непатологическую природу.
Резкая колющая болезненность в области живота — не единственный признак. Симптоматическая картина всегда будет диктоваться болезнью-провокатором, но наиболее часто наблюдаются тошнота и рвота, диарея и запоры, проблемы с мочеиспусканием и ухудшение общего самочувствия.
Диагностированием занимается только клиницист — для выявления причины недомогания необходимо ознакомиться с данными лабораторных тестов и инструментальных обследований. Не последнюю роль в диагностике играет тщательный физикальный осмотр.
В лечении болей с локализацией в животе используются консервативные методы: прием лекарственных препаратов, физиотерапевтические процедуры, народные средства и иные терапевтические приемы.
Этиология
Острая боль в животе — ответ человеческого организма на влияние того или иного неблагоприятного фактора, который может быть как патологическим, так и не иметь отношения к заболеваниям.

Среди первой категории провоцирующих источников стоит выделить наиболее распространенные причины — болезни ЖКТ:
- воспаление придатка слепой кишки или аппендикса;
- кишечная непроходимость;
- перитонит или воспалительное поражение брюшной полости;
- врожденная, приобретенная или послеоперационная грыжа, особенно при ущемлении;
- язвенная болезнь, поражающая 12-перстную кишку или желудок;
- обострение хронического энтерита;
- гастрит любой природы;
- печеночная колика, которая наиболее часто развивается при холецистите;
- дивертикулы пищевода;
- рецидив хронической формы колита;
- панкреатит;
- болезнь Крона;
- синдром раздраженного кишечника;
- широкий спектр кишечных инфекций.
Следующими по частоте диагностирования выступают заболевания органов мочеполовой системы женского и мужского пола. Такая группа провокаторов объединяет следующие патологии:
- мочекаменная болезнь;
- уретрит;
- цистит;
- воспаление матки, маточных труб или яичников;
- апоплексия и разрыв яичника;
- аднексит и эндометрит;
- трубный аборт;
- внематочная беременность;
- простатит;
- протекание воспалительного процесса в половом члене, головке, яичках или семенных канатиках;
- кистозные, доброкачественные и злокачественные новообразования.

Реже причины возникновения недомогания могут быть связаны с такими проблемами:
- инфаркт или абсцесс селезенки;
- абдоминальная разновидность инфаркта миокарда;
- воспаление легких;
- плеврит;
- недостаточность правого желудочка сердца;
- любые формы аритмии;
- злокачественная гипертония;
- разрыв аневризмы брюшной аорты.
На предрасполагающий фактор может указывать локализация болевого синдрома. Например, острая боль в животе слева в нижней части провоцируется:
- дивертикулами сигмовидной кишки;
- ущемлением паховой грыжи, расположенной с левой стороны;
- прободением нисходящей ободочной кишки;
- пиелонефритом;
- эктопической, т. е. трубной беременностью;
- почечными коликами;
- эндометриозом;
- перекрутом ножки кисты яичника;
- онкологией семенных канатиков у мужчин.
Справа внизу живота болевые ощущения могут указывать на следующие патологии:
- аппендицит;
- мезаденит;
- механическая непроходимость кишечника;
- ущемление правосторонней грыжи, возникшей в области паха;
- попадание инородного предмета в кишечник;
- перфорация язвы ДПК или желудка;
- прободение слепой кишки;
- аномалии почек;
- аднексит;
- пиосальпинкс;
- разрыв яичника или маточной трубы;
- эндометриоз;
- патологическое протекание беременности;
- аневризма подвздошной артерии.
Расположение очага таких болей в области пупка — признак:
- поражения поджелудочной железы;
- непроходимости кишечника;
- ранней стадии формирования аппендицита;
- тромбоза брыжеечных сосудов;
- инфаркта кишечника;
- пупочной грыжи;
- дивертикулита;
- энтерита;
- заворота большого сальника;
- лейкемии;
- уремии.

Режущая боль в зоне эпигастрия нередко указывает на протекание в человеческом организме:
- инфаркта миокарда;
- воспалительного поражения перикарда;
- эзофагита;
- грыжи диафрагмального отверстия пищевода;
- гастрита в любой форме;
- новообразований в желудке;
- ахалазии кардии;
- перфорации пищевода;
- травмы грудины;
- воспаления или опухоли в поджелудочной железе.
Боль вверху живота с правой стороны наиболее часто провоцируют:
- правосторонняя нижнедолевая пневмония;
- переломы или травмы нижних ребер;
- инфаркт легкого;
- тромбоэмболия легочной артерии;
- травмирование печени;
- любая форма гепатита;
- абсцесс в печени;
- холецистит;
- печеночная колика;
- перфорация язвы желудка;
- канцер поджелудочной железы;
- обострение или перфорация язвы ДПК;
- пиелонефрит;
- перикардит;
- ретроцекальное положение червеобразного отростка;
- стенокардия;
- опоясывающий лишай;
- поддиафрагмальный абсцесс.
Острая боль в левом боку нередко развивается на фоне:
- воспаления левого легкого;
- переломов нижних ребер;
- гастрита;
- онкологии или доброкачественных опухолей желудка;
- поражения хвоста поджелудочной железы;
- язвы желудка;
- панкреатита;
- печеночной колики;
- пиелонефрита.

Физиологические причины формирования болей:
- отсутствие режима питания;
- передозировка лекарственными препаратами;
- чрезмерно высокая масса тела;
- многолетнее пристрастие к алкоголю и никотину;
- длительное влияние стрессовых ситуаций;
- интенсивные физические нагрузки;
- профессиональное занятие тяжелыми видами спорта.
Боль внизу живота при беременности не редкость и зачастую носит вполне безобидный характер — возникает на фоне увеличения размеров матки и активного роста плода внутри утробы. Однако это вовсе не означает, что болевой синдром не может указывать на протекание той или иной патологии — в любом случае нужно обращаться за квалифицированной помощью.
Классификация
Острая боль в правом боку внизу живота (или любой другой локализации на передней стенке брюшной полости) бывает:
- соматическая — следствие поражения соматических рецепторов, расположенных в брюшине, человек может с точностью указать на очаг болезненности, характеризуется постоянством;
- висцеральная — ответ человеческого организма на раздражение стенок какого-либо внутреннего органа, больные зачастую не могут определить локализацию болей, поскольку боли ощущаются не только в поврежденном органе, но и в других зонах брюшной полости;
- отраженная — иррадиация болевых ощущений, очаг которых не располагается в абдоминальной области.
Симптоматика
Острая боль внизу живота или другой области передней стенки брюшной полости в большинстве ситуаций первое, но далеко не единственное клиническое проявление. Крайне редко такие болевые ощущения одиночны и носят периодический характер.
На фоне основного признака возникает большое количество иной симптоматики, которая диктуется этиологическим фактором. Клиницисты выделяют ряд симптомов, практически всегда сопровождающих болезненность в районе живота.
В качестве дополнительных признаков выступают:
Симптоматическая картина, как и причины того, что возникает боль в животе, относится как к взрослым пациентам, так и к детям.
Диагностика
Если человека тревожат острые боли в животе, наблюдается присутствие одного или нескольких дополнительных признаков, необходимо как можно быстрее обратиться за медицинской помощью к гастроэнтерологу.
Процесс диагностирования всегда носит комплексный характер и начинается с мероприятий, осуществляемых лично врачом:
- изучение истории болезни — даст возможность выяснить, какая именно болезнь стала пусковым механизмом и привела к формированию болей;
- сбор и анализ жизненного анамнеза — для подтверждения факта влияния того или иного физиологического фактора;
- перкуссия и пальпация передней стенки брюшины — позволит с точностью установить очаг болезненности;
- изучение состояния кожных покровов;
- измерение показателей АД и пульса, ЧСС и температуры;
- детальный опрос больного — для получения врачом полного представления касательно симптоматической картины.
Только после этого могут быть проведены вспомогательные диагностические процедуры, среди которых:
- биохимический анализ крови;
- микроскопические изучения фекалий;
- общеклинический анализ мочи и крови;
- гастроскопия и ультрасонография;
- рентгенография грудной клетки и органов брюшной полости;
- колоноскопия;
- ректороманоскопия;
- эндоскопическая биопсия;
- КТ;
- МРТ;
- ЭКГ;
- суточный мониторинг кровяного тонуса.

Если после этого не удалось установить провоцирующий фактор, почему появилась острая боль в левом боку внизу живота (или в любой иной области брюшины), гастроэнтеролог может направить пациента на дополнительные обследования к специалистам из узких областей медицины. В зависимости от того, к какому врачу попадет больной, будут назначены специфические лабораторно-инструментальные процедуры.
Лечение
Только после того, как будет установлен этиологический фактор, клиницист составит индивидуальную схему устранения боли в индивидуальном порядке.
Лечение базируется на таких консервативных терапевтических методах:
- применение лекарственных препаратов — таблетки принимаются строго по указанной врачом суточной дозировке и предписанным курсом;
- соблюдение диеты;
- физиотерапия;
- курс лечебного массажа;
- выполнение упражнений лечебной гимнастики;
- гомеопатия;
- использование народных рецептов — следует делать только после консультирования со специалистом.
Медикаментозное лечение заключается в приеме:
- антибактериальных средств;
- анальгетиков и спазмолитиков;
- НПВП;
- иммуномодуляторов;
- лекарств, направленных на купирование сопутствующей симптоматики;
- минеральных и витаминных комплексов.
Еще один эффективный способ устранения болей — физиотерапевтические процедуры:
- ультразвук;
- фонофорез;
- лекарственный электрофорез;
- УВЧ;
- прогревания;
- индуктотермия;
- иглорефлексотерапия;
- диадинамотерапия;
- магнитотерапия;
- дарсонвализация.
Консервативные способы лечения помогут лишь избавиться от болевых ощущений в животе, но не способны вылечить базовое заболевание.
Профилактика и прогноз
На сегодняшний день не существует специальных мер, чтобы предупредить развитие такого характера боли в левом боку живота или в другой зоне ЖКТ.
Снизить вероятность возникновения недомогания можно путем соблюдения ряда общих профилактических рекомендаций. Людям необходимо:
- полностью отказаться от пагубных пристрастий;
- вести в меру активный образ жизни;
- правильно и полноценно питаться;
- постоянно укреплять иммунитет;
- контролировать массу тела;
- избегать влияния стрессов;
- заниматься ранней диагностикой и полноценной ликвидацией любых болезней, вызывающих острый болевой синдром;
- несколько раз в год проходить полный профилактический медицинский осмотр.
Возникновение острой боли в животе приключается довольно часто, но обладает благоприятным исходом. Однако игнорирование проблемы или самостоятельное устранение может усугубить ситуацию, а полное отсутствие квалифицированной помощи приведет к прогрессированию основного заболевания и формированию осложнений.
Стрептококк – это грамположительный микроорганизм, вызывающий группу инфекционных заболеваний, которые поражают в основном кожные покровы, дыхательную и мочеполовую системы. Данный возбудитель присутствует в любом здоровом организме и чаще обитает, никак не проявляя себя. Но стоит появиться провоцирующим факторам – он начинает атаку.
Причины и способы попадания инфекции
Источником заражения патогенных стрептококков является больной человек или здоровый носитель этих бактерий. Стрептококковая инфекция может передаваться несколькими путями:
- аэрозольный или воздушно-капельный (при кашле, чихании, разговоре, поцелуях – с частичками слюны выделяются бактерии);
- контактно-бытовой (бактерии передаются при контактировании с предметами, посудой, бельём, которыми пользовался болеющий человек);
- половой (передача возбудителей происходит через половой акт);
- вертикальный (заражение возникает при беременности и родах от матери к ребенку).
Недостаточно обработанные медицинские инструменты, несоблюдение гигиены, а также употребление некачественных продуктов питания могут стать причиной заражения стрептококком.
Группы риска
Большой риск подхватить стрептококковую инфекцию у новорожденных, беременных, обожженных, раненых и послеоперационных больных. Иммунная система у них ослаблена и не способна противостоять патогенным агентам.
Помимо этого, вероятность заражения повышают такие факторы как:
- нездоровые привычки – курение, алкоголь, наркотики;
- длительный прием антибиотиков;
- посещение салонов красоты – маникюр, педикюр, пирсинг, набивание тату;
- гиповитаминоз;
- работа на загрязненных и вредных производствах.
Вред для организма
Стрептококки обладают патогенным свойством вырабатывать токсины и ферменты, которые проникая в кровь и лимфу способны вызывать воспалительный процесс в органах. Этот возбудитель производит следующие вещества:
- эритрогенин – расширяет мелкие сосуды, провоцирует появление сыпи (при скарлатине);
- лейкоцидин – уничтожает лейкоциты, тем самым снижая иммунную систему;
- стрептолизин – обладает разрушительным эффектом на сердечные и кровяные клетки;
- некротоксин – вызывает некроз тканей при контакте с ними.
Существуют нездоровые состояния, где стрептококк активно себя проявляет и поражает организм:
- сахарный диабет;
- патология эндокринной системы.
- ВИЧ-инфекция;
- переохлаждение;
- ОРЗ, ОРВИ, грипп;
- порезы, травмы, ожоги горла, ротовой и носовой полости;
Классификация стрептококков
Патогенный стрептококк имеет несколько типов, каждый из которых обладает определенной областью поражения.
- Альфа-гемолитический стрептококк – является менее опасным микробом. Иногда вызывает воспаление в горле, но чаще проявляет себя бессимптомно.
- Бета-гемолитический стрептококк – патогенный возбудитель, поражающий кожу, дыхательные пути, мочеполовую систему.
- Негемолитический или гамма-стрептококк – безопасный представитель, не разрушающий клетки крови.
Патологические состояния, вызванные бета-гемолитическим стрептококком объединены одним термином – стрептококковая инфекция. Для медицины он имеет колоссальное значение, так как он является особо опасным видом и представляет угрозу для организма. Он в свою очередь делится на следующие группы:
Возбудитель группы А – вызывают фарингит, тонзиллит, ангину, скарлатину, а также могут давать такие осложнения, как гломерулонефрит и ревматизм. Образуют гнойные процессы в органах.
Стрептококки группы В – у многих людей не вызывает побочных симптомов, однако при большом количестве их во влагалище женщины может начаться вульвовагинит, эндометрит и цистит. Передача возбудителя при беременности от матери к ребенку опасно развитием пневмонии, менингита или сепсиса у ребенка. У мужчин присутствие данного типа вызывает уретрит.
Стрептококки группы C и G – вызывают гемолиз клеток, провоцирует развитие сепсиса, гнойного артрита, инфекции мягких тканей.
Стрептококки группы D – помимо собственно D возбудителей, сюда также входят энтерококки. Они вызывают эндокардит, гнойное воспаление брюшной полости.
Стрептококк пневмония – является причиной возникновения пневмонии, синусита, отита, менингита.
Симптомы
Симптоматика заболевания будет зависеть от вида возбудителя и места его локализации и размножения. Инкубационный период – от нескольких часов до 4-5 дней.
Стрептококк, находящийся в горле – служит причиной таких заболеваний, как тонзиллит, фарингит, скарлатина. Клинически характеризуется следующими признаками:
- першение и боль в горле при глотании;
- появление налета на языке и миндалинах;
- кашель;
- боль в груди;
- лихорадка;
- высыпания на коже и языке малинового оттенка – при скарлатине.
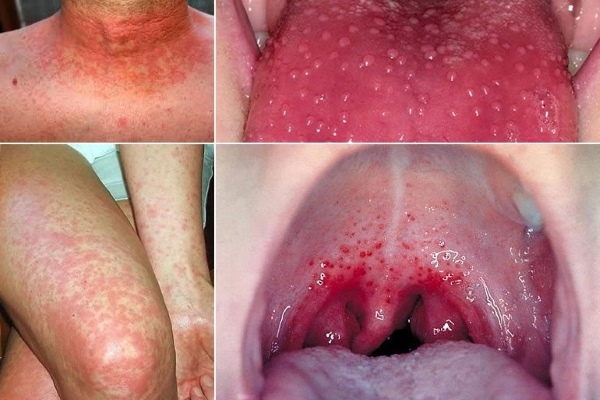
Стрептококк в носу – может вызвать ринит, синусит, гайморит, а также стать причиной развития отита. Клиническая картина размножения стрептококка в носовой полости выглядит так:
- заложенность носа;
- гнойные выделения из носа;
- головные боли, особенно при наклонах тела;
- слабость, плохое самочувствие.
Стрептококк на коже – вызывает воспалительный процесс на кожных покровах. Проявляется в виде импетиго, рожи, стрептодермии. Симптоматически проявляется так:
- покраснение – заметна явная граница между здоровыми и пораженными участками кожи;
- зуд;
- наличие пузырьков с гнойным содержимым;
- температура тела достигает 38-39°С;
- болезненность кожных покровов при прикосновении.
В данном ролике дерматовенеролог Макарчук В.В. рассказывает о причинах и симптомах стрептодермии у детей.
Стрептококк в гинекологии – часто является причиной эндометрита, вульвовагинита, эндоцервицита, цистита. Общая картина может проявляться следующими признаками:
- боль внизу живота;
- выделения из влагалища;
- увеличение матки;
- повышенная температура тела;
- боль или зуд при мочеиспускании.
Имеется 4 стадии развития стрептококковой инфекции:
- 1 стадия – проникновение возбудителя и развитие воспалительного очага.
- 2 стадия – распространение патогенных бактерий по всему организму.
- 3 стадия – иммунный ответ организма.
- 4 стадия – поражение внутренних органов.
Диагностические методы исследования
Для того чтобы выявить сам возбудитель и его тип, а также определить его устойчивость к антибактериальным препаратам, необходимы следующие лабораторные исследования:
- бактериологический анализ с небных миндалин, с очагов поражения на коже, из влагалища, отделяемой мокроты;
- общий анализ крови и мочи;
- дополнительные способы обследования – электрокардиограмма, рентген легких, УЗД внутренних органов.
При постановке диагноза и последующего лечения необходима консультация инфекциониста, ЛОР-специалиста, дерматолога, гинеколога, терапевта, педиатра – в зависимости от места поражения организма.
Принципы лечения
Медикаментозная терапия стрептококка должна быть комплексной, то есть она включает в себя несколько этапов:
- Антибактериальная терапия – Ампициллин, Аугментин, Амоксицилин, Бензилпенициллин, Цефотаксим, Цефтриаксон, Доксициклин, Кларитомицин. Выбор препарата, дозировка и курс лечения решается лечащим врачом.
- Иммуностимуляторы – Иммудон, Лизобакт, Иммунал, аскорбиновая кислота.
- Пробиотики для восстановления работы кишечника после приема антибиотиков – Линекс, Бифидобактерин, Энтерожермина.
- Симптоматическое лечение – Фармазолин (при заложенности носа), ибупрофен (при высокой температуре).
- Витаминные комплексы.

Применение народных методов может оказать эффект только в сочетании с медикаментозными средствами. При лечении стрептококковой инфекции доказали свое благоприятное действие такие средства:
- Полоскания горла травяными настоями – ромашка, шалфей, календула, прополис.
- Абрикосы. Пюре из этого фрукта употреблять 3 раза в день, повреждения на кожных покровах также можно смазывать их мякотью.
- Шиповник. Взять 50 г плодов на 500 мл воды и кипятить смесь 5 минут. Дать немного настояться и потреблять по 150-200 мл 2 раза в день.
- Лук, чеснок – природные средства против инфекции. Употреблять их лучше в сыром виде 1-2 раза в день.
- Хлорофиллипт. Можно использовать в виде спрея, масляного и спиртового раствора. Хорошо снимает воспаление с миндалин.
- Хмель. 10 г шишек залить 500 мл вскипяченной воды и остудить. Принимать по 100 мл натощак 3 раза в день.
Особенности клинической картины и методы лечения инфекции у новорожденных и детей
Серьезную опасность влекут стрептококковые инфекции для новорожденных и детей раннего возраста. Заражение плода происходит через околоплодную жидкость, родовые пути или грудное молоко. Проявление этой инфекции наблюдаются уже в первые часы после рождения.
Если мама инфицирует малыша в период беременности – ребенок может родиться с менингитом или сепсисом. Сразу после рождения можно заметить кожные высыпания на теле, повышенную температуру, кровяные выделения из полости рта, кровоизлияния под кожей.
Тактику лечения подбирает врач, но соответственно в первую очередь необходимо начинать антибактериальную терапию.
Особенности протекания и лечения стрептококковой инфекции у беременных
Стрептококк может присутствовать в среде влагалища у женщин бессимптомно, но во время беременности организм ослабевает, иммунитет падает, и возбудитель уже проявляет себя с патологической стороны. Он вызывает цистит, эндометрит, цервицит, кольпит, послеродовой сепсис, гломерулонефрит, а что может привести к заражению плода.

При обнаружении стрептококка в анализах у беременных, врач в срочном порядке госпитализирует женщину и подбирает корректное лечение. Терапия должна начинаться незамедлительно, так как важно не допустить инфицирования плода. Также возбудитель может спровоцировать преждевременные роды, разрыв плаценты, а также внутриутробную гибель ребенка.
Осложнения и последствия
Важно правильно диагностировать стрептококковую инфекцию и вовремя начать лечение. При отсутствии или ведении неадекватной медикаментозной терапии, возбудитель может дать серьезные осложнения:
Профилактика
Профилактические меры сводятся к элементарным рекомендациям, которые могут защитить от заражения инфекционным агентом и его размножения в организме:
- Избегать контакта с болеющими людьми.
- Своевременно лечить все заболевания, не допуская перехода в хронические.
- Соблюдать гигиену, проветривать помещение, регулярно проводить влажную уборку.
- Не допускать переохлаждения организма.
- Употреблять полезную пищу, богатую витаминами и минералами.
- Искоренять пагубные привычки.
- Стараться избегать стрессовые ситуации.
- Дезинфекция помещения, где находился больной.
- При повреждениях кожи проводить обработку антисептическими растворами.
Стрептококк – распространенный микроорганизм, который может существовать, не принося вреда. Однако при ослабленном иммунитете он, активно размножаясь, приносит много серьезных проблем здоровью, вплоть до летального исхода. Появление патологических симптомов и дисфункция организма, должны стать причиной незамедлительного похода к врачу.
Стрептококковая инфекция – группа заразных заболеваний, причиной которых являются бактерии из семейства Streptococcaceae.
На вопрос, что такое стрептококковая инфекция, медики отвечают, что обычно это насморк или ангина, вызванные стрептококком. Кроме носа и горла инфекция может развиться в любом месте организма, включая жизненно важные органы.
О возбудителе
Возбудители стрептококковой инфекции – грамположительные анаэробные бактерии. Их строение очень простое. Стрептококки не похожи на вирус, вызывающий герпес или грипп, так как имеют клеточное устройство.
Это не палочковидные бациллы, не изогнутые спириллы, не закрученные в спираль спирохеты, которые вызывают сифилис. Стрептококки – шарообразные микроорганизмы, не имеющие никаких органов передвижения – жгутиков, ресничек и прочих. Бактерии такого типа называются кокки.
Стрептококки не живут поодиночке. Они располагаются в виде цепочки, друг за другом, образуя короткие линии. Лишь немногие виды соединяются в мини-звенья всего из двух бактерий. Линейным или попарным соединением стрептококки сразу отличаются на фото и в окуляре микроскопа от других распространенных кокков – Staphylococcus, группа которых выглядит как виноградная гроздь.
Около сотни видов относятся к болезнетворным организмам-паразитам.
Самые распространенные патогенные стрептококки:
- Mutans (мутанс);
- Pneumoniae;
- Parasanguinis;
- Constellatus;
- Mitis;
- Oralis (оралис);
- Anginosus (ангинозус);
- Vestibularis (вестибулярис);
- Faecalis.
- во рту;
- в дыхательном и мочеполовом тракте;
- в кишечнике;
- на кожных покровах.
Любой человек должен знать, как передается стрептококковая инфекция. Это поможет избежать опасных заболеваний.
Откуда берется болезнетворный стрептококк? Основные пути:
- из воздуха, куда попадает вместе с капельками слюны больного;
- с предметов, к которым прикасался больной;
- при телесном контакте с носителем или больным, включая секс;
- возможно инфицирование новорожденных от матери во время родов;
- с домашних животных (редко).
Причины заболеваний, вызываемых стрептококками
Чем опасен стрептококк? Бактерии при питании выделяют ряд токсинов. Последствиями отравления являются поражения жизненно важных органов, в первую очередь сердечной мышцы. Часто развивается ревматизм.
При местном развитии инфекции отмирают ткани – появляется гнойный налет на миндалинах, абсцессы, гангрены, рожа.
- миндалины;
- поврежденную кожу;
- слизистую половых путей у родильницы;
- пупочную ранку;
- эпителий верхних дыхательных путей.
Далее развивается собственно патологический процесс. Он состоит из трех частей:
- интоксикация (жар, озноб, сыпь);
- воспаление тканей (гнойники, гангрены);
- инфекционно-аллергические осложнения (ревматизм, ревмокардит).
Организм отвечает на присутствие стрептококков и их токсинов формированием иммунитета.
Классификация недугов
Стрептококковые инфекции делятся:
- по локализации – скарлатина, рожа, и др.;
- по тяжести;
- по длительности – стремительная и хроническая;
- по протеканию – гладкая, с осложнениями.
Общие симптомы стрептококковой инфекции
Стрептококковые инфекции чрезвычайно разнообразны, но у них есть общие признаки: сильный подъем температуры и воспаление на месте входных ворот. Остальные симптомы разные, как и инкубационный период.
Болезнь редко развивается у взрослых. В основном это патология детей от двух до семи лет. Характерные симптомы скарлатины – малиновый язык и сыпь по всему телу.
Сыпь при скарлатине мелкая, красноватая, точечная. Она появляется внезапно, и за несколько часов покрывает все туловище, особенно обильно на сгибах конечностей. После излечения сыпь полностью исчезает только через неделю.
Инфекционный тонзиллит – это воспаление миндалин и зева. Если его вовремя не вылечить, бактерии могут распространиться в организме, нарушить работу сердца и почек.
Причина осложнений при тонзиллите – слабый иммунитет. Скрытый период тонзиллита составляет 24-48 часов. Характерный симптом – появление на миндалинах гнойного налета.
Если бактерии проникнут в рану на коже, разовьется рожистое воспаление. Оно начинается с сильнейшего озноба. Больного кидает в холод до стука зубов. Почти сразу же холод сменяется жаром.
Температура поднимается выше 38 °C. В месте проникновения инфекции кожа становится красно-малиновой. При сильном поражении возможно появление мелких гнойных пузырьков.
Так называется стрептококковое поражение верхнего слоя кожи. Оно чаще всего развивается у маленьких детей. Инфекцию с кожи малыша нужно обязательно вывести, иначе может развиться гломерулонефрит.
Главный признак импетиго – появление на лице и ногах красных папул, которые через несколько дней вскрываются, и на их месте остаются желтые наслоения.
Кости воспаляются под воздействием стрептококка очень редко. Симптомы остеомиелита – боль в мышцах, сильная боль в воспаленной кости.
Исключительно важно вовремя вылечить инфекцию. Если заболевание перейдет в хроническую форму, будет затронут костный мозг.
Это генерализованная инфекция, охватывающая весь организм. Стрептококки разносятся кровью по телу, везде образуя гнойники.
Характерные признаки сепсиса:
- кровоизлияния в белках и слизистых оболочках;
- появление на коже сыпи и кровоизлияний;
- сильная одышка;
- бледность кожи;
- низкое артериальное давление;
- сильное сердцебиение.
Ревматическое воспаление суставов – самое частое осложнение стрептококкового тонзиллита.
- болезненность в месте подвижных сочленений костей;
- непроизвольное сокращение мускулатуры;
- высыпания на коже;
- подкожные уплотнения.
Миозитом называется поражение мышц. Характерный симптом заболевания – боль при мышечном сокращении.
Инфекция в гинекологии
У женщин стрептококки могут попасть через кровь в репродуктивные органы. Но чаще бактерии попадают во влагалище снаружи – из прямой кишки или во время секса.
Частой причиной стрептококковой инфекции является аборт или другое оперативное вмешательство, проведенное необработанными инструментами.
Характерные признаки гинекологической инфекции стрептококками:
- боль в низу живота;
- формирование в теле матке гнойного скопления;
- болезненность матки при нажатии;
- неконтролируемые уриноиспускание и каловыделение.
Чем лечить заражение женских половых органов стрептококками может знать только лечащий гинеколог. Кроме инъекций при инфекциях обязательно назначают вагинальные свечи.
Выздоровление будет очень медленным из-за того, что заживлению внутренних ран матки мешает патогенная микробиологическая флора влагалища.
Урологические проблемы
В мочевом тракте мужчин и женщин под действием стрептококков развиваются цистит, уретрит, дисбактериоз. У мужчин в результате инфекции могут развиться воспаление простаты, яичек, семенных пузырьков, головки пениса.
Диагностика
Стрептококков можно обнаружить в мокроте и других выделениях с помощью посева. В лаборатории проводят качественный и количественный анализ, определяют чувствительность бактерий к антибиотикам.
Кокки группы А можно выявить с помощью экспресс-диагностики в течение 15 минут, не выделяя чистую культуру.
Обнаружение стрептококков не обязательно говорит, что именно они являются возбудителем инфекции. Человек может оказаться обычным носителем.
Для уточнения диагноза используют серологический анализ. Если в крови повышен титр антител к стрептококку, значит виновник болезни именно этот микроорганизм.
Лечение стрептококковой инфекции
Как избавиться от стрептококковой инфекции? Единственное эффективное лечение – прием антибиотиков. На сегодняшний день стрептококк элиминируют с помощью бета-лактамов и цефалоспоринов.
ВОЗ ежегодно поднимает вопросы резистентности, публикуя данные о том, что стрептококк, стафилококк и сальмонелла быстро приобретают устойчивость к новым препаратам.
Инфекции, вызванные бактериями группы А, могут осложняться некрозом мягких тканей и токсическим шоком.
Стрептококки группы B особенно опасны для беременных. Они вызывают осложнения родов, выкидыши и тяжелые патологии у новорожденных.
Профилактические меры
Чтобы защитить себя от инфекций, нужно знать, как можно заразиться стрептококком и как нельзя, а также чего боится этот микроорганизм.
Стрептококки могут существовать при температуре + 25 . +45 °C. Лучше всего они себя чувствуют при + 35. +37 °C. Стрептококк устойчив во внешней среде, несколько месяцев не погибает в высушенном состоянии при комнатной температуре.
При нагревании до 60 °С выживает в течение 30 минут. Дезинфицирующие средства с хлором или спиртом убивают стрептококков только за 15 минут.
Основная информация, которую необходимо знать о стрептококковой инфекции:
Какие продукты следует исключить? Примерный перечень:
- сырую плодоовощную продукцию, которую нельзя ошпарить кипятком, чтобы убить стрептококков – черешню, виноград, ягоды, зелень и пр;
- готовые изделия, на поверхности которых могут оказаться стрептококки, осевшие из воздуха – торты, колбасы, сливочное масло, хлебобулочные изделия;
- некипяченое молоко.
Избежать самого распространенного пути заражения – через воздух – помогут влажная уборка, обеззараживание помещения ионизатором и кварцевыми лампами. Облучение необходимо в коллективах, где появился больной скарлатиной или стрептококковым тонзиллитом.
Больного необходимо изолировать как можно раньше – это основа профилактики.
Взрослых и детей со скарлатиной ставят на обязательный эпидемиологический учет. Переболевших допускают в коллектив только после полного выздоровления. На коллектив накладывают карантин сроком 7 дней с момента изоляции больного.
Все контактировавшие с больным лица проходят санацию Томицидом или аналогичным препаратом. В очаге проводится текущая дезинфекция:
- обрабатывают хлоркой все предметы, с которыми соприкасался больной;
- постельное белье и одежду стирают в машине-автомате на высокой температуре, после сушки проглаживают горячим утюгом с 2 сторон;
- в помещении делают влажную уборку, моют полы горячей водой с температурой не менее +50 °C.
Профилактическая прививка от стрептококков не разработана за исключением пневмококка.
Читайте также:


