Через сколько после коклюша можно планировать беременность
Средняя продолжительность защиты от коклюша после вакцинации.
Цели вакцинопрофилактики на этапе планирования беременности .
Исследование, опубликованное в журнале Pediatrics, пришло к .
Читайте также
лихорадка денге геморрагическая (f. dengue haemorrhagica) — клиническая форма лихорадки денге, развивающаяся у лиц с повышенной чувствительностью к возбудителю в результате ранее перенесенного .
лечебник (истор.) — общее название древнерусских медицинских изданий (зелейники, травники и др.), обобщавших опыт народной медицины, а позже включавших и научные сведения. [[Категория:Неклассифицирова.
Читайте также: Сколько длится инкубационный период коклюша у детей и взрослых
Коклюш не только детская болезнь
Каким образом можно инфицироваться коклюшем
Инфицированный человек становится заразен в конце инкубационного периода и остается опасным еще 4-6 недель. Полное выздоровление от этого заболевания происходит через 4-6 месяцев.
Заболеть коклюшем можно в сезон с ноября по январь. Своими осложнениями особенно опасен он для малышей до 2-х лет. Попадая на слизистую бронхов, бактерии очень быстро размножаются, выделяя токсины (эндо- и экзо-). Если они попали в кровь, то в кашлевом центре головного мозга появляется очаг возбуждения. Этот очаг настолько стоек, что даже при гибели бактерий спазматический кашель еще продолжается.
Коклюш при беременности: как распознать
- Около двух недель держится непонятный и не поддающийся традиционному лечению кашель.
- Есть инфицированные больные в ближнем окружении, подтвержденные официальной медициной.
- Наблюдается увеличение лимфоузлов подмышечных, шейных и поднижнечелюстных.
Формы коклюша, его симптоматика и протекание
Существуют типичная и атипичная формы коклюша. Маленькие дети, пожилые люди и люди с ослабленной иммунной системой зачастую болеют типичной формой, и сопровождается заболевание спастическим кашлем, периоды ярко выражены. Такая форма очень опасна для малышей.
Атипичной формой болеют взрослые. Она бывает абортивной, стертой и бессимптомной.
Типичная форма
Отличается ярко выраженной симптоматикой. Болезнь длительная, выделяют несколько периодов:
- инкубационный. Длительность – от трех дней до двух недель. Человек заразился, появились первые признаки заболевания;
- катаральный. Длится от 10 до 15 дней. Болезнь воспринимается как обычная простуда. Держится невысокая температура, сухой кашель. Единственное отличие – это неэффективность обычных методов лечения;
- спастический. Характерны приступы сильного приступообразного кашля, во время которого можно наблюдать набухание вен на шее и лице, повышение артериального давления. Откашливается густая слизь, кашель до рвоты. Кто болен коклюшем, меняется внешне, появляется одутловатость, синюшность, на лице в районе носа можно увидеть лопнувшие мелкие кровеносные сосудики. В конце этого периода бактерии уже погибли в организме, но кашель не прекращается;
- обратное развитие. Период постепенного, но долгого облегчения. Длится полгода. Приступы постепенно сходят на нет.
Опасность коклюша при беременности
Очень опасно для беременной женщины заболеть этим заболеванием, особенно на поздних сроках, потому что может произойти инфицирование плода, что порой приводит ребенка к летальному исходу.
На сроке беременности до 12 недель перенесенный мамой коклюш также повлияет на плод. Могут произойти нарушения в пищеварительной, мочеполовой, нервной системе ребенка, привести к глухоте. И при наличии таких отклонений от нормы плод обычно замирает, поэтому так важно сразу же при первых симптомах болезни обратиться к специалисту.
Методы лечения коклюша при беременности
Если все лабораторные исследования подтвердили факт заражения коклюшем, то врач, несомненно, в первые 6 недель болезни назначит антибиотики и препараты от кашля, специально для беременных, с содержанием декстрометорфана. Помимо этих назначений, при лечении будут использованы все методы лечения простуды у беременных.
При заражении мамочки на поздних сроках беременности новорожденный ребенок попадает в группу риска инфицирования коклюшем, и, соответственно, назначается курс антибиотиков.
Доктор Комаровский в ответ на вопрос о целесообразности прививок от коклюша беременным женщинам на 30-32 неделе ответил, что это нормальная практика профилактической работы с роженицами в цивилизованных странах. Ведь если мама не заболеет коклюшем, будет здоров и малыш. Так, Американской академией педиатрии выпущены новые рекомендации, согласно которым все беременные женщины обязаны пройти вакцинацию от таких болезней, как столбняк, коклюш, дифтерия. Привитая мама сможет передать рожденному ребенку защитные антитела, которых окажется достаточно, пока будет вакцинироваться уже рожденный младенец. Эта практика считается нормальной во избежание эпидемий.
Что касается постсоветского пространства, то здесь вакцинация беременных в третьем триместре от этого заболевания считается сомнительной.

Коклюш – это острая бактериальная инфекция, характерным признаком которой является приступообразный спазматический кашель. Коклюш встречается преимущественно в детском возрасте, и лишь изредка наблюдается у беременных женщин. Чем опасна эта инфекция для будущей мамы и ее малыша?
Причины
Возбудителем коклюш являются бактерии Борде-Жангу, названный так по именам описавших этот микроорганизм ученых. Заболевание передается воздушно-капельным путем. Восприимчивость к инфекции высокая – 90% не привитых людей при контакте с больным или носителем коклюшем заболевают. Человек остается заразным с 1 до 25 дня болезни.
Врожденного иммунитета против коклюша не существует. После перенесенного заболевания вырабатывается стойкий приобретенный иммунитет. Наиболее подвержены инфекции дети в возрасте до 2 лет. Среди беременных женщин болезнь встречается достаточно редко, что связано в первую очередь с повсеместной вакцинацией детей против коклюша.
Заболевание возникает преимущественно в осенне-зимний период. Нередко коклюш маскируется под затяжное ОРВИ с продолжительным мучительным кашлем. Стертая картина болезни у привитых людей затрудняет постановку диагноза и часто становится причиной несовременного лечения.
Симптомы
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Возбудитель коклюша размножается на поверхности клеток, проникает в бронхи и бронхиолы. В результате воспаления образуются гнойные пробки, закупоривающие просвет мелких бронхов. Появляются типичные приступы кашля, отличающие коклюш от других респираторных инфекционных заболеваний.
Инкубационный период длится от 2 до 14 дней (чаще 5-7 дней). В течении болезни выделяют несколько этапов:
Катаральный период
На начальном этапе кашель сухой, умеренный. Со временем кашель усиливается, становится все более навязчивым. Приступы кашля возникают преимущественно в вечернее или ночное время. Общее состояние женщины остается удовлетворительным. Возможно незначительное повышение температуры тела до 37-37,5° С. Длительность этого этапа болезни – 7-14 дней.
В катаральном периоде отличить коклюш от другого респираторного заболевания практически невозможно. При этом больной уже становится заразным для окружающих. Выделение бактерий коклюша происходит при кашле и чихании в течение первых трех недель болезни.
Спазматический период
Спазматический период длится от 4 до 6 недель. Появляется сильный приступообразный кашель, который позволяет отличить коклюш от других заболеваний. Приступ кашля при коклюше представляет собой сильные кашлевые толчки, идущие один за другим. После нескольких кашлевых толчков происходит свистящий глубокий вдох (реприз). Приступ заканчивается отхождением густой и очень вязкой мокроты. Возможно развитие рвоты на высоте приступа кашля.
Количество приступов кашля в течение суток варьирует от 5 до 40 и более. Чаще всего приступы возникают вечером и ночью. Во время кашля возможна кратковременная остановка дыхания (апноэ). Общее состояние женщины при этом не нарушено. Температура тела на этом этапе болезни остается в пределах нормы.
Период обратного развития
Выздоровление при коклюше длительное и занимает не менее 2-4 недель. В этот период приступы кашля становятся все реже и затем полностью исчезают. В течение 2-3 недель сохраняется обычный кашель с небольшим количеством мокроты. Состояние беременной женщины постепенно улучшается.
Прививка против коклюша не гарантирует полной защиты от этого заболевания. У 5% людей инфекция возникает даже после проведенной вакцинации. После прививки болезнь протекает атипично и не всегда сопровождается появлением приступов кашля с репризами и апноэ. В связи с этим диагностика коклюша у взрослых людей (в том числе беременных женщин) весьма затруднена. При атипичном течении болезни выставить диагноз можно только после прицельного лабораторного обследования.
Осложнения
На фоне коклюша возможно развитие таких осложнений:
- пневмония;
- бронхит и бронхиолит;
- ларингит (воспаление гортани) и ложный круп;
- носовые кровотечения;
- энцефалопатия (поражение головного мозга с развитием очаговой симптоматики и судорог).
У беременных женщин осложнения возникают редко. Чаще всего серьезные последствия коклюша наблюдаются в детском возрасте.
Последствия для плода
Как и любое инфекционное заболевание, на ранних сроках беременности коклюш может привести к появлению пороков развития плода. Инфицирование малыша в I триместре, когда идет закладка всех внутренних органов, весьма опасно. Выявить серьезные аномалии развития после перенесенной инфекции можно во время ультразвукового исследования.
Тяжелое течение коклюша на ранних сроках беременности может привести к выкидышу, на поздних – стать причиной преждевременных родов. Особенно опасна болезнь в спазматическом периоде. Сильные мучительные приступы кашля могут спровоцировать повышение тонуса матки, отслойку плаценты и кровотечение. Остановка дыхания во время приступа неблагоприятно сказывается на развитии плода и течении всей беременности.
Другие последствия коклюша для будущих мам:
- многоводие;
- плацентарная недостаточность;
- гипоксия и задержка развития плода.
Эти симптомы не специфичны и возникают при любом тяжелом инфекционном заболевании. Лечением осложнений беременности занимается акушер-гинеколог совместно с инфекционистом.
Большую опасность представляет коклюш, возникший незадолго до родов. В течение 25 дней от появления первых симптомов женщина является источником инфекции для своего малыша. Если ребенок появится на свет в это время, у него весьма высоки шансы заразиться коклюшем. У новорожденных болезнь протекает тяжело и часто приводит к развитию серьезных осложнений. Специфический иммунитет против коклюша от матери не передается.
Методы лечения
Лечением коклюша у беременных женщин занимается инфекционист вместе с акушером-гинекологом. При легких формах болезни терапия проводится дома. Госпитализация показана в следующих ситуациях:
- тяжелое течение коклюша с частыми приступами;
- коклюш у женщин с серьезной экстрагенитальной патологией;
- коклюш, протекающий с осложнениями;
- появление осложнений беременности и ухудшение состояния плода на фоне инфекции.
Для скорейшего выздоровления рекомендуется:
- Обильное теплое питье.
- Регулярное проветривание помещения.
- Ежедневная влажная уборка.
- Установка увлажнителей воздуха в помещении, где находится больной человек.
- Рациональное питание (диета, обогащенная белком и витаминами).
Беременным женщинам в спазматическом периоде коклюша важного избегать стрессов и физических нагрузок. Любое напряжение в это время может спровоцировать очередной приступ мучительного кашля и привести к повышению тонуса матки. Будущая мама должна находиться в спокойной обстановке до самого выздоровления. При хорошем самочувствии рекомендуются ежедневные прогулки на свежем воздухе.
Антибактериальные препараты при коклюше малоэффективны. Специфическая терапия назначается при тяжелом течении коклюша. Во время беременности антибиотики используются редко и только по особым показаниям. Приоритет отдается препаратам из группы макролидов. Эти средства признаны относительно безопасными для плода и могут использоваться во II и III триместрах.
Противокашлевые средства во время беременности применяются с большой осторожностью. Если приступы кашля возникают не слишком часто, от использования подобных препаратов следует воздержаться. Муколитики и отхаркивающие средства подбираются врачом с учетом тяжести заболевания и срока настоящей беременности. Муколитические препараты можно использовать ингаляционно для лучшего проникновения лекарства в мелкие бронхи.
Седативные препараты назначаются в спазматическом периоде для снижения возбудимости нервной системы и урежения частоты приступов кашля. Во время беременности используются пустырник и валериана в таблетках и каплях. Принимать седативные препараты можно на любом сроке беременности до полного выздоровления.
Профилактика
Оптимальным средством для предупреждения инфекции считается вакцинация. Прививка ставится детям в возрасте до 4 лет. Для защиты от коклюша используются вакцины АКДС и Пентаксим. Эти препараты также создают специфический иммунитет против дифтерии и столбняка.
Прививка против коклюша взрослым не ставится. Вопрос о возможности вакцинации во время беременности остается спорным. Одни специалисты утверждают, что прививка от коклюша, проведенная во II или III триместре, способна защитить будущую маму от инфицирования, а малыша – от возможного заражения после своего рождения. Другие врачи считают, что во время беременности не стоит лишний раз вмешиваться в иммунную систему женщины. Прививка однозначно рекомендуется при возникновении эпидемии коклюша в местности, где проживает беременная женщина.

Коклюш — это острое инфекционное заболевание. Источником инфекции является больной типичной или атипичной формой коклюша или здоровый носитель бактерии. От человека к человеку инфекция передается воздушно-капельным путем. Возможность инфицировать окружающих слишком высока в течение первых двух недель. Слишком восприимчивые люди или люди с пониженным иммунитетом при контакте с больным заболевают с частотой до 90%. Очень часто инфицируются коклюшем дети дошкольного возраста.
Симптомы коклюша во время беременности
К большому сожалению, не обходит стороной это неприятное заболевание и беременных женщин. Развитие заболевания происходит постепенно.
Коклюшу у беременных характерны следующие симптомы:
- Увеличиваются лимфатические узлы.
- Появляется небольшой кашель, потом очень сильный кашель, до изнеможения, с выделением вязкой стекловидной мокроты.
- Приступ кашля иногда может закончиться незначительной остановкой дыхания.
- Повышается температура тела.
- Появляется ринит.
- На лице возникает сыпь и в течение двух или трех часов она стремительно разносится по всему телу. Форма сыпи — небольшие круглые или овальные пятна бледно-розового цвета. Когда она исчезает, отсутствует какое-либо шелушение и пигментация, нет следов от шрамов.
Больных коклюшем беременных женщин помещают в стационар и лечат при помощи терапии антибиотиками, препаратами от кашля, которые не вредят состоянию здоровья беременной. Также можно принять во внимание и воспользоваться рецептами народной медицины.
Возможные последствия
Инфекционное заболевание во время беременности может спровоцировать очень тяжелые патологии в развитии плода: врожденная глухота, геморрагический синдром, катаракта, порок сердца, порок развития мочеполовой системы и пищеварительного тракта, поражение скелета и поражение центральной нервной системы.
Невероятно большая опасность для плода возникает, когда беременная женщина заболевает коклюшем на ранних сроках беременности, особенно в первые восемь недель. Риск аномалии плода в таком случае достигает почти все 100%. На более поздних сроках беременности риск развития патологии ребенка гораздо уменьшается.
Нередки случаи выкидышей у беременных, больных коклюшем. Заболевание настолько серьезное, что может привести к рождению мертвого ребенка. Врачи настоятельно рекомендуют женщине прервать беременность, если диагноз страшной болезни выявлен и подтвержден.
В случае контакта беременной с инфицированным больным обследования проводят несколько раз с целью диагностики отсутствия заражения или его выявления.
Методы лечения коклюша у беременных:
Если диагноз поставлен правильно, тогда беременной женщине назначают лечение. Не позднее первых шести недель с момента возникновения кашля и приписывают антибиотики из группы макролидов: азитромицин, эритромицин либо кларитромицин. Наиболее качественным, по мнению врачей, является азитромицин. Этот антибиотик популярен на Западе.
Одноразовая доза азитромицина для больной коклюшем беременной женщины составляет 500 миллиграмм в первый день лечения. Следующие пять дней необходимо принимать по 250 миллиграмм лекарства ежедневно. Такое лечение является безопасным для плода.
Для лечения кашля беременным больным показан только Мукалтин, таблетки, которые сделаны на основе лекарственного растения алтей. Мукалтин принимают по одной или две таблетки перед едой три или четыре раза в день. Длительность лечения составляет две недели.
Младенцу, рожденному от инфицированной матери, по достижении им одного месяца назначают с целью профилактики курс азитромицина. Этот антибиотик у маленьких детишек не вызывает побочных эффектов.
Прежде чем остановиться на выборе того или иного рецепта народной медицины для лечения коклюша, обязательно проконсультируйтесь с врачом. Этим условием никак нельзя пренебрегать. Многие беременные женщины часто доверяют советам соседок, подружек и используют сомнительные методы лечения. Помните: что может быть полезным обыкновенному больному, то станет губительным для беременной и ее будущего ребенка!
Итак, предлагаем рецепты народной медицины для лечения коклюша:
- Лечить коклюш можно с помощью мумие. Средство обладает восстанавливающим, общеукрепляющим, противовоспалительным свойствами. Полностью растворите один грамм мумие в пяти столовых ложках теплой воды. Принимайте лечебную жидкость один раз в день за двадцать минут до еды на протяжении десяти дней.
- Вымойте и вместе с кожурой натрите на мелкой терке плод черной редьки небольшой величины. Слегка подогрейте две чайных ложки меда. Тщательно смешайте мед и редьку до образования густой кашицы. Выложите смесь ровным слоем на кусочек ткани и положите на горло на двадцать минут. Прикройте компресс дополнительно еще чем-нибудь теплым. Компресс снимите и протрите кожу любым растительным маслом. Процедуру делайте на ночь.
- Вымойте плод черной редьки большой величины. Вырежьте в средней части плода отверстие. Залейте его одной чайной ложкой меда. Накройте редьку с медом маленьким блюдцем. Дайте настояться целую ночь. На следующий день внутри плода образуется сок. Вычерпывайте этот сок чайной ложкой и пейте его за несколько минут до еды. Влейте в редьку снова ложечку меда. Через несколько часов сок появится опять. И так три раза в день на протяжении двух недель.
- Натрите на терке капусту, свеклу с расчетом, чтобы получился один стакан массы. Добавьте две чайных ложки шестипроцентного уксуса и размешайте. Поставьте смесь в темное место на два часа. Отожмите сок и полощите им горло три-четыре раза в день.
- Измельчите пятьсот грамм лука, добавьте пятьдесят грамм меда и четыреста грамм сахара. Залейте смесь одним литром воды. Варите на умеренном огне в течение трех часов. Остудите. Принимайте по пять чайных ложек на протяжении дня до выздоровления.
- Три чайных ложки меда растворите в двух стаканах теплой воды. Полощите раствором рот и горло, чтобы снять воспаление миндалин.
Старожилы советуют беременным женщинам, больным коклюшем, чаще бывать на свежем воздухе возле источника с проточной чистой водой. А в комнате, где находится больная, рекомендуют вешать влажные простыни. Знатоки считают, что и проточная вода и простыни, насыщая организм влагой, вытягивают из него болезнь. Верить или не верить? Во всяком случае, вреда от таких действий не будет никому.
Врачи считают, что необходимо в обязательном порядке проходить вакцинацию от коклюша, потому что польза от вакцины превышает риски. Вакцину против коклюша обвиняли в ее влиянии на повреждение мозга, в синдроме внезапной смерти ребенка и так далее. Все случаи обвинений были тщательно изучены, и оказалось, что вакцина не имела никакого отношения к этим проблемам.
Итак, чтобы уберечься от этого заболевания, нужно, прежде всего, избегать контактов с больными людьми. А если вы заболели, то строго следуйте указаниям вашего доктора. Берегите себя и будущего ребенка!
Коклюш очень распространен, и наибольшему риску подвергаются дети в первые месяцы жизни, когда они еще слишком маленькие для получения вакцины от этого заболевания. 1 На сегодня нет лицензированной или рекомендованной вакцины от коклюша для новорожденных, поэтому первую прививку от него делают не раньше, чем в 2 месяца. 2
Маленькие дети, заразившиеся коклюшем, могут очень плохо себя чувствовать, и большинство из них попадают в больницу. В особенно тяжелых случаях это угрожает и их жизни. 1 Большинство случаев смерти от коклюша приходится на детей младше 3 месяцев 3 .
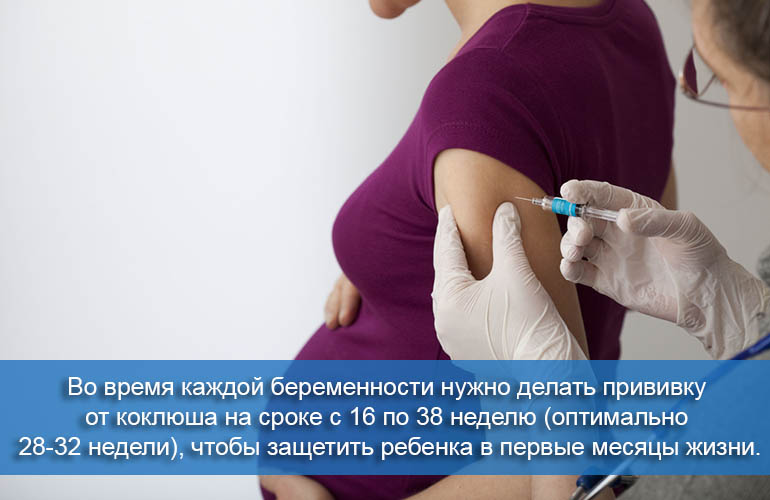
Но есть способ дополнительно защитить ребенка в этот период жизни – это вакцинация во время беременности, которая в идеале должна быть выполнена на сроке от 16 до 32 недель. Но если вы не сделали прививку в этот период, то все равно можете получить ее до начала родов. 1
Почему беременным женщинам рекомендуется делать прививку?
Вакцинация во время беременности считается очень эффективной для защиты вашего ребенка от коклюша в первые несколько недель его жизни. 1 Младенцы младше 2 месяцев имеют для своей защиты только те антитела, которые получают от матери. Любая защита, которую вы можете обеспечить им в этом возрасте, имеет решающее значение, поскольку маленькие наиболее уязвимы к тяжелому течению этой болезни и смерти от нее. 3
Иммунитет, который вы получаете от вакцины во время беременности, будет передаваться вашему ребенку через плаценту и обеспечивать ему пассивную защиту до тех пор, пока он не станет достаточно взрослыми для обычной вакцинации от коклюша в возрасте двух месяцев. 1
Кроме того, вакцинация помогает защитить и мать. Она снижает риск того, что мать заразится коклюшем и передаст его новорожденному ребенку. Родители являются распространенным источником инфекции коклюша для детей в возрасте до 12 месяцев. 4
Когда следует сделать прививку от коклюша?
Рекомендации по срокам вакцинации варьируются от 16 до 38 недель 5 беременности и довольно сильно варьируется у организаций по вопросам здравоохранения в различных странах, например:
Организация
Дополнительные примечания
Правильное выбранное время максимизирует вероятность того, что ваш ребенок будет защищен после рождения путем передачи ваших антител ему еще в утробе.
Если по какой-либо причине вы пропустили прием вакцины в оптимальном периоде, то все равно можете получить ее до начала родов. Однако это не дает такой эффект, так как ребенок с меньшей вероятностью успеет получить защиту. На этой, особенно после 38 недели 5 , стадии беременности вакцинация не может гарантировать непосредственную пассивную защиту вашему ребенку, но поможет защитить вас от коклюша и от передачи его младенцу. 1
Безопасна ли эта вакцина при беременности?
Разумеется, что у вас могут быть опасения относительно безопасности вакцинации во время беременности. Но нет никаких доказательств того, что вакцина против коклюша может нанести вред вам или ребенку.
Вакцина против коклюша регулярно используется беременными женщинами в Великобритания и США с 2012 года, и тщательный мониторинг этой практики показывает, что вакцина безопасна для беременных женщин и их детей. 4
Ряд других стран, в том числе Аргентина, Бельгия, Испания, Австралия и Новая Зеландия, в настоящее время также рекомендуют вакцинацию против коклюша во время беременности. 1
Исследование, проведенное в Великобритании и опубликованное в 2014 г., в котором приняли участие около 20 000 вакцинированных женщин, не нашло доказательств риска вакцинации от коклюша во время беременности. 6 . В результатах еще одного крупного новозеландского исследования (более 8 тыс. вакцинированных беременных женщин), опубликованных в 2018 г., также говорится, что не было обнаружено каких-либо биологически вероятных неблагоприятных исходов для матерей после комбинированной прививки против столбняка, дифтерии и бесклеточного коклюша (Tdap). 7
Эффективна ли вакцинация против коклюша во время беременности?
Вероятно, что да. Опубликованные исследования британской программы вакцинации показывают, что вакцинация беременных женщин против коклюша очень эффективна для защиты младенцев, пока они не получат первую вакцинацию по исполнению двух месяцев. 1
Калифорнийское исследование показало, что у детей, рожденных от женщин, вакцинированных по крайней мере за неделю до рождения, риск заболеть коклюшем в первые недели жизни на 91% ниже по сравнению с детьми, матери которых не были вакцинированы. 8
Дополнительным преимуществом является то, что защита, которую мать получает от вакцинации, снизит ее риск заражения и передачи коклюша ребенку.
Но с другой стороны, два недавних систематических обзора (оба опубликованы в 2017 г.), в ходе которых было проанализировано 47 исследований и 15 научных статей соответственно, не дали таких убедительных выводов об эффективности. Хотя и было обнаружено убедительные доказательства безопасности и передачи значительного количества антител от матери ребенку во время беременности, однако авторы не смогли однозначно подтвердить эффективности этих антител в плане снижения заболеваемости коклюшем, тяжелых осложнений, госпитализации или смертности в результате коклюша в раннем детстве. 9 10
Какая вакцина от коклюша подойдет во время беременности?
В настоящее время только бесклеточные вакцины (состоят из дополнительно очищенных отдельных частей бактерий Bordetella pertussis), называемые также ацеллюлярными, вводятся во время беременности, потому что они безопаснее, чем цельноклеточные аналоги (из целых убитых организмов B. pertussis). Вакцина от коклюша вводится не отдельно, а в комбинации с другими (от столбняка и дифтерии) 2 .
Также стоит учитывать, что существует 2 вида такой комбинированной вакцины. Обе они сочетают в себе защиту от коклюша, столбняка и дифтерии, но предназначены для разных возрастных групп:
- Tdap: для всех, кто старше 11 лет, включая беременных;
- DTaP: для детей от 2 месяцев до 6 лет. 2
При беременности нужен именно первый вид, т. е. предназначенная для взрослых . Он отличается тем, что содержит уменьшенную (т. н. бустерную) дозу вакцины против дифтерии и коклюша, так как предназначен именно для ревакцинации, а не первичной иммунизации. Таким требованиям отвечают препараты Адасель, Бустрикс, Бустрикс-Полио 1 11 .
Могут ли быть побочные эффекты?
С любым лекарством, включая вакцину Tdap , существует вероятность появления побочных эффектов. Обычно они незначительны, но возможны и серьезные реакции. Большинство побочных эффектов не влияют на повседневную деятельность и проходят сами по себе в течение нескольких дней. Легкие побочные эффекты от вакцины Tdap включают покраснение, отек, болезненность при введении инъекции, ломоту в теле, усталость или лихорадку. Также сообщалось о головной боли, тошноте, рвоте, диарее, боли в животе и отеках рук. Более серьезные реакции, такие как сильный отек, боль и покраснение на руке, где была сделана инъекция, встречаются редко.
Опасная для жизни аллергическая реакция может возникнуть после любой вакцины, включая Tdpa, но предполагаемый риск составляет менее 1 случая на миллион прививок. Признаки тяжелой аллергической реакции могут включать крапивницу, отек лица и горла, затруднение дыхания, учащенное сердцебиение, головокружение и слабость. Это начнется от нескольких минут до нескольких часов после вакцинации.
Если вы считаете, что у вас сильная аллергическая реакция или какая-либо другая, требующая неотложной медицинской помощи, вызовите скорую или обратитесь в ближайшую больницу. В противном случае позвоните своему врачу.
Можно ли сделать прививку от гриппа и коклюша одновременно?
Да. Вы можете получить вакцину от коклюша и гриппа одновременно во время беременности, как и во время разных посещений. Чтобы быть оптимально защищенной от гриппа, нужно делать прививку с поздней осени (ноябрь или декабрь), независимо от сроков беременности. Однако для вакцинации от коклюша следует подождать до второго или третьего триместра, в идеале ее нужно делать с 20 по 32 неделю каждой беременности.
Можно ли заразиться коклюшем во время вакцинации?
Нет. Вакцины не могут стать причиной болезни у вас или вашего ребенка, потому что они не содержат живых бактерий. Используемые препараты содержат очищенные инактивированные частицы возбудителя, а также неактивные анатоксины бактерий, вызывающих столбняк и дифтерию. Поэтому они только стимулируют иммунную систему к выработке антител против этих трех инфекций и не могут вызывать само заболевание.
Кто не должен получать прививку от коклюша?
Если у вас когда-либо возникала опасная для жизни аллергическая реакция после введения какой-либо вакцины, содержащей коклюш, столбняк или дифтерию, или у вас сильная аллергия на какой-либо компонент этой вакцины, вы не должны делать такую прививку. Сообщите своему врачу, если у вас есть серьезные аллергии. 4
Нужно ли будет делать прививку ребенку через 2-3 месяца после рождения?
Да. Несмотря на то, что вы сделаете прививку от коклюша во время беременности, ваш ребенок все равно должен будет пройти вакцинацию в соответствии с обычным графиком прививок. Например, согласно календарю профилактической вакцинации, для России это в 3 месяца 12 , для Украины – 2 13 .
Если была прививка от коклюша в девстве, то нужно ли повторять ее во время беременности?
Да, потому что любая иммунная защита, которую вы, возможно, имели переболев коклюшем или при вакцинации ранее, вероятно, ослабла и не обеспечит достаточную защиту вашему ребенку.
Если была прививка во время предыдущей беременности, то нужно ли повторять ее во время текущей?
Да, вы должны проходить повторную вакцинацию во второй половине каждой беременности, чтобы обеспечить максимальную защиту вашего ребенка. 1
Могут ли анализы крови показать, необходимо ли делать прививку от коклюша?
Нет анализов крови, которые могли бы сказать, достаточно ли в вашем организме антител, чтобы защитить себя или вашего ребенка от коклюша. Даже если в прошлом вы болели коклюшем или ранее делали прививку, вы все равно должны сделать ее снова во время каждой беременности.
Может ли грудное вскармливание передавать защитные антитела ребенку?
Во время кормления грудью вы можете передать своему ребенку некоторое количество антител, которые получили в ответ на вакцину. Если вы сделали прививку во время беременности, в грудном молоке у вас будут антитела, которыми вы сможете делиться с ребенком, как только он родится. Однако ваш ребенок не получит защитные антитела сразу, если вы только что сделали прививку. Это потому, что организму требуется около 2 недель для создания антител. 2
Читайте также:


