Экстренное извещение при туляремии


Когда составляется экстренное извещение в СЭС
Регистрация, учет и отчетность по инфекционным болезням регламентированы Приказом Минздрава СССР от 29.12.1978 № 1282. Именно в этом документе содержится перечень инфекционных расстройств, которые подлежат учету в учреждениях здравоохранения, независимо от места заражения больного. Этот список состоит из более чем 40 наименований, среди которых:
- чума, холера, оспа и лихорадка, лепра (карантинные);
- кожно-венерические заболевания (сифилис, гонорея, фавус);
- туберкулез;
- сальмонеллезные (например, брюшной тиф);
- различные пищевые инфекции, вызванные бактериальными возбудителями;
- коклюш, корь, краснуха, дифтерит, ветрянка;
- бешенство, ящур;
- тропические болезни;
- укусы животных и раны от них;
- нетипичные реакции на прививки и др.
В случае их обнаружения либо подозрения на них необходимо незамедлительно уведомить об этом службу Санэпиднадзора. Для этого врач либо средний медицинский персонал заполняет экстренное извещение об инфекционном заболевании по форме 058у. Также этот документ должен составить медработник предприятия, который в ходе медицинского осмотра или освидетельствования сотрудника выявил у него:
- заражение инфекцией ;
- пищевое отравление;
- острое профессиональное отравление;
- подозрение на данные диагнозы.
Также Минздрав конкретизирует, что экстренные извещения об опасных заболеваниях заполняются врачами, которые выявили или заподозрили очаг заражения в:
- поликлиниках (на приеме у врача либо при вызове на дом);
- стационарах;
- родильных домах;
- детских садах, школах и любых других учебных заведениях;
- санаториях.
Образец формы 058у (экстренное извещение)

Когда нужно отправить извещение в СЭС
После заполнения экстренного извещения об инфекционном заболевании его нужно отправить в территориальную санэпидстанцию в течение 12 часов, при этом имеет значение место регистрации вспышки, а не место жительства больного.
Полученные данные используются надзорными органами в сфере здравоохранения для:
- пресечения распространения инфекции и изоляции больных;
- контроля за развитием болезни и организации прививок;
- усовершенствования существующих программ профилактики;
- статистического учета.
Как заполнить извещение об инфекционном заболевании
Унифицированную форму можно найти в Приложении № 1 к Приказу, в соответствии с которым в бланке должно быть указано следующее:
- диагноз;
- Ф.И.О., паспортные данные пациента, его возраст, адрес и место работы;
- информация о проведенных с больным и контактными лицами противоэпидемических мероприятиях;
- срок и место госпитализации;
- дата и время первичного оповещения центра государственного санитарно-эпидемиологического надзора (ЦГСЭН);
- список контактировавших с пациентом людей, их контакты;
- Ф.И.О. и подпись медицинского работника, составившего извещение.
Затем сообщение в экстренном порядке отправляется в ЦГСЭН — не позднее 12 часов с момента выявления или подозрения инфекционного заболевания. При этом стоит продублировать всю информацию по телефону, чтобы максимально ускорить процесс. После проделанной работы необходимо зарегистрировать уведомление в журнале инфекционных больных учетной формы № 60.
Поскольку многие заболевания имеют схожие симптомы, нередки случаи, когда первоначальный диагноз оказывается неверным. Если обнаружилась такая ошибка, врач должен направить повторное оповещение с измененным диагнозом, указав при этом в первом пункте:
- измененный диагноз;
- дату его установления;
- первоначальный диагноз.
То же правило распространяется и на случаи, когда диагноз уточняется. К примеру, если в результате полученных анализов открылись новые подробности болезни и причин ее возникновения.
Что такое туляремия?
Очаги туляремии встречаются во многих странах северного полушария; в России они располагаются преимущественно на территории Европейской части и Западной Сибири.
Причины туляремии
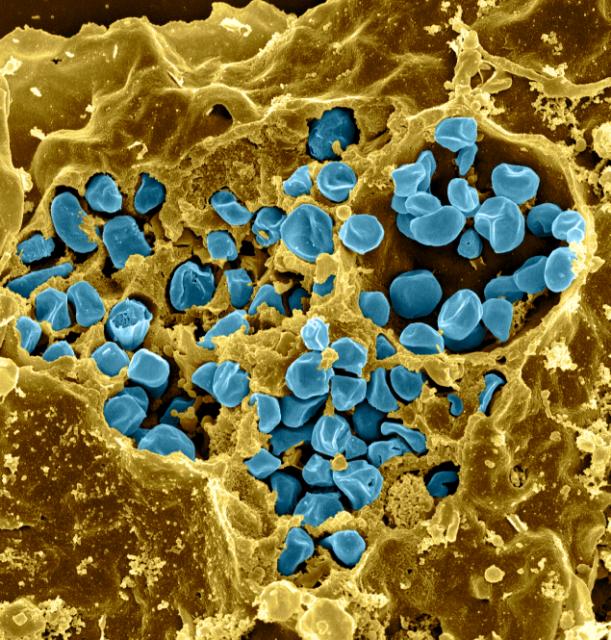
Возбудитель заболевания — неподвижные грамотрицательные аэробные капсулированные бактерии F. tularensis рода Francisella семейства Brucellaceae. Проявляют выраженный полиморфизм; наиболее часто имеют форму мелких коккобацилл.
У бактерий выделяют три подвида:
- неарктический (африканский);
- среднеазиатский;
- голарктический (европейско-азиатский).
Последний, голарктический включает три биологических варианта:
- японский биовар;
- эритромицин-чувствительный;
- эритромицин-устойчивый.
Внутривидовая дифференциация возбудителя туляремии основывается на различиях подвидов и биоваров по ряду фенотипических признаков:
- биохимической активности;
- составу высших жирных кислот;
- степени патогенности для человека и животных;
- чувствительности к определённым антибиотикам, а также особенностям экологии и ареалу возбудителя.
У бактерий обнаружены О- и Vi-антигены. Бактерии растут на желточных или агаровых средах с добавлением кроличьей крови или других питательных веществ. Из лабораторных животных к заражению чувствительны белые мыши и морские свинки. Вне организма хозяина возбудитель сохраняется долго. Так, в воде при 4°С он сохраняет жизнеспособность 1 мес, на соломе и зерне при температуре ниже О°С — до 6 мес, при 20-30°С — до 20 дней, в шкурах животных, павших от туляремии, при 8-12°С — более 1 мес.
Бактерии неустойчивы к высокой температуре и дезинфицирующим средствам. Для дезинфекции применяют 5% раствор фенола, раствор сулемы 1:1000 (убивает бактерии в течение 2-5 мин), 1-2% раствор формалина (уничтожает бактерии за 2 ч), 70° этиловый спирт и др. Для полного обеззараживания трупов инфицированных животных их следует выдерживать не менее 1 сут в дезинфицирующем растворе, после чего подвергать автоклавированию и сжиганию.
Эпидемиология

Резервуар и источник инфекции — многочисленные виды диких грызунов, зайцевидные, птицы, собаки и др. Бактерии выделены от 82 видов диких, а также от домашних животных (овцы, собаки, парнокопытные). Основная роль в поддержании инфекции в природе принадлежит грызунам (водяная крыса, обыкновенная полёвка, ондатра и др.). Больной человек не опасен для окружающих.
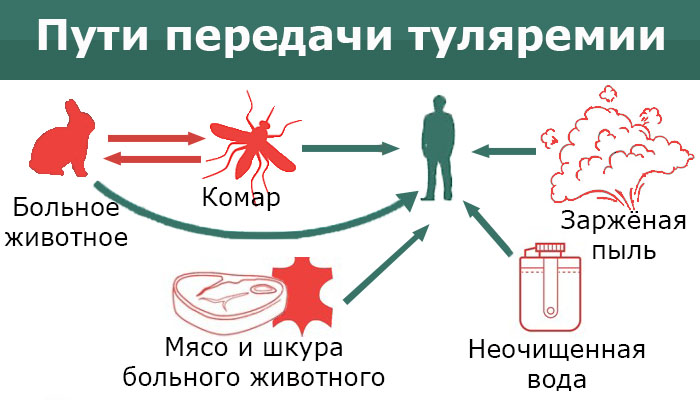
Человек заражается туляремией в результате прямого контакта с животными (снятие шкур, сбор павших грызунов и др.), а также алиментарным путём через инфицированные грызунами пищевые продукты и воду. Часто заражение происходит через кровососущих переносчиков (клещи, комары, блохи, слепни и другие членистоногие). Возможно заражение и респираторным путём (при вдыхании инфицированной пыли от зерна, соломы, овощей).
Естественная восприимчивость людей высокая (практически 100%).
Туляремия — распространённое природно-очаговое заболевание, встречающееся преимущественно в ландшафтах умеренного климатического пояса Северного полушария.
Широкое распространение возбудителя в природе, вовлечение в его циркуляцию большого числа теплокровных животных и членистоногих, обсеменённость различных объектов окружающей среды (воды, пищевых продуктов) определяют и характеристику эпидемического процесса.
Выделяют различные типы очагов (лесной, степной, лугово-полевой, поименно-болотный, в долине рек и др.). Каждому типу очагов соответствуют свои виды животных и кровососущих членистоногих, принимающих участие в передаче возбудителя.
Среди заболевших преобладают взрослые; часто заболеваемость связана с профессией (охотники, рыбаки, сельскохозяйственные рабочие и др.). Мужчины болеют в 2-3 раза чаще, чем женщины.
Антропургические очаги туляремии возникают при миграции заражённых грызунов из мест обитания в населённые пункты, где они контактируют с синантропными грызунами.
Туляремия остаётся болезнью сельской местности, однако в настоящее время отмечают устойчивое нарастание заболеваемости городского населения. Туляремию регистрируют на протяжении всего года, но более 80% случаев приходится на лето и осень. В последние годы заболеваемость спорадическая. В отдельные годы отмечают локальные трансмиссивные, промысловые, сельскохозяйственные, водные вспышки, реже вспышки других типов.
Трансмиссивные вспышки обусловлены передачей возбудителя инфекции кровососущими двукрылыми и возникают в очагах эпизоотии туляремии среди грызунов. Трансмиссивные вспышки обычно начинаются в июле или июне, достигают максимума в августе и прекращаются в сентябре-октябре; подъёму заболеваемости способствуют сенокос и уборочные работы.
Промышленный тип вспышек обычно связан с отловом водяной крысы и ондатры. Промысловые вспышки возникают весной или в начале лета в период половодья, и длительность их зависит от периода заготовки. Заражение происходит при контакте с животными или шкурами; возбудитель проникает через повреждения на коже, в связи с чем чаще возникают подмышечные бубоны, часто без язв в месте внедрения.
Водные вспышки определяет попадание возбудителей в открытые водоёмы. Основным загрязнителем воды являются водяные полёвки, обитающие по берегам. Заболевания обычно возникают летом с подъёмом в июле. Заболевания связаны с полевыми работами и использованием для питья воды из случайных водоёмов, колодцев и др. В 1989-1999 гг. доля изолятов возбудителя туляремии из образцов воды достигла 46% и более, что свидетельствует о важном эпидемиологическом значении водоёмов как длительных резервуаров инфекции.
Сельскохозяйственные вспышки возникают при вдыхании воздушно-пылевого аэрозоля при работе с соломой, сеном, зерном, кормами, контаминированными мочой больных грызунов. Преобладают лёгочная, реже абдоминальная и ангинозно-бубонная формы. Бытовой тип вспышек характеризует заражение в быту (дома, на усадьбе). Заражение также возможно во время подметания пола, переборке и сушке сельскохозяйственных продуктов, раздаче корма домашним животным, употреблении в пищу контаминированных продуктов.
Патогенез (что происходит?) во время туляремии
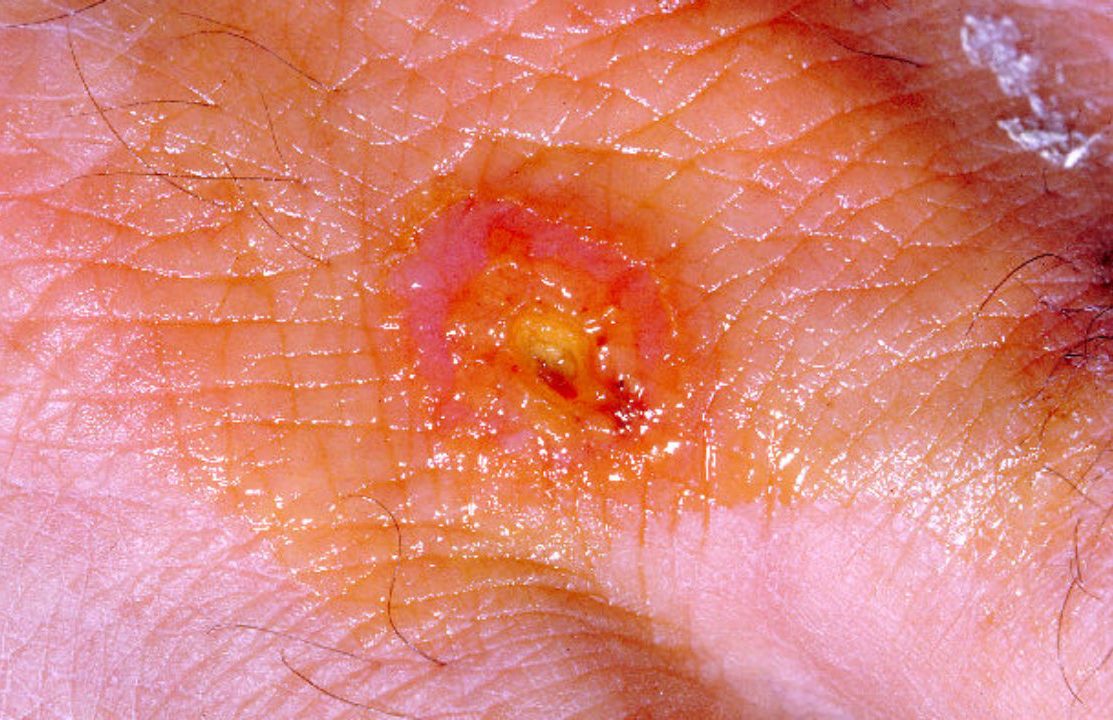
Бактерии проникают в организм человека через кожу (даже неповреждённую), слизистые оболочки глаз, дыхательных путей и желудочно-кишечный тракт. В области входных ворот, локализация которых во многом определяет клиническую форму заболевания, нередко развивается первичный аффект в виде последовательно сменяющих друг друга пятна, папулы, везикулы, пустулы и язвы.
В дальнейшем туляремийные палочки попадают в регионарные лимфатические узлы, где происходят их размножение и развитие воспалительного процесса с формированием так называемого первичного бубона (воспалённого лимфатического узла). При гибели бактерий F. tularensis высвобождается липополисахаридный комплекс (эндотоксин), усиливающий местный воспалительный процесс и при поступлении в кровь вызывающий развитие интоксикации.
Бактериемия при заболевании возникает не всегда. В случае гематогенного диссеминирования развиваются генерализованные формы инфекции с токсико-аллергическими реакциями, появлением вторичных бубонов, поражением различных органов и систем (прежде всего лёгких, печени и селезёнки).
В лимфатических узлах и поражённых внутренних органах образуются специфические гранулёмы с центральными участками некроза, скоплением гранулоцитов, эпителиальных и лимфоидных элементов. Формированию гранулём способствует незавершённость фагоцитоза, обусловленная свойствами возбудителя (наличием факторов, препятствующих внутриклеточному киллингу). Образование гранулём в первичных бубонах зачастую приводит к их нагноению и самопроизвольному вскрытию с последующим длительным заживлением язвы. Вторичные бубоны, как правило, не нагнаиваются. В случае замещения некротизированных участков в лимфатических узлах соединительной тканью нагноение не происходит, бубоны рассасываются или склерозируются.
Симптомы туляремии
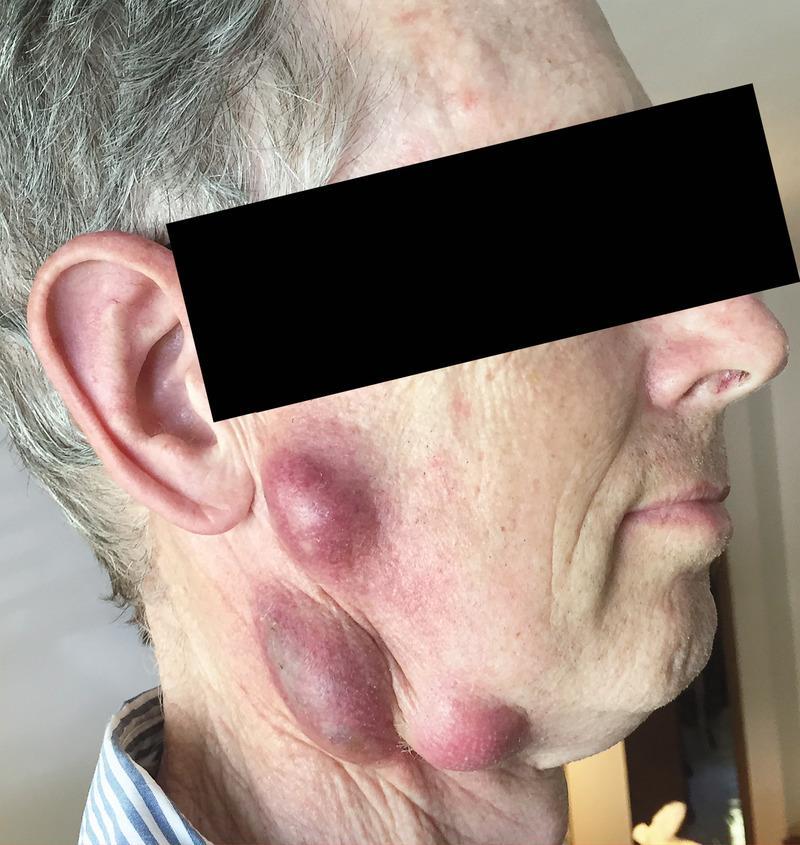
В соответствии с клинической классификацией, выделяют следующие формы туляремии:
- по локализации местного процесса: бубонная, язвенно-бубонная, глазо-бубонная, ангинозно-бубонная, лёгочная, абдоминальная, генерализованная;
- по длительности течения: острая, затяжная, рецидивирующая;
- по степени тяжести: лёгкая, среднетяжёлая, тяжёлая.
Инкубационный период. Длится от 1 до 30 дней, чаще всего он равен 3-7 сут.
Признаки заболевания, общие для всех клинических форм, выражаются в повышении температуры тела до 38-40°С с развитием других симптомов интоксикации:
Лихорадка может быть ремиттирующей (наиболее часто), постоянной, интермиттирующей, волнообразной (в виде двух-трёх волн). Длительность лихорадки различна, от 1 нед до 2-3 мес, чаще всего она продолжается 2-3 нед.
При осмотре больных отмечают гиперемию и пастозность лица, а также слизистой оболочки рта и носоглотки, инъекцию склер, гиперемию конъюнктивы. В ряде случаев появляется экзантема различного характера: эритематозная, макуло-папулёзная, розеолёзная, везикулярная или петехиальная. Пульс урежен (относительная брадикардия), артериальное давление снижено. Через несколько дней от начала заболевания развивается гепатолиенальный синдром (сочетанное увеличение печени (гепатомегалия) и увеличение селезенки (спленомегалия)).
Развитие различных клинических форм заболевания связано с механизмом заражения и входными воротами инфекции, определяющими локализацию местного процесса. После проникновении возбудителя через кожу развивается бубонная форма в виде регионарного по отношению к воротам инфекции лимфаденита (бубона). Возможно изолированное или сочетанное поражение различных групп лимфатических узлов — подмышечных, паховых, бедренных.
Кроме того, при гематогенной диссеминации возбудителей могут формироваться вторичные бубоны. Возникают болезненность, а затем увеличение лимфатических узлов до размеров лесного ореха или мелкого куриного яйца. При этом болевые реакции постепенно уменьшаются и исчезают. Контуры бубона остаются отчётливыми, явления периаденита незначительны. В динамике заболевания бубоны медленно (иногда в течение нескольких месяцев) рассасываются, нагнаиваются с образованием свища и выделением сливкообразного гноя или склерозируются.
Формы заболевания
В зависимости от способа заражения и последующих симптомов заболевания, существуют различные клинические формы туляремии.
Осложнения
Осложнения в большинстве случаев развиваются при генерализованной форме. Наиболее часты вторичные туляремийные пневмонии. Возможен инфекционно-токсический шок. В редких случаях наблюдают менингит и менингоэнцефалит, миокардит, полиартрит и пр. осложнения.
Диагностика
У врача возникает подозрение на туляремию у пациентов, у которых внезапно возникает жар, опухают лимфатические узлы и появляются характерные язвы после контакта с клещами, оленьими мухами или даже малейшего контакта с дикими млекопитающими (особенно кроликами).
Врач берет на анализ образец инфицированного материала, например, кровь, жидкости из лимфатических узлов, гной из язв или мокроту. Они направляются в лабораторию для бактериологического исследования (посев на флору) и идентификации возбудителя, если таковой присутствует. Также выполняется анализ крови на антитела к бактериям.
Врачи могут использовать метод полимеразной цепной реакции(ПЦР) для увеличения количества ДНК бактерии для их скорейшего распознавания.
Лечение туляремии
Больных туляремией не требуется изолировать.
Обычно лечение туляремии включает внутримышечные инъекции стрептомицина в течение 7–10 дней. Альтернативными вариантами антибиотиков могут быть:
- гентамицин;
- хлорамфеникол;
- ципрофлоксацин;
- доксициклин.
В редких случаях большие абсцессы могут требовать хирургического дренирования.
Прикладывание теплого компресса к воспаленному глазу, ношение темных очков и применение рецептурных глазных капель может помочь справиться с симптомами.
Сильные головные боли обычно купируют болеутоляющими средствами.
Прогноз
При надлежащем лечении выздоравливают практически все заболевшие. При отсутствии лечения показатели смертности варьируются от 6% у людей с язвенно-железистой туляремией до 33% у заболевших тифоидной, легочной или септической формами. Смерть обычно наступает из-за тяжелой инфекции, пневмонии, менингита или перитонита.
Рецидивы случаются редко, но все же случаются в случае ненадлежащего лечения. Люди, болевшие туляремией, обладают иммунитетом против повторного заражения.
Профилактика туляремии
Эпизоотолого-эпидемиологический надзор.
Включает постоянное отслеживание заболеваемости людей и животных в природных очагах туляремии, циркуляции возбудителя среди животных и кровососущих членистоногих, контроль за состоянием иммунитета у людей. Его результаты составляют основу для планирования и осуществления комплекса профилактических и противоэпидемических мероприятий.
Эпидемиологический надзор предусматривает эпизоотологическое и эпидемиологическое обследование природных очагов туляремии, обобщение и анализ полученных при этом данных, обусловливающих эпидемические проявления в природных очагах туляремии в виде спорадической, групповой и вспышечной заболеваемости людей.
Профилактические мероприятия.
Основу профилактики туляремии составляют мероприятия по обезвреживанию источников возбудителя инфекции, нейтрализации факторов передачи и переносчиков возбудителя, а также вакцинация угрожаемых контингентов населения. Устранение условий заражения людей (общие санитарные и гигиенические мероприятия, включая санитарно-просветительную работу) имеет свои особенности при различных типах заболеваемости.
При трансмиссивных заражениях через кровососущих применяют репелленты, защитную одежду, ограничивают доступ непривитого населения на неблагополучные территории.
Большое значение имеет борьба с грызунами и членистоногими (дератизационные и дезинсекционные мероприятия).
Для профилактики алиментарного заражения следует избегать купания в открытых водоёмах, а для хозяйственно-питьевых целей еледует применять только кипячёную воду. На охоте необходимо дезинфицировать руки после снятия шкурок и потрошения зайцев, ондатр, кротов и водяных крыс.
Вакцинацию проводят в плановом порядке (среди населения, проживающего в природных очагах туляремии, и контингентов, подвергающихся риску заражения) и по эпидемиологическим показаниям (внеплановая) при ухудшении эпидемиологической и эпизоотологической ситуации и возникновении угрозы заражения определённых групп населения. Для иммунопрофилактики применяют живую аттенуированную вакцину. Вакцинация обеспечивает формирование стойкого и длительного иммунитета у привитых (5-7 лет и более). Ревакцинацию проводят через 5 лет контингентам, подлежащим плановой вакцинации.
Мероприятия в эпидемическом очаге.
Каждый случай заболевания человека туляремией требует подробного эпизо-отолого-эпидемиологического обследования очага с выяснением пути заражения. Вопрос о госпитализации больного туляремией, сроках выписки из стационара решает лечащий врач сугубо индивидуально. Больных с абдоминальной, лёгочной, глазо-бубонной и ангинозно-бубонной, а также средней тяжести или тяжело протекающие случаи язвенно-бубонной и бубонной форм необходимо госпитализировать по клиническим показаниям.
Больных выписывают из стационара после клинического выздоровления. Длительно не рассасывающиеся и склерозированные бубоны не являются противопоказанием для выписки. Диспансерное наблюдение за переболевшим осуществляют в течение 6-12 мес при наличии остаточных явлений. Разобщение других лиц в очаге не проводят.
В качестве меры экстренной профилактики можно провести антибиотикопрофилактику назначением рифампицина по 0,3 г 2 раза в сутки, доксициклина по 0,2 г 1 раз в сутки, тетрациклина по 0,5 г 3 раза в сутки. В жилище больного проводят дезинфекцию. Обеззараживанию подлежат только вещи, загрязнённые выделениями больных.
Ежегодно люди почти по всему миру начинают чесаться от противных укусов комаров. Это кажется просто неприятным событием и только, однако комары могут представлять опасность для жизни и здоровья не только людей, но и животных. Кровососущие насекомые являются переносчиками множества заболеваний, их называют трансмиссивными или арбовирусными. Комары активизируются, как только температура окружающей среды ночью устанавливается на +10° С.
Что такое туляремия?
Туляремийная палочка довольно живучая, она выживает при температуре +4 °С до месяца, на соломе или в зерне при 0 °С - до полугода, при температуре +20-30 °С - до 20 дней, а в шкурах умерших заражённых животных при +8-12 °С - до месяца. При воздействии высоких температурах и дезинфицирующих средств этот микроорганизм быстро погибает.
Источником и резервуаром инфекции являются грызуны, птицы, некоторые млекопитающие (зайцы, собаки, овцы и др.) Самый распространённый метод передачи этого заболевания - трансмиссивный, то есть, при укусе кровососущих насекомых (например, комаров). Больной человек не заразен. Вероятность заражения туляремией вне очага этой инфекции крайне мала, однако это возможно при контакте с продуктами и сырьём из эпидемически неблагополучных областей. Люди крайне восприимчивы к туляремии, заболевание развивается почти у всех инфицированных.
Туляремия в России
Возбудитель туляремии встречается практически по всему миру. Впервые он был найден в 1910 году в Калифорнии, далее туляремия была описана и во многих других странах. В России Francisella tularensis была впервые описана в 1926 году около Астрахани. Сейчас туляремия встречается практически по всей нашей стране, чаще в Северном, Центральном и Западно-Сибирском регионе, а также в Ростовской, Смоленской и Оренбургской областях, Республике Башкортостан и в Москве.
До 2000 года ежегодно регистрировалось 100-400 случаев этого заболевания в год. С 2000 по 2003 заболеваемость снизилась до 40-60 случаев в год, а затем снова начала повышаться, вплоть до того, что в 2013 году в Ханты-Мансийске было зафиксировано 800 случаев за год! Вспышки чаще случаются из-за массового размножения мышей. В настоящие дни ситуация с туляремией несколько лучше, благодаря вакцинации в эпидемически неблагоприятных районах. Заболеваемость сейчас не выше 400 случаев в год.
В группе риска заражения находятся жители вышеназванных регионов, а также:
- пастухи
- рыболовы и охотники
- персонал служб отлова и содержания бездомных животных
- сотрудники мясокомбинатов и животноводческих хозяйств
- люди, занимающиеся расчисткой и благоустройством леса
- специалисты по заготовке, хранению и переработке сельскохозяйственной продукции
На предприятиях, где существуют такие работники, а также во многих районах, где случаются вспышки туляремии, проводится массовая вакцинация от туляремии. Если вы живёте в вышеназванных областях, не следует упускать этот момент и обязательно получать свою прививку.
Симптомы туляремии
Форма болезни и, соответственно, течение различается от пути заражения, однако для всех форм есть и общие симптомы:
- Инкубационный период от несколько часов до месяца, чаще всего, 3-7 дней
- Острое начало - температура резко поднимается до 35,5-40 °С
- Лихорадка сохраняется длительно, до месяца, она может быть постоянной или попеременно повышаться и понижаться, на пике жара наблюдается эйфория и повышение активности
- Головная боль, боль в мышцах ног и спины
- Потеря аппетита
- Покраснение лица, глаз, конъюнктивы и других слизистых оболочек
- Сыпь различного типа
- Пониженное сердцебиение и артериальное давление
- Через несколько дней болезни увеличивается печень и селезёнка
- В тяжёлых случаях - рвота, носовые кровотечения
Остальные симптомы отличаются в зависимости от формы болезни. В зависимости от пути заражения развиваются следующие формы: язвенно-бубонная, бубонная, глазобубонная, ангинозно-бубонная, абдоминальная, лёгочная и генерализованная.
Путь заражения: трансмиссивный (при укусе кровососущего насекомого, в том числе комара).
Симптомы:
- Язва на месте укуса (небольшой глубины, с тёмной корочкой на дне)
- Набухшие лимфатические узлы (бубоны), ближайшие к месту укуса, набухают через 2-3 дня после начала болезни
- Бубоны могут быть в диаметра от 3 до 10 см
- У половины инфицированных бубоны рассасываются без следа, но медленно, до нескольких месяцев
- У другой половины пациентов через пару недель бубоны могут нагнаиваться и прорываться, образуя свищи, которые заживают очень медленно, оставляя после себя рубцы
Путь заражения: укус животного, контакт с заражённым животным
Симптомы такие же, как у язвенно-бубонной формы, за исключением язвы в месте укуса, такой язвы не образуется.
Путь заражения: попадание возбудителя на конъюнктиву с пылью, грязными руками, насекомыми
Симптомы:
- Покраснение, отек и болезненность глаза
- Ощущение песка в глазах
- Набухание
- Эрозии и язвочки с гнойным отделяемым на конъюнктиве
- Набухшие ближайшие лимфоузлы, которые либо рассасываются баз следа через пару месяцев, либо нагнаиваются с образованием свища и рубца
- Очень тяжёлое и длительное течение вплоть до потери зрения
Путь заражения: При употреблении плохо обработанного заражённого мяса и воды
Симптомы:
- Боль в горле
- Трудности с глотанием
- Покраснение и отёчность миндалин (обычно одной)
- Увеличенные миндалины с серым некротическим налётом
- С прогрессированием заболевания миндалины некротизируются, образуются плохо заживающие язвы и рубцы
- Набухание и воспаление околоушных, шейных и подчелюстных лимфоузлов со стороны поражённой миндалины
- Воспалённые лимфатические узлы (бубоны) либо рассасываются без следа в течение длительного времени, либо нагнаиваются с образованием свища и впоследствие рубца
Путь заражения: При употреблении плохо обработанного заражённого мяса и воды и дальнейшем заражении лимфатических сосудов брыжейки кишечника
Симптомы:
- Сильные боли в животе
- Тошнота, иногда рвота
- Анорексия
- Изредка диарея
- При ощупывании болезненность в области пупка
- Увеличение печени и селезёнки
Путь заражения: При вдыхании пыли, содержащей возбудителя туляремии
Симптомы:
При бронхитическом течении:
- Сухой кашель
- Умеренная боль за грудиной
- Общая интоксикация
- Лёгкое течении, выздоровление наступает через 10-12 дней
При пневмоническом течении:
- Длительное, изнуряющее начало заболевания
- Признаки пневмонии
- Продуктивный кашель со слизисто-гнойной, реже кровянистой мокротой
- Течение длительное и тяжёлое, до 2 месяцев и более
- Одышка
- Боль во всей грудной клетке
- Может осложняться абсцессами, плевритом, бронхоэктазами
Путь заражения: При любом пути заражения может развиться такая форм, обычно у людей с ослабленным иммунитетом
Симптомы:
- Длительно сохраняющаяся неправильная лихорадка
- Выраженная интоксикация
- Сильные мышечные боли
- Нарастающая слабость
- Головная боль
- Головокружение
- Бред и галлюцинации
- Спутанность сознания
- Частые осложнения в виде вторичной пневмонии, инфекционно-токсического шока, менингита и артритов
Туляремия - особо опасное заболевание, с тяжёлым течением и трудностями в лечении, поэтому важно проводить профилактику.
Диагностика и лечение туляремии
У некоторых форм туляремии довольно специфические симптомы, но они могут проявиться не сразу или проявиться необычно. Если вы живёте в районе, где случаются вспышки этого заболевания или работаете на предприятии с риском заражения, или просто путешествовали в страну или область, где была эпидемия туляремии, и у вас резко появился сильный жар, следует срочно обратиться к врачу.
В больнице диагноз туляремия ставится на основании:
- Осмотра (увеличенные лимфоузлы, покраснение лицо и глаз, сыпь, увеличение печени и селезёнки и так далее)
- Опроса (недавнее пребывание в эпидемически неблагоприятном районе, жалобы на слабость, тошноту, рвоту, резкий сильный жар, болезненность в области лимфоузлов и т.д.)
- Результатов лабораторных исследований
Самым точным подтверждением диагноза "туляремия" являются лабораторные исследования. Для диагностики могут провести кожную аллергологическую пробу. Это высокоспецифический метод ранней диагностики болезни. Другой вариант - воспользоваться серологическими методами (поиск антигенов в сыворотке или антигенов на поверхности эритроцитов, очень точный метод диагностики). И третий вариант - бактериологические или биологические методы. Последние представляют собой выделение чистых культур бактерий из крови или мокроты (на поздних стадиях болезни) или заражение лабораторных свинок, а затем посев их крови на специальные среды для опять же выделения бактерий.
Туляремия - это бактериальная инфекция, поэтому основной метод лечения - это использование антибиотиков. Чаще всего назначают антибиотики из группы аминогликозидов и антибиотики тетрациклинового ряда. Помимо этого специфического лечения, также назначают препараты для детоксикации организма и симптоматические средства, например, капельницы для восстановления объёма циркулирующей крови и регуляции давления. Также иногда производится хирургическое вскрытие и удаление нагноившихся бубонов, если они не вскрываются самопроизвольно.
Профилактика туляремии
Основными методами профилактики являются:
- Вакцинация каждого человека с 7-летнего возраста, проживающих в эпидемически неблагоприятных районах. Прививки также делают работникам сфер, где есть опасность заразиться туляремией (например, охотники, рыболовы, полеводы, мелиораторы, лица, направляемые на временную работу — геологи, строители и так далее). Вакцина является живой, иммунитет вырабатывается через 20-30 дней и длиться на протяжении 5 лет.
- Также в населённых пунктах проводятся дератизационные мероприятия, так как именно грызуны являются основными резервуарами туляремии. Если вы проживаете В сельской местности, где случаются вспышки туляремии, следует также озаботиться защитой от грызунов. А также продукты и воду лучше хранить там, где грызуны туда не доберутся, а также не употреблять пищу, в том числе грибы, со следами жизнедеятельности грызунов. Для питья, мытья овощей и фруктов, приготовления пищи следует использовать только кипяченую воду.
- Для того, чтобы избежать заражения при вдыхании заражённой пыли, работы, сопровождающиеся пылеобразованием, нужно проводить с использованием средств личной защиты (ватно-марлевая повязка или респиратор, перчатки).
- Даже если защититься от поражённых животных и не употреблять заражённую пищу и воду, это может вас не спасти, так как туляремию могут переносить кровососущие насекомые (комары, клещи и т.д.), соответственно, в профилактике туляремии большую роль играет защита от этих насекомых.
Для того, чтобы ваш двор стал менее привлекательным для комаров, можно воспользоваться естественными методами:
- Осмотрите свой двор и уберите всё, на чём может скапливаться вода, ведь такие объекты легко могут стать источником сотен комаров. Этим насекомым нужно минимальное количество воды для откладывания яиц, достаточно крышки от пластиковой бутылки, так что будьте внимательны.
- Прочищайте водостоки и дренажные системы, чтобы в них не собиралась вода.
- Выравнивайте углубления на участке, в которых может скопиться дождевая вода чтобы во дворе не было луж, пригодных для размножения комаров.
- Уберите полые брёвна пни, в них собирается довольно много воды, а также они являются ещё и отличным местом для зимовки комаров.
- Следите за целостностью москитных сеток на окнах, чтобы кровососущие насекомых не могли попасть в дом
- Установите жёлтые лампы, отпугивающие насекомых, может, они и не очень эффективны, но в этой борьбе все средства хороши
- Установите жёлтые лампы, отпугивающие насекомых, может, они и не очень эффективны, но в этой борьбе все средства хороши
Помимо этого, следует использовать репелленты (ДЭТА, свечи с цитронеллой и т.д.), но самое эффективное средство от комаров - хорошая ловушка для кровососущих насекомых. Ловушки от компании Mosquito Magnet не отпугивают комаров, а планомерно уничтожают самок этих насекомых. Если ваш двор окружён достаточно высоким непроницаемым забором, такая ловушка значительно уменьшит популяцию комаров на вашем участке и вы сможете наслаждаться безопасным отдыхом на улице. В нашем каталоге вы найдёте несколько ловушек Mosquito Magnet на выбор, чтобы вы могли подобрать лучший для себя вариант. А вот тут вы можете узнать, как они работают.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Читайте также:


