История болезни газовая гангрена конечностей
I . Паспортные данные .
1. Ф.И.О.
2. Возраст 54 года / 24.05.43 г. /
3. Пол женский
4. Профессия пенсионер , инвалид II группы
5. Домашний адрес г. Краснодар , Карасунский округ , ул. Новороссийская 178 , кв. 10
6. Время поступления в клинику 6.02.98 г. 10 30
7. Диагноз при поступлении Сахарный диабет . Начинающаяся гангрена левой стопы .
8. Клинический диагноз
II . Жалобы при поступлении .
Больная жалуется на резкие , постоянные боли в левой стопе ; отёк последней после ходьбы ; отёк , гиперемию , парестезию в области II , III , IV пальца левой стопы ; слабость .
III .Анамнез данного заболевания .
Считает себя больной в течении последних 7 месяцев , когда на подошвенной поверхности левой стопы между III и IV пальцами срезала мозоль , в результате чего появилась трещина размером 0.5-1.0 см . Лечилась самостоятельно безрезультатно . Дефект увеличивался . Последние 7 суток появились вышеуказанные жалобы , что и привело к обращению в БСМП за мед. помощью .
IV . Анамнез жизни .
Родилась в срок . Врождённой патологии не имеет . Росла и развивалась в соответствии с полом и возрастом . Из детских инфекций перенесла ветряную оспу , часто болела ОРЗ .
Наследственный анамнез не отягощён .
Травм и операций не было . Гемотрансфузии отрицает .
В настоящий момент у больной менопауза . Menses с 14 лет , цикл регулярный . Беременности три , двое родов . Роды в срок , без особенностей .
Вредных привычек не имеет .
Туберкулёз , ЗППП , вирусный гепатит , опухоли , малярию у себя и родственников отрицает .
В контакте с инфекционными больными не была .
Аллергические реакции не отмечает .
Социальный анамнез благополучный : живёт с семьёй .
Страдает сахарным диабетом около 10 лет . Принимает инсулин внутримышечно .
V . Данные объективного исследования .
Общие данные .
Состояние больной удовлетворительное . Положение активное . Сознание ясное . Температура тела 36,7 o С . Телосложение правильное , повышенного питания . Рост 165 см , вес 70 кг . Кожные покровы и видимые слизистые чистые , обычной окраски , влажные . Кровоизлияния , сыпи и рубцы на коже и слизистых оболочках отсутствуют . Подкожно-жировая клетчатка хорошо выражена .
Осмотру и пальпации доступны сонные , подключичные, лучевые , височные , бедренные , тыльная артерия стопы . Стенки артерий эластичны. Пульс ритмичный , среднего наполнения , 84 удара в минуту , АД — 160/90 мм.рт.ст.
Из поверхностных вен осмотру и пальпации доступны большая подкожная вена ноги и медиальная подкожная вена руки . Вены безболезнены , с окружающими тканями не спаяны , без уплотнений . Варикозного расширения вен нет .
Лимфатические узлы не видны и не пальпируются .
Мускулатура развита средне . Атрофии мышц при осмотре не обнаружено .
Деформаций , асимметричности , болезненности при пальпации лицевого , мозгового черепа нет .
Форма грудной клетки коническая . Деформаций , переломов нет .
Патологических искривлений позвоночника , деформации костей таза нет .
Суставы безболезненны при активных и пассивных движениях, конфигурация их не изменена .
Органы дыхания .
Дыхание через нос не затруднено . Тип дыхания смешанный . ЧДД 22 в минуту . Форма грудной клетки нормостеническая , деформаций нет , при пальпации безболезненна , правая и левая половины равномерно участвуют в акте дыхания . Перкуторно — ясный легочной звук . Аускультативно выслушивается везикулярное дыхание , хрипов нет .
Высота стояния верхушек :
— спереди , с обеих сторон : на 3 см выше ключицы
— сзади : на уровне IIV шейного позвонка
Ширина полей Кренинга — 4 см .
Нижние границы лёгких :
| Линии | Справа | Слева |
| Парастенальная | V межреберье | V межреберье |
| Срединно-ключичная | VI ребро | VI ребро |
| Передняя подмышечная | VII ребро | VII ребро |
| Средняя подмышечная | VIII ребро | VIII ребро |
| Задняя подмышечная | IX ребро | IX ребро |
| Лопаточная | X ребро | X ребро |
| Околопозвоночная | Остистый отросток XI грудного позвонка | |
Сердечно-сосудистая система .
Видимых выпячиваний и пульсации в области сердца нет .
Пальпаторно . Верхушечный толчок располагается в V межреберье на 1,5 см кнутри от срединно-ключичной линии . Сердечный толчок не определяется . Эпигастральной пульсации нет .
Перкуторно . Границы относительной и абсолютной сердечной тупости не изменены.
| Граница | Относительная тупость | Абсолютная тупость | |
| Правая | На 1 см кнаружи от правогокрая грудины | Левый край грудины | |
| Верхняя | Верхний край III ребра | Хрящ IV ребра | |
| Левая | На 1 см кнутри от срединно-ключичной линии | ||
Ширина сосудистого пучка — 6 см .
Поперечник сердца — 11 см .
Конфигурация сердца не изменена .
Аускультативно . Тоны сердца громкие , ритмичные . Частота сердечных сокращений 84 ударов в минуту , патологические шумы не выслушиваются .
Пульс ритмичный , среднего наполнения и напряжения . АД — 160/90 мм.рт.ст.
Пищеварительная система .
ЖКТ
Осмотр . Язык влажный , чистый . Слизистая оболочка внутренних поверхностей губ , щёк , нёба , зев нормальной окраски . Миндалины не изменены . Запах изо рта обычный .
Форма живота обычная . Живот симметричен , не вздут . Видимая перистальтика и антиперистальтика желудка и кишечника отсутствует . Грыжевых выпячиваний нет . Равномерно участвует в акте дыхания . Венозные коллатерали отсутствуют .
При методической , топографической , глубокой , скользящей пальпации по Образцову — Стражеско :
Инфильтратов , опухолей нет .
Перкуссия . Над брюшной полостью определяется тимпанический перкуторный звук , более высокий над кишечником и более низкий над желудком .
Аускультация . Выслушивается нормальная перистальтика кишечника .
. Печень , селезёнка
Печень пальпируется у края рёберной дуги : край острый , поверхность гладкая , безболезненна . Размеры печени по Курлову 9см-8см-7см .
Желчный пузырь не пальпируется .
Селезёнка не пальпируется . Перкуторно : длинник — 7 см , поперечник — 5 см .
Мочеполовые органы .
При осмотре поясничной области покраснения , припухлости , болезненности не выявленно . Напряжения поясничных мышц нет . Симптом покалачивания отрицателен с обеих сторон . Почки , мочевой пузырь не пальпируются . Дизурических расстройств нет .
Эндокринная система .
Первичные и вторичные половые признаки соответствуют полу и возрасту . Нарушения роста нет . Части тела пропорциональны . Щитовидная железа не видна и не пальпируется .
Первичной патологии со стороны нервной системы и органов чувств не выявленно .
Место болезни .
VI . Предварительный диагноз и его обоснование .
На основании жалоб — на резкие , постоянные боли в левой стопе ; отёк последней после ходьбы ; отёк , гиперемию , парестезию в области II , III , IV пальца левой стопы ; слабость ; анамнеза данного заболевания — заболела 7 месяцев назад , когда на подошвенной поверхности левой стопы между III и IV пальцами срезала мозоль , в результате чего появилась трещина размером 0.5-1.0 см . Самостоятельное лечение не дало результатов . Дефект увеличивался . Последние 7 суток появились вышеуказанные жалобы ; анамнеза жизни — болеет сахарным диабетом около 10 лет ; выделенного синдрома ( синдром ишемии конечности ) можно поставить диагноз : Диабетическая ангиопатия . Трофический дефект подошвенной поверхности левой стопы . Начинающаяся гангрена III и IV пальцев левой стопы .
VII . План обследования и его обоснование .
1. Лабораторно-клинические исследования :
- общий анализ крови
- общий анализ мочи
- кровь на МОР
- исследование крови на резус-принадлежность
- сахар крови ежедневно в 6 00 и 20 00
- исследование свёртывающей системы крови
- биохимический анализ крови
- электролиты
- билирубин
- АСТ , АЛТ
2. Рентгенологические исследования
рентгенография левой стопы на предмет костной патологии
3. Функционально-инструментальные методы :
4. Консультации специалистов : терапевта , эндокринолога , невропатолога
Полную версию истории болезни по хирургии вы можете скачать здесь.
Само понятие "гангрена" означает любой вид полного отмирания (некроза) тканей. Такое состояние возникает при многих болезнях: атеросклероз, сахарный диабет и др., при которых происходит прекращение кровоснабжения конечности или органа. Газовая гангрена - это частный вид гангрены инфекционной природы.
Заболевание характеризуется быстро развивающимся и прогрессирующим некрозом тканей, сопровождающимся образованием отёка, газов, тяжёлой интоксикации.
Причины возникновения и механизмы развития болезни. Анаэробная инфекция вызывается проникновением в организм спорообразующих анаэробных (живущих и размножающихся в безвоздушном пространстве) микробов - клостридий (Cl. Perfringens, Cl.oedtmatiens, Vibrion Septicum, Cl. Histolyticum). Для клостридий характерна способность выделять сложные экзотоксины (яды), вызывающие отмирание соединительной ткани и мышц, а также разрушение крови, тромбоз (закупорку) сосудов, поражение печени, почек, сердечной мышцы. Всем клостридиям свойственны газообразование и появление отёка. Однако, Cl. Perfringens относится к преимущественно газообразующим микробам. Для Cl. Oedematiens характерна способность вызывать большой отёк; этим же свойством обладает Cl. Septicum. Данные микроорганизмы, как и возбудители столбняка, широко распространены во внешней среде, в основном - в почве, где они существуют в виде спор. Возбудители проникают в организм человека через повреждения покровных тканей - раны, ссадины, царапины. Поэтому данный вид патологии относится к раневой инфекции. Она может быть первичной как осложнение инфицированных ран и может развиваться в гнойной ране как вторичная. Вторичная анаэробная инфекция довольно частое осложнение огнестрельных ран.
К развитию анаэробной инфекции в ране предрасполагают: ранения нижних конечностей с обширным размозжением и ушибом тканей и загрязнением раны землёй, обрывками одежды; расстройства кровообращения, обусловленные ранением, наложением жгута, перевязкой крупных сосудов. Кроме того, развитию клостридиальной анаэробной инфекции способствуют факторы, снижающие общую сопротивляемость организма: шок, анемия, голодание, переохлаждение, недостаточная транспортная иммобилизация повреждённой конечности. Образующиеся при быстром размножении микроорганизмов в ране токсины оказывают повреждающее действие на окружающие ткани, что способствует быстрому распространению некроза. В зависимости от возбудителя в ране преобладают или токсический отёк, или газообразование, которые усугубляют нарушение кровообращения повреждённого органа. Сдавление сосудов отёком, газами, а также некротические изменения тканей приводят к гангрене конечности. Быстрое всасывание бактериальных токсинов и продуктов распада тканей приводит к тяжёлому общему отравлению организма.
Клиническое течение и диагностика. Инкубационный (скрытый) период анаэробной клостридиальной инфекции длится от нескольких часов до 2-3 недель, в среднем - 1-7 дней. Чем короче инкубационный период, тем тяжелее течение и неблагоприятнее прогноз. Начало заболевания бурное. Больные жалуются на ощущение распирания и сдавления в области поражения, боль вдоль конечности. Ранними симптомами анаэробной инфекции могут быть необычное поведение больного - беспокойство, возбуждение или, наоборот - краяняя заторможенность. Кожные покровы бледные с желтушным оттенком. Температура тела повышена, пульс учащён, артериальное давлениепонижено.
Поражённая конечность бледная, отёчная. Ранними признаками появления отёков являются следы вдавления повязки, "врезывание" швов, чётко выраженные углубления у корня волос. При этом надавливание пальцем на кожу в зоне поражения не оставляет следов.
При осмотре раны отмечается выбухание мышц, которые могут быть восковидными, а затем приобретают вид "варёного мяса". Раневая поверхность покрыта серо-грязным отделяемым, гноя мало, цвет его различный - от светло-жёлтого до грязно-бурого. Из раны исходит гнилостный запах. При надавливании на края раны выделяются пузырьки газа.
Газообразование является частым, но не постоянным компонентом клостридиального поражения. Выявлению газообразования способствует симптом крепитации, когда при надавливании на кожу можно получить ощущения похожие на хруст снега под пальцами. Газ распространяется быстро и уже через несколько часов от появления первых признаков заболевания можно отметить симптом крепитации в участках тела, расположенных далеко от раневой зоны. Образование газа, как правило, начинается в глубоких слоях тканей, и его трудно определить в начале заболевания, как и отёк. В
Диагностика поражения клостридиальной раневой инфекцией, помимо визуальной оценки состояния тканей в ране, определения отёка и крепитации, рентгенографии должна дополняться микроскопическим исследованием гноя. Бактериоскопия мазков-отпечатков раны, позволяет обнаружить крупные синего цвета палочки, что может послужить ориентировочным диагностическим признаком при соответствующей клинической симптоматике. Бактериологическое исследование не имеет значения в срочной диагностике заболевания, но его результаты могут быть использованы для коррекции специфической терапии.
Лечение должно начинаться как можно раньше. Больные подлежат изоляции, т.к. они заразны. Установление диагноза анаэробной клостридиальной инфекции является показанием к экстренной операции: широкое рассечение раны, рассечение фасциальных футляров, удаление некротизированных тканей (особенно мышц). В тяжёлых случаях при необратимости местных процессов прибегают к ампутации конечности без наложения швов.
Специфическое лечение заключается во введении противогангренозной сыворотки, которая представляет собой смесь сывороток против 3 основных возбудителей При установлении возбудителя анаэробной инфекции вводят соответствующую одноимённую сыворотку. Другими компонентами комплексного лечения газовой гангрены являются борьба с отравлением организа ядами микробов и распадающихся тканей, антибактериальная терапия. Большое значение имеет оксибаротерапия (лечение в барокамере в условиях повышенного давления кислорода). Она позволяет снизить количество возбудителей, препятствует образование устойчивых форм микробов.
Первая помощь. Если человек, перенесший ранение вдруг начинает вести себя необычно, жалуется на распирающие боли в области раны или внезапно потерял сознание, то его немедленно надо везти в больницу. Вы ему ничем не поможете, а промедление смерти подобно.
Неклостридиальная анаэробная инфекция
Неклостридиальная анаэробная инфекция вызывается анаэробами, не образующими спор, чаще всего анаэробными стрептококками. Процесс развивается в виде анаэробного стрептококкового миозита (массивного поражения мышц) или в виде анаэробного стрептококкового целлюлита (воспаления клетчатки). Начало невыраженное, затем появляются боль в ране, отек и гиперемия, выделяется серозный или серозно-геморрагический экссудат. Отсутствие гноя и четких местных признаков дает возможность заболеванию перейти в необратимую стадию. Даже при расскрытии раны можно не увидеть некроза мышц, будет иметь место незначительное серозно-геморрагическое отделяемое, мышцы слегка тусклые, сокращаются, что нередко приводит к диагностическим ошибкам. Неклостридиальная инфекция сопровождается выраженной токсемией, быстро приводит к бактериально-токсическому шоку с частым летальным исходом.
Неклостридиальная анаэробная инфекция может быть вызвана бактериоидами: Bacteroides fragilis, Bacteroides melanogenicus, а также фузобактериями (Fusobacterium).
Из анаэробных процессов, имеющих место в хирургической клинике, необходимо отметить особые их формы:
эпифасциальная ползучая флегмона передней брюшной стенки, развивается как осложнение после операций (чаще после аппендэктомии при гангренозно-перфоративном аппендиците).
гангрена Фурнье – анаэробная инфекция мошонки, распространяющаяся на промежность, брюшную стенку, сопровождающаяся некрозом кожи.
анаэробные абсцессы внутренних органов (легких, печени, брюшной полости).

История болезни: гангрена - Разное
Гангрена представляет собой местную гибель тканей живого организма. Это явление характеризуется окрашиванием отмерших тканей в темный или черный цвет. Итак, история болезни: гангрена – тема разговора на сегодня.
Развивается гангрена либо прямо, либо через специальные анатомические каналы. Причина потемнения цвета пораженного гангреной места – образование сульфида железа из гемоглобина при вступлении в контакт с сероводородом воздуха. Причиной развития гангрены является прекращение поступления кислорода к органам и тканям организма. Она может развиваться на отдаленных от сердца участках (пальцы конечностей), либо прямо в сердце или легком (при инфарктах или нарушениях кровообращения). Гангрену вызывают анаэробные бактерии, кишечные палочки, стрептококки, аэробактерии, актерии рода Proteus. Гангрена также может развиваться и без воздействия микробов (асептическая).
Виды и причины гангрены.
История болезни предполагает несколько видов гангрены: влажная или сухая, инфекционная, аллергическая или токсическая, госпитальная или молниеносная, а также газовая.
Основными причинами гангрены являются:
Механическое или химическое воздействие. Сюда включаются травмы, раздавливающие ткани и сосуды, а также воздействие щелочей и кислот на организм.
Физическое воздействие. Сюда относятся обморожения и ожоги.
Прекращение кровообращения. Бывает вызвано поражением кровеносных сосудов, общей закупоркой артериальных стволов, локальными сужениями сосудов (атеросклероз).
Во всех случаях при этом следует отметить, что главная причина распространения гангрены – несвоевременно предпринятые меры по восстановлению кровообращения и более тщательному дезинфицированию раны.
Сухая гангрена.
Возникает при резком прекращении поступления крови в ткани. Они при этом быстро высыхают еще до того, как в них проникнут бактерии, вызывающие гниение. Ткани при сухой гангрене становятся сморщенными, они уплотняются, уменьшаясь в объеме. Связано это со свертыванием белков и распадом клеток крови. Цвет участка, пораженного сухой гангреной, обычно черный или темно-бурый.
При прекращении к участку притока крови наблюдается сильная боль, побледнение кожи, затем ее посинение и охлаждение. Пульс и чувствительность в пораженном участке исчезают, но глубоко в тканях они остаются, что и вызывает боль.
Сухая гангрена обычно распространяется от периферии к центру.
В случае попадания в рану гнилостной инфекции, сухая гангрена переходит во влажную. Пораженный сухой гангреной участок через несколько месяцев сам отторгается, а на его месте постепенно образуется рубец.
Влажная гангрена.
При влажной гангрене ткани не успевают высохнуть и под воздействием микроорганизмов поддаются гнилостному изменению. При влажной гангрене в результате гниения в организм попадают токсины. Разложившиеся ткани – прекрасная питательная среда для бактерий, а это лишь усиливает распространение гангрены.
При влажной гангрене наблюдается повышение температуры, на пораженном месте начинают образовываться пузыри, наполненные бурой жидкостью. Наблюдается неприятный запах. При обычном течении влажной гангрены она со временем может перейти в сухую.
Газовая гангрена.
Развивается в тканях при отсутствии доступа к ним кислорода. Ее вызывают бактерии рода клостридий, живущие в почве и пыли. В основном они скапливаются там, где имеются животные (свиньи, овцы).
Газовой гангрене чаще подвергаются участки, имеющие раны, загрязненые землей, а также плохо снабжаемые кровью участки. Попадая в рану, возбудитель газовой гангрены распространяется, выделяя газовые пузырьки. Газ обладает неприятным сладковато-гнилостным запахом. Начинают выделяться экзотоксины и эндотоксины, быстро растворяемые в тканях. У раны сухое дно, а сама она очень болезненна, прослушивается хруст при нажатии.
Декубитальная гангрена.
Лечение гангрены.
В современной медицине применяются различные средства в качестве лечения данной болезни, гангрена при этом может быть устранена полностью. Основной метод – ампутация пораженной области с последующим лечением антибиотиками. Это помогает предотвратить дальнейшее распространение гангрены. Для профилактики необходимо сразу же принимать меры по восстановлению кровообращения, чтобы не развился некроз.
Лечение сухой гангрены.
Начинается сразу же после появления демаркационной линии. Заключается лечение в накладывании антисептических повязок и средств, улучшающих кровообращение. После этого производится ампутация отмерших тканей. При поражении сухой гангреной таких областей как кончик носа, пальцы, мочки ушей, данные области часто отторгаются самостоятельно. Затем больному прописывается курс антибиотиков.
Лечение влажной гангрены.
Ее особенность в том, что интоксикация организма наступает очень быстро. Это вызывает необходимость скорейшей ампутации пораженной части. При гангрене органов брюшной полости приходится в срочном порядке делать чревосечение, чтобы удалить пораженные органы.
Лечение газовой гангрены.
При первых симптомах газовой гангрены пациенту вводятся обезболивающие препараты, поддерживающие сердечную деятельность и помогающие бороться с интоксикацией. Практически во всех случаях лечение газовой гангрены заключается в ампутации.
Лечение гангрены народными методами.
Как показывает история, гангрена излечивалась некоторыми народными средствами с давних времен.
Татарник при гангрене.
На 3 литра воды берется 1,5 стакана сухой зелени татарника вместе с цветами. Все это кипятится 5 минут, настаивается 30 минут, затем пропускается через сито .1 .5 литра смеси разбавляются подогретой до 37° С водой. В отваре необходимо держать область, пораженную гангреной, в течении 30 минут.
Черный хлеб с солью.
Черный свежевыпеченный хлеб тщательно солится и прожевывается. Накладывается толстым слоем на пораженную область, сверху бинтуется.
К пораженному месту прикладывается свежая говяжья печень. Ее нельзя предварительно мыть. Держать на пораженном участке до тех пор, пока не появятся пузырьки с жидкостью. Затем проколоть стерилизованной иглой все нарывы и снова приложить печень. Кусок печени к больному месту можно привязать.
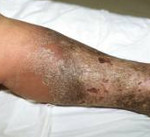
Газовая гангрена – это чрезвычайно тяжелое инфекционное осложнение раневого процесса, которое вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей. Сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. Диагностируется на основании клинической картины, данных инструментальных и лабораторных исследований. Показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
МКБ-10
Общие сведения
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением. Лечение патологии в зависимости от причин ее возникновения осуществляют специалисты в сфере гнойной хирургии, травматологии и ортопедии и других областях медицины.
Причины
Газовая гангрена вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Классификация
С учетом местных проявлений гнойные хирурги выделяют четыре формы газовой гангрены.
- Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
- Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
- Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
- Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Симптомы газовой гангрены
Для патологии характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Температура тела повышена до 38-40°С, отмечается снижение артериального давления, тахикардия, учащенное дыхание, жажда, озноб, мучительная бессонница, головная боль, ломота в мышцах. Пациент возбужден, говорлив или, напротив, подавлен. Постепенно развивается вначале олигурия (уменьшение количества выделяемой мочи), а затем и анурия (отсутствие мочи). В тяжелых, прогностически неблагоприятных случаях возможно понижение температуры тела и гематурия.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
Диагностика
Диагноз газовая гангрена выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно. При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Прогноз и профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).
Читайте также:


