Как проявляется менингококковая инфекция у ребенка
Что такое менингококковая инфекция у детей
Это инфекционное заболевание, которое передается только от человека к человеку воздушно-капельным путем. Вызывается оно такой бактерией, как менингококк, который в окружающей среде быстро гибнет и может обитать только в условиях человеческого организма. Менингококковая инфекция у детей симптомы будет иметь разные, в зависимости от того, какая клиническая форма имеет место у данного малыша (от носительства бактерии до молниеносно текущего сепсиса или менингита).
Новорожденные относительно защищены от данной болезни, что обусловлено наличием в их организме материнских антител, которые исчезают к 6-10 месяцам жизни. Большая часть случаев заболевания приходится на возраст до 14 лет, но взрослые также могут переносить различные формы патологии, хотя чаще они становятся носителями менингококка.
Заболевание проявляется в двух основных видах:
а) носительство бактерии в носоглотке;
б) назофарингит (воспаление горла и слизистой носа), вызванный этим микробом.
2. Генерализованные формы:
а) Менингококцемия (менингококковое заражение крови). Она может быть типичной (с характерной сыпью) и атипичной (без нее); протекать с образованием метастазов во внутренних органах, или без них.
б) Менингит или менингоэнцефалит, спровоцированный данной бактерией.
Менингококковая инфекция у детей: симптомы различных форм заболевания
2) Назофарингит обычно проявляется в виде незначительного повышения температуры на 1-3 дня, выделений из носа слизисто-гнойного характера (белесоватого цвета), которые сами проходят. Но данная форма может протекать и в тяжелом варианте, с ухудшением общего состояния, высокой температурой, болями в суставах, мышцах. Такое течение обычно бывает, когда организм не справляется с менингококком, и болезнь переходит в генерализованную форму – менингококковый сепсис или менингит (при этом сыпь возникает не всегда).
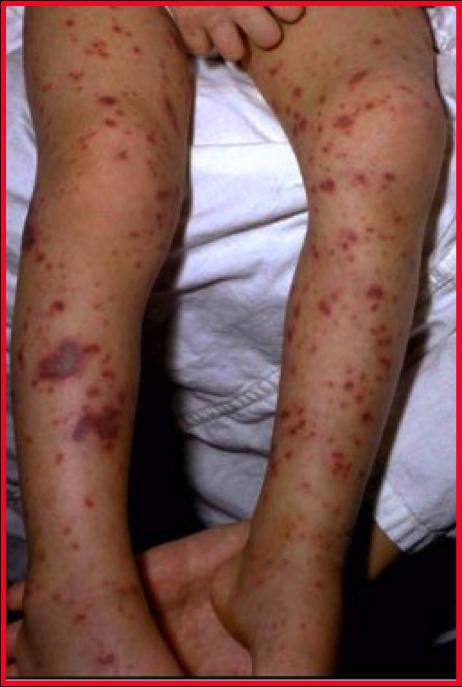
– локализуется в основном на ягодицах, голенях, стопах, кистях и предплечьях;
- вначале может иметь красноватую форму, но затем элементы становятся темными, приобретают звездчатую форму;
- если растянуть кожу под пятнами сыпи, они не бледнеют (это – кровоизлияния в кожу, такие же элементы образовываются и во внутренних органах);
- элементы склонны к сливанию между собой;
- на лице сыпь отсутствует почти всегда;
- очень быстро появляются новые элементы сыпи.
Если менингококковая инфекция у детей симптомы, указанные выше, развиваются стремительно, это может означать развитие молниеносной формы заболевания, когда счет идет на часы, и иногда даже обращение в течение ближайших двух часов может не спасти ребенка.
4) Менингококковый менингит. Начинается с повышения температуры (часто – до высоких цифр) одновременно с появлением головной боли. Также появляются рвота или тошнота. Кожа становится чересчур чувствительной – даже легкое к ней прикосновение вызывает неприятные ощущения. Если заболевание не лечить, нарастает нарушение сознания, появляются судороги с остановкой (кратковременной или более длительной) дыхания.
В. Кроме гормонов и антибиотиков внутривенно вводятся растворы, иногда есть необходимость в применении препаратов, повышающих артериальное давление. Очень важно использовать лекарства, влияющие на свертывающую систему крови, в том числе и одногруппную плазму крови.
Профилактика менингококковой инфекции
Поскольку неизвестно, чем может обойтись вашему ребенку контакт с другим малышом из детского сада или школы, у которого была выявлена менингококковая инфекция, нужно принимать меры:

Что такое менингококковая инфекция
Менингококк — это инфекция, которая распространяется по организму в основном лимфогематогенным путем. Есть несколько видов инфекции, в России в основном выделяется менингококк группы А, в целом встречается около 13 его разновидностей. Менингококк поражает чаще маленьких детей, возрастом от полугода до 5 лет, новорожденные меньше страдают от инфекции поскольку защищены антителами в молоке матери.
Если бактерии сумеют проникнуть через особый барьер между кровеносной системой и головным мозгом, начнется воспаление оболочек мозга - менингит. Менингококковая инфекция раньше была одним из самых частых возбудителей менингита, отсюда и название. Во время размножения бактерий выделяются токсины, в некоторых случаях менингококк настолько быстро поражает организм, что всего за считанные часы происходит токсический шок. Если бактерии распространились по организму, появляется характерная сыпь на коже.
Причины
Менингококковая инфекция поражает детей в определенные сезоны, чаще зимой и осенью. При этом каждые 10-15 лет происходят массовые вспышки заболеваемости. Причина вспышек в том, что менингококк с годами мутирует, а коллективный иммунитет не успевает приспособиться к его видоизмененной форме. Если у ребенка довольно сильный иммунитет, может развиться назофарингит, но инфекция не пройдет дальше носоглотки. В противном случае могут быть поражены головной и спинной мозг.
Инфекция передается только воздушно-капельным путем, поэтому особо опасно большое скопление людей, тем более в закрытых помещениях. Детские садики и школы в этом плане - не лучшие места.
Но вот в открытом пространстве инфекция долго не живет, поскольку боится:
- солнечных лучей;
- сухой среды;
- холода;
- высоких температур (выше 50 по цельсию).
Во всех этих случаях она просто погибает.
Источниками инфекции могут выступать:
- Больные люди с генерализованной формой, то есть менингококк распространился по организму. В идеале эти люди должны быть сразу помещены в отдельный бокс в инфекционном отделении больницы.
- Здоровый носитель, иммунитет которого подавил менингококк. Опасность в том, что человек не подозревает, что он носитель и в течение нескольких недель способен заразить сотни людей.
- Больные назофарингитом. Те, у кого инфекция проходит в более легкой форме в виде воспаления носоглотки. Человек заразен до тех пор, пока на слизистой оболочке носоглотки обнаруживают менингококк.
Интересный факт: дети до 3 лет не бывают просто носителями инфекции, они могут только заразиться и переболеть менингококком.
Симптомы
Течение болезни может быть легким, средней тяжести и тяжелым. А длится она от нескольких дней до нескольких месяцев.
Если менингококк не проходит дальше слизистой носоглотки и развивается назофарингит, у ребенка проявляются характерные признаки, схожие с признаками обычного ОРВИ:
- боль в горле;
- повышение температуры до субфебрильных показателей (38-39 градусов);
- невозможность нормально дышать носом;
- давящая и распирающая головная боль;
- общая вялость;
- отечность слизистой глотки;
- ломота в теле, слабость.
Симптомы могут наблюдаться до 10 дней, но после правильно подобранной терапии исчезают.
Если менингококк принимает генерализованную форму, и инфекция разносится по всему организму, то симптоматика меняется.
- тошнота и отвращение к еде;
- рвота;
- фебрильные показатели температуры тела (до 40 градусов);
- пульсирующая боль в висках.
Симптомы в разгар заболевания:
- обезвоживание и постоянное чувство жажды;
- свето- и звукобоязнь;
- чувство сдавливания глазных яблок, болезненные ощущения при их движении;
- дезориентация;
- галлюцинации;
- сильная головная боль;
- невозможность прижать подбородок к груди, ребенок может лежать с запрокинутой головой и подтянутыми ногами, сильно плакать при попытке изменить положение.
При тяжелой форме добавляются следующие признаки:
- сильное потоотделение;
- высыпания на теле и небольшие кровоизлияния;
- могут развиться судороги, кома.
Важный момент: менингококковую сыпь легко отличить от любой другой. Вначале она представляет собой небольшие розоватые высыпания, но буквально на 2-3 сутки пятна становятся синюшно-багряные, уже очевидно, что это небольшие кровоизлияния. Такая сыпь не исчезает при надавливании на кожу. На месте крупных пятен — слившихся в единый конгломерат высыпаний — возможно омертвение тканей. На этом месте обычно образуется корочка.
Симптомы при молниеносной форме заболевания:
- гипертермия, когда тело перегревается и невозможно сбить температуру;
- постоянные судороги;
- периодическая потеря сознания;
- аритмия, тахикардия;
- одышка, кратковременная остановка дыхания;
- отсутствие реакции зрачков на свет.
При любых признаках серьезного поражения нужно вызвать скорую помощь, не допускать перегревания ребенка. При судорогах следить, чтобы ребенок не ударился.
Диагностика
Менингококковая инфекция у детей проблематично диагностируется из-за схожести начальных симптомов с другими заболеваниями.
Самым информативным методом диагностики считается взятие пробы ликвора — жидкости, окружающей спинной и головной мозг. После пункции образец исследуют с помощью ряда анализов. В нормальном состоянии ликвор прозрачный, бесцветный, как вода. При поражении инфекцией он мутнеет. Другие показатели ликвора, указывающие на менингококк:
- повышенное содержание белка;
- пониженное содержание глюкозы;
- наличие бактерий менингококка;
- наличие гноя.
Кроме ликвора исследуют кровь, мочу и слизь из носоглотки. При инфекции в крови будет увеличено количество лейкоцитов и СОЭ.
Визуально врач может диагностировать менингококк по характерным высыпаниям на теле ребенка. Сыпь сопровождается небольшими синяками, образовавшимися на фоне подкожных кровоизлияний. Кроме пункции спинномозговой жидкости может потребоваться МРТ головного мозга.
Лечение
Для лечения менингококковой инфекции применяют следующие группы препаратов:
- глюкокортикоиды;
- антибиотики из ряда тетрациклинов и пенициллинов;
- мочегонные средства;
- противосудорожные;
- медикаменты, повышающие давление;
- витамины;
- иммуномодуляторы.
Когда состояние стабилизируется, врач назначает следующие препараты:
- поливитамины;
- ноотропные препараты;
- средства, улучшающие микроциркуляцию в сосудах.
Для реабилитационного периода подходят различные физиотерапевтические процедуры, например, УВЧ, магнитотерапия, электрофорез, массаж.
Питание во время лечения также играет роль. Нельзя заставлять малыша насильно есть. Пища должна быть сбалансированной, есть нужно небольшими порциями по 5-6 раз в день.
Последствия и осложнения
Менингококк может вызвать ряд осложнений, как сиюминутных, так и отсроченных. К негативным последствиям относятся:
- отек легких;
- токсический шок;
- отек головного мозга;
- острая сердечная недостаточность;
- почечная недостаточность;
- задержка развития;
- астения;
- чрезмерная возбудимость;
- эпилептические припадки;
- парез рук и ног;
- невроз.
Избежать последствий можно при своевременном лечении.
Если ребенок перенес менингококковую инфекцию, то у него вырабатывается стойкий иммунитет. После полного выздоровления малыша его должны осмотреть педиатр и невролог и дать свое заключение. Примерно через месяц после полного излечения ребенка допускают в учебные учреждения. После перенесенной инфекции необходимо наблюдаться у специалистов.
Профилактика
Предотвратить заболевание менингококковым менингитом можно, если сделать прививку. Это не обязательная вакцина и делается она по личному желанию. Однако ее необходимо сделать, если в окружении ребенка кто-то уже болеет менингитом, либо если планируется поездка в страны, где эта болезнь распространена.
Уже заболевшие должны быть помещены в специальные отдельные палаты в инфекционном отделении больницы. Если у ребенка назофарингит, он также должен пребывать на карантине, но можно обойтись домашними условиями.
Чтобы не заразиться менингококком, нужно придерживаться простых мер профилактики:
- избегать мест массового скопления людей в период вспышки менингита;
- укреплять иммунитет;
- следить за гигиеной.
В детских садах должна чаще проводиться влажная уборка. Если больной ребенок находится дома, необходимо чаще проветривать помещение, а также кипятить его одежду и постельное белье, посуду также нужно ополаскивать в кипятке.
Менингококковая инфекция – одно из наиболее тяжелых острых инфекционных заболеваний с различными клиническими проявлениями локализованных или генерализованных форм инфекционного процесса.
Опасность инфекции состоит в том, что она может иметь очень быстрое, молниеносное развитие тяжелейших форм с высоким риском летального исхода и возможным влиянием на нервно-психическое последующее развитие ребенка.
Болеют этой инфекцией только люди. Восприимчивость к менингококку невысокая. Наиболее распространена инфекция среди детей: до 80% от числа всех больных. Подвержены заболеванию дети любого возраста, достаточно часто инфекция поражает детей на первом году жизни.
Причина заболевания
Носителями являются обычно взрослые, хотя и не знают об этом, а заболевают преимущественно дети.
Возбудитель обитает в носоглотке и выделяется во внешнюю среду при чихании, разговоре. Опасность возрастает при возникновении воспаления в носоглотке. К счастью, менингококк очень неустойчив в условиях внешней среды: выживает не более получаса.
Инфицирование происходит воздушно-капельным путем при очень тесном (на расстоянии до 50 см) и продолжительном контакте. Инфекция имеет выраженную зимне-весеннюю сезонность с пиком заболеваемости с февраля по апрель.
Регистрируются периодические повышения уровня заболеваемости примерно через 10 лет, что связано со сменой штамма возбудителя и отсутствием иммунитета к нему. Возможны как единичные случаи заболеваемости детей, так и массовые в виде вспышек и эпидемий. В период между эпидемиями больше заболевает малышей раннего возраста, а в эпидемию – больше старших детей.
Менингококк чувствителен к антибиотикам, сульфаниламидным препаратам.
Значительно реже (у 5% заболевших детей) микроб проникает в кровь и разносится в различные органы. Так развивается менингококковый сепсис (менингококцемия).
Выраженный токсический синдром возникает в результате разрушения менингококков (под действием выработанных антител или антибиотиков) и выделения значительного количества эндотоксина. Это может послужить причиной развития инфекционно-токсического шока.
Помимо внутренних органов (легких, суставов, надпочечников, сетчатки глаз, сердца) менингококк может поражать и ЦНС: оболочки и вещество головного и спинного мозга. В этих случаях развивается гнойный менингит (или менингоэнцефалит). В тяжелых случаях гной покрывает мозг в виде шапочки.
После перенесенного заболевания и даже в результате носительства менингококка, вырабатывается стойкий иммунитет.
Симптомы
Инкубационный период может длиться от 2 до 10 дней, обычно он короткий: равен 2-3 дням.
Выделяют локализованные и генерализованные клинические формы менингококковой инфекции.
- бессимптомное менингококконосительство;
- менингококковый назофарингит.
- менингококцемия (менингококковый сепсис);
- менингит (воспаление оболочек мозга);
- менингоэнцефалит (воспаление и оболочек, и вещества мозга);
- смешанная форма (сочетание менингококцемии и менингита).
К редким формам относятся: вызванные менингококком артрит, пневмония, иридоциклит, эндокардит.
Бессимптомное менингококконосительство – самая частая форма заболевания (развивается у 99,5% всех инфицированных). Чаще отмечается у взрослых. Состояние не проявляется никакими признаками, и человек не знает о своем инфицировании.
Менингококковый назофарингит развивается у 80% заболевших менингококковой инфекцией. Проявляется обычными для воспалительного процесса в носоглотке симптомами: острое начало, першение в горле, заложенность носа, сухой кашель, головная боль. Может повышаться температура в пределах 37,5°С. Общее состояние и самочувствие ребенка страдают мало.
При осмотре выявляется покраснение в зеве и отечность слизистой, иногда покраснение конъюнктив, скудное слизисто-гнойное отделяемое из носа. Чаще состояние расценивается как проявление острого респираторного заболевания. Правильный диагноз ставится только в очаге инфекции при обследовании контактных лиц.
Длительность заболевания от 2 до 7 дней; заканчивается выздоровлением. Но часто (около 30% случаев) эта форма предшествует последующему развитию генерализованной формы инфекции.
Менингококцемия развивается остро, внезапно. Ее проявления нарастают очень быстро. Родители могут указать точное время начала болезни, а не только дату. Резко повышается с ознобом температура (до 40°С), трудно снижаемая жаропонижающими средствами. Отмечается повторяющаяся рвота и выраженная головная боль, жажда.
Но основным и наиболее характерным признаком менингококкового сепсиса является сыпь. Проявляется она уже в первые сутки болезни, реже на вторые. Чем раньше от начала болезненного процесса появляется сыпь, тем тяжелее течение и прогноз болезни.
В центре крупных элементов сыпи может развиваться спустя пару дней некроз (омертвение) ткани. Некротическая поверхность покрывается коркой, после ее отхождения образуются язвы, которые рубцуются очень медленно (до 3 недель и более).
Некроз может возникнуть и на кончике носа, фалангах пальцев, ушных раковинах с развитием сухой гангрены.
Клинические симптомы при менингококцемии могут нарастать очень бурно, особенно при молниеносном варианте течения заболевания. Кровоизлияние в конъюнктивы или склеры глаз может появиться даже раньше, чем сыпь на коже. Возможно возникновение и других проявлений геморрагического синдрома: кровотечения (носовое, желудочное, почечное) и кровоизлияния в различных органах.
Вследствие нарушения кровоснабжения и обменных процессов за счет токсикоза, при менингококцемии у детей имеются симптомы поражения почек, сердечно-сосудистой системы, легких, глаз, печени, суставов. У всех детей появляется одышка, учащение сердцебиений, сниженное артериальное давление.
При вовлечении в процесс почек появляются изменения в моче (белок, эритроциты и лейкоциты). Поражение суставов характеризуется возникновением боли в крупных суставах и отечности их, ограничением объема движений.
В случае кровоизлияния в надпочечники развивается острая надпочечниковая недостаточность за счет дефицита гормонов, которая может послужить причиной смертельного исхода. Такое осложнение так же, как и острая почечная недостаточность, возможно при молниеносной форме менингококцемии (сверхостром сепсисе).
Клинически надпочечниковая недостаточность проявляется резким падением кровяного давления, рвотой, появлением синюшных пятен на коже на фоне резкой бледности, частым слабым пульсом, выраженной одышкой и последующим нарушением ритма дыхания, падением температуры ниже нормы. При отсутствии квалифицированной помощи, летальный исход может наступить даже за несколько часов.
Крайне редко встречается хроническая форма менингококцемии с периодическими рецидивами. Она может длиться в течение нескольких месяцев.

Если в патологический процесс вовлекаются мозговые оболочки, то состояние ребенка резко ухудшается.
Гнойный менингококковый менингит также характеризуется острым началом. Появляется резкая разлитая головная боль, маленькие дети реагируют на нее появлением беспокойства, пронзительным плачем. Температура с ознобом может повышаться до 40°С и не снижается после принятия ребенком жаропонижающих лекарств.
Аппетит отсутствует. Многократно повторяющаяся рвота не приносит облегчения. Она не связана с приемом пищи. Может появиться и понос, особенно в раннем возрасте. Ребенок бледный, вялый, пульс учащен, кровяное давление снижено.
У маленьких деток отмечается выбухание, напряжение и пульсация большого родничка. Иногда появляется расхождение швов между костями черепа. При обезвоживании маленького ребенка за счет рвоты и жидкого стула родничок западает.
У малышей может возникать рефлекторный запор и отсутствие мочеиспускания.
Иногда у детей отмечается двигательное беспокойство, но может быть и заторможенность, сонливость и вялость. У маленьких ребятишек можно заметить дрожание подбородка и ручек.
При распространении процесса на вещество мозга развивается менингоэнцефалит, что проявляется такими симптомами, как нарушение сознания, психические расстройства, двигательное возбуждение и судороги.
При осмотре врач выявляет очаговую симптоматику: парезы (или параличи), патологические изменения со стороны черепно-мозговых нервов (глазодвигательные расстройства, снижение слуха и зрения). В тяжелых случаях при возникновении отека мозга возможно нарушение глотания, речи, сердечной деятельности и дыхания.
При смешанной форме могут преобладать как клинические проявления менингита, так и симптомы менингококцемии.
В процессе течения генерализованной формы заболевания могут развиваться и редкие формы: поражение суставов, сердца, сетчатки глаз и легких. Но если менингококк попадает с воздухом сразу в легкие, то менингококковая пневмония может развиваться и первично.
Диагностика
Для диагностики менингококковой инфекции применяются такие методы:
- опрос родителей и ребенка (если возможен по возрасту): позволяет выяснить наличие контакта с больными людьми, уточнить жалобы, динамику развития заболевания и последовательность появления симптомов;
- осмотр ребенка врачом: оценка тяжести состояния и выявление ряда клинических признаков болезни (температуру, окраску кожи, сыпь, менингеальные симптомы, состояние большого родничка у маленьких детей, судороги и др.);
В случае генерализованных форм заболевания диагноз можно поставить уже на основании клинических проявлений. Для подтверждения диагноза применяются методы лабораторной диагностики (она проводится уже в условиях стационара после экстренной госпитализации ребенка):
- клиническое исследование крови и мочи: в крови при менингококковой инфекции отмечаются повышенное общее число лейкоцитов, повышение числа палочкоядерных и сегментоядерных лейкоцитов, отсутствие эозинофилов и ускоренная СОЭ; анализ мочи позволяет оценить работу почек;
- клиническое исследование (бактериоскопия) толстой капли крови и осадка ликвора для обнаружения менингококков;
- бактериологический метод: посев слизи из носоглотки, посев спинномозговой жидкости, посев крови для выделения менингококка и определения его чувствительности к антибиотикам;
- биохимический анализ крови (коагулограмма, печеночный и почечный комплекс) позволяют оценить степень тяжести состояния ребенка;
- серологический анализ крови (парные сыворотки, взятые с интервалом в 7 дней) позволяют обнаружить антитела к менингококку и нарастание их титра; диагностическим является 4-кратное увеличение титра;
Дополнительные методы обследования:
- консультации невролога, ЛОР-врача и окулиста (осмотр глазного дна);
- в некоторых случаях проводится эхоэнцефалография (ультразвуковое исследование головного мозга для диагностики осложнений заболевания), компьютерная томография;
- по показаниям могут назначаться ЭКГ, эхокардиография.
Лечение
При малейшем подозрении на менингококковую инфекцию проводится срочная госпитализация ребенка.
В домашних условиях возможно лечение носителей менингококка и менингококкового назофарингита (при отсутствии в семье других детей в дошкольном возрасте).
Для лечения назофарингита менингококковой этиологии назначают:
- антибиотики (Тетрациклин, Эритромицин, Левомицетин) внутрь в соответствующей возрасту дозировке;
- полоскание горла 3% раствором питьевой соды, раствором фурацилина;
- орошение зева Эктерицидом.
Лечение генерализованных форм включает:
- антибактериальную терапию;
- гормональные препараты;
- дезинтоксикационную терапию;
- симптоматическое лечение.
С целью воздействия на менингококк назначаются Пенициллин и Левомицетин-сукцинат. И выбор антибиотика, и дозировка его, и длительность курса зависят от клинической формы заболевания, степени тяжести, возраста и массы тела ребенка и других его индивидуальных особенностей.
При лечении менингита и менингоэнцефалита используются высокие дозы антибиотиков, чтобы преодолеть гематоэнцефалический барьер и создать достаточную концентрацию антибиотика в веществе мозга. Предпочтительно назначают Пенициллин.
Гормональные препараты (Преднизолон, Гидрокортизон) применяются в случаях тяжелого течения инфекции с целью подавления бурной реакции иммунной системы на проникновение возбудителя и для поддержания кровяного давления на должном уровне.
В случае развившегося инфекционно-токсического шока проводится лечение в условиях реанимационного отделения.
В качестве дезинтоксикационных средств применяются: 10% раствор глюкозы, плазма и плазмозаменители, раствор Рингера, Реополиглюкин и др. Могут применять плазмоферез и ультрафиолетовое облучение крови.
Симптоматическая терапия включает назначение противосудорожных препаратов (Сибазон, Реланиум, Оксибутират натрия), сердечных средств (Коргликон, Кордиамин), мочегонных препаратов (Лазикс), витаминов (С, группы В), гепарина под контролем свертывающей системы крови.
Для уменьшения гипоксии головного мозга применяются кислородотерапия и церебральная гипотермия (прикладывают к голове пузырь со льдом).
При нарушении дыхания ребенка подключают к аппарату искусственного дыхания.
Прогноз и исходы заболевания
В восстановительном периоде могут отмечаться слабость и повышение внутричерепного давления, которые исчезают спустя несколько месяцев.
Более тяжелый прогноз у детей до года. У них в редких случаях могут развиваться тяжелые последствия в виде гидроцефалии, эпилепсии.
Осложнения менингококковой инфекции делятся на специфические и неспецифические. Специфические (развиваются на раннем этапе заболевания):
- инфекционно-токсический шок;
- острый отек головного мозга;
- кровотечения и кровоизлияния;
- острая надпочечниковая недостаточность;
- острая сердечная недостаточность;
- отек легких и др.
Неспецифические (обусловленные другой бактериальной флорой):
Специфические осложнения являются проявлениями самого патологического процесса. Любое из них может стать причиной смерти ребенка.
После перенесенного заболевания могут выявляться остаточные явления и осложнения.
Функциональные остаточные явления:
- астенический синдром, проявлением которого в раннем возрасте является эмоциональная неустойчивость и двигательная гиперактивность, расторможенность, а в старшем возрасте – сниженная память и быстрая утомляемость;
- вегетососудистая дистония в период полового созревания подростков.
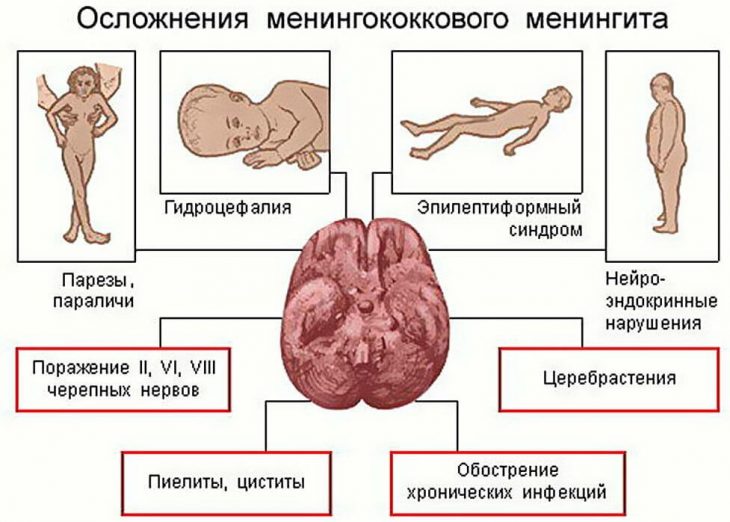
Органические осложнения:
- гидроцефалия (повышенное количество жидкости в полости черепа);
- повышение внутричерепного давления;
- отставание ребенка в психомоторном развитии;
- снижение или потеря слуха;
- эпилептиформный (судорожный) синдром;
- парезы с нарушениями движений.
Диспансерное наблюдение детей
Дети-реконвалесценты подлежат врачебному наблюдению после перенесенной инфекции. Для решения вопроса о допуске в детское учреждение ребенка осматривают спустя 2-4 недели после выписки из стационара.
В последующем проводятся ежеквартальные осмотры педиатра и невролога на первом году и 2 раза за год – на втором. По показаниям назначаются консультации других специалистов (окулиста, психоневролога, сурдолога).
При диспансерном наблюдении могут проводиться и дополнительные методы обследования (эхоэнцефалография, электроэнцефалография, реоэнцефалография и др.). При выявлении остаточных явлений рекомендуется обеспечить ребенку щадящий режим, полноценный отдых и продолжительный сон, соответствующий возрасту рацион питания. Лечение проводится по назначению специалистов.
По назначению невролога могут проводиться курсы лечения ноотропами (Пирацетам, Аминалон, Ноотропил). При органических поражениях ЦНС могут назначаться алоэ, лидаза (улучшают рассасывание воспаления), Диакарб (для снижения внутричерепного давления), Актовегин и Церебролизин (при задержке психомоторного развития).
При двигательных нарушениях широко применяются лечебная физкультура, физиопроцедуры (электростимуляция, электрофорез, иглорефлексотерапия и др.).
Профилактика
Профилактическими мероприятиями можно считать:
- раннее выявление и госпитализация больных;
- мероприятия в очаге инфекции: выявление носителей менингококка и их лечение, 10-дневное наблюдение за контактировавшими с больным и 2-кратное их обследование (мазок из носоглотки), допуск контактных детей в детский сад только после отрицательного результата обследования;
- выписка переболевшего ребенка из стационара только после 2-кратного отрицательного бактериологического анализа слизи из носоглотки (производится спустя 3 дня после курса лечения с промежутком в 1 или 2 дня);
- ограничение контактов младенцев со взрослыми и старшими детьми;
- в период вспышки заболеваемости исключение проведения массовых мероприятий со скученностью детей;
- лечение хронических очагов инфекции;
- закаливание детей;
- вакцинация (вакциной Менинго А+С): школьников (при регистрации в школе более 2 случаев менингококковой инфекции) и детей перед поездкой в регион, неблагоприятный по заболеваемости данной инфекцией. Применение вакцины детям возможно с 1,5 лет; иммунитет формируется к 10 дню и удерживается в течение 3-5 лет.
Резюме для родителей
Менингококковая инфекция – тяжелое заболевание, особенно для маленьких детей. Опасность этой инфекции не только в остром периоде (из-за развития осложнений и угрозы для жизни), но и после выздоровления (могут остаться на всю жизнь достаточно серьезные последствия).
Учитывая вероятность очень бурного развития болезни, не следует затягивать время обращения к врачу с любым заболеванием ребенка. Только правильное и своевременное лечение может спасти дитя.
Необходимо помнить, что спинномозговая пункция (которой так боятся родители) – необходимая диагностическая процедура, которая поможет врачу назначить правильное лечение.
К какому врачу обратиться
Читайте также:


