Коклюш разный уровень заболеваемости на разных территориях
3.1.2. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ.
ИНФЕКЦИИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Эпидемиологический надзор за коклюшной инфекцией
Дата введения 2007-04-01
1. РАЗРАБОТАНЫ: ФГУН Центральным НИИ эпидемиологии Роспотребнадзора (Н.А.Семина, Т.С.Селезнева, А.И.Заргарьянц); Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Г.Ф.Лазикова, Г.Г.Чистякова, А.А.Мельникова); Федеральным государственным учреждением здравоохранения "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская, Е.А.Котова, А.А.Ясинский, Г.С.Коршунова, М.П.Сорокина) с учетом замечаний и предложений Территориальных управлений Роспотребнадзора по Рязанской, Тверской, Пермской, Нижегородской, Калининградской областям.
2. РЕКОМЕНДОВАНЫ К УТВЕРЖДЕНИЮ комиссией по государственному санитарно-эпидемиологическому нормированию при Федеральной службе по надзору в сфере защиты прав потребителей и благополучия человека (протокол N 4 от 26 декабря 2006 г.).
3. УТВЕРЖДЕНЫ Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 12 февраля 2007 г.
4. ВВЕДЕНЫ ВПЕРВЫЕ.
1. Область применения
1. Область применения
1.1. Методические указания предназначены для специалистов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и могут быть использованы в работе специалистами органов управления здравоохранением, медицинскими работниками лечебно-профилактических организаций независимо от ведомственной принадлежности и форм собственности.
1.2. Основные направления деятельности, изложенные в методических указаниях, направлены на предупреждение заболеваемости коклюшной инфекцией среди населения.
Общие положения
Коклюш - острая антропонозная инфекционная болезнь с воздушно-капельным путем передачи, характеризующаяся длительным своеобразным спазматическим кашлем с явлениями интоксикации и поражением дыхательной, сердечно-сосудистой и нервной систем.
Возбудителем коклюша является Bordetella pertussis. Коклюшный микроб имеет несколько серотипов (1.2.3, 1.0.3, 1.2.0, 1.0.0), отличающихся своей вирулентностью.
Источником инфекции является больной коклюшем. Бактерионосительство при коклюше кратковременное (2-3 дня) и существенного эпидемиологического значения не имеет. В настоящее время имеются данные, что в очагах инфекции среди детей с иммунодефицитами, привитых и переболевших коклюшем, могут выявляться бактерионосители в 1,5% случаев. Передача заразного начала осуществляется через воздух с мельчайшими капельками слизи при разговоре, крике, плаче, чихании, кашле. Наиболее интенсивная передача инфекции происходит в катаральном и спазматическом периодах кашля.
Основным сдерживающим фактором заболеваемости коклюшем является массовая плановая вакцинопрофилактика АКДС-вакциной с 1959 г., которая привела к резкому снижению заболеваемости, смертности, летальности. Плановая иммунизация при охвате прививками (более 95%) снизила заболеваемость к 1965 г. в 4,5 раза (показатель на 100 тыс. населения - 86,0). В последующее десятилетие заболеваемость коклюшем последовательно снижалась, и к 1976 г. ее уровень составил 12,9 на 100000 населения. С 1979 г. наблюдается стабилизация показателей заболеваемости с незначительными колебаниями в годы периодических подъемов, их интенсивность стала ниже только в 90-е годы. Однако в 2006 г. по сравнению с 2005 г. отмечается рост заболеваемости в 1,8 раза. Сохраняется заболеваемость городского и сельского населения как среди непривитых, так и привитых детей организованного и неорганизованного детства.
Коклюш наиболее опасен для детей младшего возраста, в том числе новорожденных и недоношенных, и нередко приводит у них к тяжелым нарушениям со стороны дыхательной и нервной систем. Регистрируется высокая заболеваемость у детей до года (2004 г. - 110,0 на 100000 детей этой возрастной группы).
Эпидемиологической особенностью коклюша в последние годы является рост заболеваемости среди школьников, которым диагноз ставится лишь при эпидемиологическом и лабораторном обследовании и которые в большинстве случаев служат источниками инфекции для детей младшего возраста. Так, в 2003 г. самые высокие показатели заболеваемости были зарегистрированы у детей в возрасте 3-6 лет - 232,2, а в 2003-2004 гг. у детей в возрасте 7-14 лет - 294,7-141,9 на 100000 детей соответственно. Отсутствие стойкого иммунитета к коклюшу в сочетании с высоким индексом восприимчивости (70-90%) способствуют заболеванию не только детей, но и взрослых.
Другой особенностью эпидемического процесса коклюша является возникновение периодических подъемов заболеваемости на фоне высокого охвата прививками детей раннего возраста. Это объясняется недостаточной напряженностью и длительностью поствакцинального иммунитета, создаваемого прививками АКДС-вакциной (2-3 года), и способствует накоплению значительного числа не иммунных лиц к семилетнему возрасту.
После перенесенного заболевания остается пожизненный иммунитет. В то же время поствакцинальный иммунитет не предохраняет от заболевания. Коклюш в этих случаях протекает в виде легких и стертых форм инфекции, которые диагностируются в основном серологически, ретроспективно. За годы специфической профилактики их количество увеличилось до 95% случаев. Треть заболевших пациентов не обращается к врачу, т.к. нет существенного нарушения самочувствия. Лишь тщательное наблюдение за динамикой болезни, эпидемиологический анамнез и бактериологическое исследование позволяют диагностировать коклюш при легком и стертом его течении.
В последние годы имеет место рост и увеличение вирулентности и токсичности штаммов серовара 1.2.3, который на ряде территорий выделяется в равных соотношениях с сероваром 1.0.3, а на отдельных - даже превышает его. Более того, токсичные штаммы стали выделяться от больных в 11,1% случаев. Удельный вес штаммов 1.0.3 увеличился с 55,6 до 80%.
Изменение вирулентности возбудителя способствует формированию очагов с 3 и более случаями. Параллельно увеличивается число тяжелых и среднетяжелых форм коклюша не только среди непривитых детей, но также и у привитых, утративших поствакцинальный иммунитет.
Трудности диагностики на ранних стадиях заболевания обусловлены сходством симптомов и синдромов с осложненными формами ОРЗ и другими вирусными инфекциями, случаи которых постоянно учащаются. При постановке диагноза врачами редко учитывался факт контакта детей с больными коклюшем и длительно кашляющими людьми. Не проводится обследование контактных с больными в детских образовательных учреждениях, школах.
Отсутствие бактериальной диагностики длительно кашляющих (более 3-7 дней) приводит к низкому проценту высеваемости возбудителя у детей на поздних сроках обследования, а также после продолжительного лечения антибактериальными препаратами. Бактериологическое подтверждение диагноза коклюша по отдельным регионам России составляет всего от 10 до 36%.
Широко распространены коклюш и паракоклюшная инфекция, которая регистрируется только при бактериологической диагностике. Сходство клинических симптомов затрудняет порой дифференциальную диагностику, выявление и учет.
Таким образом, коклюш в нашей стране требует пристального внимания как со стороны эпидемиологов, так и клиницистов.
2. Описание метода
Формула метода
Усовершенствование системы эпидемиологического надзора за коклюшем заключается в разработке наиболее рациональной системы организации профилактических и противоэпидемических мероприятий в изменившихся условиях течения эпидемического процесса.
Эпидемиологический надзор проводится органами, уполномоченными осуществлять государственный санитарно-эпидемиологический надзор.
Характеристика метода:
- мониторинг заболеваемости (текущий и ретроспективный анализ);
- наблюдение за уровнем иммунизации (охват профилактическими прививками);
- слежение за состоянием противококлюшного иммунитета (выборочное серологическое обследование отдельных групп населения);
- слежение за циркуляцией возбудителя коклюша и его свойствами;
- оценка эффективности проводимых мероприятий;
- принятие управленческих решений;
- прогнозирование.
Целью эпидемиологического надзора за коклюшем является оценка эпидемиологической ситуации и разработка мероприятий, направленных на снижение заболеваемости и предупреждение формирования очагов инфекции, смертности и летальности.
3. Мониторинг заболеваемости
Для персонального учета больных коклюшем или подозрении на него составляется экстренное извещение по форме N 058/у и представляется в ФГУЗ центр гигиены и эпидемиологии Территориального Управления Роспотребнадзора, обеспечивающего деятельность. Для учета полноты регистрации заболевших и сроков подачи информации сведения об экстренных извещениях дополнительно вносятся в "Журнал учета инфекционных заболеваний" - форма N 060/у как в учреждениях здравоохранения, так и в учреждениях Роспотребнадзора.
Эпидемиологический анализ заболеваемости является составной частью эпидемиологического надзора за коклюшем и включает оценку заболеваемости по возрастам, клиническим формам инфекции, бактериологическому подтверждению диагноза, сезонности, очаговости. Большое значение имеют такие его параметры, как сроки обращения за медицинской помощью от начала заболевания, сроки госпитализации от сроков обращения, первичный диагноз. При обследовании детей и взрослых в очагах инфекции по эпидемическим показаниям и с профилактической целью необходимо выявлять не только заболевших, но и бактерионосителей коклюша.
Анализ заболеваемости коклюшем проводится на основании данных, представленных в табл.1 (прилож.1). Данные, представленные в табл.2 (прилож.1), характеризуют помесячную заболеваемость и сезонность коклюша.
Возрастная заболеваемость коклюшем в условиях длительной массовой вакцинопрофилактики является одним из важных разделов надзора. Высокая заболеваемость в каких-либо возрастных группах свидетельствует о недостаточной их защищенности (табл.3 прилож.1).
Среди взрослых группой повышенного риска заражения являются прежде всего медработники, работники транспорта, сферы обслуживания и студенты ВУЗов.
Анализ заболеваемости коклюшем по группам населения проводится среди детей дошкольного возраста, посещающих и не посещающих детские дошкольные учреждения, учащихся общеобразовательных учреждений, средних специальных учебных заведений (учреждений профессионального образования), студентов вузов и взрослых (табл.4 прилож.1).
Анализ клинических форм коклюша необходим для объективной оценки тяжести течения коклюша у заболевших, а также для прогнозирования возможного ухудшения эпидемиологической ситуации (табл.5 прилож.1).
О качестве бактериологической диагностики коклюшной инфекции по срокам взятия материала для исследования свидетельствуют материалы (табл.6 прилож.1).
Данные о частоте заноса инфекции и интенсивности ее распространения представлены в табл.7 (прилож.1). Анализ очаговости проводится с учетом числа случаев заболевания коклюшем и выделением крупных очагов с числом более 3. Это позволит выявить территории, где инфекция распространяется наиболее интенсивно. Общее число заболеваний во всех очагах показывает суммарную заболеваемость, которая принимается за 100% и затем подсчитывается число очагов с 1, 2, 3 и более числом случаев. Процент очагов с 1-3 случаями характеризует качество проводимых противоэпидемических мероприятий.
Критерием защищенности коллектива от коклюша и своевременности проведения противоэпидемических мероприятий является локализация очагов инфекции без последующего ее распространения.
В условиях массовой плановой иммунизации против коклюша необходимым условием является проведение анализа заболеваемости привитых и не привитых детей (табл.8 прилож.1).
4. Наблюдение за уровнем иммунизации
Уровень охвата прививками против коклюша детей декретированных возрастов оценивают по данным официальной статистики: истории развития (ф.112/у) и карты профилактических прививок (ф.063/у).
Анализ состояния коллективного иммунитета осуществляется по следующим показателям: охват прививками детей до 3 лет, своевременность проведения вакцинации и ревакцинации, обоснованность медицинских противопоказаний.
Своевременное начало прививок АКДС-вакциной (с трех месяцев) должно быть не менее, чем у 75% детей. Следует считать удовлетворительным своевременный охват законченной вакцинацией (три прививки АКДС-вакциной) и ревакцинацией, если их получили 95% детей в возрасте 12 и 24 месяцев жизни соответственно. Общий процент охвата троекратной вакцинацией и ревакцинацией детей с года до трех лет включительно должен быть не менее 97-98%.
По данным табл.9 (прилож.1) оценивается охват прививками и иммунная прослойка к коклюшу среди детей по каждому возрасту до 4 лет.
Возникающие реакции на прививку АКДС-вакциной - местные, общие, необычные и поствакцинальные осложнения представлены в табл.10 (прилож.1).
5. Слежение за состоянием противококлюшного иммунитета среди населения
Серологический мониторинг является важной составной частью эпидемиологического надзора. Его основными задачами являются: определение групп повышенного риска, полнота выявления больных при существующей системе надзора и изучение альтернативных подходов к оценке иммунизации.
В соответствии с рекомендациями ВОЗ и программой Всероссийского центра по слежению за состоянием коллективного иммунитета среди населения против инфекций, управляемым средствами специфической профилактики (ФГУН ЦНИИЭ Роспотребнадзора) на каждой административной территории органы, осуществляющие государственный санитарно-эпидемиологический надзор, организуют выборочный серологический контроль за состоянием коллективного иммунитета различных возрастных групп населения с целью:
- подтвердить коклюш или паракоклюш у привитых и не привитых детей и взрослых; в отсутствии бактериологического подтверждения диагноза - по наличию динамики титров антител;
- обследовать длительно кашляющего ребенка или взрослого в случае его контакта с больным коклюшем или паракоклюшем;
- для дифференциальной диагностики коклюша и паракоклюша;
- для оценки уровня противококлюшного иммунитета у привитых АКДС вакциной в очагах инфекции в зависимости от сроков после прививки.
Сыворотки крови исследуют в реакции агглютинации, при этом уровень антител при титре 1:160 считается условно-защитным, а 1:320 и выше - защитным.
6. Слежение за циркуляцией возбудителя коклюша
Для оценки эпидемиологической ситуации постоянно осуществляется слежение за циркуляцией возбудителя коклюша среди различных возрастных групп населения с изучением его биологических свойств (определение серовара, биохимических свойств и т.д.).
С этой целью бактериологические исследования материала от лиц, подозрительных на коклюш, проводят в лабораториях учреждений здравоохранения, а также в лабораториях ФГУЗ "Центр гигиены и эпидемиологии" Роспотребнадзора. При транспортировании биологического материала в лабораторию необходимо оберегать его от воздействия прямых солнечных лучей и низкой температуры (промерзание).
Очень важно правильно оформлять направление на исследование, в котором надо указать наименование учреждения, направившего материал для исследования; фамилию, имя, возраст, адрес обследуемого, повод к обследованию; дату заболевания; метод, дату и время взятия биологического материала и подпись ответственного лица.
В связи с длительным ростом возбудителя коклюша бактериологическое исследование продолжается 5-7 дней. Высеваемость микробов рода Bordetella зависит от своевременного и правильного взятия материала, кратности обследования, качества питательных сред, сроков и условий доставки материала в лабораторию.
Противококлюшный иммунитет, создаваемый АКДС-вакциной, не является абсолютным препятствием к инфицированию возбудителем коклюша. Привитые дети болеют, но в основном легкой или стертой формой инфекции. Однако у 1-2% детей в возрасте 10 лет и старше, привитых против коклюша, имеет место кратковременное бактерионосительство (2-3 дня). У детей младшего возраста случаи бактерионосительства встречаются исключительно редко. В коллективах, свободных от заболеваний, бактерионосители не обнаруживаются.
Для наблюдения за распространением возбудителя коклюша среди населения бактериологическое обследование проводят:
- с диагностической целью (двухкратно):
- детям, кашляющим в течение 7 дней и более, независимо от указаний на контакт с больным коклюшем;
- детям с подозрением на коклюш и коклюшеподобные заболевания по клиническим данным;
- взрослым с подозрением на коклюш и коклюшеподобные заболевания, работающим в родильных домах, детских больницах, санаториях, детских образовательных учреждениях и школах, в т.ч. закрытого типа.
- по эпидемическим показаниям (всем лицам, общавшимся с больным коклюшем):
- детям, посещающим детские образовательные учреждения, находящимся в детских больницах, санаториях, а также дети до 14 лет, общавшиеся с больным коклюшем в домашних условиях;
- взрослым, работающим в указанных выше детских учреждениях, при общении с больным коклюшем в домашних условиях.
Анализ серологической характеристики циркулирующих штаммов проводится в соответствии с табл.11 (прилож.1).
7. Оценка эпидемиологической ситуации и эффективности мероприятий
При условии успешной реализации Федеральной целевой программы "Предупреждение и борьба с заболеваниями социального характера на 2002-2006 гг.", подпрограммы "Вакцинопрофилактика" и достижении уровня коллективного иммунитета против коклюша не менее 95% в декретированных возрастах заболеваемость коклюшем должна носить спорадический характер и регистрироваться преимущественно в виде легких форм.
8. Прогнозирование
По результатам эпиднадзора проводится оценка эпидемиологической ситуации на территориях. В случае признания ее неблагополучной должен быть разработан дополнительный план мероприятий.
Неблагоприятными прогностическими признаками являются:
- преобладающее число тяжелых и среднетяжелых форм коклюша и наличие крупных очагов инфекции с повторными случаями заболеваний;
- увеличение циркуляции возбудителя коклюша и рост его высеваемости по сравнению с предыдущим годом;
- низкий уровень охвата прививками (менее 95%) детей декретированных возрастов;
- регистрация тяжелых форм коклюша (более 5%) у привитых детей.
9. Эффективность эпидемиологического надзора
Проведение эффективного эпидемиологического надзора за коклюшной инфекцией в каждом субъекте Российской Федерации позволит своевременно оценивать и прогнозировать эпидемиологическую ситуацию в целях разработки рекомендаций по повышению эффективности профилактических и противоэпидемических мероприятий для стабилизации показателей заболеваемости, предупреждения тяжелых форм инфекции и летальных исходов.
Приложение 1
Многолетний анализ заболеваемости коклюшем (на 100000 населения)
Интенсивность коклюша
По данным ВОЗ, ежегодно в мире заболевают коклюшем 50 млн человек, умирает от него 0,5—1 млн человек. Заболевание распространено повсеместно, однако в разных странах и континентах уровень заболеваемости имеет существенные колебания. Даже в Европейском регионе выделяются 3 группы стран с разными уровнями заболеваемости (от единиц до 100 на 100 тыс. населения), которые зависят от национальных программ вакцинации и непосредственно связаны со степенью привитости населения.
В России в допрививочный период заболеваемость коклюшем составляла 400-800 на 100 тыс. населения и занимала 2-е место после кори. Коклюш был ведущим фактором смертности детей до 1 года.
После введения в широкую практику вакцинации наступило существенное снижение заболеваемости коклюшем, затем ее уровень стабилизировался на показателях 10—20 и даже выше (в 1994 г. заболеваемость составила 32,9 на 100 тыс. населения). Этот средний уровень по стране складывается из весьма неодинаковых показателей на разных территориях, которые зависят от степени привитости детского населения. Так, в некоторых регионах заболеваемость коклюшем в 1994 г. составляла 100—140 на 100 тыс. населения.
В 2001—2003 гг., вследствие энергично проведенных мероприятий по иммунизации детей, после подъема в 1994 г., заболеваемость коклюшем в стране снизилась до показателей 3,8—8,7 на 100 тыс. населения.
Коклюш




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

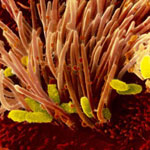
Коклюш — одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС).
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
Коклюш: современные проблемы и пути их решения
Заведующая лабораторией специфической профилактики инфекций ЦНИИ эпидемиологии МЗ РФ
Коклюш — инфекционное заболевание, передающееся воздушно-капельным путем. До настоящего времени коклюш и его возбудитель остаются серьезной проблемой не только для России, но и для всего мира. По данным ВОЗ, в мире ежегодно заболевает коклюшем около 60 млн человек, умирает около 1 млн детей, преимущественно в возрасте до одного года.
Одно из главных положений этих программ гласит, что 95%-ный охват прививками АКДС-вакциной позволит снизить заболеваемость коклюшем до уровня 5 случаев на 100 тыс. населения. Однако главное, чего удалось добиться в 1997-1998 годах в ходе реализации программ, это довести до сознания населения и медицинских работников, что вакцинация необходима.
Научные исследования, проводимые институтами эпидемиологического профиля, были направлены прежде всего на решение прикладных задач вакцинопрофилактики, в частности, был пересмотрен Национальный календарь прививок. Что касается коклюша, сроки между прививками троекратного курса вакцинации АКДС-вакциной были уменьшены до одного месяца.
— достижение и поддержание высокого (не менее 95%) уровня охвата населения профилактическими прививками в рамках календаря прививок;
— повышение качества и конкурентоспособности медицинских иммунобиологических препаратов;
— разработку новых современных вакцин и средств диагностики инфекционных заболеваний.
Реализация программы на первом этапе (1999-2000 гг.) предполагает снижение заболеваемости детскими инфекциями, введение активной иммунизации против гепатита В, ликвидацию паралитического полиомиелита. На втором этапе (2001-2005 гг.) планируется сокращение до единичных случаев заболеваемости корью, поддержание на уровне спорадических случаев заболеваемости дифтерией, снижение заболеваемости коклюшем до уровня не более 1-3 на 100 тыс. населения, эпидемическим паротитом — до 5 на 100 тыс. населения, вирусным гепатитом В — до 10 на 100 тыс. населения, организация и проведение специфической профилактики краснухи, разработка и внедрение в практику здравоохранения новых современных вакцин и диагностикумов. Данный проект предусматривает разработку отечественной бесклеточной коклюшной вакцины для иммунизации детей декретированных возрастов.
Следовательно, главной задачей, поставленной на ближайшие годы перед здравоохранением относительно коклюша, следует считать снижение заболеваемости до уровня спорадической, что позволит отнести коклюш к числу инфекций, полностью управляемых средствами специфической профилактики.
Тем не менее несмотря на более чем 40-летнее использование в мире АКДС-вакцины, до настоящего времени сохраняются основные периодические сезонные подъемы заболеваемости, которая регистрируется не только у непривитых, но и у привитых детей; относительно высока смертность, особенно среди детей до года; среди заболевших формируются очаги с большим количеством случаев; параллельно увеличивается число тяжелых и средне-тяжелых форм заболеваний среди непривитых детей; растет заболеваемость взрослого населения.
За последние годы в России отмечен повсеместный рост заболеваемости коклюшем среди всех групп населения, достигший в ряде городов и областей уровня довакцинального периода. Наивысший показатель по стране был отмечен в 1994 году — 28,6 на 100 тыс. населения (пик очередного периодического подъема заболеваемости). Однако, по данным официальной статистики, национальная программа вакцинопрофилактики в 1997-1998 гг. не выполнила своей задачи, поскольку с 1997 года в России начался новый периодический подъем заболеваемости (показатель 18,5 на 100 тыс. населения вместо 5 случаев на 100 тыс., как планировалось). Охват прививками АКДС-вакциной составил у детей до года 86,8% вместо 95% запланированных, в связи с чем главный государственный санитарный врач РФ на VIII съезде педиатров России (февраль 1998 года) довел до сведения специалистов, что коклюш остается одной из основных проблем санэпидслужбы России, требующей пристального внимания и принятия соответствующих мер, препятствующих дальнейшему распространению этой инфекции.
Сложившаяся в РФ ситуация с коклюшем объясняется прежде всего ограниченным влиянием существующей АКДС-вакцины на эпидемический процесс заболевания; неоправданно широкими противопоказаниями к проведению прививок и, как следствие, снижением коллективного иммунитета, а также низким уровнем бактериальной и отсутствием серологической диагностики (особенно на поздних сроках заболевания), ошибками клинической диагностики, поздней обращаемостью, несвоевременной госпитализацей — все эти факторы в совокупности приводят к отсутствию достоверных данных о распространенности коклюша среди населения.
Одной из самых сложных проблем является диагностика стертых и легких форм заболевания вследствие выраженного коклюшеподобного синдрома при ряде других соматических заболеваний. В связи с этим все большее внимание научных и практических работников здравоохранения направлено на совершенствование лабораторной диагностики коклюша, его лечения и специфической профилактики. В последнее десятилетие в мире появилось много новых научных данных, значительно расширивших общее представление о коклюшной инфекции и ее возбудителе, в частности, о роли и значении отдельных антигенов в формировании защиты против коклюша. Так, М. Питтман (1979 год) была предложена концепция о ведущей роли коклюшного экзотоксина в патогенезе инфекции. Не последняя роль в формировании защиты против коклюша принадлежит филаментозному гемагглютинину. Агглютиногенам 2,3, белку 69 КДа. В настоящее время доказано, что антитела к коклюшному токсину обладают наибольшей защитной активностью и выявляются как у переболевших коклюшем, так и у вакцинированных. В последнем случае их уровень во многом зависит от антигенного состава используемой вакцины.
Основные исследования по изучению качественных особенностей вакцинального и инфекционного иммунитета проводятся в Японии, США и Швеции. В этих странах наряду с корпускулярной АКДС-вакциной на определенных этапах календаря прививок введена бесклеточная коклюшная вакцина в нескольких вариантах, однако превалирующим антигеном в них является коклюшный токсин. В настоящее время после проведения по рекомендации ВОЗ строго контролируемых опытов по оценке иммунологической эффективности этих вакцин при троекратной иммунизации, а также ревакцинаций на базе детских учреждений Швеции они были рекомендованы для использования в США. Однако эти данные носят для нас исключительно информативный характер ввиду отсутствия бесклеточной коклюшной вакцины, а используемая в России корпускулярная вакцина отличается от зарубежных аналогов составом вакцинных штаммов и особенностями производства. Кроме того, в нашей стране вакцинируются дети в возрасте с 3 месяцев и отсутствует 2-я ревакцинация против коклюша. В этих условиях изучение особенностей иммунного ответа у вакцинированных и переболевших коклюшем детей и взрослых к отдельным антигенам коклюшного микроба приобретают особую актуальность, поскольку информация о таких исследованиях в отечественной литературе отсутствует.
Не менее значимой является проблема разработки отечественных диагностических систем для качественной и количественной оценки противококлюшного иммунитета, поскольку используемые для этих целей реакция аплютинации и РПГА не дают адекватного представления о направленности антител к различным компонентам коклюшного микроба и о реальной протективной активности этих антител. За рубежом для этих целей используется метод ИФА и культуры клеток. Вместе с тем токсиннейтрализующие антитела обладают выраженной протективной активностью, а их количественное содержание позволяет непосредственно судить об уровне защищенности. Эти данные прослужили основой для разработки нового типа препаратов для лечения и профилактики коклюша, содержащих антитоксические противококлюшные антитела. Так, в нашей стране был разработан препарат антитоксического противококлюшного иммуноглобулина, предназначенный для патогенетической терапии коклюшной инфекции. Этот препарат прошел расширенные государственные испытания на базе института МОНИКИ им. В.В. Владимирского и КИБ г. Москвы, результаты которых свидетельствуют о его высокой эффективности. В 1998 году препарат включен в перечень лекарственных препаратов, зарегистрированных МЗ РФ для внедрения в практику здравоохранения. В настоящее время рассматривается целесообразность применения антитоксического противококлюшного иммуноглобулина для профилактики новых случаев заболевания в очагах инфекции.
Таким образом, несмотря назримые успехи в борьбе с коклюшем, остается еще много нерешенных вопросов относительно качественных особенностей поствакцинального и постинфекционного иммунитета при этой инфекции. В свою очередь, объективная информация о характере иммунного ответа к ряду антигенов коклюшного микроба позволит выяснить причины недостаточной эффективности отечественной АКДС-вакцины, а также явится основанием для выработки стратегии и тактики совершенствования ее коклюшного компонента. Кроме этого, будут разработаны методы оценки иммунологической эффективности АКДС-вакцины, которые, в свою очередь, позволят качественно улучшить серологическую диагностику коклюша и регистрировать его на поздних сроках заболевания.
КОКЛЮШ У ВЗРОСЛЫХ. ОСОБЕННОСТИ ЭПИДЕМИОЛОГИИ, КЛИНИКИ И ДИАГНОСТИКИ.
студент медицинского института БФУ им. И. Канта
Читайте также:


