Лабораторная диагностика болезни легионеров
Возбудители легионеллеза относятся к семейству Legionellaceae, роду Legionella, в котором выделяют 50 видов. Выделяют две клинические формы легионеллеза – лихорадка Понтиак, протекающая как острая респираторная вирусная инфекция, и пневмония (болезнь легионеров), возникающая при вдыхании мелкодисперсного аэрозоля воды, инфицированной возбудителем в концентрации 104 и выше микробных клеток в 1 литре. В 90% групповых и спорадических случаев болезни легионеров выделяют вид Legionella pneumophila, причем более 80% связаны с L. pneumophila серогруппы 1, остальные могут быть вызваны L.pneumophila других серогрупп. У пациентов со сниженным иммунным статусом болезнь легионеров может быть вызвана также L.micdadei, L.bozemanii, L.dumophii, L.longbeachae. Возбудитель болезни легионеров распространен в пресноводных водоемах повсеместно в РФ и странах Европы, а также колонизирует внутренние поверхности водопроводного, промышленного и медицинского оборудования с образованием биопленок, устойчивых к действию дезинфицирующих средств. Легионеллы активно колонизируют системы горячего и холодного водоснабжения, централизованные системы кондиционирования воздуха с водным охлаждением, градирни, вихревые бассейны и джакузи массового пользования, увлажнители воздуха, фонтаны. В начале заболевания характерны лихорадка, жалобы на сухой непродуктивный кашель, сильные головные боли, миалгии, колющие боли в груди, одышка. Период лихорадки обычно продолжается 10–15 дней. У 25% больных в начальном периоде наблюдается поражение желудочно-кишечного тракта – тошнота, рвота, боли в животе, диарея. Практически у всех пациентов наблюдается гепатомегалия. У 20–30% больных быстро развивается острая дыхательная недостаточность, требующая респираторной поддержки. В тяжелых случаях определяется симптоматика энцефалопатии: нарушение сознания, дезориентация, дизартрия, мозжечковые нарушения. Почки поражаются вторично. Летальность колеблется от 8 до 40% и зависит от своевременности диагностики, сроков и эффективности этиотропной терапии. Являясь внутриклеточным патогеном, легионеллы чувствительны только к антибиотикам, проникающим через биологические мембраны – современным макролидам и фторхинолонам.
Факторами повышенного риска являются: заболевание в теплое время года; путешествие, совпадающее со сроком инкубационного периода (от 2 до 10 дней до начала заболевания); возраст старше 40 лет; мужской пол; курение; интенсивная системная гормональная или иммуносупрессивная терапия, внутрибольничная пневмония после проведения искусственной вентиляции легких.
Показания к обследованию. Пневмония в сочетании с факторами повышенного риска.
Материал для исследований. Крайне важно проводить сбор материала для ПЦР и культурального исследования до назначения специфической противомикробной терапии. Несоблюдение данного условия может привести к ложноотрицательным результатам.
- Мазки из носоглотки – обнаружение АГ;
- мазки из носоглотки и ротоглотки – выявление ДНК микроорганизмов (поражение верхних дыхательных путей);
- мокрота, плевральная жидкость, БАЛ, биоптаты – обнаружение АГ, культуральное исследование, выявление ДНК микроорганизмов;
- сыворотка крови – обнаружение АТ;
- моча – обнаружение АГ.
Этиологическая лабораторная диагностика включает выделение возбудителя в чистой культуре и его идентификацию с определением вида, серогруппы и серовара, обнаружение АГ и ДНК L.pneumophila, выявление специфических АТ.
ПЦР позволяет обнаруживать ДНК L.pneumophila всех серогрупп со специфичностью 100%, однако применение исследований для рутинной диагностики ограничено необходимостью использования материала из нижних дыхательных путей.
Культуральный метод трудоемок и занимает 4–5 суток, чувствительность высева микроорганизма из мокроты низка, получение образцов для исследования требует проведения инвазивных процедур (бронхоскопия). Исследования по обнаружению АТ (серологическая диагностика) вследствие необходимости использования проб, взятых в динамике (парные сыворотки), носит ретроспективный характер.
Показания к применению различных лабораторных исследований. Для ранней диагностики используется обнаружение в моче растворимого АГ L.pneumophila 1-й серогруппы. Обнаружение ДНК методом ПЦР применяется в диагностических целях при наличии материала из нижних дыхательных путей; при подозрении на заболевание, вызванное L.pneumophila, отличных от 1-й серогруппы; при расследовании случаев летального исхода от пневмонии неясной этиологии.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
![]()
Legionella — грамотрицательные палочковидные бактерии с по меньшей мере 20 патогенными видами и 70 серогруппами. Legionella воспроизводится внутриклеточно, в том числе внутри макрофагов, которые парадоксально защищают их, когда они реплицируются. Легионеллезная пневмония, известная как болезнь легионеров, возникает, когда бактерии вдыхают (или редко аспирируются) в легкие. Не пневмоническая легионеллезная инфекция известна как понтиакская лихорадка.
Виды Legionella представляют собой грамотрицательные бациллы, внутриклеточные, строго аэробные коккобациллы порядка Legionellales. Они наиболее тесно связаны с Coxiella burnetii, возбудителем Q-лихорадки. Среди 56 различных видов Legionella 20, как сообщается, поражают людей.
Legionella pneumophila является наиболее распространенным видом, вызывающим инфекцию, в частности серогруппа 1 и реже, серогруппы 4 и 6. Бактерии Legionella имеют прихотливые требования к росту и используют белки вместо углеводов в качестве источника энергии.
Виды Legionella встречаются в водных средах, таких как озера и ручьи, но почти все случаи внебольничной болезни легионеров связаны с загрязненными аэрозолями, произведенными искусственными водными системами, такими как градирни, системы водопроводной канализации, системы циркуляционного водоснабжения.
Ниша бактерий Legionella находится между водными амебами (Acanthamoeba, Vermamoeba, Naegleria и Stenamoeba) как в экологических, так и в искусственных водных экосистемах. Инфекции, вызванные альтернативными видами Legionella (L micdadei, L dumoffii, L bozemanii) чаще встречаются у пациентов с выраженной иммуносупрессией, обычно в условиях стационара, где основным источником является микроаспирация зараженной питьевой воды.
Болезнь легионеров приобретается путем вдыхания и, в меньшей степени, микроаспирации зараженной воды. Попадая в легкие, микроорганизмы фагоцитируются альвеолярными макрофагами, где они выделяют вирулентные факторы, которые позволяют им выживать и реплицироваться. Внутриклеточный рост занимает центральное место в патогенезе. В одном макрофаге могут находиться до 1 тыс. бактерий. Бактерии в конечном счете убивают фагоцит, который освобождает их, чтобы они повторно подверглись фагоцитозу.
Фагоцитоз может стимулироваться опсонизацией с C3-компонентом комплемента (общим фактором между классическим и альтернативным путями). Альвеолы заполняются бактериями, нейтрофилами, дополнительными макрофагами и эритроцитами. Хемокины и цитокины, включая ФНО альфа и интерлейкин 12, инициируют воспалительный ответ. Патогенез понтиакской лихорадки неизвестен, но она также может быть вызвана вдыханием Legionella.
-
1. Болезнь легионеров (пневмонический легионеллез): внебольничный или нозокомиальный. Распространение из легких в другие органы может возникать у пациентов с ослабленным иммунитетом. 2. Понтиакская лихорадка (непневмонический легионеллез): синдромокомплекс, состоящий из головной боли, лихорадки и миалгии, который обычно спонтанно разрешается через 3–5 дней.
Болезнь легионеров и понтиакская лихорадка подтверждаются лабораторными методами, будь то наличие антигена в моче, серологическое исследование, прямая реакция иммунофлуоресценции респираторного образца или бакпосев на специальные среды. Клинические признаки могут предполагать наличие заболевания, но не чувствительны или специфичны для Legionella.
Таким образом, все пациенты с пневмонией (внебольничной или нозокомиальной) должны быть проверены на наличие Legionella. Легионеллезная пневмония является атипичной пневмонией, потому что Legionella не растет на обычных средах, а не из-за уникальных признаков или симптомов.
Типичными симптомами болезни легионеров являются кашель (с или без мокроты), одышка, лихорадка, миалгия и плевральная боль в груди. Также могут присутствовать головная боль, тошнота, рвота, диарея и боль в животе.
Клиническая картина понтиакской лихорадки включает лихорадку, миалгию и головную боль. Также могут возникать артралгия, кашель, анорексия и боль в животе.
Наличие недавнего контакта с водой (например, курорт, рекреационный спа-центр, недавние сантехнические работы) должно увеличить подозрение на инфекцию, вызванную Legionella, но оно не является основополагающим. Как и при внебольничной пневмонии, из-за типичных организмов, таких как Streptococcus pneumoniae, состояние пациентов с внебольничной пневмонией из-за Legionella также может серьезно страдать и быстро ухудшаться.
Могут быть типичные признаки пневмонии, такие как тахипноэ, лихорадка, гипоксия, хрипы при аускультации и чувствительность грудной клетки. Два классических признака болезни легионеров — это лихорадка, которая не соответствует тахикардии, и выраженная головная боль. Понтиакская лихорадка имеет неспецифические признаки при физикальном исследовании, такие как лихорадка и тахикардия.
Пациенту с подозрением на пневмонию следует провести рентгенографию органов грудной клетки, окрашивание по Граму и бакпосев мокроты, тест на выявление антигена в моче для Legionella pneumophila серогруппы 1 и бакпосев крови (2 комплекта). Также необходимо получить общий и биохимический анализ крови. Несмотря на то, что иммуноферментный анализ на наличие антигена в моче является быстрым и имеет высокую специфичность (99%), отрицательный результат не исключает диагноза инфекции, вызванной Legionella, поскольку он в первую очередь идентифицирует только серогруппу 1 (которая является наиболее распространенной серогруппой). Объединенная чувствительность теста составляет 74%.
Несмотря на более высокую чувствительность к обнаружению серогруппы 1 Legionella pneumophila, способность анализа обнаруживать альтернативные виды и серогруппы ниже. Кроме того, этот анализ подвергся критике за то, что предвзятость публикации преувеличивает эффективность теста, тем самым призывая к более качественным исследованиям.
В результате, если существует высокая подозрительность в отношении заражения Legionella, например, возможный контакт с зараженной водой (например, недавнее пребывание в гостинице или круиз) в предыдущие 2 недели серологическое исследование на наличие Legionella следует получать в дополнение к респираторному образцу (мокроте, бронхиальной жидкости, плевральной жидкости) для прямой реакции иммунофлуоресценции и культуре на агаре буферизованного древесного угля (BCYE). Эти тесты должны быть специально запрошены лабораторией микробиологии, поскольку их обычно не выполняют. Мазок из горла для ПЦР-тестирования является альтернативным тестом, но он часто недоступен. Однако выявление ДНК Legionella, вероятно, станет предпочтительным методом диагностики в будущем, преодолев недостатки существующих тестов. Было продемонстрировано, что ПЦР-анализы, предназначенные для обнаружения сегментов генома Legionella, в частности гена, потенцирующего инфекционность макрофагов, усиливают результаты теста на наличие антигена в моче.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
-
Температура тела ≤37,8 °C (≤100 °F). Частота сердечных сокращений ≤100 уд./мин. Частота дыхания ≤24 вдохов/мин. Систолическое АД ≥90 мм рт. ст. Сатурация кислорода в артериальной крови ≥90% или парциальное давление кислорода (pO2) ≥60 мм рт.ст. при комнатном воздухе Способность перорального приема Нормальное психическое состояние.
Основная цель лечения пневмонии Legionella — излечение. Пациент должен внимательно отслеживать осложнения, такие как дыхательная недостаточность, парапневмонический выпот, абсцесс легкого и эмпиема. Пациентам, у которых проявляются признаки ухудшения, следует лечить в ОИТ. Понтиакская лихорадка (не пневмонический легионеллез) обычно спонтанно разрешается через 3–5 дней.
Антибиотик, который обладает внутриклеточной активностью, необходим, потому что Legionella выживает и реплицируется внутри клеток. Использование антибиотика с активностью против нетипичных бактерий (в том числе Legionella) рекомендуется Американским обществом по инфекционным заболеваниям/Американским торакальным обществом (IDSA/ATS) у всех пациентов во время диагностики внебольничной пневмонии до установления причинного патогена. Однако международного консенсуса к этому подходу не существует.
Пациента следует лечить фторхинолоном, таким как левофлоксацин, или более новым макролидом, таким как азитромицин или кларитромицин. Эритромицин использовался при предыдущих вспышках и, как отмечалось, был лучше, чем бета-лактамные антибиотики (например, пенициллины), но был заменен новыми макролидами и левофлоксацином. Обсервационные исследования показали улучшенные результаты у пациентов, получавших левофлоксацин, в отличие от эритромицина или кларитромицина, но в других исследованиях результат был неоднозначным.
Аннотированные ссылки на руководства Британского торакального общества (BTS) для внебольничной пневмонии 2015 года указывают на полезность применения фторхинолона. Если есть известная аллергия на эти препараты или они недоступны, то можно попробовать тетрациклин.
Рекомендации из руководств IDSA/ATS по лечению внебольничной пневмонии могут применяться к пациентам с болезнью легионеров в том, что, когда пациент клинически стабилен, внутривенная терапия может быть заменена на пероральную, после которой происходит выписка пациента.
Постоянная лихорадка, продуктивный кашель, гипоксия, гиперкапния, ухудшение функции легких и системные признаки сепсиса с гипотонией могут уменьшиться от комбинированной терапии фторхинолоном и макролидом.
Болезнь легионеров (легионеллез) является тяжелой разновидностью воспаления легких. Однако в отличии от пневмококковой инфекции протекает в разы хуже и с куда более опасными последствиями. Всё дело в бактериях легионеллы – более живучих и устойчивых к антибиотикам.
Легионелла обитает в основном во влажной и жаркой среде. Так что её можно встретить, где угодно – от влажной почвы до гидромассажных ванн.
По понятным причинам инфекция циркулирует в основном в странах с теплым климатом. Так, на западе Австралии ежегодно диагностируется около 12 случаев заражения легочным штаммом Legionella pneumophila и около 60 общих случаев легионеллеза.
История болезни легионеров и почему она так называется
Болезнь легионеров получила свое название после съезда ветеранов боевых действий и вооруженных конфликтов в июле 1976 году в Филадельфии (США). Все они были членами общественной организации "Американский легион" (American Legion). В общей сложности в съезде принимало участие 4000 человек.
После всех мероприятий участники благополучно разъехались по домам, а через три дня один из них скоропостижно скончался от заболевания, похожего по симптомам на пневмонию. Ко 2 августа умерло уже 18 членов организации. Загадочная болезнь не поддавалась лечению традиционными антибиотиками. В итоге от нее пострадал 221 человек, из которых 34 скончалось.
Спустя год медикам удалось выявить возбудитель – бактерии рода Legionella. Источником заражения по всей видимости послужили системы вентиляции и кондиционирования воздуха, установленные в гостинице, где проходил съезд ветеранов.
Случаи легионеллеза в России
Как показывает статистика, россияне в общем-то ненамного более защищены от легионеллеза, чем жители более теплых регионов, несмотря на то, что болезнь у нас считается редкой.
Болезнь легионеров недаром называют заболеванием крупных городов – практически все случаи заражения приходятся либо на жителей мегаполисов, либо на туристов, отдыхавших за границей.
В целом, в России заболеваемость легионеллезом составляет 0,01 случаев на 100 тысяч населения ежегодно, в то время как в Европе и США – 1,12 случаев на 100 тысяч населения. Тем не менее, ученые связывают не столько с лучшей эпидемиологической обстановкой, сколько с плохим диагностированием болезни . В 2007 году была зафиксирована наиболее крупная вспышка легионеллеза – в городе Верхняя Пышма Свердловской области. Там единовременно заразилось 74 человека. Источником стал аэрозоль, используемый в системе горячего водоснабжения.
При этом все пациенты с таким диагнозом нуждаются в обязательной госпитализации. Отсутствие лечения быстро приводит к летальному исходу.
Как можно заразиться болезнью легионеров?
Бактерия не может проникнуть в организм от другого человека или от контакта с домашними животными.
В общей сложности в природе встречается 50 видов бактерии легионеллы. Наиболее распространенными видами являются Legionella pneumophila и Legionella longbeachae.
Legionella pneumophila часто встречается в теплых и влажных местах:
градирни кондиционирования воздуха в больших зданиях;
испарители бытовых кондиционеров;
душевые и системы горячего водоснабжения;
фонтаны с водой.
Питательной средой для размножения легионелл является так называемая биопленка – конгломерат микроорганизмов, которые активно размножаются на поверхности застойной воды. И болезнь легионеров – это тот самый случай, когда человечество само себе устраивает проблемы на ровном месте. В природе легионеллы, конечно, тоже встречаются, но их концентрации в теплых водоемах и почве обычно недостаточно, чтобы спровоцировать болезнь. А вот в технических объектах с теплой влажной средой они отлично себя чувствуют и хорошо размножаются.
Исследования показывают, что человеческий организм вырабатывает иммунитет после первичного заражения легионеллой, однако, насколько он устойчив и как долго длится – не известно.
В группе риска по заражению легионеллезом находятся:
люди старше 50 лет и пожилые;
люди с хроническими заболеваниями (астма, диабет, заболевания почек);
люди с ослабленной иммунной системой и ВИЧ-инфицированные.
Факторами риска помимо этого является теплое время года. Основные случаи легионеллеза фиксируют поздней весной – летом.
Также установлено, что мужчины чаще страдают от болезни, чем женщины.
Симптомы болезни легионеров
Обычно для развития заболевания требуется от 2 до 10 дней после инфицирования – всё зависит от иммунитета человека и сопутствующих заболеваний. В большинстве случаев первые симптомы болезни легионеров начинают фиксировать через 5–6 дней.
лихорадку и повышение температуры свыше 38 C°;
сухой кашель и одышку.
Иногда могут появиться и другие симптомы:
Диагностика легионеллеза
Из-за симптомов человек с легионеллезом может совершить роковую ошибку и принять его за грипп. Поставить точный диагноз можно лишь после лабораторных тестов.
Первичная диагностика легионеллеза подразумевает рентген грудной клетки, а также потребуются общий анализ крови, общий анализ мочи и плевры.
Однако наиболее точные результаты могут быть получены путем иммуноферментного анализа, благодаря которому в моче пациента можно обнаружить антиген бактерии Legionella pneumophilia 1-й серогруппы.
При этом анализы необходимо повторить через семь дней для подтверждения диагноза.
Почему легионеллез опаснее обычной пневмонии
Всё дело в том, что бактерии легионеллы не проникают внутрь клеток, оставаясь во внеклеточном пространстве. Из-за этого они остаются невосприимчивыми к большинству антибиотиков и труднее поддаются лечению. Признаки болезни легионеров могут продолжаться до трех недель и всё это время пациент нуждается в постоянном уходе.
Лечение болезни легионеров
Для лечения болезни легионеров требуются антибиотики группы макролидов и фторхинолонов, поскольку они способны проникать в бронхиальный секрет. Чаще всего для уничтожения бактерий применяют эритромицин и ципрофлоксацин. Легионелла абсолютно нечувствительна к цефалоспоринам и пенициллину, а также плохо поддается лечению тетрациклинами.
В общем и целом, антибиотики – это основной и единственный способ справиться с болезнью. Прочая терапия подразумевает предотвращение обезвоживания и поддержание жизненных функций организма.
Наиболее важно начать лечение болезни легионеров на ранних стадиях. В этом случае состояние пациента начинает улучшаться уже через 3 – 5 дней. Обычно для полного избавления от болезни требуется 10–15 дней.
В настоящее время вакцины для профилактики болезни легионеров не существует.
Профилактика легионеллеза в России (СП 3.1.2.2626 - 10)
В них, в частности, указывается, что потенциально опасными и удобными для размножения бактерий являются джакузи и СПА-комплексы общего пользования в гостиницах, саунах и спортивно-оздоровительных центрах. Поскольку воду в них не меняют после каждого посетителя, а температура над поверхностью держится в районе 30 – 50 C°, это создает идеальные условия для колонизации легионеллой.
Владельцы коммерческих помещений со СПА-бассейнами, джакузи, системами горячего водоснабжения, аквапарками обязаны регулярно проводить чистку и техническое обслуживание оборудования. Также предписывается отбирать пробы на легионеллу не менее двух раз в год.
К слову, бактерии легионеллы довольно часто находят и в бытовых системах кондиционирования воздуха, так что владельцам кондиционеров в квартирах тоже стоит об этом задуматься.
Источником загрязнения может стать теплая почва и перегной для горшечных растений. Поэтому их поставщики должны тщательно регулировать качество своего товара. Любителям садоводства нужно соблюдать меры предосторожности:
всегда надевайте перчатки при работе с землей;
избегайте вдыхания влажных смесей;
держите продукт влажным во время использования;
сразу же мойте руки после работы в саду.
Как обезопасить себя от легионеллеза дома
-
регулярно обслуживайте домашние кондиционеры на водной основе, чистите и дезинфицируйте ванную или душевую комнату;
соблюдайте меры предосторожности при уходе за комнатными растениями.
Существуют пять основных лабораторных методик, используемых в диагностике легионеллеза:
1. Выделение культуры возбудителя — золотой стандарт.
2. Определение уровня антител в сыворотке крови.
3. Определение растворимого антигена в моче.
4. Выявление возбудителя в клиническом материале методом иммунофлюоресценции.
5. Выявление возбудителя при помощи ПЦР.
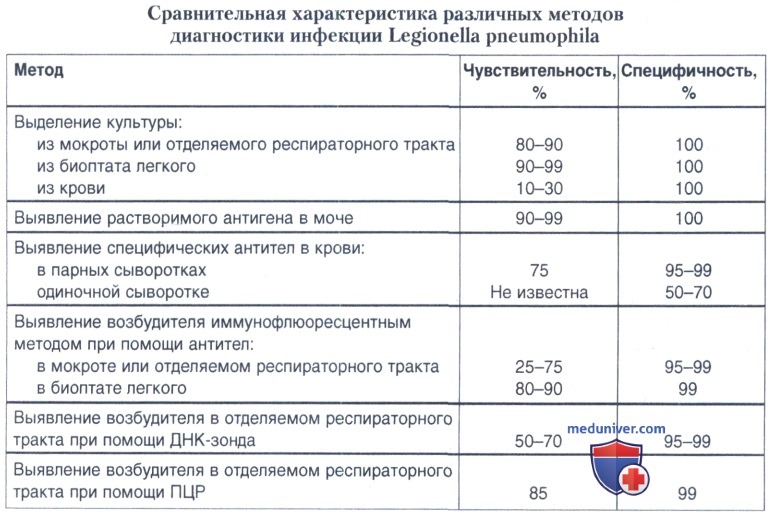
Опыт применения разных методов в последние годы, данные о чувствительности и специфичности различных методов (табл. 29.3), позволил ВОЗ рекомендовать для лабораторной диагностики болезни легионеров три группы методов. Диагноз легионеллеза в случае острой инфекции нижних дыхательных путей (клинически и рентгенологически подтвержденной пневмонии) считается установленным:
а) при выделении легионелл из отделяемого респираторного тракта или легочной ткани;
б) при 4-кратном или более нарастании титра специфических антител к L. pneumophila в реакции непрямой иммунофлюоресценции;
в) при определении специфического растворимого антигена легионелл в моче иммуноферементным или иммунохроматографическим методом.
При отсутствии первой сыворотки крови, взятой в ранние сроки болезни, выявление высокого уровня антител к L. pneumophila (1:128 и выше) в одиночной сыворотке методом непрямой иммунофлюоресценции позволяет считать диагноз легионеллеза предположительно установленным. Остальные методы используются как дополнительные и имеют вспомогательное значение.
Для выделения легионелл используют материал бронхоскопии, плевральный экссудат, материал биопсии или аутопсии легкого. Плевральный экссудат, материал бронхоскопии, полученный стерильно до 7-го дня болезни в количестве 1-2 мл помещают в стерильную пробирку, плотно закрытую резиновой пробкой, и хранят при +4°С не более суток. Материал биопсии или аутопсии помещают в стерильные флаконы, плотно закрытые пробками, и хранят или транспортируют при +4°С в течение суток (не дольше). Длительное хранение материала (до 1 года) возможно лишь при температуре -70°С.
Рост колоний на клиническом материале наблюдается не ранее, чем через 4-5 сут. Максимальное количество видимых колоний вырастает на 8-10-е сутки. При подозрении на рост Legionella колонии пересевают на ту же среду и на среду, не поддерживающую рост возбудителя — контрольную среду. В качестве контрольной среды обычно используют аналогичную среду BCYEα без добавления L-цисте-ина и пирофосфата железа или соответствующей ростовой добавки фирмы-производителя. Роста во втором пассаже на среде BCYEα при отсутствии роста на контрольной среде обычно достаточно для подтверждения выделения культуры рода Legionella. Если культура растет на контрольной среде, то это не Legionella.
Легочная ткань часто контаминирована микрофлорой, быстрый рост которой при высеве на питательные среды не позволяет выделить культуру легионелл. Для ингибирования роста посторонней микрофлоры в среду добавляют 4 мкг/мл цефамандола, 80ЕД/мл полимиксина В и 8 мкг/мл анизомицина. Цефамандол можно заменить ванкомицином (0,5мкг/мл). Следует отметить, что цефамандол, в отличие от ванкомицина, подавляет рост некоторых видов легионелл, не продуцирующих β-лактамазы, включая L.micdadei.
В отличие от стандартной ростовой добавки, обязательно содержащей L-цистеин и пирофосфат железа, антимикробная добавка, подавляющая рост посторонней микрофлоры, может различаться по составу у различных фирм-нроизводителей, а также в зависимости от степени контаминации исследуемого материала.
Существуют также два других метода подавления роста посторонней микрофлоры в клиническом материале при исследовании на легионеллез: прогревание в водяной бане в течение 30 мин при температуре 50°С или 5-минутная экспозиция HCl-KCl-буфером при pH 2,2 (используется для выделения легионелл из сильно контаминированных образцов).
Поскольку морфология легионелл типична для грамотрицательных бактерий, а методы окраски не являются специфичными, то окраска по Граму или Романовскому-Гимзе малоинформативна.
Выпускается несколько вариантов наборов, позволяющих выявлять колонии L. pneumophila серогруппы 1; L. pneumophila серогруппы 2-14 — родоспецифический антиген, характерный для колоний других родов легионелл, позволяющий быстро идентифицировать возбудитель в лаборатории клинической микробиологии. Постановка реакции на стекле с суспензией предполагаемой колонии легионелл занимает не более 15 мин.
а) Серологическая диагностика. Помимо бактериологических методов для диагностики легионеллеза широко применяют серологические методы. Антигенная структура легионелл представляется достаточно сложной. Специфичность серо-групп обусловлена липополисахаридным антигеном. Разработанные в настоящее время методы иммунодиагностики основаны на определении в сыворотке крови больных специфических антител или обнаружении самого антигена в моче либо отделяемом респираторного тракта.
Наиболее распространенный и доступный практическим лабораториям метод лабораторной диагностики — выявление специфических антител в сыворотке крови больных методом непрямой иммунофлюоресценции. Сыворотку крови больных, подозреваемых на легионеллез, берут в первые дни и на 14-21-й день болезни. Кровь из вены в количестве 3-5 мл помещают в стерильную пробирку. После свертывания крови сгусток отслаивают от стекла пастеровской пипеткой и оставляют на 5-6 ч при комнатной температуре. Отделившуюся сыворотку отсасывают в стерильную пробирку и хранят при +4°С.
Для постановки реакции каплю антигена наносят на предметное стекло, высушивают на воздухе в течение 30 мин, погружают в ацетон на 15 мин и вновь высушивают на воздухе. Сыворотку крови больного разводят в соотношении 1:16 0,15М фосфатным буфером (pH 7,2). Далее производят двукратные разведения от 1:32 до 1:512 в том же фосфатном буфере. На препараты с антигеном наносят разведения сыворотки, инкубируют в течение 30 мин при 37°С во влажной камере, промывают 5 мин фосфатным буфером и дистиллированной водой, высушивают на воздухе.
Далее на препараты наносят меченную флюоресцирующим изотиоционатом кроличью сыворотку против глобулинов человека, инкубируют в течение 30 мин при 37°С, промывают 5 мин, ополаскивают дистиллированной водой и высушивают. Препарат покрывают забуференной глицериновой средой и просматривают в люминисцентном микроскопе. Титры антител определяют по интенсивности свечения образующегося иммунного комплекса по 4-балльной шкале.
Результат считается положительным при не менее, чем 4-кратном нарастании титров антител в реконвалесцентных сыворотках по сравнению с первой, взятой в острый период заболевания. В случаях, когда проанализировать динамику изменения не представляется возможным, диагноз ставится по уровню специфических антител (1:128) в одиночной сыворотке (предварительный диагноз). При постановке реакции в качестве контроля используют положительную (титр не менее 1:256) и отрицательную (титр 1:16) сыворотки крови человека. Качество антигена может быть проверено в реакции непрямой иммунофлюоресценции с разведениями сыворотки крови кролика, иммунизированного антигеном L. pneumophila.
К сожалению, применение данного метода связано с необходимостью проведения инвазивных манипуляций для сбора материала, так как в мокроте возбудитель легионеллеза выявляют редко. Кроме того, моноклональные антитела к видоспецифическому антигену L. pneumophila дороги для рутинной диагностики, а тест-системы на основе поликлональных антител могут давать перекрестные реакции с Pseudomonas spp., Flavobacterium spp. и Bacteroides spp., и специфичность метода значительно понижается. Поэтому на практике в последние годы метод прямой иммунофлюоресценции используется, как правило, наряду с латекс-агглютинацией, для идентификации выросших на чашках колоний легионелл.
Изумрудно-зеленое специфическое свечение не менее чем 3-5 клеток в поле зрения микроскопа свидетельствует о присутствии в исследуемом материале L. pneumophila.
С конца 90-х годов прошлого века для экспресс-диагностики легионеллеза стали использовать ИФА, позволяющий выявлять растворимый антиген легионелл в моче в острый период заболевания (первые 10 дней). Международные испытания, проводившиеся в 1998-1999 гг. под эгидой Европейской рабочей группы по легионеллезу показали высокую чувствительность и специфичность этого метода в обнаружении L. pneumophila серогруппы 1 в моче. В настоящее время во всем мире в 80% случаев первичный диагноз легионеллеза ставится на основе обнаружения легионеллезного антигена в моче.
Для постановки ПЦР с целью диагностики легионеллеза обычно используют праймеры фрагмента гена mip или 16S rPHK L.pneumophila. В ряде работ указывают на возможность перекрестных реакций с бактериями рода Pseudomonas. Необходимость инвазивных процедур для получения клинического материала для исследований также ограничивает применение данного метода, поэтому в настоящее время ПЦР для диагностики легионеллеза используется лишь как дополнительный тест.
Редактор: Искандер Милевски. Дата публикации: 14.2.2020
Читайте также:


