Лепра и проказа это одно и тоже
Пик распространенности лепры приходится на средние века (12 – 16), когда большинство населения европейских стран было поражено данным заболеванием. В те времена проказа считалась неизлечимой болезнью, прокаженные выдворялись из города и были вынуждены носить на шее гусиную лапку и звенеть в колокольчик, предупреждая о своем появлении.
Несмотря на спад заболеваемости, лепра до сих пор имеет место на Земле и врачи любой специальности должны быть настороже в отношении диагностики данной болезни. Последний случай официально зарегистрированной лепры в России был установлен в 2015 году у мигранта из Таджикистана, работающего строителем в Москве.
Исторические факты
Лепра и ее классификация
Проказа – что это за болезнь? Лепрой называется хроническое инфекционное заболевание, при котором поражаются кожные покровы и слизистые оболочки, нервная система, опорно-двигательный аппарат и внутренние органы.
Заболевание относится к малоконтагиозным (малозаразным) инфекциям и заражаются ею от 5 до 7% населения земного шара, в остальных случаях (примерно 95%) у людей имеется выраженный иммунитет, предотвращающий инфицирование лепрой. Вопреки бытующему мнению – проказа не передается по наследству и при беременности от матери к плоду.
Во всем мире зарегистрировано не более 2 миллионов больных лепрой. Снижение количества заболевших с 11 – 12 миллионов произошло в 90-ые года прошлого столетия. В Российской Федерации на 2007 год зарегистрировано только 600 человек инфицированных, и 35% из них проходят стационарное лечение, а остальные лечатся амбулаторно.
Заболевание распространено в странах с жарким климатом (тропики, субтропики) и практически не встречается в холодных регионах. Первое место по распространенности болезни занимает Бразилия, второе – Индия и третье – Южная Азия: Бирма, Непал. Также проказа распространена в Восточной Африке: Мозамбик, Мадагаскар и в среднеазиатских республиках бывшего СССР (Таджикистан, Узбекистан) и в Казахстане.
Источником заражения является больной человек. Но инфекцию также переносят человекообразные обезьяны и броненосцы. Кроме того, природным резервуаром лепры служат водоемы и почва, но заразится таким путем маловероятно.
Вне человеческого организма (на воздухе) микобактерии лепры быстро погибают, но сохраняют жизнеспособность в течение длительного времени в трупах больных.
Количество больных лепрой в разных странах различно и в первую очередь зависит от социально-экономического уровня страны, финансового обеспечения населения, соблюдения общей и санитарной культуры. Передается заболевание 2 путями:
- воздушно-капельный — осуществляется посредством кашля, чихания и даже разговора больного, что способствует выделению в окружающую среду огромного количества возбудителей проказы.
- через поврежденные кожные покровы — при нанесении татуировок или при укусе кровососущих насекомых.
Так как заболевание относится к малоконтагиозным инфекциям, то риск заражения ею напрямую связан с продолжительностью контакта и его характером (половые связи, родственные или проживание по соседству). В супружеских парах и семьях, которые проживают с инфицированными, близкие заболевают лишь в 10 – 12% случаев. Крайне высока заболеваемость проказой среди детей младшего возраста (несформировавшийся иммунитет). Различий в заболеваемости среди мужчин и женщин не установлено, но мужчины негроидной расы чаще заражаются данной инфекцией.
После помещения больного в лепрозорий, переезда его в другую квартиру или в случае смерти проводится заключительная дезинфекция жилого помещения.
- Также обеззараживанию подвергаются самые опасные в эпидемическом плане объекты (белье, посуда, мокрота и носовая слизь).
- Белье и посуду либо кипятят в течение 15 минут в 2%-ом растворе гидрокарбоната натрия, либо замачивают на протяжении часа в 1%-ом растворе хлорамина.
- Полы и стены помещений, где проживал больной, опрыскивают раствором 0,5% хлорамина или 0,2% хлорной известью.
По типу заболевания выделяют:
- лепроматозную лепру;
- туберкулоидную лепру;
- недифференцированную лепру;
- диморфную или пограничную лепру.
По течению в каждой форме выделяют стадии:
- стационарная;
- прогрессирующая;
- регрессивная;
- резидуальная.
Причины проказы
Причиной болезни проказа является микобактерия лепры (Mycobacterium leprae), которую открыл норвежский врач Хансен в 1874 году. Поэтому другим названием лепры является болезнь Хансена. Возбудитель выглядит как прямая или несколько изогнутая палочка, имеющая закругленные концы. Длина микобактерии 1,0 – 7,0 мкм, а диаметр от 0,2 до 0,5 мкм. Она устойчива к кислотам и спирту и относится к облигатным внутриклеточным паразитам, внедряясь в тканевые макрофаги.
Основным источником лепрозной инфекции является больной человек, который выделяет микобактерии лепры в окружающую среду через слюну, носовую слизь, грудное молоко, сперму, мочу, кал и раневое отделяемое. Возбудитель лепры проникает в кожу и слизистые, оттуда в нервные окончания, лимфатические и кровеносные сосуды. С током крови и лимфы разносятся по всему организму и поражает внутренние органы.
Здоровый человек практически не восприимчив к лепре. В группу риска по инфицированию входят дети, алкоголики, наркоманы и люди с хроническими заболеваниями, особенно с ослабленным иммунитетом.
Клиническая картина
Инкубационный период при проказе в среднем составляет 3 – 7 лет, но может укорачиваться до 6 месяцев и удлиняться до нескольких десятилетий (15 – 20 лет). Медицине известен случай инкубационного периода лепры, который продолжался 40 лет. В этот период отсутствуют какие-либо симптомы болезни. Кроме того, проказа характеризуется и длительным латентным периодом, при котором не обязательно появление признаков продромального синдрома (слабость, недомогание, утомляемость, сонливость, парестезии).
Клинические проявления каждой формы болезни различные, но также имеются и общие симптомы лепры:
- незначительный субфебрилитет;
![]()
- слабость;
- головные боли;
- изменения кожных покровов (появление светлых или темных пятен, нарушение чувствительности);
- возникновение участков кожных инфильтраций;
- артралгии при движении;
- формирование вертикальной складки между бровями;
- удлинение мочек ушей;
- потеря наружной трети бровей;
- нарушение слизистой носа.
Это самый благоприятный тип заболевания, при котором поражается кожа, периферические нервы и реже некоторые висцеральные органы. Кожные проявления различны в зависимости от стадии заболевания и имеют вид одиночных пятен или папулезной сыпи или бляшек.
В ранней стадии болезни пятна несколько пигментированы или могут иметь вид эритематозных пятен с четкими контурами. Затем на границе пятен возникают множественные мелкие и многоугольные красно-синюшные папулы. Они быстро сливаются в сплошные бляшки, которые возвышаются над поверхностью кожи. По мере прогрессирования болезни центр бляшки утолщается и атрофируется. Таким образом, формируются большие кольцевидные сливающиеся бордюрные элементы или фигурные туберкулоиды. Их размеры достигают 10 – 15 мм и больше, с образованием обширных очагов, расположенных на спине, груди, пояснице. Локализация этих высыпаний носит асимметричный характер.
Также в процесс вовлекаются ногти, которые становятся тусклыми и ломкими, утолщаются, слоятся и крошатся. Цвет ногтей сероватый, на них появляются продольные борозды.
Симптомы поражение периферической нервной системы возникают очень рано. В местах поражения кожи нарушаются температурная, болевая и тактильная чувствительность, отмечается выпадение пушковых волос, изменяется пигментация, нарушается сало- и потоотделение. Кожа становится сухой, иногда возникает гиперкератоз. В начальной стадии наблюдается либо диссоциация нарушений кожной чувствительности, либо ее кратковременное усиление (гиперестезия). Затем чувствительность снижается и исчезает полностью.
Наиболее тяжелый вариант заболевания, характеризуется многочисленными клиническими проявлениями на кожных покровах. Рано поражаются слизистые, а внутренние органы и нервная система вовлекаются в процесс позднее. Систематизация клинических проявлений лепроматозной лепры:
Во всех кожных высыпаниях имеется большое количество микобактерий лепры. Кожные высыпания представлены в виде эритематозных или эритематозно-пигментных пятен, которые располагаются симметрично, имеют небольшие размеры и не имеют четких границ. Данные пятна обнаруживаются на ладонях, лице, разгибательных поверхностей голеней и предплечий и в ягодичной области. Пятна блестят и имеют гладкую поверхность. По мере прогрессирования заболевания пятна из красных превращаются в бурые или желтоватые (ржавые, медные). Расстройств чувствительности и потоотделения в участках кожных поражений не наблюдается. На протяжении долгого времени (месяцы и годы) пятна либо не изменяются, либо исчезают, но зачастую преобразуются в инфильтраты и лепромы. В случае инфильтрата пятна выглядят как бляшки или участок кожной инфильтрации без определенных границ. При возникновении пареза сосудов или гемосидерозе пятна становятся бурыми или синюшно-бурыми.
При лепроматозной форме в процесс не вовлекаются: волосистая часть головы и веки, подмышки и локтевые сгибы, подколенные ямки. На месте инфильтратов на ранней стадии начинают формироваться одиночные и множественные лепромы, размерами от 1 – 2 мм до 3 см. Они, как правило, локализуются на лице (на лбу, надбровных дугах, крыльях носа, щеках и подбородке), а также на ушных мочках, кистях, предплечьях и голенях, в ягодичной области и на спине. Лепромы четко отграничены от окружающих тканей и безболезненны. Такие образования имеют гладкую поверхность, лоснятся, иногда шелушатся. Со временем плотноватые лепромы размягчаются, а реже становятся очень плотными. Иногда образования рассасываются, после чего остается запавшее пигментированное пятно. Если лечение не проводится, лепромы изъязвляются, при этом язвы болезненные, после заживления их остаются келоидные рубцы.
Всегда в процесс вовлекается слизистая носа, а в запущенном случае и слизистая рта, гортани, языка и губ. Развивается ринит и носовые кровотечения, нарушается носовое дыхание за счет образования лепром в носу, при расположении лепромы на носовой перегородке нос деформируется, а при поражении голосовых складок сужается голосовая щель и развивается афония (невозможность говорить).
Также при лепроматозной форме в процесс часто вовлекаются глаза с возникновением кератита, конъюнктивита, блефарита, иридоциклита и помутнением хрусталика. Кроме того, данный вариант болезни характеризуется поражением периферической нервной системы, лимфоузлов, печени, сосудистых стенок и яичек. При поражении нервной системы развивается симметричный полиневрит и нарушается чувствительность в области кожных высыпаний, но через длительный период времени. В очень поздней стадии неврита формируются трофические и двигательные нарушения (парез мимических и жевательных мышц лица, лагофтальм, контрактуры и мутиляции, язвы стоп).
Поражение печени приводит к формированию хронического гепатита, а вовлечение в процесс яичек – к орхиту и орхиэпидидимиту. Позднее нарушается функция яичек, что вызывает инфантилизм и гинекомастию.
Диморфный (пограничный) тип заболевания протекает с признаками лепроматозной и туберкулоидной форм. При недифференцированном типе лепре поражаются нервы (локтевой, ушной и малоберцовый). Это сопровождается появлением асимметричных участков кожи с повышенной и сниженной пигментацией и снижением кожной чувствительности и потоотделением вплоть до полного его прекращения. Вовлечение в процесс нервов ведет к развитию полиневритов, которые заканчиваются параличами, деформацией конечностей и возникновением на них трофических язв.
Диагностика лепры
Точно диагностировать проказу помогают лабораторные методы, которые включают бактериоскопическое и гистологическое исследования:
- бактериоскопически исследуются соскобы с носовой слизистой, мочек ушей, подбородка и пальцев;
- гистологически исследуются лепромы, лимфатические узлы и раневое отделяемое трофических язв.
Полученные препараты окрашивают по Нельсону, в мазках выявляются микобактерии лепры.
С целью определения тактильной, болевой и температурной чувствительности кожи выполняются функциональные пробы (с никотиновой кислотой и гистамином, горчичником и реактивом Минора).
Изучаются реакция организма на лепромин (кожные пробы). При туберкулоидной форме лепроминовый тест дает положительный ответ, при лепроматозной форме – отрицательный. Недифференцированный вариант лепры выдает слабоположительную или отрицательную реакцию, а пограничный – отрицательную.
Лечение
- В настоящее время в противолепрозные медицинские учреждения помещаются больные с множественными кожными высыпаниями и положительными результатами бактериоскопического исследования с целью проведения первичного этапа лечения.
- Также в лепрозории направляются пациенты, которые находятся на диспансерном учете, при развитии у них рецидива болезни.
- Амбулаторно лечатся больные с небольшим количеством высыпаний и отрицательными результатами бактериоскопического исследования.
Лечение проказы должно проводиться комплексно и включать одновременное назначение двух – трех противолепрозных препарата с параллельным назначением стимулирующих и общеукрепляющих средств (метилурацил, витамины, аутогемотрансфузия, пирогенал, гамма-глобулин и прочие средства).
- К основным противолепрозным лекарствам относятся препараты сульфонового ряда (диафенилсульфон, солюсольфон и диуцифон).
- Вместе с ними применяются антибиотики: рифампицин, лампрен, офлоксацин, этионамид, клофазимин.
- Длительность одного курса лечения противолепрозными средствами составляет 6 месяцев. Если больной хорошо переносит терапию, перерывы между курсами не проводятся. Комплексное лечение в одном курсе включает назначение одного препарата сульфоного ряда и 1 – 2 антибиотика. Для предупреждения развития лекарственной устойчивости препараты чередуется каждые 2 курса терапии.
Лечение больных лепрой длительное и продолжается от 12 месяцев до 2 – 3 лет.
Вопрос – ответ
При раннем обращении больного за медицинской помощью и начале лечения прогноз благоприятный. В случае развития выраженной клинической картины высока вероятность инвалидизации больного (контрактуры, парезы, параличи), что может потребовать хирургического или ортопедического лечения.
Да, на сегодняшний день в РФ функционируют 4 протилепрозных учреждения: в Астрахани, в Сергиевом Посаде, в Краснодарском крае и Ставрополье. Больные в лепрозориях имеют собственные дома, приусадебное хозяйство, занимаются различными ремеслами. Медицинский персонал проживает рядом с лепрозорием.
Конечно, нет. В подобных запущенных случаях лечение направлено на ликвидацию микобактерий лепры из организма. Борьба с контрактурами, парезами и прочими признаками лепры требует проведения ЛФК, физиотерапии, а в некоторых случаях и хирургической коррекции. И, естественно, утраченные пальцы не отрастут вновь, как потерянный хвост у ящерицы.
Лепра в запущенных случаях приводит к возникновению длительно незаживающих трофических язв на конечностях, поражению глаз и развитию глаукомы, слепоты, потере голоса, проваливанию носа, деформации и утрате пальцев, развитию параличей. Если лечение больного не проводится, то он погибает от кахексии, амилоидоза или асфиксии.
Нет, прививки от лепры не существует. Считается, что вакцинирование БЦЖ (против туберкулеза) значительно снижает риск инфицирования микобактериями лепры. Проводится общая профилактика проказы, направленная на улучшение качества жизни, бытовых условий и стимуляции иммунитета. Больной проказой должен иметь отдельную посуду, постельное белье и полотенце, расческу и прочие личные предметы. Все проживающие лица в одном доме с больным должны регулярно проходить лабораторное исследование на предмет выявления возбудителя заболевания и соблюдать правила личной гигиены (мытье рук, ношение маски и перчаток при обработке язвенных поверхностей у больного).
Лепра или проказа (устаревшее название), хансеноз, хансениаз, является инфекционным заболеванием, которое вызывается микобактериями Mycobacterium lepromatosis и Mycobacterium leprae и протекает с преимущественными поражениями кожных покровов, периферических нервов и, иногда, верхних дыхательных путей, передней камеры глаза, яичек, стоп и кистей.
В настоящее время лепра стала излечимой болезнью, т. к. антибиотики могут уничтожать ее возбудителя. В этой статье мы ознакомим вас с причинами, симптомами и современными методами лечения этого заболевания.
Упоминания об этой болезни есть еще в Библии, рукописях Гиппократа и врачей Древней Индии, Египта и Китая. Лепру называли скорбной болезнью, т. к. в те времена она неминуемо вела к смерти. В средневековье для таких обреченных больных открывали места карантина – лепрозории. Там они и прощались с жизнью. Родственников больного окружающие тоже избегали, т. к. боялись заразиться проказой.
Сейчас распространенность лепры существенно снизилась, но болезнь все еще считается эндемической (т. е. встречающейся в определенной местности и возобновляющейся через какое-то время самостоятельно, а не вследствие заноса извне). Обычно она выявляется среди жителей и туристов тропических стран – Бразилии, Непала, Индии, государств западной части тихого океана и Восточной Африки. В России случай заболевания был выявлен в 2015 году у рабочего из Таджикистана, который работал по найму на строительной площадке медицинского центра.
Причины
Возбудителем лепры являются микобактерии Mycobacterium lepromatosis и Mycobacterium leprae. После инфицирования, которое происходит от больного к здоровому человеку через выделения из носа и рта или при частых контактах, до появления первых признаков болезни проходит длительное время. Инкубационный период лепры может составлять от полугода до нескольких десятилетий (обычно 3-5 лет).
После этого у больного начинается не менее продолжительный продромальный (латентный) период, проявляющийся в неспецифичных симптомах, которые не могут способствовать раннему выявлению болезни. Этот факт, как и длительный инкубационный период, предрасполагает к ее распространению.
Симптомы и виды заболевания
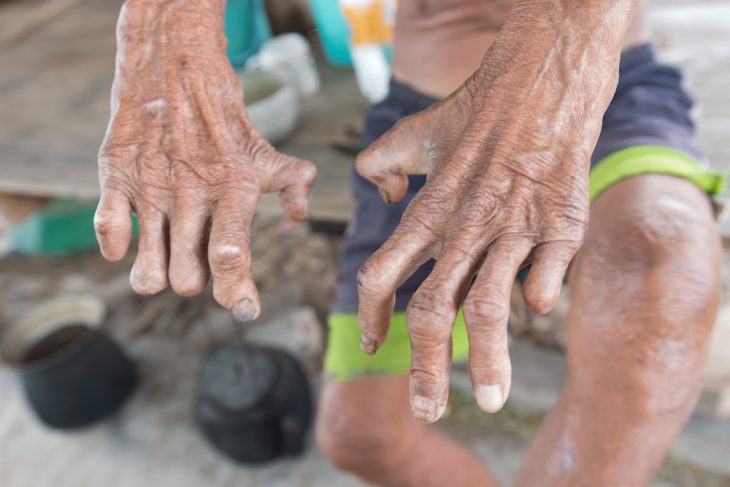
При заражении проказой обычно наблюдается инфицирование открытых для охлаждения воздухом участков тела – кожи, слизистых оболочек верхних дыхательных путей и поверхностных нервов. При отсутствии своевременного и правильного лечения заболевание вызывает тяжелую инфильтрацию кожи и деструкцию нервов. В дальнейшем эти изменения могут вызывать полную деформацию лица, конечностей и уродства.
Такие изменения, как отмирание пальцев на конечностях, провоцируются не микобактериями-возбудителями, а вторичными бактериальными инфекциями, присоединяющимися при травмах, вызывающимися утратой чувствительности в пораженных лепрой руках и ногах. Такие повреждения остаются незамеченными, больной не обращается за врачебной помощью, и инфекция приводит к некрозу.
Лепра может протекать в таких формах:
- туберкулоидная;
- лепроматозная;
- диморфная (или пограничная);
- смешанная (или недифференцированная).
Все формы лепры имеют свои характерные особенности, но специалисты выделяют и ряд общих признаков этого инфекционного заболевания:
- повышение температуры (до субфебрильной);
- слабость;
- головная боль;
- кожные проявления (светлые или темные пятна с нарушением чувствительности);
- появление участков инфильтраций кожи;
- боли в суставах (особенно во время движения);
- отвисание мочек ушей и появление складки между бровями;
- выпадение наружной трети бровей;
- поражение слизистых оболочек носа.
Эта форма лепры проявляется в виде гипопигментированного пятна с четкими контурами. При любом физическом воздействии на него больной ощущает гиперестезию, т. е. повышенное ощущение раздражителя.
С течением времени пятно увеличивается в размерах, его края становятся приподнятыми (в виде валиков), а центр – впалым, повергаясь атрофическим изменениям. Его цвет может варьироваться от синюшного до застойно-красного. По краю появляется кольцевидный или спиралевидный рисунок.
В пределах такого пятна отсутствуют потовые и сальные железы, волосяные фолликулы и пропадают все ощущения. Вблизи очага прощупываются утолщенные нервы. Их изменения, связанные с болезнью, вызывают атрофию мышц, которая особенно выражена при поражении рук. Нередко болезнь приводит к контрактурам не только кистей, но и стоп.
Любые травмы и сдавления в очагах (например, ношение обуви, носков, одежды) приводят к вторичному инфицированию и появлению нейротрофических язв. В ряде случаев это вызывает отторжение (мутиляцию) фаланг пальцев.
При поражении лицевого нерва лепра сопровождается поражением глаз. У больного может развиваться логофтальм (невозможность полного закрытия века). Такое последствие заболевания приводит к развитию кератита и язвам на роговице, что в дальнейшем может провоцировать наступление слепоты.
Эта форма лепры более заразна, чем туберкулоидная. Она выражается в виде обширных и симметричных относительно срединной оси тела поражений кожных покровов. Очаги проявляются в виде бляшек, пятен, папул, лепром (узлов). Их границы размытые, а центр – выпуклый и плотный. Кожа между очагами поражения утолщается.
Заболевание сопровождается безболезненным увеличением подмышечных и паховых лимфатических узлов. На поздних стадиях лепроматозной проказы появляется снижение чувствительности в ногах.
У мужчин эта форма лепры может приводить к развитию гинекомастии (воспалению грудных желез). Кроме этого, уплотнение и склерозирование тканей яичек вызывает развитие бесплодия.
Эта форма лепры может сочетать в своей клинической картине признаки туберкулоидной и лепроматозной проказы.
Эта форма лепры сопровождается тяжелыми поражениями нервов, чаще от такого процесса страдает локтевой, малоберцовый и ушной нерв. В результате развивается утрата болевой и тактильной чувствительности. Нарушение трофики конечностей приводит к постепенной утрате трудоспособности и инвалидизации больного. При поражении нервов, отвечающих за иннервацию лица, у больного нарушается дикция и происходит атрофия и паралич мышц лица.
У детей такая форма лепры может протекать в виде узловатой эритемы. В таких случаях на теле появляются красные пятна с рваными краями. Они не возвышаются над поверхностью кожи и сопровождаются слабостью и повышением температуры до субфебрильной.
Диагностика
Для диагностики лепры врач может использовать несколько методик. При этом обязательной частью опроса больного является установление мест пребывания и контактов за последние несколько лет.
В план обследования больного с подозрением на лепру включают:
- осмотр и опрос;
- соскоб слизистой полости рта или носа;
- проба Минора для выявления снижения потоотделения в очагах поражения;
- определение чувствительности кожи;
- никотиновая проба для выявления реакции кожи на никотин;
- лепроминовая проба (введение специального препарата в кожу предплечья для выявления формы лепры).
Самым доступным и быстрым специфичным методом диагностики проказы является лепроминовая проба. Для ее выполнения больному в области предплечья внутрикожно вводится Лепромин – препарат на основе автоклавированного гомогената кожных поражений больных лепроматозной проказой. Через 48 часов на коже появляется папула или пятно, а спустя 14-28 дней – бугорок (иногда с участком некроза). Появление этих признаков является положительным результатом и указывает на туберкулоидную форму проказы, а при отрицательном результате – на лепроматозную форму или отсутствие болезни.
Лечение
Лечение больных лепрой всегда проводится в условиях специализированного инфекционного стационара, а после выписки они должны регулярно проходить диспансерные осмотры. Его эффективность во многом зависит от своевременного начала терапии на самых ранних стадиях болезни, т. е. в момент определения факта возможного инфицирования. Однако на практике больные чаще обращаются за врачебной помощью уже на тех стадиях, когда симптомы начинают прогрессировать. Этот факт может приводить к появлению осложнений болезни и таких ее остаточных проявлений, как изменение внешности и инвалидизация.
Для этиотропной терапии, направленной на уничтожение возбудителя, больному назначается комбинация из нескольких эффективных противомикробных препаратов. В разных странах схемы приема лекарств могут несколько отличаться.
В план лекарственной этиотропной терапии могут включаться такие средства:
- препараты сульфоновой группы: Дапсон, Диаминодифенилсульфон, Сульфетрон, Сульфатин и др.;
- антибактериальные средства: Рифампицин (Рифампин), Офлоксацин, Миноциклин, Клофазимин, Кларитромицин и др.
Всемирная Организация Здравоохранения рекомендует комбинированные схемы терапии при всех формах лепры. При туберколоидной проказе – Дапсон 1 раз в день и Рифампин 1 раз в месяц на протяжении полугода, а при лепроматозной – Клофазамин и Дапсон 1 раз в день и Рифампин 1 раз в месяц на протяжении 2 лет до отрицательных анализов биопсии кожи.
Этиотропное лечение дополняется приемом Рутина, витамина С, витаминов группы В и антигистаминных средств (Супрастин, Лоратадин и др.).
В некоторых случаях для торможения роста микобактерий и ускорения регенерации кожных покровов больному назначается прием Хаульмугрового масла (из семян чаульмугры). Это средство должно приниматься в желатиновых капсулах, которые предохраняют слизистую желудка от нежелательного раздражающего воздействия.
Препараты для этиотропного лечения лепры принимаются длительными периодами (от нескольких месяцев до 2 лет), и это способствует их отрицательному влиянию на состав крови. У больных снижается уровень эритроцитов и гемоглобина. Для устранения этих признаков анемии больному необходимо организовать регулярный прием витаминов и рациональное питание для восполнения недостатка железа в крови. Кроме этого, он должен сдавать контрольные анализы крови не реже, чем 1 раз в месяц.

Для исключения развития осложнений со стороны органов зрения, дыхательной, нервной и опорно-двигательной системы рекомендуются консультации таких специалистов:
- невролог;
- офтальмолог;
- отоларинголог;
- ортопед;
- физиотерапевт.
После оценки состояния больного эти доктора узких специализаций могут дополнять план лечения средствами для облегчения состояния больного и предотвращения развития осложнений.
Профилактика
Профилактика лепры заключается в проведении следующих мероприятий:
- В местах распространения болезни проводятся обследования населения для выявления и обязательной госпитализации всех заболевших.
- Лицам, которые контактировали с больными, проводится лепроминовая проба.
- Члены семьи больного после его выписки должны проходить диспансерное обследование не менее 1 раза в год. Если в семье есть новорожденные дети, то они изолируются от больной матери и должны находиться только на искусственном вскармливании. Взрослые дети без признаков болезни могут посещать школу при условии прохождения обследования 2 раза в год и наличия отрицательных клинико-лабораторных анализов.
- В местности с частыми случаями заболеваемости проводится иммунизация населения вакциной БЦЖ.
- Больные с лепрой в анамнезе не должны переезжать из одной страны в другую и работать в пищевой промышленности или детских учреждениях.
- Родные больного с активной формой лепры должны пройти профилактический курс лекарственной терапии.
- Для предотвращения заражения лепрой необходимо соблюдать строгие правила по личной гигиене – частое мытье рук с мылом и своевременная обработка антисептическими препаратами любых микротравм.

Больной с лепрой, 1890-е
Клиническая картина проказы разнообразно, но все разнообразие варьирует между двумя пограничными типами.
Первый – туберкулоидная проказа, которая начинается с появления пятна неокрашенной кожи, в котором она теряет чувствительность – дальше пятно увеличивается, становится валикообразным с рисунком в форме кольца или спирали, центр которого западает и атрофируется, исчезают потовые железы и волосы.


Эдвард Нортон в роли Балдуина Прокаженного
В поисках возбудителя
Судя по всему, именно микобактерии проказы выпала сомнительная честь стать первым болезнетворным микробом, открытым человечеством. А вот бесспорная (хоть и оспариваемая какое-то время) честь сделать это открытие принадлежит норвежскому ученому Герхарду Хенрику Армауэру Хансену.
Герхард Хансен родился в норвежском Бергене, а учился в Христиании – ныне Осло.


Распространенность проказы в 1890-х
Успех? Открытие первого в истории возбудителя болезни? Не совсем так.
Напомним, что уже в 1840 году Якоб Генле сформулировал принципы доказательства того, что болезнь возбуждают микроорганизмы (напомним, что тогда еще ни один возбудитель не был открыт).
1. Микроорганизм постоянно встречается в организме больных людей (или животных) и отсутствует у здоровых;
2. Микроорганизм должен быть изолирован от больного человека (или животного) и его штамм должен быть выращен в чистой культуре;
3. При заражении чистой культурой микроорганизма здоровый человек (или животное) заболевает.

Даниель Корнелиус Даниельсен

Менее "затасканный" по справочникам портрет Хансена
Проказа сейчас, проказа у нас
Опрос, проведенный уже в наше время в Южной Африке, показал, что треть больных с лепрой после постановки диагноза задумывались о самоубийстве. Хорошо известен случай прокаженного Мацуо Фуджимото, который якобы убил в 1952 чиновника, поддерживавшего изоляцию больных проказой. Его приговорили к смерти и казнили 10 лет спустя, проведя безобразнейший с точки зрения прав человека и доказательности процесс.
К слову, стигматизация и болезнь проказы принесла и дополнительную радость – коллекционерам, а точнее - нумизматам и бонистам. В XX веке во многих лепрозориях ходили специальные деньги для внутреннего пользования – чтобы других не заражать. Когда стало понятно, что так передать проказу невозможно, большую часть уничтожили, но что-то осталось.


Колумбийская монета в 2 сентаво из колонии-лепрозория. 1921 год
Ну и напоследок в главе о проказе никак нельзя не рассказать об одном из препаратов, которым ее сейчас лечат.
История талидомида, пожалуй, одна из самых печальных в новейшей фармакологии. Это вещество было разработано немецкой компанией Chemie Grünenthal, которая искала новый антибиотик. Препарат после тестов на животных был сочтен безвредным и через некоторое время признан одним из лучших успокаивающих. Через некоторое время целевая аудитория препарата сузилась: с его помощью стали лечить нервные расстройства беременных. Мужчины восприняли появление талидомида с огромным облегчением. Однако очень скоро разразилась катастрофа. У женщин, принимавших талидомид, рождались дети с уродствами: без ушей, без пальцев рук или с дополнительными пальцами, вовсе без конечностей. Всего на свет появилось от восьми до двенадцати тысяч малышей с физическими недостатками, и только пять тысяч из них не умерли во младенчестве.

Оптические изомеры талидомида
Тем не менее, сейчас талидомид снова в арсенале врачей. Оказалось, что талидомид весьма эффективен для лечения проказы, а единственное противопоказание — беременность. С 16 июля 1998 года FDA разрешило использование его на пациентах с проказой, правда им вменяется максимальная контрацепция, а также запрещено быть донорами крови и спермы.
Есть ли проказа в России? Есть, но уже очень мало. Единственный эндемичный регион в нашей стране – Астраханская область. В 2015 году на учете в России состояло всего 240 человек, из которых в Астраханской области – больше половины (135). Но, кстати, началась проказа в нашей стране не на Волге, а на другой великой реке – на Дону. В документах Войска Донского мы находим упоминания там еще в XVII веке. Видимо, именно с Дона болезнь распространилась на Кубань, в Астраханский край, в Сибирь и на Дальний Восток.
Очень долго проказа считалась чисто человеческой болезнью – без промежуточных хозяев и без животных резервуаров. Такие болезни назывались антропонозами. Это создавало проблемы для изучения и борьбы с болезнью – никак не получалось создать животные модели. Однако во второй половине XX века удалось и модели создать, и найти проказу в диких популяциях животных.
Сначала в 1960 году один из крупнейших специалистов по проказе второй половины века, доктор Чарльз Шепард, сумел культивировать проказу на подушечках лапок мыши. А в 1974 году удалось создать еще одну модель – на сей раз проказу культивировали в броненосцах. Годом позже возбудитель нашли и в дикой популяции броненосцев. Судя по всему, их как-то заразили прибывшие из Европы колонисты лет 500 назад.

Броненосец - носитель проказы
Monot, Marc; Honoré, Nadine; Garnier, Thierry; Araoz, Romul; Coppée, Jean-Yves; Lacroix, Céline; Sow, Samba; Spencer, John S; Truman, Richard W; Williams, Diana L; Gelber, Robert; Virmond, Marcos; Flageul, Béatrice; Cho, Sang-Nae; Ji, Baohong; Paniz-Mondolfi, Alberto; Convit, Jacinto; Young, Saroj; Fine, Paul E; Rasolofo, Voahangy; Brennan, Patrick J; Cole, Stewart T (2005). "On the Origin of Leprosy". Science. 308 (5724): 1040–1042. doi:10.1126/science/1109759
Hamilton, Bernard. The Leper King and his Heirs: Baldwin IV and the Crusader Kingdom of Jerusalem. Cambridge: Cambridge University Press, 2000.
Bériac F. Mourir au monde. Les ordines de séparation des lépreux en France aux XVe et XVIe siècles // Journal of medieval history. — 1985. — Т. Vol 11, № 3. — P. 245—268.
Hansen GHA Forelobige Bidrag til Spedalskhedens Karakteristir.
Nord Меd Arkiv (13): 1- 12. 1869 .
Hansen GHA. Fortsatte Bidrag til Lcpraens (Spedalskhedens Karakteristir).
Nord Меd Arkiv 2 (16 ): 1- 32: 2 (21); 1-24 1870.
Hansen GHA. Undersøgelser Angående Spedalskhedens Årsager. Norsk Mag. Laegervidenskaben. — 1874. — Т. 4. — С. 1—88.
King, D. F., & Rabson, S. M. (1984). The discovery of Mycobacterium leprae A medical achievement in the light of evolving scientific methods. The American Journal of Dermatopathology, 6(4), 337–344.doi:10.1097/00000372-198408000-00008
Stephens T, Brynner R (2001-12-24). Dark Remedy: The Impact of Thalidomide and Its Revival as a Vital Medicine. Perseus Books.
"Use of thalidomide in leprosy". WHO: leprosy elimination. WHO. Retrieved 22 April 2010.
World Health Organization. (1985). Epidemiology of leprosy in relation to control. Report of a WHO Study Group. World Health Organ Tech Rep Ser. 716. Geneva. pp. 1–60.
Дуйко В. В. Пути развития противолепрозной службы нижнего Поволжья: от приюта до клиники института / Мат. науч.-практ. конф. 6–7 окт. 2016. Астрахань: ФГБУ НИИЛ, 2016. 101 с.
Fine P.E.M. Leprosy: the epidemiology of a slow bacterium. Epidemiologic reviews. 1982. No. 4. Р. 161-187.
Arole S., Premkumar R., Arole R et al. Social stigma: a comparative qualitative study of integrated and vertical care approaches to leprosy. Lepr. Rev. 2002. No. 73. Р. 186-196.
Scott J. The psychosocial needs of leprosy patients. Lepr. Rev. 2000. No. 71. Р. 486-491.
Charles C. Shepard MD, The experimental disease that follows the injection of human leprosy bacilli into foot-pads of mice. J Exp Med. 1960 Sep 1; 112(3): 445–454.
doi: 10.1084/jem.112.3.445
Читайте также:



