Может ли мужчина иметь детей если он переболел скарлатиной
Здравствуйте, дорогие читатели. Сегодня мы поговорим о серьёзном и часто задаваемом вопросе: мальчик, переболевший свинкой, может иметь детей или нет? В статье также рассмотрим, какими осложнениями чреват для ребёнка мужского пола эпидемический паротит, какие возможны способы лечения, если бесплодие всё-таки наступило, и какой нужен уход во время болезни, если есть подозрение на поражение мужских желёз. Не забудем упомянуть профилактические меры, благодаря которым можно минимизировать риск развития заболевания и возникновение осложнений.

Коротко об эпидемическом паротите
Это инфекционное заболевание. Возбудителем выступает парамиксовирус, который проникает в организм и поражает железистые ткани. Больше всего подвержены дети, особенно младшие школьники. Передаётся в основном воздушно-капельным путём.
Бывают случаи, когда болезнь протекает бессимптомно, что значительно усложняет своевременную диагностику и начало лечения, а, следовательно, повышает риск развития осложнений.
Для данной болезни характерна такая симптоматика:
- Повышение температуры.
- Озноб.
- Головная боль и общая слабость.
- Увеличение щёк, опухание шеи.
- Болезненность в околоушной области, особенно при жевании.
- Обильное слюноотделение.
Вирус особенно активен в период поздней осени и ранней весны.
Несвоевременное лечение или ненадлежащий уход могут провоцировать развитие осложнений. Одними из страшных последствий, которые наблюдаются у мужского пола, являются орхит и бесплодие. Поэтому важно вовремя начинать лечение, чтоб избежать развития подобных патологий.
Симптомы орхита
Родителям необходимо знать, какая симптоматика характеризует воспалительный процесс в яичках мальчика. Важно вовремя отреагировать, пока процесс не усугубился, и последствия не стали необратимыми.
Основные признаки орхита:
- Болезненные ощущения в паховой области. Возможны, как с одной стороны, так и с обеих сразу.
- Повышение температуры, сопровождаемое лихорадкой.
- Гиперемия кожных покровов мошонки.
- Увеличение яичек в размерах. Может наблюдаться поочерёдное изменение: сначала раза в три увеличивается одно яичко, потом второе.
Что характерно орхит чаще всего возникает внезапно, когда родители могут решить, что ребёнок уже идёт на поправку. Но это, так званый, период мнимого благополучия.
Важно не забывать, что орхит может провоцировать развитие атрофии яичек.
Терапия при поражении мужских желёз
Если определено, что свинка спровоцировала развитие орхита, при появлении первых признаков необходимо сразу доставить мальчика на стационар. Очень важно вовремя начать лечения, ведь упущение времени чревато развитием серьёзных осложнений, в частности бесплодия.
Будут назначены процедуры, которые необходимо проводить строго с разрешения доктора и под его контролем:
- Важно накладывать специальные компрессы на воспалённые яички. Необходимо учитывать, что бинтик должен быть смочен в воде или растворе прохладной температуры. Запрещено использовать сильный холод и лёд. Иначе не избежать термического ожога.
- Принимать анальгетики и препараты, снимающие воспаление. Но только с рекомендации доктора.
- Не допускается обработка яичек средствами, которые не были прописаны доктором.
Мальчик, не достигший периода полового созревания, практически не подвержен развитию полного бесплодия. Если болезнь развивается у подростка или взрослого мужчины риск развития такого осложнения резко увеличивается. Однако и в таком случае бесплодие характерно для 10% заболевших, а то и меньше.
Методы лечения бесплодия
Начало терапии рекомендуется с наступлением полового созревания. В первую очередь мальчику будет назначено обследование:
- Спермограмма. Её важно сделать, чтоб определить, повлияло ли заболевание на состав спермы и активность, жизнеспособность сперматозоидов.
- УЗИ мошонки.
- Биопсия яичек. Назначается, если есть подозрение на какую-то патологию.
Когда проведены все необходимые исследования и установлен точный диагноз, бесплодие было подтверждено, будут назначены такие препараты:
- Гормональные средства. Например, Фортинекс.
- Биогенные препараты. Например, Раверон.
- Иммуномодуляторы (настой женьшеня, радиолы розовой или элеутерококка).
- Корректирующие таблетки для восстановления половой функции. Например, может быть назначен Адриол.
- Приём витаминного и минерального комплекса.
- Применение препаратов, которые значительно улучшают кровоснабжение сосудов яичек.
- Соблюдение правильного распорядка, регулярные выполнения спортивных упражнений.
Если консервативные методы не дают должного эффекта, то будет предложено оперативное вмешательство, направленное на иссечение оболочек яичек или участков соединительной ткани в самих яичках, которые образовалась вследствие внедрения вируса в организм.
Нужно понимать, что правильное лечение назначает исключительно специалист. Самолечение не только не поможет, но и сможет навредить.
Профилактические меры
Самым главным методом профилактики является вакцинация, которая имеет до 96% эффективности. После проведения прививки, вырабатывается иммунитет, который сохраняет свою активность до 12 лет. Проводят такую вакцинацию три раза, она занесена в календарь прививок вместе с корью и краснухой. Иммунитет вырабатывается спустя 20 дней после введения инъекции.
- Очень важным фактором является соблюдение постельного режима.
- Приём всех назначенных медикаментов.
- Контроль температурных показателей. Необходимо следить за тем, чтоб яички не перегревались, иначе не избежать воспалительного процесса.
Скарлатина — чаще детское острое инфекционное заболевание, характеризующееся симптомами ангины, сыпью по всему телу, сильной интоксикацией и лихорадкой.
Болеют скарлатиной чаще всего дети. Возбудителем является бета-гемолитический стрептококк группы А. Передается она воздушно-капельным путем, реже бытовым через игрушки и предметы обихода, а источником являются больные скарлатиной, ангиной и носители инфекции.
Чаще всего скарлатиной болеют дети в возрасте от 1 года до 16 лет, они составляют примерно 90% всех заболевших. Дети первого года жизни болеют крайне редко из-за их малой контактности с большим количеством людей и естественного иммунитета, полученного от матери.
Кстати, одним из редких способов заражения может быть попадание возбудителя через повреждения кожи, например, при порезах или после операций. В этом случае симптоматика ангины будет отсутствовать.
Проявления скарлатины
В основном симптоматика заболевания связана не с действием самого возбудителя, а с его токсинами. К основным симптомам относятся:
Высыпания при скарлатине довольно специфические: ярко-красная мелкоточечная сыпь по всей поверхности тела на фоне общей гиперемии с наибольшей концентрацией в естественных складках: подмышечные впадины, пах, подколенные и локтевые сгибы. Носогубный треугольник же остается белым.
Если провести по коже пальцем и немного надавить, остается белый след, постепенно приобретающий изначальный цвет. Сыпь проходит на 4-7 сутки, после чего появляется шелушение кожи на ладошках и стопах .
В первую очередь для диагностики заболевания важна клиническая картина (множество специфических симптомов позволяют врачу безошибочно определить скарлатину при классическом ее течении) и сбор анамнеза (в первую очередь стоит обратить внимание на контакты с больными ангиной или скарлатиной).
В лабораторных анализах можно выявить:
- нейтрофильный лейкоцитоз в периферической крови;
- повышение СОЭ;
- при посеве с места высыпания отмечается рост бета-гемолитического стрептококка;
- рост титра антител к стрептококковым антигенам.
Лечение скарлатины
В первую очередь при лечении скарлатины должны быть назначены антибиотики, и чем раньше тем лучше, только они действуют непосредственно на возбудителя. Список эффективных препаратов довольно широк: пенициллин, бициллин, тетрациклин, эритромицин. Выбор конкретного лекарства остается за врачом.
Остальное лечение будет симптоматическим, например:
- боль в голе — полоскание фурацилином или отварами трав (ромашка, кора дуба);
- при сильной интоксикации и зуде — антигистаминные препараты;
- повышение температуры — жаропонижающие средства.
Также, для скорейшего выздоровления, необходимо назначение постельного режима, сбалансированного питания, исключающего жареное и острое.

После 10 дней проводимого лечения, пришедших в норму анализов крови и улучшения самочувствия больным разрешают прогулки на улице, подальше от скопления людей. Организм перенесшего скарлатину ослаблен и очень чувствителен к стрептококку, любой контакт может вызвать сильную аллергическую реакцию и серьезные осложнения.
После начала заболевания до первого посещения ребенком детского коллектива должно пройти не меньше 21 дня.
Последствия скарлатины у мальчиков
Последствия скарлатины и осложнения после нее делятся на ранние и поздние.
К ранним осложнениям относятся:
Поздние осложнения схожи с осложнениями после перенесения организмом любой стрептококковой инфекции. Это связано с тем, что возбудитель способен активированный иммунитет направлять против собственного организма больного. Основные осложнения у мальчиков и девочек:
- ревматизм суставов — обычно возникает спустя две недели после выздоровления, характеризуется болью и покраснением в области суставов, проходит самостоятельно;
- нарушение состояния клапанов сердца — клапаны становятся менее эластичными, более плотными, что в результате приводит к сердечной недостаточности;
- гломерулонефрит — характеризуется повышением температуры, болью внизу спины, уменьшением объема мочи, в редких случаях приводит к почечной недостаточности, но чаще хорошо поддается лечению;
- хорея Сиденгами — симптомы появляются на 15-20 день, главные из них – дрожь в ручках и ножках, изменение речи и походки, чаще проходит самостоятельно, но иногда симптомы могут сохраниться.
Существует мнение, что у мальчиков после перенесенной скарлатины снижается потенция, и во взрослом возрасте возможно бесплодие. Документальных подтверждений по этому вопросу нет, доказывающих бесплодие исследований тоже. Скарлатина, кроме основных осложнений, может привести к временному снижению общего тонуса и защитных сил организма.
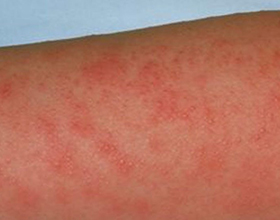
Одной из острых форм ангины у детей, сопровождающейся специфическими красными высыпаниями на коже, является скарлатина. Это весьма опасная болезнь, запущенная форма которой может вызвать тяжелые поражения жизненно важных органов – печени, почек, сердца. Заболевают ею, преимущественно, в детском возрасте. Но, и взрослые люди не застрахованы от заражения инфекцией.
Скарлатина – общая информация, симптомы и диагностика
Скарлатина проявляется следующим образом:
- Высокая температура, лихорадка.
- Мелкая сыпь красного цвета, которую вначале можно заметить только на слизистых горла, на миндалинах, но, затем поражающая другие участки тела.
- Воспаление горла, характерное для ангины.
- Шишкообразные, мелкие, красные уплотнения на языке.
- Увеличенные лимфатические узлы.
Острое инфекционное заболевание своими первыми симптомами напоминает ОРВИ. Сначала у детей появляется жар, воспаляется горло, увеличиваются лимфатические узлы, изредка появляются тошнота, рвота. Через 1-2 суток становятся заметны мелкие высыпания, быстро распространяющиеся с горла на другие участки тела. Высыпания, нередко, вызывают сильный зуд, а через несколько дней они бледнеют и начинают шелушиться.
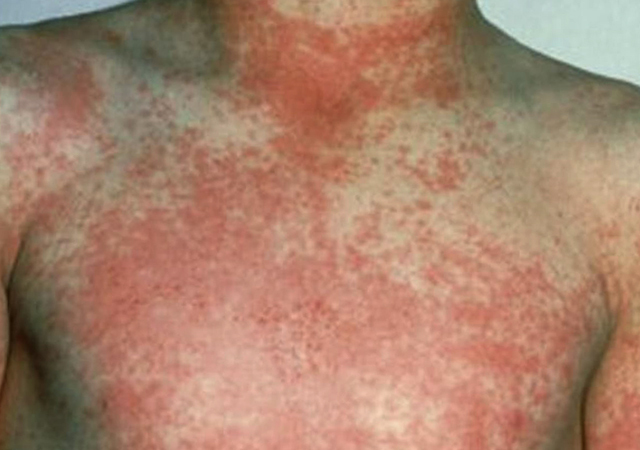
Скарлатина является заразной болезнью, передающейся воздушно-капельным путем. Поэтому, больного ребенка обязательно изолируют от здоровых детей.
Причины возникновения заболевания
Причиной возникновения скарлатины является проникновение в организм токсического стрептококка класса А, продуцирующего ядовитые вещества. Поэтому, у заболевшего ребенка появляются признаки интоксикации. Заражение скарлатиной происходит при контакте с больным человеком воздушно-капельным способом. Необязательно целоваться или чихать, достаточно поговорить с зараженным человеком без специальных средств защиты, чтобы гемолитический стрептококк попал в кровь здорового мальчика. Выделение возбудителя происходит из носоглотки или ротовой полости больного скарлатиной человека.
Существуют факторы, увеличивающие риск заражения. Это:
- Предрасположенность на генетическом уровне.
- Болезни горла, в частности, ангина, перенесенная без необходимого лечения.
- Плохая экология – недостаток чистой воды, перенаселение, антисанитария.
Чтобы снизить риск заражения инфекцией стрептококка, необходимо полностью излечивать ангину у мальчиков. В большинстве случаев у ребенка, переболевшего скарлатиной, впоследствии формируется к ней иммунитет. Однако, чуть больше 1% пациентов повторно инфицируются со всеми вытекающими отсюда симптомами и последствиями.
Присутствие в доме больного скарлатиной ребенка опасно для беременной женщины. В этом случае она должна ходить дома в медицинской маске и находиться с зараженным малышом в разных комнатах.
Последствия скарлатины
Последствия несвоевременной диагностики или неправильного лечения скарлатины – опасны. Они приводят к тяжелой форме болезни, которые заключаются в развитии осложнений раннего или позднего периода.
К ранним осложнениям болезни относятся:
- Воспалительные процессы в носоглотке, миндалинах, среднем ухе.
- Инфекционные болезни, нагноения в почках и печени.
- Нарушение сердечной деятельности, что отрицательно сказывается на работе сердца, приводит к увеличению его размеров и другим, вытекающим отсюда, негативным факторам.
- Риск возникновения кровоизлияний в любых частях тела, но, самое главное – в головном мозге из-за проникновения бактерий в стенки сосудов.
Перечисленные осложнения являются следствием поздно начатой терапии против скарлатины или в том случае, если инфекция поразила ослабленного мальчика. Возникают они во время течения болезни.
Несоблюдение врачебных рекомендаций во время лечения и реабилитационного периода приводят к развитию осложнений позднего периода. Чаще всего, это:
- Ревматизм суставов.
- Миокардит – воспаление сердечной мышцы.
- Пневмония.
- Гломерулонефрит.
Все перечисленные заболевания возникают у детей спустя 10-14 дней после прохождения курса терапии от скарлатины. Связано это с несоблюдением предписанного постельного режима во время лечения и активными физическими нагрузками в период восстановления при категорическом их запрете. В некоторых случаях последствия стрептококковой инфекции дают о себе знать через несколько месяцев или лет.
После прохождения курса терапии от скарлатины лечащий врач обязан освободить ребенка от посещения уроков физкультуры на 2 недели, выписав соответствующую справку.
Профилактические рекомендации
Еще несколько десятилетий назад скарлатина считалась смертельной болезнью. Но, с внедрением антибиотикотерапии она перестала представлять угрозу для маленьких пациентов. Только в особо тяжелых или запущенных случаях болезнь приводит к серьезным осложнениям. Свое распространение скарлатина получила в зонах с холодным климатом, что относится и к России. Правильные профилактические меры, предпринятые родителями, позволят мальчику избежать заражения:
- Приучайте малыша часто мыть руки, особенно, после прихода с улицы:
- Нельзя пользоваться здоровым детям предметами личной гигиены больного человека.
- При кашле и чихании ребенок должен прикрывать рот рукой.
Правильная и своевременная терапия позволит уже через 1-2 суток облегчить состояние больного. Лечить ребенка назначенными врачом лекарственными препаратами при легких формах скарлатины можно и дома, без госпитализации в стационар.
[Скарлатина] может, как и любое инфекционное заболевание вызвать осложнения.
Скарлатину относят к заболеваниям инфекционной природы, которое имеет ряд характерных особенностей.
Проявляется поражением слизистых зева, кожными высыпаниями.
Причины, вызывающие скарлатину
Инфекционным агентом, вызывающим развитие заболевания является гемолитический стрептококк группы А.
Он бывает различных типов, после перенесения скарлатины формируется типоспецифический иммунитет. Болезнь распространена повсеместно, но преимущественно встречается в местах с холодным климатом.

Скарлатина является преимущественно детской инфекцией, ей заболевают [дошкольники и школьники младших классов].
Дети, которые не ходят в детские дошкольные учреждения, болеют значительно реже. Но заражение [взрослого населения] также происходит, но редко.
Сейчас заболевание протекает чаще всего в легких формах. Здоровые люди очень восприимчивы к данному инфекционному заболеванию.
Если у человека отсутствует иммунитет к болезни, то после контакта с больным он заболеет. Заражаются от больных людей или от носителей гемолитического стрептококка.
Бактерии распространяются со слюной больного во время кашля и чиханья. Возможно несколько путей передачи инфекции:
Контактная передача возбудителя возможна при несоблюдении гигиенических правил, использовании предметов быта.
Пищевой путь возникает при распространении возбудителя через продукты питания. Вспышки заболевания развиваются в холодное время года, межсезонье.
Заразным человек является при появлении первых признаков болезни. Заразность сохраняется весь период болезни, в ранний период после выздоровления (реконвалесцент).
Реконвалесцент очень часто является своеобразным резервуаром возбудителя болезни. В организм стрептококк попадает через слизистые оболочки носоглотки, где и развивается его первое действие.
Системные симптомы заболевания объясняются тем, что возбудитель вырабатывает токсин. Иногда проникновение возбудителя болезни возможно и через раны, ожоги.
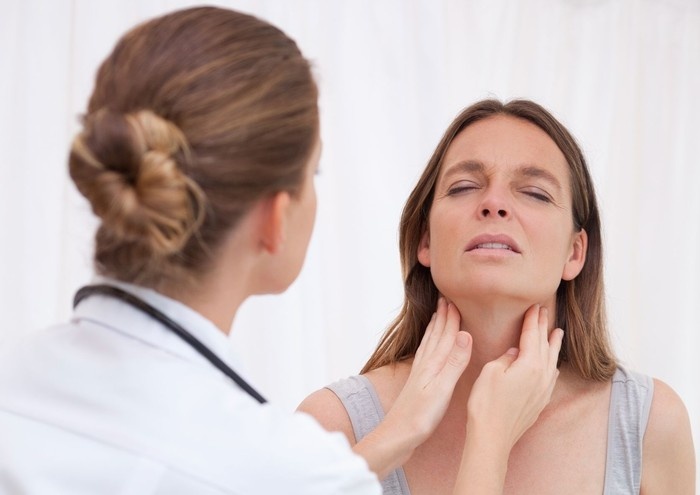
Распространяется [стрептококк] от места входных ворот по лимфатическим путям, при попадании в лимфатические узлы он вызывает их воспаление. Токсин угнетающе действует и на нервную, и на сосудистую системы.
Если стрептококк попал на предметы быта (игрушки, постельное белье, посуду, книги), то он может очень длительно на них сохраняться.
Поэтому при заболевании кого-либо скарлатиной, необходима тщательная уборка с дезинфицирующими растворами.
Но распространение через предметы быта наблюдается значительно реже, чем непосредственный контакт с больным или носителем стрептококковой инфекции.
Симптомы заболевания
[Инкубационный период] при данной патологии может составлять от двух до десяти дней, но чаще всего он составляет не более недели.
У детей в этот период могут быть незначительные нарушения самочувствия:
- небольшая усталость;
- вялость;
- плаксивость.
Длительность инкубационного периода зависит от состояния здоровья человека, уровня защитных сил организма.
Чем более выражен иммунитет, тем позже наступает заболевание.
Начинается заболевание всегда остро. У больного возникаю признаки выраженной интоксикации, проявляющиеся в виде следующих симптомов:
- гипертермия до 40 градусов;
- интенсивные головные боли;
- общее недомогание;
- слабость;
- тошнота, рвота;
- боли в животе.
Поражение нервной системы проявляется тем, что больные возбужденные, в состоянии эйфории (приподнятого настроения), либо сонливые и апатичные.

Немного позже развиваются симптомы поражения слизистых зева, к ним относятся:
- гиперемия глотки, миндалин;
- увеличение миндалин;
- появление налетов гнойного характера на гландах;
- покраснение слизистых оболочек всего зева;
- налеты на гландах с желтым оттенком.
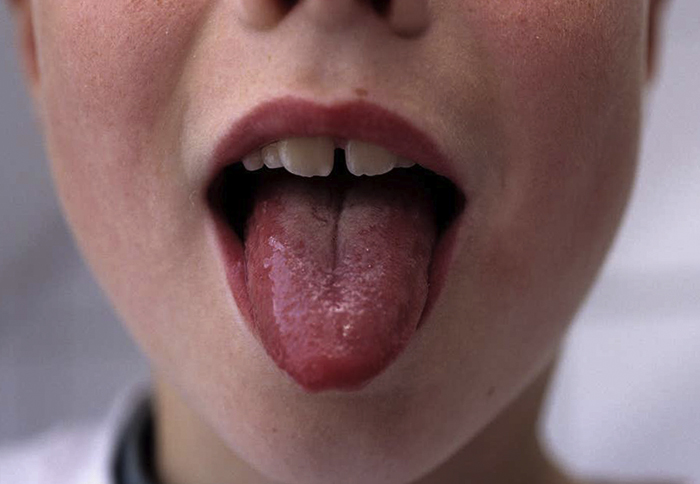
На языке в начальной стадии болезни также возникает налет, но затем после схода налетов, видны увеличенные малиновые сосочки языка.
Наличие характерных изменений со стороны языка имеется только при скарлатине.
Примерно через одни сутки после начала клиники, возникают [кожные проявления болезни]. Кожные элементы мелкого размера, в виде точек. Можно их ощутить на ощупь тыльной поверхностью ладони.
В складках кожи они могут сливаться и образовывать сплошные пятна гиперемии. Точечные высыпания окружены венчиком гиперемии.
Если провести по высыпаниям твердым предметом, то они исчезают на некоторое время. Позже все кожные элементы восстанавливаются.
Кожные элементы возникают сначала на голове, а затем распространяются вниз.
По прошествии трех – пяти суток после начала болезни, больному становится лучше. У него понижается температура тела, улучшается общее самочувствие.
Кожные элементы бледнеют и постепенно полностью исчезают. Но к началу второй недели на кожных покровах возникает мелкое шелушение, постепенно шелушение усиливается и кожа сходит пластами с ладоней и стоп.
Присутствие данного вида шелушения указывает на скарлатину. Для поражений токсином сосудистой системы характерно развитие следующих симптомов:
- учащение частоты сердечных сокращений;
- повышение уровня артериального давления;
- при значительной интоксикации наоборот артериальное давление падает.
Учащение сердечного ритма может сохраняться несколько недель после их появления.
Последствия недуга
Чем опасна скарлатина? Скарлатина часто приводит к развитию осложнения, имеются наиболее частые и более редкие осложнения после болезни.

Поспособствовать развитию осложнения после скарлатины могут следующие факторы:
- присутствие других хронических воспалительных заболеваний;
- недавнее перенесение тяжелых заболеваний;
- наличие снижения защитных сил организма;
- несвоевременное и неправильное лечение.
Осложнения после болезни выделяют ранние и поздние. Осложнения, которые возникают на протяжении двух недель скарлатины, называют ранними.
А осложнения, которые возникают на третьей – четвертой неделе скарлатины, называют поздними.
Развитие осложнения у мальчиков и у девочек не зависит от пола, отмечается зависимость только от возраста больного. Так у детей раннего возраста риск развития осложнения значительно выше.
Считалось ранее, что у мальчиков может быть бесплодие в результате воздействия скарлатины, но это не доказано. Связи между скарлатиной и мужским бесплодием не установлено.
К ранним осложнениям скарлатины можно отнести следующие:
- отиты;
- синуситы;
- фарингиты;
- паратонзиллярные абсцессы;
- токсическое поражение сердца (понижение АД, брадикардия).
Отиты возникают при воспалении среднего уха гнойного характера.Синуситы возникают при воспалении в любой пазухе носа, характер воспаления также гнойный.
При фарингите видно красноту задней стенки глотки. Поздние осложнения скарлатины спровоцированы развитием аллергической реакции на стрептококковую инфекцию.
Чаще всего развиваются следующие:
- Синовит (воспаление суставов);
- Воспаление клапанов сердца;
- Поражение гломерулярного аппарата почек;
- Поражение головного мозга (хорея Сиденгама).
При развитии синовита в области сустава возникает отек, кожа над суставом становится горячей. Обязательно при движениях возникают выраженные болевые ощущения.
Протекает воспаление преимущественно не более недели, но редко может быть и около 2 – 3 недель. Ревматическое поражение клапанов сердца нуждается в проведении хирургического лечения.

При развитии поражения почек при скарлатине возникают болевые ощущения в спине, снижение объема мочи, отечность.
При несвоевременном лечении формируется хроническое воспаление с исходом в хроническую почечную недостаточность.
Главным симптомом при развитии поражения головного мозга стрептококком является неконтролируемая двигательная активность в конечностях.
Самые опасные осложнения это поздние, так как они тяжелые и могут приводить к стойким нарушениям деятельности органов.
Так как формируется иммунитет типоспецифичекий, и при попадании другого типа стрептококка гемолитического группы А иммунитет не действует. У больного может быть рецидив скарлатины.
Обязательно нужно избегать контактов с больными скарлатиной и другими стрептококковыми инфекциями, это поможет избежать развития заболевания (скарлатины) и избежать осложнений.
Также для предупреждения осложнений скарлатины нужно обязательно проводить антибактериальное лечение.
Лечение антибактериальными препаратами проводится всегда курсовым приемом, около десяти дней. Все лечение должно проводиться под контролем врача участкового, либо инфекциониста.
Соблюдение всех рекомендаций поможет избежать развития осложнений скарлатины.
Почему возникают осложнения
Входными воротами для проникновения стрептококка в организм являются слизистая миндалин, ротоглотки и поврежденная кожа. После попадания в тело человека бактерия вызывает инфекцию. Механизм ее развития:
- Стрептококк прикрепляется к лимфоцитам за счет липотейхоевой кислоты в составе его клеток.
- Далее происходит активное выделение токсинов: стрептолизина, пептидогликана, гиалуронидазы, А-полисахарида, белка М.
- Токсины подавляют деятельность фагоцитов, предотвращая тем самым захват патогенных клеток.
- Эритрогенный токсин вызывает появление сыпи вследствие резкого расширения капилляров и острой воспалительной реакции кожи.
- Стрептолизин провоцирует гемолиз, кардиогепатотоксин поражает диафрагму, миокард, печень. Это и ведет к развитию у детей других нарушений.
Лечение дома
Обычно врач дает рекомендации соблюдать постельный режим до тех пор, пока есть высокая температура и красное горло. Потом ребенок может двигаться и играть, но нужно следить, чтобы он не простыл. Именно в период выздоровления иммунитет ребенка слаб, и могут проявиться такие осложнения как: отит, пневмония, пиелонефрит и другие. Если лечение проводилось неправильно, не были назначены антибиотики или курс их был прерван раньше, то может впоследствии проявиться ревматизм.
Стрептококк, затаившись, дремлет в организме и поражает слабые места. Именно поэтому для родителей важнее, чтобы ребенок прошел курс лечения и не получил осложнения, чем каждый день мыть его полностью, рискуя получить осложнение. Можно обойтись минимальной гигиеной, а уже после улучшения самочувствия сводить малыша в душ.
Полезно знать: Прививка против скарлатины
Классификация последствий скарлатины
По одной из классификаций осложнения после скарлатины делятся на виды в зависимости от формы протекания этой болезни. Выделяют следующие группы последствий:
- Инфекционные. Связаны с распространением стрептококка из первичного очага по кровотоку по всему организму.
- Токсические. Развиваются из-за продуктов жизнедеятельности стрептококков.
- Аллергические. Возникают как ответная реакция иммунитета на клетки стрептококка в организме.
Причины возникновения заболевания
Причиной возникновения скарлатины является проникновение в организм токсического стрептококка класса А, продуцирующего ядовитые вещества. Поэтому, у заболевшего ребенка появляются признаки интоксикации. Заражение скарлатиной происходит при контакте с больным человеком воздушно-капельным способом. Необязательно целоваться или чихать, достаточно поговорить с зараженным человеком без специальных средств защиты, чтобы гемолитический стрептококк попал в кровь здорового мальчика. Выделение возбудителя происходит из носоглотки или ротовой полости больного скарлатиной человека.
Существуют факторы, увеличивающие риск заражения. Это:
- Предрасположенность на генетическом уровне.
- Болезни горла, в частности, ангина, перенесенная без необходимого лечения.
- Плохая экология – недостаток чистой воды, перенаселение, антисанитария.
Чтобы снизить риск заражения инфекцией стрептококка, необходимо полностью излечивать ангину у мальчиков. В большинстве случаев у ребенка, переболевшего скарлатиной, впоследствии формируется к ней иммунитет. Однако, чуть больше 1% пациентов повторно инфицируются со всеми вытекающими отсюда симптомами и последствиями.
Присутствие в доме больного скарлатиной ребенка опасно для беременной женщины. В этом случае она должна ходить дома в медицинской маске и находиться с зараженным малышом в разных комнатах.
Осложнения при скарлатине у детей
В зависимости от времени возникновения все осложнения после скарлатины у мальчиков и девочек делятся на две группы. У детей выделяют такие последствия:
В группу ранних относятся варианты развития самой стрептококковой инфекции в организме. Последствия возникают из-за того, что стрептококки распространяются из первичного очага воспаления и поражают другие органы.
При тяжелом и гипертоксическом течении заболевания возможно нарушение работы кровеносных сосудов. Это может привести к кровоизлияниям во внутренние органы, включая головной мозг.
Статья в тему: Свечи с календулой от геморроя
Другие ранние осложнения:
- скопление гнойных масс в области гланд;
- шейный лимфаденит;
- отит;
- тонзиллит;
- синусит;
- гнойные процессы в почках и печени.
К поздним относятся последствия, которые возникают спустя примерно 3 недели после излечения от скарлатины. Случается и рецидив этого заболевания. Другие их виды:
- Ревматизм суставов. Развивается приблизительно спустя 15 дней после излечения от стрептококковой инфекции. Ревматизм вызывает боли в коленных, локтевых и суставах пальцев. Заболевание отличается несимметричным поражением, т.е. болевой синдром возникает то с одной, то с другой стороны тела. Также наблюдается гиперемия кожи в области над суставом.
- Нарушения со стороны клапанов сердца. Связаны с заболеванием аллергической природы. Осложнение можно устранить только хирургическим путем. Клапаны становятся менее эластичными и могут лопаться. Это нарушение – одна из причин развития сердечной недостаточности в молодом возрасте. Пациентам, перенесшим скарлатину и страдающим от болей в суставах, настоятельно рекомендуется пройти обследование у кардиолога.
- Хорея Сиденгама. Начало ее развития приходится на 15–20-й день после окончания болезни. Рассеянность, нервозность, плохой сон, неадекватная реакция на раздражители – основные симптомы хореи Сиденгама. Спустя время начинают трястись руки и ноги, изменяется речь. В ряде случаев ребенок так и остается с нарушениями, например, походки или координации.
- Стрептококковый гломерулонефрит. Боль внизу спины, увеличение температуры уже после скарлатины, отеки, снижение объема мочи – основные признаки патологии. Часто лечится до конца и не оставляет никаких следов.
Не забывайте о стирке и дезинфекции
Одежду ребенка, белье и то, в чем ухаживают за малышом, нужно стирать отдельно от общего белья, лучше всего прокипятить, в том числе и полотенца. Не стоит давать ребенку игрушки, которые сложно дезинфицировать, так как инкубационный период у скарлатины большой, и кроме этого могут заразиться другие члены семьи или малыш переболеет повторно. На скарлатину есть иммунитет, поэтому в следующий раз болезнь будет выглядеть как ангина без высыпаний. Обязательно проводите влажную уборку помещения, где находится ребенок, и проветривайте. Это поможет уменьшить количество микробов вокруг.
Самые опасные осложнения скарлатины у детей
Проявляется изменением структуры сердечных стенок. Размеры сердца увеличиваются, пульс урежается, а давление понижается. При этом появляются следующие симптомы:
- беспричинное беспокойство;
- нарушения координации;
- одышка;
- болезненность за грудиной;
- аномальная усталость без веской причины.
Этиология
Причина заболевания – бета-гемолитический стрептококк группы А. Это круглая неподвижная бактерия, способная образовывать цепочки. Жгутиков нет, в неблагоприятных условиях образуют капсулу, а не спору.
Поведение стрептококков дало им название: в переводе с греческого streptos – цепочка, coccus – зерно.
Все стрептококки по способности лизировать красные клетки крови можно поделить на три группы:
- альфа – частично разрушают эритроциты, образуя вокруг колонии зеленоватый ореол;
- бета – полностью уничтожают их, вокруг колоний образуется светлый круг без кровяных телец;
- гамма – не взаимодействуют с эритроцитами.
Атипичная форма болезни
К атипичным формам скарлатины относят следующие:
- стертую;
- гипертоксическую;
- экстрафарингеальную.
При стертых формах заболевания у человека нет главного симптома – сыпи. Возможно полное отсутствие кожных изменений при скарлатине, либо они могут быть не яркими или скудными. В большинстве случает если высыпания и имеются, то они очень быстро исчезают.
Скарлатина без характерных кожных высыпаний развивается преимущественно у взрослого населения.
При развитии гипертоксической формы скарлатины у больного на первое место выступает выраженная интоксикация, которая требует немедленного проведения дезинтоксикационной терапии в условиях стационара.
Экстрафарингеальную (экстрабуккальную) форму скарлатины вызывает попадание стрептококков через раневые поверхности кожных покровов.
При такой форме у больного полностью отсутствуют все изменения в ротоглотке (нет признаков ангины, отсутствуют изменения языка).
Позднее они распространяются на все кожные покровы и имеют такие же характеристики как при типичной форме скарлатины.
Как узнать, болен ли ребенок?
Чтобы ответить на этот вопрос, нужно знать основные симптомы при заражении инфекцией. Это:
- Воспаление небных миндалин;
- Интоксикация всего организма;
- Сыпь на теле и слизистых рта;
- Боль в горле;
- Повышение температуры до 40 градусов;
- Тошнота;
- Слабость;
- Рвота;
- Изменение цвета и структуры поверхности языка;
- Ангина, сопровождающаяся отмиранием клеток небных миндалин.
После заражения скарлатиной, на 3 день на теле ребенка появляется мелкая сыпь: сначала на щеках, слизистых носа и рта, а затем по всему телу. Пораженные места очень чешутся, иногда образуются кровавые пузырьки. Через 7 дней все проходит, только кожные покровы еще долгий период имеют шершавую структуру.
Читайте также:


