Можно ли работать при микобактериозе легких
Микобактериозы
Микобактериозы– заболевания человека, вызываемые потенциально патогенными (атипичными) микобактериями, отличающиеся от них более быстрым ростом на питательных средах и некоторыми другими свойствами (способностью к пигментообразованию, активностью некоторых ферментов). . Микобактерии, способные при определенных условиях вызывать заболевания человека, называются потенциально патогенными микобактериями, или атипичными, в отличие от типичных микобактерий туберкулеза (МБТ).
Существует более 50 видов микобактерий, они делятся на:
- безусловно патогенные (опасные) для человека и животных (m.bovis - вызывают заболевания у крупного рогатого скота, m.leprea- вызывают проказу у человека;
- условно (потенциально) патогенные микобактерии, которые при определенных условиях могут вызвать заболевания у человека: m. avium, m.kanssasii, m. xenopi, m.fortuitum, m.chelonai, m.malmoense, m.intracellulare;
- сапрофитные микобактерии (безопасные для человека): m.terrae, m.phlea, m.gastri и др.
Частота выделения атипичных микобактерий в отдельных странах колеблется от 0,1 до 24,2% всех выделяемых культур микобактерий.
В соответствии с классификацией, предложенной Раньоном в 1959 г., атипичные микобактерии делятся на 4 группы:
I группа: фотохромогенные микобактерии – культуры приобретают желто-оранжевую окраску, если во время роста находились на свету. Представители: M. kansasii, М. marinum, М. ukerans.
II группа: скотохромогенные микобактерии – культуры окрашены в ярко-оранжевые тона независимо от того, выращивались они на свету или в темноте. Представители: M. scrofulaceum, M. aque, M. gordonae, M. flavescens.
III группа: нефотохромогенные микобактерии – культуры могут быть неокрашенными или иметь желтовато-оранжевые оттенки. Пигментация не зависит от экспозиции на свету. Представители: М. avium, M. intrаcellulare.
IV группа: быстрорастущие микобактерии – в течение 7 дней при 25 и 37 °C заканчивают рост, образуя зрелые колонии. Представитель – M. fortuitum.
Все виды рода микобактерий, в том числе сапрофиты, обладают свойствами кислотоустойчивости.
Микобактериозы не передаются от человека к человеку. Потенциально патогенные микобактерии обнаруживаются в организмах растений и животных, домашней и дикой птицы, рыб, они распространены в воде рек, озер, морей, водопроводной воде. Методы очистки воды не всегда уничтожают микобактерии. Попадая в организм человека из внешней среды, атипичные микобактерии могут не вызывать заболеваний, сохраняясь, например, в составе микрофлоры полости рта. Поэтому для подтверждения диагноза микобактериоза необходимо повторное выделение атипичных микобактерий из одного и того же патологического материала (мокрота, смывы бронхов, гистологический материал) при наличии соответствующей клинико-рентгенологической симптоматики.
Развитию микобактериоза способствуют:
• профессиональная пылевая вредность (шахтеры, литейщики, каменщики, электросварщики);
• факторы, резко снижающие общий иммунитет: алкоголизм, сахарный диабет, рак, иммуносупрессивная терапия, тяжелые оперативные вмешательства, гастрэктомия, пересадка органов, СПИД;
• нарушение местного иммунитета вследствие заболеваний легких: хронические бронхиты, бронхоэктазы, посттуберкулезные изменения, пневмонии, бронхиальная астма.
Клиникамикобактериозов разнообразна. По локализации микобактериозы делятся на легочные, внелегочные, диссеминированные. Наиболее часто встречается легочная форма, напоминающая туберкулез. Из внелегочных локализаций наиболее часто встречается поражение периферических лимфатических узлов.
Клиническая картина микобактериоза зависит от конкретного вида возбудителя.
Фотохромогенные:
• M. kansasii – имеет близкое генетическое родство с M. Tuberculosis, поэтому является причиной поражения легких, сходных с туберкулезом, реже поражаются печень, селезенка, суставы, лимфоузлы.
• M. marinum – описан как паразит рыб. У людей вызывает гранулематозные заболевания кожи рук и ног. Заражение происходит через воду.
• M. ulcerans – возбудитель кожных язв у жителей тропических стран. Вызываемые M. ulcerans и M. marinum поражения близки к лепре.
Скотохромогенные:
• M. scrofulaceum – имеет наибольшее значение в патологии человека. Эти микобактерии выделены при шейных и подчелюстных лимфаденитах у детей.
Нефотохромогенные:
• M. avium (птичий) – наиболее распространенный вид среди атипичных микобактерий, вызывающих заболевания человека и животных.
Является возбудителем легочных заболеваний людей.
• M. avium и M. intracellulare часто объединяют в комплекс M. аviumintracellulare, а также объединяют вместе с M. scrofulaceum в единый комплекс MАIS как три вида атипичных микобактерий, наиболее часто вызывающих заболевания человека. Представители комплекса MAIS вызывают три типа заболеваний: 1) шейные лимфоаденопатии; 2) прогрессирующие легочные поражения; 3) диссеминированные заболевания с вовлечением костей на фоне иммуносупрессивных состояний.
Быстрорастущие:
• M. fortuitum – является причиной абсцессов, возникающих после инъекций лекарств и после хирургических вмешательств.
Клиническое течение микобактериозов легких
Заболевание наиболее часто протекает под маской туберкулеза, пневмонии, хронического или затянувшегося бронхита. Клиника развивается, как правило, малосимптомно, постепенно. Появляются кашель с небольшим количеством мокроты, слабость, повышается температура. При более поздних сроках заболевания присоединяются одышка, боли в грудной клетке, увеличивается количество мокроты, нарастают симптомы интоксикации. Наряду с описанным встречается и острое течение микобактериоза (особенно когда возбудителем является M. аvium). Характерной особенностью микобактериозов является тенденция к распаду фокусов воспаления в легочной ткани и образованию каверн (у 76–83% больных), выраженность фиброзных изменений.
Микобактериоз и СПИД
У каждого второго больного СПИДом возникают поражения плевры, бронхов и особенно часто – легочной паренхимы. Возбудителем пневмопатий при СПИДе наиболее часто являются пневмоцисты, цитомегаловирус, М. tuberculosis и M. avium-intracellulare. Таким образом, микобактериозы, так же как и туберкулез, относятся к СПИД-ассоциированным заболеваниям. У таких больных необходим целенаправленный поиск M. avium-intracellulare в различном материале, в том числе в посевах крови и пунктатах костного мозга. Критерием диссеминированной инфекции M. avium-intracellulare считается выделение этих микобактерий из двух или более очагов, один из которых внелегочный.
У больных с сочетанием микобактериоза и СПИДа в очагах инфекции обычно не образуется гранулем. В легких и других органах обнаруживаются массивные гистиоцитарные инфильтраты и многочисленные внутриклеточно расположенные микобактерии.
Диагностика основана на клинико-рентгенологической симптоматике в сочетании с бактериологическими исследованиями. Гистологическое исследование при микобактериозе обнаруживает гранулемы, сходные с туберкулезными. Диагноз может быть поставлен только при наличии роста культуры микобактерий после ее идентификации. Без идентификации культуры провести дифференциальную диагностику между туберкулезом и микобактериозом невозможно. Материал для исследования берут из различных органов и тканей, чаще всего – бронхиальные смывы. Установления факта кислотоустойчивости микобактерий недостаточно для постановки диагноза туберкулеза или микобактериоза.
Для посева используются стандартные яичные среды (Левенштейна – Йенсена, Финна, Аникина). Все лица, входящие в группу риска, с жалобами на одышку, лихорадку, кашель, боли в груди, слабость, снижение массы тела должны быть в первую очередь обследованы рентгенологически, что позволяет заподозрить определенное заболевание, прежде всего – туберкулез, реже – микобактериоз. Также необходимо провести бактериологическое исследование.
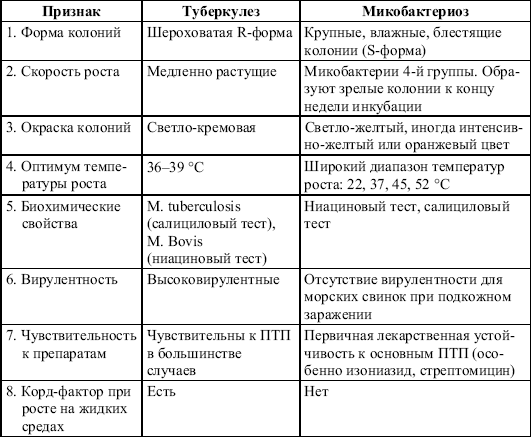
Бактериологическая идентификация микобактерий проводится по следующей схеме (табл. 7).
Таблица 7.Бактериологическая идентификация микобактерий
Лечение микобактериоза
Лечение достаточно сложное и длительное. В схеме используются традиционные противотуберкулезные препараты. Все чаще стали применять хирургическое лечение – резекции.
Используются в лечении фторхинолоны (офлоксацин, ципрофлоксацин), но их активность не всегда эффективна для уничтожения микобактерий. Наиболее эффективным препаратом из практики является левафлоксоцин. Положительные результаты наблюдаются при приеме этамбутола, рифампицина. Микобатериозы считаются устойчивыми к стрептомицину и в 60% случаев к изониазиду. Используют в лечении карбопенем (имепенем), цефалоспорины и аминогликозиды.
Заболевание изучается сравнительно недавно, поэтому нет единого мнения о его лечении и диагностике.
Преимущество идет за стационарным лечением, для подбора препаратов, доз и систематического наблюдения. Лечение может занять от нескольких месяцев до года. Необходимо принимать гепатопротекторы в связи с влиянием антибиотиков на функцию печени.
Диета и образ жизни с микобактериозом
Рекомендуется вести правильный образ жизни, исключив курение и алкоголь. Высокобелковая диета (мясо, яйца). Не ограничивать себя в еде, не худеть в период лечения. Избегать длительного пребывания на солнце, переохлаждения, бань, саун.

Микобактериоз легких — воспаление легочной ткани с изменением структуры и функциональной активности органа, вызванное атипичными (нетуберкулезными) микобактериями. Недостаточность сведений о возбудителе, отсутствие чувствительных методов диагностики ограничивают возможности точного отслеживания распространенности данного заболевания среди населения. Возбудитель все чаще определяется у лиц, страдающих от ВИЧ-инфекции. Что такое микобактериоз легких с клинической точки зрения? Как его выявить и чем лечить?
Причины и классификация
Код заболевания по МКБ-10 — А31. Причиной микобактериоза легких является нетуберкулезная микобактерия, относящаяся к порядку Actinomycetales. Микроорганизм считается условно-патогенным возбудителем. Насчитывается около 60 видов микобактерий. Инфекция определяется в окружающей среде повсеместно, естественный резервуар — почва и вода. Источником также может стать зараженная домашняя птица.
Существует классификация по Раньону, согласно которой атипичные микобактерии делятся на четыре группы:
- фотохромогенные (M. kansasii, М. marinum, М ulcerans, М simiae, М. szulga) — вызывают туберкулезоподобные изменения в легких, дополнительно – лимфадениты, поражения кожи и подкожной клетчатки;
- скотохромогенные (М scrofulaceum, М aquae, М flavescens) — реже являются причиной воспаления в легких;
- нефотохромогенные (М avium, М. intracellular) — опасны для больных с иммунодефицитом, особенно при ВИЧ-инфекции;
- быстрорастущие (M.fortuitum, М. friedmanii, М. malmoense, М. smegmatis, М. phlei) — причастны к возникновению абсцессов.
Отдельным перечнем выделяют предрасполагающие факторы, увеличивающие риск развития микобактериоза. К таким факторам относится работа на вредном производстве, регулярный контакт с химическими испарениями и сельскохозяйственными животными, наличие в анамнезе хронических заболеваний легких (ХОБЛ, микоз, бронхоэктазия). Значение имеют изменения в пищеводе, рост злокачественных новообразований, курение.
Диагностика
Микобактериоз органов дыхания чаще встречается у взрослых пациентов, у детей патологию обнаруживают редко. У большинства больных фиксируются в анамнезе деструктивные и обструктивные поражения бронхолегочной системы. Клиника схожа с симптомами туберкулеза, атипичные микобактерии могут вызывать у человека:
- длительный кашель с выделением небольшого количества мокроты;
- затруднение дыхания, одышку;
- кровохарканье;
- боли в области грудной клетки;
- повышение температуры тела до 37,5°С;
- слабость, потерю аппетита и прочие признаки интоксикации.

На рентгенограмме иногда видны каверны с тонкой стенкой, отсутствием очагов диссеминации и незначительной инфильтрацией вокруг. На КТ (компьютерной томографии) органы визуализируются гораздо лучше, врач определяет структурные изменения, очаги инфекции. Отмечаются грубые плевральные нарушения, совпадающие с местом поражения, в то время как основная плевра не имеет специфических фокусов. Выпот в плевральную полость практически не встречается.
Основным критерием при постановке диагноза считается выделение культуры микобактерий и их подробное описание. Здесь есть несколько нюансов:
- при подозрении на наличие микобактериоза проводится трехкратное исследование биологического материала на наличие возбудителя;
- при отрицательном результате во всех трех случаях проводят КТ; если очаги присутствуют, пациента направляют на бронхоскопию;
- если один из трех тестов положительный, больному также назначают компьютерную томографию и решают вопрос о выполнении бронхоскопии;
- при выявлении на двух образцах и более одного и того же вида бактерии встает вопрос о назначении химиотерапии.

Определить по 1-2 анализам, развивается у пациента туберкулез или микобактериоз, практически невозможно. Каждый специалист проводит дифференциальную диагностику, ориентируясь на множество критериев. Подробности ниже в таблице.
| Туберкулез | Микобактериоз |
| Анамнез | |
| Социально дезадаптированные пациенты | Социально сохраненные пациенты |
| Пребывание в местах лишения свободы | |
| Контакт с больными туберкулезом | Отсутствие подобного контакта |
| Изменения на рентгенограмме | |
| Внутригрудная аденопатия с массивной лимфогематогенной диссеминацией в легочной ткани | Незначительное нарушение структуры органа |
| Выпот в плевральной полости | Отсутствие или редкое появление плеврального выпота |
| Распространенное легочное поражение | Изолированное вовлечение внутригрудных лимфоузлов |
| Возможная анемия | Анемия тяжелого течения |
| Микобактерии в биологическом материале при положительном ПЦР на микобактерию туберкулеза | Микобактерии в биологическом материале при отрицательном ПЦР на микобактерию туберкулеза |
Важен для диагностики результат гистологического изучения ткани, где при туберкулезе легких виден казеозный некроз. Подобных нарушений при микобактериозе не бывает.
Лечение
Терапия этого заболевания представляет нелегкую задачу из-за устойчивости нетуберкулезной микобактерии к основной части антибиотиков и развития целого комплекса нежелательных эффектов на фоне использования лекарственных препаратов.
Кроме того, лечение атипичного микобактериоза легких при ВИЧ-инфекции должно дополнительно включать применение антиретровирусных веществ, имеющих собственное побочное действие. В итоге к симптомам воспаления, вызванного M. avium, присоединяется поражение печени и почек. Обо всех перечисленных факторах должен помнить врач перед тем, как начать лечить пациента.
Предпочтение отдается антибактериальным средствам широкого спектра действия. План лечения подбирается с учетом возбудителя патологии. Примеры указаны ниже в таблице.
| Вид инфекции | Медикамент |
| M. avium, M. intracellulare | Кларитромицин |
| Рифабутин | |
| Этамбутол | |
| М. kansasii | Изониазид |
| Рифампицин | |
| Этамбутол | |
| M. fortuitum | Ципрофлоксацин |
| Сульфаниламиды | |
| Кларитромицин | |
| Амикацин | |
| Доксициклин | |
| Имипенем/Циластатин | |
| M. abscessus, M. fortuitum | Цефокситин |
Согласно клиническим рекомендациям, длительность лечения легочных форм микобактериоза в России должна составлять не менее 12 месяцев после обнаружения возбудителя. В процессе терапии проводится мониторинг:
- микробиологический — анализ мокроты каждые 4-12 недель, при ее отсутствии — проведение бронхоскопии с получением материала для исследования;
- рентгенологический — спиральная компьютерная томография назначается дважды: до приема лекарств и в конце их применения;
- клинический — оценка изменений общего состояния, самочувствия, симптоматики, получение данных о весе, функции внешнего дыхания.
Хирургическое вмешательство представляет собой существенный, иногда главный этап комплексного устранения микобактериоза органов дыхания. Операция показана в том случае, если назначенные медикаменты не оказывают должного влияния на возбудителя, определен локализованный очаг инфекции и нет противопоказаний к хирургическому лечению.
Лечение народными средствами при подобных патологиях неэффективно и порой даже опасно. Игнорирование врачебных рекомендаций ведет к ухудшению самочувствия, прогрессированию заболевания и формированию множества осложнений.
Полезное видео
В видео рассказывается о лечение микобактериоза у людей с ВИЧ.
Заключение
Микобактериоз легких — недостаточно изученное заболевание, которое сложно выявить и при этом не спутать с туберкулезом легких. При диагностике учитывается симптоматика, данные лабораторно-инструментального обследования. Лечение назначает врач в индивидуальном порядке с учетом состояния пациента и вида возбудителя.
Микобактериоз легких относится к глубоким хроническим заболеваниям дыхательной системы. Это заболевание возникает по причине инфицирования организма атипичным типом микобактерий (нетуберкулезным).
Он может развиваться как самостоятельное заболевание или возникнуть на фоне активного туберкулеза. Согласно распространенному мнению микобактериоз не является опасной патологией, однако развитие такого заболевания дыхательной системы без своевременного лечения может приводить к тяжелым последствиям до летального исхода.
Исторические сведения
Заболевания, вызванные микобактериями атипичных видов, изначально классифицировались как туберкулез. Впервые данный тип бактерий был упомянут французским микробиологом Альбертом Кальметтом в 1922 г, в дальнейшем появлялись сообщения о случаях возникновения и развития паратуберкулеза, возбудителями которого и были микобактерии.
На сегодняшний день не существует полноценной стандартизации диагностирования и лечения этого типа легочного поражения. При этом во многих странах, где основным средством диагностики туберкулеза является бактериологичесое исследование экссудата, микобактериоз все также записывается как TBC.

В результате малого количества сведений, лечение этого заболевания требует тщательного изучения и постоянного наблюдения пациентов. Это обуславливается и тем фактором, что в процессе терапии некоторые препараты могут не действовать, примером такого является использование изониазид и стрептомицин, эффективность которых около 40%.
Виды микобактериоза

В целом микобактериозы являются системными заболеваниями, которые стремительно развиваются при наличии питательной среды.
Бактерий данного типа существует свыше 50 видов и их подразделяют согласно следующим категориям:
- Безусловно патогенные. Данная группа атипичных микобактерий опасна для людей и животных. M.leprea способны вызывать проказу у человека, а m.bovis несут повышенную опасность для крупного скота.
- Условно патогенные. Этот ряд микобактерий способен вызвать заболевание, но только при наличии определенных провоцирующих факторов. Обычно это m.intracellulare, m.fortuitum, m.xenopi, m. avium, m.chelonai, m.malmoense, m.kanssasii.
- Сапрофитный тип микобактерий. Данный ряд относится к безопасным для человеческого организма. Чаще всего представлен следующими видами: m.phlea, m.terrae, m.gastri.
Так как микобактериозы являются заболеваниями близкими и сходными с туберкулезом, за стандарт принята классификация с точным указанием вида бактерии. Но следует учитывать и тот фактор, что атипичные виды бактерий этого ряда не исследованы полностью.
Микобактериоз легочной системы обычно развивается на фоне ослабленной иммунной защиты. Это говорит о том, что наибольший риск возникновения данной патологии присутствует у людей, организм которых ослаблен в результате каких-либо заболеваний легких, то есть туберкулеза, бронхиальной астмы, эмфизем, хронических бронхитов, бронхоэктазов, хронической обструктивной болезнью легких (ХОБЛ) и т.д.

Основными источниками поражения становятся водные испарения и домашняя птица, тем более, что данный тип бактерий преимущественно обитает в окружающей человека среде – вода и почва.
Нередко путем испарения воды из земли и с поверхности водоемов человек заражается такими видами микобактерий:
Аналогичным вариантом заражения микобактериозом является употребление нефильтрованной воды. При этом наиболее часто микобактериоз выявляется у людей старшей и средней возрастных групп, по причине снижения иммунной сопротивляемости организма.
Эпидемиологические особенности микобактерий
Согласно эпидемиологическим исследованиям принято считать, что атипичный тип микобактерий не является заразным, то есть не передается от одного человека другому. Это подразумевает, что люди, страдающие от микобактериоза, не расцениваются как опасность для окружающих.

Чем опасно поражение, подскажет видео в этой статье.
Так как основным путем передачи бактериального заражения является только окружающая среда выделено, что главные риски распространения связанны с высокой концентрацией быстрорастущих микобактерий в почве и водоемах открытого типа, то есть m.avium и m.intracellulare.
Повышенную в сравнении с ними опасность несет m.xenopi. Хотя данный вид микобактерий, и размножается исключительно в воде, очень часто присутствует в сетях горячего водоснабжения и бачках с питьевой водой, где поддерживается оптимальная для развития температура, около 43-45˚C.
Симптоматические показатели при микобактериозе

Главной особенность неспецифического поражения микобактериями — его развитие на фоне ослабленного иммунитета, то есть эта патология чаще является не самостоятельным заболеванием, а скорее осложнением другого нарушения.
Наиболее частыми областями развития микобактерий являются:
- ткани лимфатических узлов;
- кожные покровы;
- легочная система.
У людей, которые страдают заболеваниями, вызывающими снижение иммунной защиты организма такие поражения возникают гораздо чаще. В особенности данное утверждение верно для лиц, страдающих от легочных заболеваний, к примеру, с хроническим бронхитом.
Среди симптомов микобактериоза легких наиболее выраженными являются:
- общая слабость;
- ОРВИ;
- боли в грудной клетке;
- повышение температуры до 37;
- снижение массы тела;
- кашель (как сухой, так и влажный).
Все эти симптомы являются близкими к проявлениям туберкулезного поражения легких. Однако присутствуют некоторые различия по развитию патологии и методики лечения.
При их выявлении медицинский специалист, исходя из предварительного осмотра и подозрения на микобактериоз, направит пациента к фтизиатру для уточнения диагноза и дальнейшего назначения лечения.
Ввиду того, что микобактериозное поражение легочной системы при диагностике по клинической картине, морфологическим признакам и результатам рентгенологического исследования совпадает с туберкулезным заражением, необходимо применять более точные методики.

При возникшем подозрении на микобактериоз, основной методикой подтверждения предварительного диагноза является сбор материалов для анализа.
Клиническая диагностика микобактериоза легких полагает забор материалов:
- экссудат (мокрота);
- содержимое язв;
- моча (на фото);
- промывные воды с бронхов;
- кожные соскобы и пр.
После этого в лабораторных условиях проводят подробное исследование материалов на различных питательных средах. Однако точность данного типа диагностики достаточно низкая, по причине того, что появление самих микобактерий может свидетельствовать только о попадании их в материал путями, рассмотренными в таблице.
| Почему точность диагностики снижена | |
| Причина | Описание |
| Случайное загрязнение взятого материала | Данное может произойти по причине постоянного присутствия микобактерий в окружающей среде. |
| Носительство | Это подразумевает, что присутствие микобактерий нетуберкулезного типа в организме не несет никакого вреда человеку. |
| Заболевание микобактериозом | В данном случае диагностирование является методикой определения конкретного вида бактерий. |

Важно! Единственным вариантом подтверждения диагноза за одно исследование является выделение атипичных микобактерий из пробы, взятой в стерильных условиях из локализированного очага воспалительного процесса.
Взятие такого материала обычно происходит при:
- вскрытии абсцесса;
- биопсии;
- проведении оперативного вмешательства.
Если у пациента в материалах исследования выявляется туберкулез, то присутствие атипичных микобактерий считают несущественным фактором.
Лечение микобактериоза
После окончательного подтверждения диагноза, лечащий специалист определяет оптимальную методику лечения заболевания, основываясь на результатах проведенных исследований и общей клинической картине. Классическая схема лечения такого инфекционного процесса подразумевает применение препаратов противотуберкулезного ряда.

Лечение микобактериоза легких полагает использование следующих медикаментозных средств:
- Офлоксацин;
- Ципрофлоксацин;
- Этамбутол;
- Рифампицин;
- Левафлоксацин;
- Имепенем.
По причине применения препаратов-антибиотиков, в дополнение к основному курсу могут назначаться средства иммуномодулирующего воздействия и гепатопротекторы.
Внимание! Необходимо учитывать тот фактор, что данный тип патологического нарушения изучается сравнительно недавно, поэтому единая инструкция по его устранению еще не существует. Соответственно рекомендуется проходить весь курс лечения на стационаре.
Это позволит лечащему врачу отслеживать состояние пациента и вариатизировать лекарственные препараты и дозировки, основываясь на присутствующих изменениях. Длительность полного курса может занимать от нескольких месяцев до 1 года. Врач сможет подбирать лечение в зависимости от изменений, проявляющихся в диагностической картине.
Народные средства для лечения данной патологии малоприменимы, так как микобактериоз является устойчивым инфекционным поражением.
Единственное, что возможно применить при активном развитии патологии, это средства для укрепления иммунной сопротивляемости организма:
- продукты на основе меда;
- фрукты и овощи с высоким содержанием витаминов;
- калина и настои на ее основе;
- орехи и сухофрукты.
Лечение микобактериоза легких народными средствами – лишено эффективности. Подобные методы являются общими и направлены на стимуляцию иммунитета.
Не следует прибегать к их использованию и соотносить их действие с влиянием медикаментов. Цена халатного отношения к собственному здоровью – стремительный прогресс заболевания.

Прогревающие процедуры нетрадиционной медицины использовать не рекомендуется, так как это лишь усилит распад тканей в легочной системе. Некоторые источники указывают на возможность лечения инфекции путем поедания собак, но научно-доказывающих действенность методики не существует.
Возможные осложнения и прогноз

При длительном развитии патологического процесса в легочной системе человека могут возникать некоторые второстепенные нарушения дыхания и кровоснабжения по причине постепенного разрушения легких:
- кровохаркание;
- кислородное голодание;
- пневмоторакс и пр.
Каждая из этих патологий в дальнейшем может привести к летальному исходу. Но в случае своевременного выявления микобактериоза, прогноз лечения является благоприятным – пациент полностью выздоравливает.
Единственной поправкой является необходимость регулярного прохождения дополнительного обследования легочной системы. Это требуется для исключения рецидивов заболевания либо возникновения обостренного воспалительного процесса.

Если пациент находиться на амбулаторном лечении или уже выписан со стационара, ему дополнительно рекомендуют внести ряд изменений в привычный образ жизни:
- следование правилам ЗОЖ;
- отказ от парных (бани, сауны);
- избегание переохлаждений;
- сокращение длительности пребывания на солнце;
- диета с повышенным содержанием белка.
Все эти нюансы позволят сохранить и повысить иммунную сопротивляемость организма, а также снизить риски усиления воспалительного процесса.
Профилактика заболевания

Для того, чтобы избежать возможного поражения легких микобактериями, необходимо соблюдать ряд профилактических мер:
- Отказ от вредных привычек, в особенности табакокурение, которое излишне засоряет легочную систему.
- Соблюдение правил общей гигиены, в частности фильтрация сырой воры и регулярное мытье рук;
- Укрепление защитной системы – правильное питание и использование препаратов иммуномодулирующей направленности.
- Регулярное прохождение медицинских обследований и своевременное лечение заболеваний в особенности легочных.
Каждое из этих правил поможет защититься не только от микобактериального поражения, но и укрепит иммунную систему в целом.
Читайте также:


