Обследование при подозрений на сепсис



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диагностика сепсиса производится на основании согласованных критериев, которые легли в основу шкалы SOFA (Sepsis oriented failure assessment) - табл. 23-3.
В некоторых случаях, когда нет уверенности в наличии инфекционного очага (панкреонекроз, внутрибрюшной абсцесс, некротизирующие инфекции мягких тканей и т.д.), существенную помощь в диагностике сепсиса может оказать прокальцитониновый тест. По данным ряда исследований, сегодня он характеризуется максимально высокой чувствительностью и специфичностью, значительно превосходя по последнему параметру такой широко распространённый показатель, как С-реактивный белок. Использование полуколичественного метода определения уровня прокальцитонина должно, по мнению ряда специалистов, стать рутинным исследованием в клинической практике в тех случаях, когда возникают сомнения в наличии очага инфекционного процесса.
Качество обследования играет решающую роль в выборе адекватного объема оперативного вмешательства и исходе заболевания.
Основными клиническими симптомами сепсиса у гинекологических больных является наличие гнойного очага в сочетании со следующими симптомами: гипертермией, ознобами, изменением цвета кожи, высыпаниями и трофическими изменениями, резкой слабостью, изменением функций нервной системы, нарушением функций желудочно-кишечного тракта, наличием полиорганной недостаточности (дыхательной, сердечно-сосудистой, почечной и печеночной).
Специфичных для сепсиса лабораторных критериев нет. Лабораторная диагностика сепсиса основана на данных. которые отражают факт тяжелого воспаления и степень полиорганной недостаточности.
Продукция эритроцитов при сепсисе снижена. Анемия при сепсисе наблюдается во всех случаях, причем у 45% больных содержание гемоглобина ниже 80 г/л.
Для сепсиса характерен нейтрофильный лейкоцитоз со сдвигом влево, в отдельных случаях может отмечаться лейкемоидная реакция с количеством лейкоцитов до 50-100 тыс. и выше. Морфологические изменения нейтрофилов при сепсисе включают токсическую зернистость, появление телец Доле и вакуолизацию. Тромбоцитопения при сепсисе встречается в 56% случаев, лимфопения - в 81,2%.
Степень интоксикации отражает лейкоцитарный индекс интоксикации (ЛИИ), который рассчитывают по формуле:
ЛИИ = (С+2П+ЗЮ+4Ми)(Пл-1) / (Мо+Ли) (Э+1)
где С - сегментоядерные нейтрофилы, П - палочкоядерные лейкоциты, Ю - юные лейкоциты, Ми - мелоциты, Пл - плазматические клетки, Мо - моноциты, Ли - лимфоциты, Э - эозинофилы.
ЛИИ в норме равен примерно 1. Повышение индекса до 2-3 свидетельствует об ограничении воспалительного процесса, повышение до 4-9 - о значительном бактериальном компоненте эндогенной интоксикации.
Лейкопения с высоким ЛИИ является плохим прогностическим признаком для больных с септическим шоком.
Определение параметров кислотно-основного состояния (КОС), и особенно уровня лактата, позволяет определить стадию и тяжесть септического шока. Считают, что для больных в ранних стадиях септического шока характерен компенсированный или субкомпенсированный метаболический ацидоз на фоне гипокапнии и высокого уровня лактата (1,5-2 ммоль/л и выше). В поздних стадиях шока метаболический ацидоз становится некомпенсированным и по дефициту оснований может превышать 10 ммоль/л. Уровень лактацидемии достигает критических пределов (3-4 ммоль/л) и является критерием обратимости септического шока. Выраженность ацидоза в значительной степени коррелирует с прогнозом.
Хотя нарушение агрегационных свойств крови в той или иной степени развивается у всех больных с сепсисом, частота синдрома диссеминированного внутрисосудистого свертывания составляет всего 11%. Гемостазиологические показатели у больных септическим шоком свидетельствуют о наличии, как правило, хронической, подострой или острой формы ДВС-синдрома. Подострая и острая формы его у больных септическим шоком характеризуются выраженной тромбоцитопенией (менее 50-10 9 г/л), гипофибриногенемией (менее 1,5 т/л), повышенным потреблением антитромбина и плазминогена, резким повышением содержания дериватов фибрина и фибриногена, увеличением хронометрического показателя тромбоэластограммы, времени свертывания крови, уменьшением структурного показателя тромбоэластограммы.
При хроническом ДВС-синдроме отмечены умеренная тромбоцитопения (менее 150-10 9 г/л), гиперфибриногенемия, усиленное потребление антитромбина III, а также гиперактивность системы гемостаза (снижение хронометрического показателя и увеличение структурного показателя на тромбоэластограмме).
Определение концентрации электролитов сыворотки, уровня белка, мочевины, креатинина, печеночных показателей помогает выяснить функцию важнейших паренхиматозных органов - печени и почек.
Для больных сепсисом характерна выраженная гипопротеинемия. Так, гипопротеинемия менее 60 г/л наблюдается у 81,2-85% больных ).
Хотя отсутствие положительных данных посевов крови не снимает диагноза у больных с клинической картиной сепсиса, больным с сепсисом необходимо проведение микробиологического исследования. Исследованию подлежат кровь, моча, отделяемое из цервикального канала, отделяемое из ран или свищей, а также материал, полученный интраоперационно непосредственно из гнойного очага. Существенное значение имеет не только идентификация обнаруженных микроорганизмов (вирулентность), но и их количественная оценка (степень обсемененности), хотя результаты таких исследований из-за длительности их проведения оцениваются чаще ретроспективно.
Бактериологическое подтверждение бактериемии сложно и требует соблюдения определенных условий. Для выявления бактериемии посев крови предпочтительно осуществлять либо как можно раньше после начала подъема температуры тела или озноба, либо за 1 ч до ожидаемого подъема температуры, желательно до начала антибиотикотерапии. Целесообразно производить от 2 до 4 заборов крови с интервалом не менее 20 мин, так как увеличение частоты посевов повышает вероятность выделения возбудителя. Забор крови осуществляется из периферической вены (не из подключичного катетера). Как правило, рекомендуется брать по 10-20 мл крови в 2 флакона для аэробной и анаэробной инкубации в течение 7 дней при каждом заборе, у детей до 12 лет - 1-5 мл.
Инструментальные диагностика сепсиса (УЗИ, рентгенологические, в том числе КТ; ЯМР) направлены на уточнение степени тяжести и распространения гнойного поражения в первичном очаге, а также на выявление возможных вторичных гнойных (метастатических) очагов.
В настоящее время для объективной оценки тяжести состояния больных при сепсисе, адекватности проводимой терапии, а также прогноза пользуются шкалой APACHE II. Проведенные исследования у больных с абдоминальным хирургическим сепсисом показали практически прямую зависимость летальности от тяжести состояния (суммы баллов по шкале APACHE II). Так, при сумме менее 10 баллов по данной шкале смертельных исходов не было. При сумме баллов от 11 до 15 летальность составила 25%, при сумме от 16 до 20 баллов летальность была 34%; у больных с суммой баллов от 21 до 25 летальность составила 41%, при сумме баллов от 26 до 33 летальность достигла 58,9%; при сумме баллов более 30 она была максимально высокой - 82,25%.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
посев крови до назначения антибиотиков
· определение лактата в сыворотке крови
· клинический анализ крови (повышенные количества лейкоцитов или низкое количество лейкоцитов - более 12-10 9,, менее 4*10 9 ), тромбоциты;
· коагулограмма;
· электролиты плазмы;
· общий анализ мочи;
· бактериологическое исследование в зависимости от клиники (лохий, мочи, отделяемого из раны, носоглодки);
· биомаркеры (С-реактивный белок – более 7 мг/л, прокальцитонин, пресепсин). NB! Эти биомаркеры имеют относительную диагностическую ценность в отношении генерализации бактериальной инфекции и указывают на наличие критического состояния. Нормализация уровня прокальцитонина может служить одним из критериев отмены антибактериальной терапии
Инструментальные методы исследования:
Исследования, направленные на поиск источника инфекции (УД-D):
· рентгенограмма легких;
· УЗИ органов брюшной полости;
· УЗИ органов малого таза;
· Эхо-КС.
Алгоритм диагностики сепсиса (SSC) [2].
1. Диагностика и лечение инфекции.Врачи должны знать признаки и симптомы инфекции, чтобы обеспечить раннюю диагностику инфекционного осложнения. У пациентов с наличием инфекции, лечение должно начинаться как можно раньше, необходиомо исследовать кровь и другие культуры для выявления возбудителя. Применяются антибактериальные препараты и одновременно проводится лабораторная оценка связанной с инфекцией, органной дисфункцией.
2. Скрининг органной дисфункции и лечение сепсиса (ранее тяжелый сепсис).Необходимо использовать шкалы qSOFA, SOFA для оценки органной дисфункции. Пациенты с органной дисфункцией требуют исследования гемокультуры и назначения антибиотиков широкого спектра действия.
3. Идентификация и лечение артериальной гипотонии.У пациентов, у которых есть инфекция и артериальная гипотония или уровень лактата, более чем или равно 2 ммоль/л, необходимо начать инфузию кристаллоидов 30 мл/кг с переоценкой ответа на объем и перфузии ткани. Шестичасовые мероприятия и цели лечения должны быть выполнены. Сепсис 3 вводит qSOFA как инструмент для идентификации пациентов из-за опасности сепсиса с более высоким риском стационарной смерти или продленного нахождения в ОРИТ.
NB!У пациенток с инфекционным очагом необходимо оценивать признаки полиорганной недостаточности, а у пациенток с признаками полиорганной недостаточности необходимо оценивать явную или подозреваемую инфекцию. Это служит основой ранней диагностики и максимального раннего начала лечения сепсиса врачами всех специальностей.
Задача
Родильница С.38 лет.беременность 2 роды 2 произошли роды в срок.Роды осложнились гипотоническим кровотечением в раннем послеродовом периоде.Произведено ручное обследование полости матки.Кровопотеря составила 600мл.Гемотрансфузия не производилась.В анамнезе хронический пиелонефрит.
На 3-е сутки послеродового периода состояние ухудшилось,температура 38,8С,ЧДД-21,ЧСС-110уд в мин.Кожабледный,сухой.Языкчистый,влажный.Дыханиезатрудненный,одышка.Молочные железы гиперемированные, болезненные.Живот болезненный внизу живота.Дно матки на 2см ниже пупка. Влагалищное исследование:влагалищасвободное,шейкасформирована,цервикальный канал проходим за внутренний зев,маткаувеличина до 15-16недель,мягко-эластической консистенции,болезненная,придатки не определяются,параметрии свободные. Лохии-кровянисто-серозный,мутный,с запахом.
ОАК – Нб -78,эр-3,1,лей-25,СОЭ-45,Тр-410
Биохимический анализ:общ белок-63,билирубин общ-26,глюкоза-7,3,
Алгоритм лечение сепсиса:
Медикаментозное лечение
ПЕРВОНАЧАЛЬНАЯ РЕАНИМАЦИЯ (начальная терапия сепсиса и септического шока)
Реанимация пациента с сепсисом или/септическим шоком должна начинаться немедленно после постановки диагноза и не должна откладываться до поступления в ОРИТ.
Ранняя целенаправленная терапия , определяющая цели терапии, должна быть достигнута за определенный промежуток времени [9,10].
Рисунок 2. Начальная терапия сепсиса, септического шока
Ранняя целенаправленная терапия включает(УД-1С):
· санация очага инфекции;
· инфузия кристаллоидов, при неэффективности подключение вазопрессоров и инотропных препаратов;
· применение антибактериальных препаратов широкого спектра действия;
· адъюватная терапия (ИВЛ, трансфузионная терапия, почечная заместительная терапия, нутритивная поддержка и т.д.).
NB! Санация очага инфекции должна быть проведена в первые 6-12 ч после диагностики сепсиса и септического шока
В течение первого часа от постановки диагноза сепсис и септический шок обеспечивается [12], рисунок 2:
· венозный доступ;
· контроль диуреза;
· лабораторный контроль, взятие проб на бактериологическое исследование.
NB! Эффективная, быстрая и высочувствительная диагностика внутрибольничных инфекций, а также программы предоперационного и догоспитального скрининга с применением современных диагностических методов позволяют правильно поставить диагноз пациенту в течение 1-2 часов, провести комплекс необходимых мер по предотвращению распространения заболевания внутри стационара, избежать ненужного эмпирического лечения антибиотиками широкого спектра.
· начало внутривенной инфузии кристаллоидов (УД-1В) в объеме до 30 мл/кг (УД-1С) (таблица 3), при отсутствие эффекта применяются растворы альбумина (УД-2С).
NB! Ограничение объема инфузии требуется, когда ЦВД увеличивается без гемодинамической стабилизации (АД,ЧСС), а также при поражении легких (пневмония, ОРДС).
NB! Препараты гидроксиэтилированного крахмала при сепсисе и септическом шоке противопоказаны (УД-1В) [11].
NB! Антибактериальная терапия начинается в течение первого часа после постановки диагноза сепсис и септический шок (УД-1В) [12,13].
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ:
· внутривенная антибактериальная терапия должна быть начата в течение первого часа от постановки диагноза сепсиса;
· первичная эмпирическая антимикробная терапия должна включать один или более препарат, активный против вероятного патогена, способного проникнуть в предполагаемый очаг сепсиса (УД-1В). Выбор препарата зависит от спектра действия и предполагаемого очага инфекции (приложение);
· эмпирическая антибактериальная терапия не должна проводиться более 3-5 суток, далее необходимо ориентироваться на чувствительность микроорганизмов к препаратам;
· оценка эффективности антибактериальной терапии проводится ежедневно;
· средняя продолжительность антибактериальной терапии составляет 7-10 суток, но может быть продолжена у отдельных пациенток (УД-2С) [14,15];
· при вирусной этиологии сепсиса и септического шока требуется назначение противовирусных препаратов (УД-2С) [12];
Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза представлены на рисунке 3 и 4.
Рисунок-3. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей.
Рисунок 4. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза.
Антибиотики:
При сепсисе или септическом шоке 10:
· пиперациллин-тазобактам 4,5 г 8-часовую или ципрофлоксацин 600 мг 12-часовой плюс гентамицин 3-5 мг / кг в день в разделенных дозах каждые 8 часов;
· карбапенемы, таких как меропенем 500 мг до 1 г 8-часовой + / гентамицин;
· метронидазол 500 мг 8-часовой может рассматриваться для обеспечения анаэробных возбудителей;
· если есть подозрение на группы стрептококковой инфекции, клиндамицин 600 мг до 1,2 г три или четыре раза в день, 8-часовой более эффективен чем пенициллины;
· если существуют факторы риска для MRSA септицемии, добавить теикопланин 10 мг / кг 12-часовой в течение трех доз, затем 10 мг/кг в 24-часовой или линезолид 600 мг 12-часовой.
Вазопрессоры и инотропные препараты 18:
При отсутствии эффекта от инфузионной терапии 30 мл/кг необходимо подключить возопрессоры (таблица 4) для целевого значения среднего артериального давления болеее 65 мм/рт/ст/ (УД-1С):
· препарат первой линиии – норэпинефрин (УД-1В), который применятся один или в сочетании с адреналином (УД-2В) или вазопрессином;
· инфузиявазопрессоров начинается с минимальной дозы;
· допамин и мезатон не должны использоваться как препараты первой линии для коррекции гемодинамики при септическом шоке (УД-2 С).
Задержка с началом введения норадренолина при развитии септического шока в течение 6 часов увеличивает летальность в 3 раза 15.
*применение препарата после регистрации в РК.
В случае отсутствия стабилизации гемодинамики после проведения инфузионной терапии 30 мл/кг и введения вазопрессоров и инотропных препаратов, подключаются кортикостероиды – только водорастворимый гидрокортизон в/в в дозе не более 200 мг/сутки (УД-2С).
После болюсного введения 50 мг препарат вводится в виде постоянной внутривенной инфузии для предотвращения колебаний уровня глюкозы (Кортикостероиды должны быть отменены, как только прекращается ведение вазопрессоров).
Кортикостероиды не должны применяться при отсутствии клиники шока (УД-1D) [12,14-16].
При снижении сердечного индекса менее 2,5 л/мин/м2 к терапии подключаются инотропные препараты (добутамин, левосимендан) (УД-1С) 24.
Не рекомендуется стремиться увеличить сердечный индекс до субнормальных значений (УД-1В) [12,13,16].
Цели, достигаемые оптимально в первые 6 ч [12]:
1. Санация очага инфекции
2. Достижение необходимых параметров гемодинамики, транспорта кислорода и диуреза (УД-2С):
· ЦВД (CVP) 8-12 мм рт. ст. – за счет инфузионной терапии;
· САД (MAP) ≥ 65 мм рт. ст. – инфузионная терапия +вазопрессоры;
· диурез ≥ 0,5 мл / кг / час.;
· насыщение кислорода в центральной вене (верхняя полая вена) равно или более 70% или в смешанной венозной крови равно и более 65%.
Задача
Роженице 27 лет, поступила в ,роддом с жалобами на Т-38, боли внизу живота
схваткообразного характера. Воды отошли дома, 2-е суток подтекают.
Беременность 3-я, в анамнезе 1 нормальные роды, 2800, послеродовое течение
гладкое; 2 мед.аборта. Общее состояние удовлетворительное. Кожные покровы
гиперемированы. Пульс 100 в 1 мин., АД = 125/80 мм.рт.ст. Язык влажный,
Живот мягкий, симптомов раздражения брюшины нет. Матка с четкими
контурами, периодически приходит в тонус. Схватки через 8-10 мин. по 30 сек.
Положение плода продольное, предлежит головка. С/б приглушенное, 140 в 1
мин. Подтекают грязно- зеленые воды.
При влагалищном исследовании: открытие полное, плодного пузыря нет.
Головка в широкой части полости таза. Стреловидный шов в левом косом
размере. Малый родничок справа, спереди. Мыс не достижим. Деформаций
костей таза не обнаружено. Подтекают грязно-зеленые воды с запахом.
общий анализ крови с подсчетом лейкоформулы – лейкоцитоз более 15х109/л;
· C-реактивный белок – норма до 5 ([3]; подробно описано в таблице 2.1);
· бактериальный посев амниотических вод – не должен содержать патогенов, концентрация условно-патогенной микрофолоры не должна превышать 10*5 КОЕ/мл;
· мазок по Грамму из амниотических вод – с описанием установленной микрофлоры, количества лейкоцитов, эпителия и т.д.;
· гистологическое исследование плаценты и оболочек после родов – признаки воспаления в оболочках, плаценте с описанием изменений лимфоцитов, лейкоцитов, фиброза, степени зрелости ворсин;
КТГ плода – тахикардия более 160 уд/мин
Задача
Роженице 27 лет, поступила в ,роддом с жалобами на Т-38, боли внизу живота
схваткообразного характера. Воды отошли дома, 2-е суток подтекают.
Беременность 3-я, в анамнезе 1 нормальные роды, 2800, послеродовое течение
гладкое; 2 мед.аборта. Общее состояние удовлетворительное. Кожные покровы
гиперемированы. Пульс 100 в 1 мин., АД = 125/80 мм.рт.ст. Язык влажный,
Живот мягкий, симптомов раздражения брюшины нет. Матка с четкими
контурами, периодически приходит в тонус. Схватки через 8-10 мин. по 30 сек.
Положение плода продольное, предлежит головка. С/б приглушенное, 140 в 1
мин. Подтекают грязно- зеленые воды.
При влагалищном исследовании: открытие полное, плодного пузыря нет.
Головка в широкой части полости таза. Стреловидный шов в левом косом
размере. Малый родничок справа, спереди. Мыс не достижим. Деформаций
костей таза не обнаружено. Подтекают грязно-зеленые воды с запахом.
ОАК – Нб-102,эр-3,8,лей-18,цвет пок-1
Общ белок 68,альбумин-45,билирубин общий-15,
Тактика при хориоамнионите:
До завершения родов назначить комбинацию антибиотиков:
· полусинтетический антибиотик группы пенициллинов – ампициллин (или амоксициллин + клавулановая кислота) по 2 гр в/в каждые 6 часов и гентамицин 5 мг/кг в/в каждые 24 часа [18,19];
· метронидазол 500 мг в/в каждые 12 часов (при родоразрешении посредством кесарево сечения) [4,11,13,14];
· инфузионная терапия – раствор натрия хлорида 0,9% - 1500,0 мл в/в.
При аллергии на пенициллины использовать:
· гентамицин 5 мг/кг в/в каждые 24 часа;
или
· клиндамицин по 900 мг в/в каждые 8 часов/ванкомицин по 1,0 гр в/в каждые 12 часов*, плюс гентамицин 5 мг/кг в/в каждые 24 час
Перечень основных лекарственных средств (имеющих 100% вероятность применения);
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности |
| Полусинтетический антибиотик группы пенициллинов | Ампициллин | Хорионамнионит или эндометрит в родах | по 2 гр в/в каждые 6 часов | А |
| Полусинтетический антибиотик группы пенициллинов | Амоксициллин+клавулоновая кислота | Хорионамнионит или эндометрит в родах | по 2 гр в/в каждые 6 часов | А |
| Антибиотик группы аминогликозидов | Гентамицин | Хорионамнионит или эндометрит в родах и при аллергии на пенициллины | По 5 мг/кг в/в каждые 24 часа | А |
| Синтетическое антибактериальное средство группа нитроимидазолов | Метронидазол | Хорионамнионит или эндометрит в родах | 500 мг в/в каждые 12 часов | В |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности |
| Антибиотик группы Линкозамидов | Клиндамицин при аллергии на пенициллин | Хорионамнионит или эндометрит в родах (при аллергии на пенициллины) | 600 мг каждые 8 часов внутривенно | В |
| Антибиотик группы Гликопептидов | Ванкомицин только при резистентной микрофлоре | Хорионамнионит или эндометрит в родах (При наличии резистентности микрофлоры) | по 1,0 гр в/в каждые 12 часов | В |
| Антибиотик из группы пенициллинов | Бензилпенициллин | Хорионамнионит или эндометрит в родах | 2,4 г. в/в, затем каждые 4 часа по 1,2 грв/в | В |
Дата добавления: 2018-02-28 ; просмотров: 664 ;
Что такое сепсис?
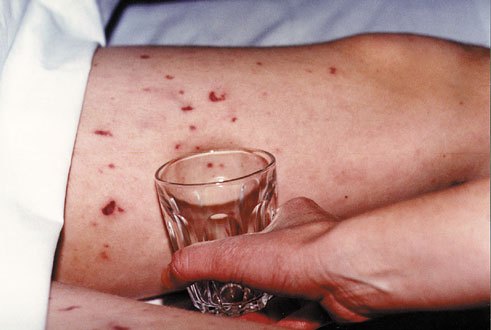
Сепсис или септицемия (заражение крови) — это клинический синдром, характеризующийся аномальным системным воспалительным ответом, осуществляемым организмом после проникновения патогенных микроорганизмов в кровь.
Попадая в кровь микроорганизмы выделяют токсины и тем самым заражают кровь, далее иммунная система человека формирует массивный воспалительный ответ на ядовитые вещества микроорганизмов, весь этот процесс и является сепсисом.
Если воспалительный компонент отсутствует (например, гноеродные микроорганизмы и продукты их жизнедеятельности — токсины), то речь идет уже не о сепсисе, а о “простой” бактериемии.
Сепсис является потенциально очень серьезным заболеванием, которое проходит через стадии возрастающей тяжести и поэтому требует немедленного медицинского лечения.
В целом, заражение крови может привести к повреждению органов и смерти больного. Свертывание крови, возникающее при септицемии уменьшает приток крови к конечностям и внутренним органам, лишая их питательных веществ и кислорода, что может быстро привести к выходу из строя органов (легких, почек и печени), а далее к летальному исходу.
Причины и факторы риска
Эти инфекции чаще всего связаны с сепсисом:
легочные инфекции (пневмония);
инфекции в кишечнике или желудке.
Эти микробы являются частыми виновниками развивающие сепсис:
некоторые виды стрептококков.
Несмотря на то, что определенные люди имеют более высокий риск заражения, любой человек может заболеть сепсисом. Итак, люди, наиболее подверженные риску заражения крови:
- маленькие дети (младше 1 года);
- взрослые в возрасте 65 лет и старше;
- люди с ослабленной иммунной системой, такие как ВИЧ-инфицированные, те, кто проходят химиотерапию во время лечения рака;
- больные с заболеваниями почек;
- люди, проходящие лечение в отделениях интенсивной терапии;
- люди, подвергающиеся воздействию агрессивных медицинских устройств, таких как внутривенные катетеры и дыхательные трубки.
Самым важным и правильным для людей, подозревающих наличие у себя сепсиса, будет не ставить так называемый домашний диагноз. Вместо этого, получить медицинскую помощь как можно скорее, поскольку симптомы сепсиса от определенных серьезных инфекций являются опасными для жизни.
Тяжелый сепсис затрагивает несколько миллионов людей каждый год. Больше половины этих людей погибают, если не получают немедленную медицинскую помощь.
Симптомы
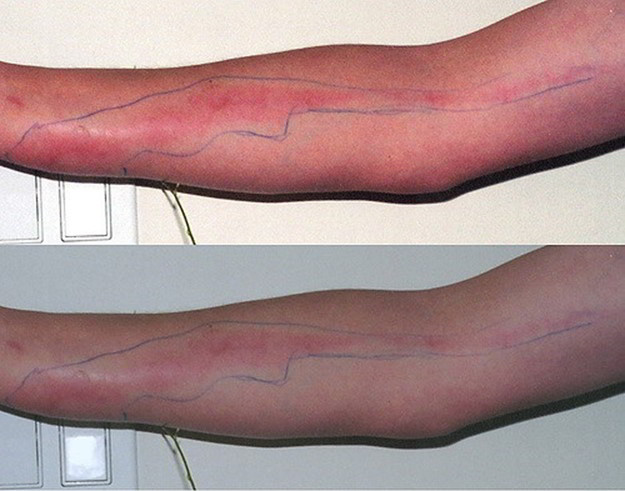
Ниже приведены наиболее распространенные симптомы сепсиса. Тем не менее, каждый человек может испытывать симптомы по-разному. Также, признаки и проявления заражения крови после обнаружения инфекции часто являются непостоянными и могут быть ошибочно приняты за присутствие иных серьезных заболеваний.
Сепсис, как правило, характеризуется определенными основными симптомами, которые могут проявиться быстро. Среди первых симптомов выделяют:
- лихорадку (высокую температуру, гипертермию), иногда с ознобом и дрожью;
- отсутствие аппетита;
- затрудненное дыхание (одышка);
- повешенное потоотделение;
- холодная, липкая и бледная, иногда с красными большими пятнами/линиями кожа (обратите внимание на фото выше);
- высокий пульс;
- быструю частоту сердечных сокращений (тахикардия);
- тахипноэ (учащенное дыхание).
При любом подозрении на сепсис необходимо получить неотложную медицинскую помощь или сразу же обратиться в ближайшее медицинское учреждение.
Особенно важно прибегнуть к неотложной медицинской помощи, если сепсис достигает поздней стадии — тяжелой формы сепсиса (септикопиемия) или септического шока.
Важно вовремя вызвать скорую помощь, если есть подозрение на сепсис и появляется:
- несколько основных признаков болезни;
- головокружение или чувство дурноты;
- замешательство или любые другие необычные изменения в психическом состоянии, в том числе чувство обреченности или реального страха смерти;
- невнятная речь;
- диарея, тошнота или рвота;
- сильная боль в мышцах и крайняя степень дискомфорта;
- признаки низкого уровня мочи (отсутствия необходимости мочиться в течение целого дня, к примеру);
- кожа, бледная на конечностях, что сигнализирует о плохом кровоснабжении (низкой перфузии);
- потеря сознания.
Людям, наблюдающим у себя резкую повышенную температуру, крайне важно получить немедленную медицинскую помощь, так как резкая смена температуры тела, говорит о возможном наличии сепсиса. Пожилые люди и дети раннего возраста особенно уязвимы к заражению крови после инфекций.
В поликлинике у терапевта или уже будучи в отделение неотложной помощи, важно вспомнить и рассказать врачам о любой недавней инфекции, хирургической процедуры или нарушениях иммунной системы. История болезни, скорее всего, означает, что у пациента ранее была инфекция, это предупреждает врачей о возможности повторного появления (рецидива) сепсиса, если они видят характерные черты вероятного заболевания.
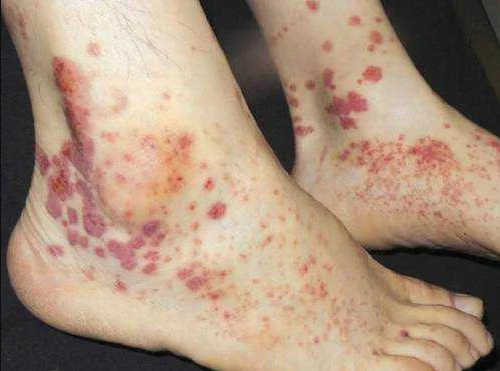
Септикопиемия (тяжелая форма сепсиса) или септический шок также могут вызвать другое осложнение, называемое геморрагической сыпью (см. фото выше). По всему телу могут образоваться мелкие сгустки крови. Эти сгустки блокируют поток крови и кислорода к жизненно важным органам и другим частям тела, что повышает риск возникновения полиорганной недостаточности, отмирание тканей, язве и к гангрене.
У людей, у которых процесс заражения крови проходит медленнее, могут также развиться некоторые признаки менингита. Симптомы сепсиса могут выглядеть как другие состояния или проблемы со здоровьем. Всегда обращайтесь к врачу для постановки диагноза.
Диагностика
Если у человека есть симптомы заражения крови, лечащий врач направит пациента на исследования, чтобы правильно поставить диагноз, и в случаи сепсиса определит серьезность имеющейся инфекции.
Одним из первых методов исследования является анализ крови. Кровь пациента проверяется на наличие следующих осложнений:
- инфекционные заболевания;
- проблемы со свертыванием крови;
- ненормальное состояние печени или нарушение функции почек (почечная недостаточность);
- уменьшение количества поступаемого кислорода.
Дисбаланс минералов вызывают электролиты, влияющие на количество воды в теле и уровень кислотности крови.
В зависимости от симптомов и результатов анализа крови, врач может назначить другие анализы, в том числе:
- общий анализ мочи (проверяется наличие бактерий);
- тест секреции раны (проверяют открытую рану на возможные инфекции);
- тест секреции слизи (для выявления микробов, ответственных за инфекции).
Если врач не может определить источник инфекции, используя вышеуказанные тесты, он, вероятно, назначит визуальные исследования, например:
- рентгенография грудной клетки;
- компьютерная томография (КТ) для просмотра возможных инфекций в поджелудочной железе, кишечнике или других органах.
- ультразвуковое исследование для определения типа инфекции в желчном пузыре или яичниках.
- магнитно-резонансная томография (МРТ), идентифицирующая состояние мягких тканей и наличие в них инфекций.
Все это надо потому, что некоторые симптомы сепсиса (такие как жар, озноб, учащенное сердцебиение и проблемы с дыханием) часто можно увидеть при других состояниях, заражение крови может быть трудно диагностировать на начальных стадиях.
Лечение
Заражение крови может быстро прогрессировать до уровня септического шока и даже смерти, если его не лечить.
Специфическое лечение сепсиса будет определяться лечащим врачом на основании:
возраста пациента, общего состояния здоровья и история болезни;
степени тяжести септицемии;
ответа больного на определенные лекарства, процедуры или методы лечения;
ожидания по ходу состояния;
личного мнения или предпочтений больного.
При терапии врачи используют ряд препаратов для лечения септицемии, в том числе:
- антибиотики IV поколения для борьбы с инфекцией ( Меропенем, Азактам, Тиенам );
- вазоактивные препараты для повышения артериального давления;
- инсулин, чтобы стабилизировать уровень сахара в крови;
- кортикостероиды, чтобы уменьшить воспаление;
- обезболивающие медикаменты.
Многие люди нуждаются в кислороде и в/в (внутривенных) жидкостях, чтобы помочь притоку крови и кислорода к органам. В зависимости от состояния человека может потребоваться помощь при дыхании с помощью искусственной вентиляции легких, а также если затронуты почки может потребоваться диализ. Диализ помогает отфильтровать вредные отходы, соли и избыток воды из крови.
В некоторых случаях может потребоваться хирургическое вмешательство для устранения источника инфекции. Оно включает в себя осушение заполненного гноем абсцесса или удаление инфицированных тканей.
Важно помнить, что сепсис является состоянием, требующим неотложной медицинской помощи. Каждая минута и час на счету, тем более, что инфекция может распространиться слишком быстро. Поскольку не существует единого симптома сепсиса, у него есть сочетание или комбинация симптоматических проявлений. Немедленно стоит обратиться к врачу, при подозрение сепсиса, и особенно, если болеете инфекционными заболеваниями (грипп, простуда и т.д).
Прогноз
Хотя сепсис является потенциально опасным для жизни состоянием, септицемия варьируется от легкой формы до тяжелой. В легких случаях отмечаются очень высокие темпы восстановления организма больного.
Септический шок имеет смертность на уровне 50 процентов, по данным некоторых исследований. При наличие случаев тяжелого сепсиса риск инфекций в будущем значительно увеличивается.
Профилактика и рекомендации
Одним из наиболее важных видов инфекционного контроля является мытье рук. Вы должны мыть руки с мылом в чистой проточной воде не менее 20 секунд. Мойте руки:
после использования туалета;
до и после ухода за больным человеком;
до, во время и после приготовления пищи;
до и после очистки раны или пореза;
после сморкания, кашля или чихания;
после прикосновения к животному или кормления домашних животных;
после смены подгузников ребенка;
после касания мусора.
Также каждый год нужно делать прививку от гриппа, пневмонии и любых других возможных инфекционных заболеваний.
Дело в том, что предотвращение инфекций, которые могут привести к сепсису, крайне важно в профилактике данного состояния. Очищение ссадин и ран, практика хорошей гигиены путем мытья рук, регулярное купание являются примером эффективных предупредительных мер в борьбе с септицемией.
Ниже представлено небольшое, но очень полезное видео где Иван Бессонов, руководитель лаборатории рассказывает о том, что они придумали для лечения людей с данной проблемой .
Читайте также:


