Отделение для больных с чумой
Международная специализированная клиника лечебного голодания и оздоровительного питания,
г. Майкоп
Какова общая характеристика заболевания и его основные формы?
Чума - это острое инфекционное заболевание, протекающее у человека в бубонной, септической и легочной формах.
Чума относится к зоонозам с природной очаговостью, а также является типичным представителем карантинных инфекционных болезней, при возникновении которых проводятся специальные карантинные мероприятия.
Что представляет собой возбудитель болезни?
Возбудителем является чумная палочка, чувствительная к основным дезинфицирующим средствам, высокой температуре и солнечному свету.
Кто является источником инфекции?
Основными источниками инфекции являются крысы и другие дикие грызуны (суслики, тарбаганы, мыши-песчанки).
Каким образом происходит заражение человека?
Заражение человека от грызунов происходит чаще всего через блох - основных переносчиков инфекции, в более редких случаях - контактным путем (снятие шкурки с добытых на охоте зверьков).
Какова степень контагиозности заболевания?
Опасность больного чумой человека для окружающих различна. Больной бубонной формой чумы при отсутствии блох является относительно безопасным для окружающих, так как его выделения незаразны. Однако в случае перехода бубонной чумы в бубонно-септическую больные начинают выделять возбудителей с мочой и испражнениями. Очень опасен для окружающих больной легочной формой, так как распространение болезни происходит воздушно-капельным путем.
В каких случаях производится госпитализация больного?
Больные чумой и лица с подозрением на заболевание чумой немедленно госпитализируются в специально выделенное боксовое отделение инфекционного стационара, работа которого переводится на строгий противоэпидемический режим.
Каковы клинические проявления болезни?
Заболевание начинается остро: озноб, высокая температура, рвота, сильная головная боль. Затем появляются бред, галлюцинации. Артериальное давление резко снижено, печень и селезенка увеличены. Далее картина болезни зависит от формы чумы.
Каковы особенности ухода за больным?
У больных чумой наблюдается резко выраженное поражение сердечно-сосудистой системы, заключающееся в прогрессирующем падении тонуса кровеносных сосудов и развитии токсической дистрофии миокарда. У больных даже при незначительных усилиях может наступить коллапс со смертельным исходом. Медицинская сестра должна следить за пульсом и артериальным давлением больного, нельзя допускать, чтобы больной делал резкие движения в постели и пытался вставать.
За больными легочной формой уход осуществляется, как за тяжелыми больными с легочно-сердечной недостаточностью: систематически дается увлажненный кислород через носовые катетеры. При этой форме заболевания наблюдается интоксикация, постоянная повышенная температура, одышка, кашель с выделением пенистой мокроты.
Для облегчения страданий больного бубонной формой на область резко болезненного бубона накладывается согревающий компресс или используется сухое тепло. При появлении флюктуации бубон вскрывают.
Каковы, особенности, противоэпидемического режима при обслуживании больных чумой?
Весь медицинский персонал обслуживает больных чумой в специальных защитных противочумных костюмах. Перевязочный материал подлежит сжиганию. В отделении для больных чумой необходимо также проводить дезинсекцию, дератизацию и тщательную дезинфекцию. Постоянное наблюдение за очагом инфекции и противоэпидемические мероприятия осуществляют противочумные станции. Проводится изоляция всех контактировавших с больным лиц на срок 9-12 дней и профилактическое лечение их стрептомицином. Тщательное наблюдение ведется за медперсоналом с двукратной термометрией в течение суток.
Как осуществляется лечение больных?
Больные нуждаются в постельном режиме в течение всего лихорадочного периода и до исчезновения явлений токсической дистрофии миокарда. Расширение режима производится постепенно с учетом данных электрокардиограммы и других показателей сердечно-сосудистой деятельности (пульс, артериальное давление). Во время болезни назначается диета № 2, в период выздоровления переходят на общую диету № 15. Для воздействия на возбудителя применяются антибиотики (стрептомицин, тетрациклины и др.).
Каковы особенности забора и транспортировки материала для лабораторной диагностики заболевания?
Для подтверждения диагноза используется главным образом бактериологический метод. Материалом для исследования служат: пунктат бубона, мокрота, кровь, содержимое кожной язвы. При транспортировке материала банку с содержимым плотно закупоривают, обрабатывают снаружи дезинфицирующим раствором, после чего каждую посуду заворачивают в отдельности в марлю или вощаную бумагу и помещают в бак, ведро, кастрюлю и т. п. Тару с посылаемым материалом опечатывают и направляют в лабораторию.
Первичные противоэпидемические мероприятия при выявлении больного подозрительного на карантинную инфекцию. При выявлении больного, подозрительного на заболевание чумой, холерой, контагиозными вирусными геморрагическими лихорадками (Эбола, Марбург, Ласса), Аргентинской, Боливийской, Конго—Крымской, жёлтой лихорадкой и оспой обезьян, все первичные противоэпидемические мероприятия проводятся при установлении предварительного диагноза на основании клинико-эпидемиологических данных.
При установлении окончательного диагноза мероприятия по ликвидации и локализации очагов перечисленных выше инфекций осуществляются в соответствии с приказами и инструктивно-методическими указаниями по каждой нозологической форме.
Принцип организации первичных противоэпидемических мероприятий единый для всех инфекций и включают следующие основные разделы работы:
- выявление больного (трупа), подозрительного на карантинную инфекцию.
- временная изоляция больного с последующей госпитализацией, в том числе и на санитарно-карантинных (контрольных) пунктах пропуска через государственную границу Республики Беларусь.
- информирование о выявленном больном (трупе) руководителя ЛПУ.
- в случае выявления больного с подозрением на легочную форму чумы, контагиозную вирусную геморрагическую лихорадку, острый геморрагический, респираторный, неврологический синдромы временная изоляция лиц, контактных с больным, в любом свободном помещении до решения врача-эпидемиолога о мерах, которые к ним должны применяться (изоляция, экстренная профилактика, медицинское наблюдение).
- временное запрещение входа в здание (объект), транспортное средство и выхода из него, а также бесконтрольного перемещения внутри объекта.
- уточнение диагноза.
- эвакуация больного, подозрительного на заболевание в специализированный инфекционный госпиталь, провизорный госпиталь, контактных - в обсервационное отделение (госпиталь).
- оказание больному необходимой медицинской помощи.
- забор материала на лабораторное исследование.
- выявление, регистрация лиц, соприкасавшихся с больным или с другими зараженными объектами, их изоляция, проведение экстренной профилактики.
- проведение текущей и заключительной дезинфекции.
Все эти мероприятия проводятся местными органами и учреждениями здравоохранения совместно с отделами ООН областных ЦГЭ и 03 осуществляющими методическое руководство, консультативную и практическую помощь.
Все лечебно-профилактические и санитарно-эпидемиологические организации должны иметь необходимый запас медикаментов для проведения этиотропной и патогенетической терапии; укладок для забора материала от больных (трупов) на лабораторное исследование; дезинфекционных средств и упаковок лейкопластыря из расчета на заклеивание окон, дверей, вентиляционных отверстий в одном кабинете (боксе, палате); средств личной профилактики и индивидуальной защиты (противочумный костюм I типа).
Первичная сигнализация о выявлении больного чумой, холерой, КВГЛ и оспой обезьян производится в три основные инстанции: главным врачам лечебно-профилактической организации, станции скорой медицинской помощи и территориального ЦГЭ и 03.
Главный врач ЦГЭ и 03 приводит в действие план противоэпидемических мероприятий, информирует о случае заболевания соответствующие учреждения и организации.
При проведении первичных противоэпидемических мероприятий после установления предварительного диагноза необходимо руководствоваться следующими сроками инкубационного периода: при чуме - 6 дней, холере - 5 дней, жёлтой лихорадке — 6 дней, Конго—Крымской лихорадке и оспе обезьян - 14 дней, лихорадках Эбола, Марбург, Ласса, Аргентинской, Боливийской и при синдромах невыясненной этиологии - 21 день.
У больного с подозрением на холеру забор материала производится медицинским работником, выявившим больного, а при подозрении на чуму медработником того учреждения, где находится больной, под руководством специалистов отделов особо опасных инфекций ЦГЭ и 03. Материал от больных КВГЛ берется только по месту госпитализации работниками лабораторий, выполняющих эти исследования. Собранный материал срочно отправляется для исследования в лабораторию отдела ООИ областных ЦГЭ и 03.
При выявлении больных холерой контактными считаются только те лица, которые общались с ними в период клинических проявлений болезни. Медицинские работники, бывшие в контакте с больными чумой, КВГЛ или оспой обезьян (при подозрении на эти инфекции), подлежат изоляции до установления окончательного диагноза или на срок, равный максимальному инкубационному периоду. Лица, бывшие в непосредственном контакте с больными холерой, по указанию врача-эпидемиолога должны быть изолированы или оставлены под медицинским наблюдением.
Дальнейшие мероприятия проводятся специалистами отделов ООИ ЦГЭ и 03 в соответствии с действующими инструкциями и комплексными планами.
Знание врачами различной специализации и квалификации ранних проявлений ООИ, постоянная информация и ориентация в эпидемической ситуации в республике, области, районе позволяют своевременно диагностировать эти заболевания и принять срочные противоэпидемические и лечебно-профилактические меры. В связи с этим медицинский работник должен заподозрить заболевание чумой, холерой, КВГЛ или оспой обезьян на основании клинических и эпидемиологических данных.
Мероприятия лечебно-профилактических организаций.
Противоэпидемические мероприятия во всех лечебно-профилактических организациях проводятся по единой схеме согласно оперативному плану данного учреждения.
Порядок оповещения главного врача больницы, поликлиники или лица, его замещающего, определяется конкретно для каждой организации. Информирование о выявленном больном в территориальный ЦГЭ и ОЗ, вышестоящие инстанции, вызов консультантов и эвакобригады осуществляются руководителем организации или лицом его замещающим.
При выявлении больного, подозрительного на заболевание чумой, холерой, КВГЛ, оспой обезьян или синдромом невыясненной этиологии в поликлинике или больнице проводятся следующие первичные противоэпидемические мероприятия:
- принимаются меры к изоляции больного по месту его выявления до госпитализации в инфекционный стационар;
- транспортабельные больные доставляются санитарным транспортом в специализированный для этих больных стационар. Нетранспортабельным больным медицинская помощь оказывается на месте с вызовом консультанта и оснащенной всем необходимым машины скорой медицинской помощи;
- медицинский работник не выходя из помещения, где выявлен больной, по телефону или через нарочного извещает руководителя своей организации о выявленном больном;
- запрашивает соответствующие лекарственные препараты, укладки защитной одежды, средства личной профилактики;
- временно запрещается вход в медицинское учреждение и выход из него;
- прекращается сообщение между этажами;
- выставляются посты у кабинета (палаты), где находится больной, у входных дверей поликлиники (отделения) и на этажах;
- запрещается хождение больных внутри отделения, где выявлен больной, и выход из него;
- временно прекращается прием, выписка больных, посещение их родственниками;
- прием больных, по жизненным показаниям, проводится в изолированных помещениях;
- в помещении, где выявлен больной, закрываются окна и двери, отключается вентиляция и заклеиваются лейкопластырем отверстия;
- контактные больные изолируются в отдельную палату или бокс (при подозрении на чуму, ГВЛ или оспу обезьян учитываются контакты по помещениям, сообщающимся через вентиляционные ходы). Составляются списки выявленных контактных лиц (Ф.И.О., адрес, место работы, время, степень и характер контакта);
- до получения защитной одежды медицинский работник при подозрении на чуму, КВГЛ и оспу обезьян должен временно закрыть нос и рот полотенцем или маской, сделанной из подручных материалов (бинта, марли, ваты); при необходимости проводится экстренная профилактика медперсоналу;
- после получения защитной одежды (противочумный костюм соответствующего типа) ее надевают, не снимая собственной, кроме случаев, когда одежда медицинского работника сильно загрязнена выделениями больного;
- тяжелым больным оказывается экстренная медицинская помощь до прибытия врачебной бригады;
- с помощью специальной укладки для отбора проб до приезда эвакобригады медицинский работник, выявивший больного, забирает материал для бактериологического (вирусологического) исследования;
- в кабинете (палате), где выявлен больной, проводится текущая дезинфекция;
- по приезде бригады консультантов или эвакобригады медработник, выявивший больного, выполняет все распоряжения врача-эпидемиолога;
Если требуется срочная госпитализация больного по жизненным показаниям, то медработник, выявивший больного, сопровождает его в специализированный стационар и выполняет распоряжения дежурного врача инфекционного стационара. После консультации с врачом-эпидемиологом медработник направляется на санобработку, а при легочной форме чумы, КВГЛ, оспе обезьян и синдроме невыясненной этиологии - в обсервационное отделение. Устройство и противоэпидемический режим противочумного госпиталя.
В целях локализации и ликвидации вспышки, применения правильного лечения и принятия мер личной профилактики лечащим и обслуживающим персоналом каждый подозрительный на чуму или заведомо чумной больной должен быть госпитализирован в кратчайшие сроки.
Госпитализация таких больных производится в специально организованном госпитале. При множественных, разбросанных на значительной территории случаях заболевания рекомендуется концентрация больных в госпитале с центральной локализацией его в отношении очага или района обслуживания;
Помещением для госпиталя может служить любое здание, удовлетворяющее следующим требованиям: здание должно быть расположено вне оживленных магистралей, иметь хорошие подъездные пути с твердым покрытием; иметь необходимую коечную емкость с набором помещений, имеющих, как минимум, два выхода; здания должны быть обеспечены водопроводом, электроэнергией, канализацией; полы в здании должны быть без щелей, с плотно подогнанными плинтусами (если есть щели - заделать и залить цементом, крысиные и мышиные норы забить толченым кирпичом с битым стеклом и залить цементом); предусмотрена возможность заделывания окон и дверей сетками; наличие двора около зданий с подсобными помещениями на нем и оградой вокруг для изоляции от населения и родственников; возможность оборудования площадки для дезинфекции санитарного транспорта.
Развертывание в одном здании чумного госпиталя с провизорным (или изолятором) при отсутствии разделяющей капитальной стенки между ними, запрещается (допускается герметизация разделяющей двери).
Лучше всего этим требованиям соответствует типовое здание инфекционного отделения центральных районных больниц, особенно если при них есть и хлораторные установки.
Госпиталь должен обеспечить индивидуальную госпитализацию каждого больного, по крайней мере, до периода снижения температуры до нормальной. Выздоравливающие больные с бубонной или кожной формой заболевания с нормальной температурой могут находиться по несколько человек в общей палате, в случае нового подъема температуры обязательно выделение на каждого из них изолированной палаты;
Содержание больных с первичной легочной формой чумы с вторичными пневмониями и последних с больными бубонной и кожной формой чумы в боксированных палатах не допускается. Также не допускается содержание подозрительных на чуму больных вместе с заведомо больными в помещениях с боксированными палатами;
Обсерватор развертывается отдельно от госпитальной базы.
Чистая половина должна включать: гардеробная; комната для переодевания защитной одежды и инструкторская с запасом противочумных костюмов; ординаторская; комната отдыха персонала; склад чистого белья (запас на 2-3 дня); склад медикаментов (запас на 2-3 дня); санпропускник для медперсонала (можно совместить с комнатой для переодевания); кладовая для хранения обеззараженной одежды пациентов; буфетная.
Оснащение помещений противочумного госпиталя.
Чистая половина госпиталя.
- Гардеробная: шкаф для верхней одежды персонала.
- Комната одевания противочумных костюмов и инструкторская: шкаф с запасом пижам, противочумных костюмов, набором тапочек, сапог по размерам; биксы с запасом масок, капюшонов, перчаток, полотенец, очков, ваты; емкость с тальком; журнал прохождения инструктажа перед выходом на смену по режиму работы.
- Ординаторская: оснащена традиционно.
- Санпропускник для персонала.
Структура ответа. Первичные противоэпидемические мероприятия при выявлении больного подозрительного на карантинную инфекцию. Мероприятия лечебно-профилактических организаций. Структура и режим работы госпиталя для больных чумой.

Во время последней вспышки чумы в столице под угрозой заражения оказались постояльцы "Националя" и всё руководство Наркомздрава.
В апреле 1885 года родился Симон Горелик. Внимательность и дотошность этого столичного врача позволили быстро остановить последнюю в истории вспышку чумы в Москве в 1939 году. Со времён екатерининской эпохи эта смертельная болезнь никогда не была настолько близко к стенам Кремля, как в тот декабрьский день, когда из Саратова на конференцию Наркомата здравоохранения приехал микробиолог, заражённый самой опасной и трудно диагностируемой формой чумы — лёгочной.
В 1926 году штамм чумы, названный EV (инициалы умершего человека), был получен от скончавшегося больного в Мадагаскаре. На основе этого штамма в 30-е годы во многих странах мира началось создание противочумной вакцины. Тогда же штамм попал в СССР, где также начались работы над созданием вакцины от болезни, веками наводившей ужас на человечество.
Исследования вакцины велись в Государственном институте микробиологии и эпидемиологии Юго-Востока СССР в Саратове (ныне НИИ "Микроб"). Ведущую роль в этих исследованиях играли авторитетные в СССР специалисты по чуме Евгения Коробкова и Виктор Туманский. В состав комиссии, курировавшей испытания, вошёл также микробиолог Абрам Берлин.

Опыты, проведённые на морских свинках, подтвердили, что разработанная вакцина весьма эффективна. На следующем этапе исследований добровольцы из числа научных сотрудников сами привились полученной вакциной. И вновь испытание было признано успешным. Однако возникла проблема.
Созданная вакцина защищала организм от возбудителей бубонной чумы, но было совершенно не ясно, может ли она противостоять лёгочной форме чумы. По ряду параметров она была даже страшнее бубонной. Во-первых, она была ещё более заразной. Во-вторых, её было значительно труднее диагностировать.
В 1939 году испытания в Саратове продолжились, но на этот раз уже по лёгочной чуме. Правда, возникла проблема. Морских свинок оказалось весьма непросто заразить этим заболеванием. Закапывание бактериальной культуры в нос оказалось неэффективным. Тогда решено было использовать особые пульверизаторы. Работы проводились в специальном боксе, призванном защитить экспериментаторов от случайного заражения. Однако уберечься не удалось.
Чума у стен Кремля
В декабре 1939 года Абрам Берлин был отправлен в Москву. Он должен был выступить перед коллегией Наркомздрава с докладом об эффективности их исследований в Саратове. Уважаемому специалисту выделили номер в престижной гостинице "Националь". Отель в сотне-другой метров от Кремля и в те времена предназначался не для простых смертных. Там жили особо привилегированные иностранцы и разного рода заслуженные деятели Советского Союза во время поездок в Москву. Соответственно, и обслуживание там было статусным, как в лучших "капиталистических" гостиницах.
В "Национале" Берлин вызвал парикмахера, был побрит, а затем отправился на заседание коллегии Наркомздрава. Коллегия — это не просто какая-то комиссия, а руководящий орган наркомата, в который входили и нарком, и его заместители, и всё остальное высшее руководство ведомства.

Вернувшись после выступления в гостиницу, Берлин почувствовал себя плохо. Началась лихорадка, сильная боль в груди, состояние ухудшалось с каждым часом. К постояльцу вызвали врача. Однако лёгочную форму чумы, как уже говорилось, не так просто распознать без специальных бактериологических исследований. Прибывший на вызов врач поставил самый логичный диагноз из всех, какие только могли быть при подобных симптомах, — "крупозное воспаление лёгких". Больного отправили в Ново-Екатерининскую больницу на Страстном бульваре.
Прибывшего пациента осмотрел врач Симон Горелик, человек с весьма интересной судьбой. Сын богатого купца-лесопромышленника, который сочувствовал революции и щедро одаривал подпольщиков средствами. Все дети Горелика-старшего, включая Симона, получили образование в престижных европейских университетах. Симон учился медицине во Франции и Швейцарии. Земляком и мужем его родной сестры был старый большевик Григорий Шкловский, в дореволюционные годы входивший в число самых близких Ленину людей.
Горелик был опытным доктором, но пациент его немало озадачил. С одной стороны, симптомы больного действительно напоминали крупозное воспаление лёгких. С другой — в наличии не было одного из важных признаков болезни.
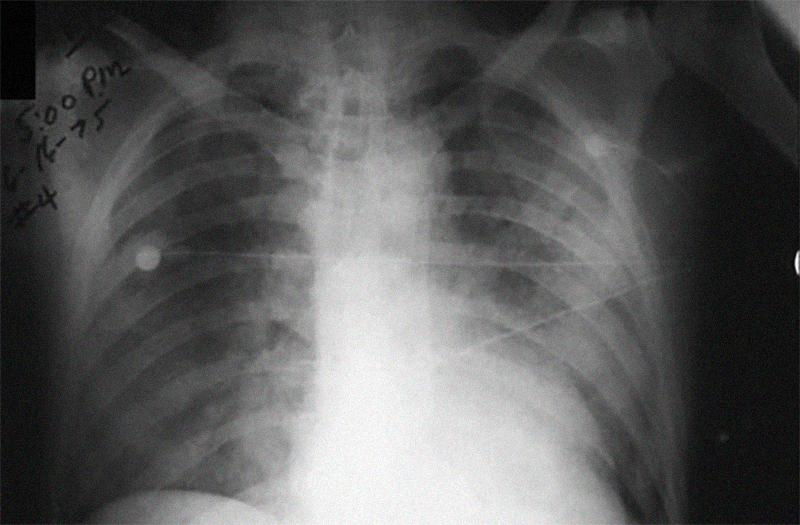
Крупозная пневмония и лёгочная чума обладают схожими симптомами. И в том и в другом случае заболевание характеризуется стремительным началом и таким же стремительным прогрессированием. У больного резко повышается температура, появляются боли в груди, одышка и кашель, сопровождаемый характерной мокротой. Отличие заключается в том, что у больного чумой выраженных изменений в лёгких практически не происходит, тогда как при крупозном воспалении они являются характерным признаком. И у больного Берлина отсутствовал именно этот последний характерный симптом.
Тогда Горелик догадался сделать то, что не пришло в голову первому врачу, — выяснить конкретную специфику деятельности пациента. Берлин, периодически впадавший в забытьё, успел сообщить, что работает в закрытом институте над вакциной от чумы. Пазл сложился, и, ставя пациенту диагноз, Горелик одновременно подписывал смертный приговор самому себе. Осматривая пациента и прослушивая его лёгкие, он просто не мог не заразиться.
Стоит отдать должное мужеству врача. Он не запаниковал, а сразу же отдал ряд грамотных распоряжений. Прежде всего — изолировать его вместе с больным в помещении, куда не будет доступа посторонним. Проследить, чтобы никто не покидал больницу, и сообщить о диагнозе в Наркомздрав.

Ситуация по всем параметрам была из ряда вон выходящей. В нескольких метрах от Кремля несколько дней находился человек с чрезвычайно заразной болезнью. Лёгочная чума передаётся воздушно-капельным путём при простом общении. При этом болезнь отличается 100-процентной смертностью (стрептомицин, который эффективно лечит чуму, был открыт только в 1943 году) и крайне быстрым течением — больной умирает за один-три дня.
Всем оказавшимся в больнице тут же было приказано оставаться на местах и не покидать её стен. Вскоре она была оцеплена внутренними войсками, посты расставили возле всех входов и выходов. Аналогичные меры были приняты и в гостинице "Националь". Начались поиски всех, с кем за несколько дней мог контактировать больной. На всякий случай на карантин отправили всю бригаду поезда, которым Берлин ехал из Саратова в Москву, а также всех его попутчиков, кого удалось разыскать, и врача, который первым осматривал больного в гостинице.
Поскольку перед ухудшением самочувствия Берлин выступал перед коллегией Наркомздрава, под угрозой заражения страшной болезнью оказалось всё медицинское руководство Советского Союза: сам нарком Георгий Митерёв (всего три месяца назад возглавивший ведомство), руководители отделов и так далее. Все они также были отправлены на карантин, единственным из руководителей наркомата, оставшимся на свободе, оказался заместитель Митерёва, пропустивший заседание.
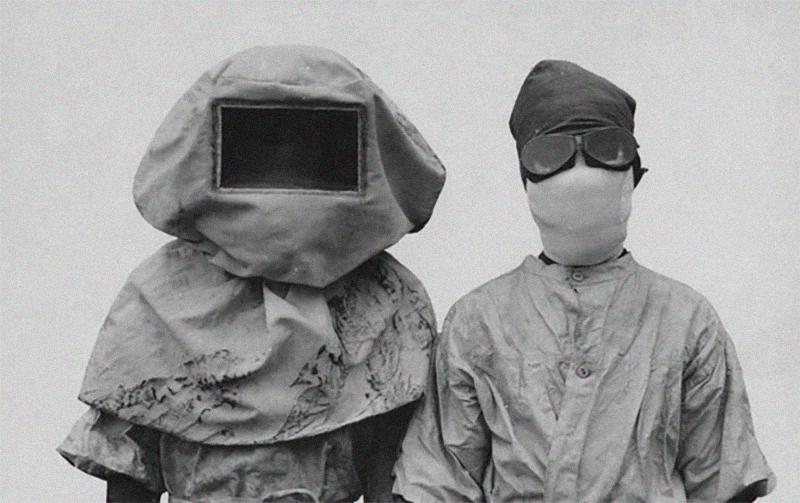
Берлин скончался в тот период, когда противочумные мероприятия только начинали разворачиваться. Чтобы исключить вероятность ошибки, необходимо было провести вскрытие. Ответственную миссию возложили на одного из самых авторитетных патологоанатомов Советского Союза — Якова Рапопорта. Одетый в костюм химзащиты патологоанатом проводил вскрытие прямо в комнате, где умер больной. Бактериологические исследования подтвердили, что больной умер от чумы. Рапопорт вспоминал, что слухи среди врачей распространились очень быстро, и в первое время после смерти Берлина по Москве прокатилась волна панических настроений среди медиков. Едва он вернулся после вскрытия тела Берлина, как его опять отправили на вскрытие в другую больницу. Там врач, увидевший у скончавшегося пациента сыпь на теле, перепугался и поднял панику, будучи уверенным, что тот тоже умер от чумы. Однако второй случай не подтвердился, и вскоре волна паники пошла на спад.
Жертвами последней вспышки чумы в Москве стали три человека. Вслед за Берлиным умер Горелик, который поставил страшный диагноз и своему пациенту, и самому себе. Третьим скончался тот самый парикмахер, который брил Берлина после приезда в столицу. Через несколько дней, по истечении характерного для чумы инкубационного периода, карантин сняли, все "подозреваемые" вернулись к привычному образу жизни.
Благодаря счастливому стечению обстоятельств, дотошности Горелика и быстро принятым противоэпидемическим мерам последняя вспышка чумы в Москве была пресечена в зародыше.

Бесплатная горячая линия юридической помощи

- Главная
- "БЕЗОПАСНОСТЬ РАБОТЫ С МИКРООРГАНИЗМАМИ I-II ГРУПП ПАТОГЕННОСТИ. САНИТАРНЫЕ ПРАВИЛА И НОРМЫ. СП 1.2.011-94" (утв. Постановлением Госкомсанэпиднадзора РФ от 04.05.94 N 011)

3.11 К работе в госпиталях, изоляторах и обсерваторах
3.11.1. Больных или подозрительных на инфекционные заболевания, вызванные микроорганизмами I-II групп (чума, холера, легочная форма сибирской язвы, вирусы I группы), а также контактировавших с ними и выезжающих из зон карантина, помещают в специальные лечебные учреждения.
3.11.2. Больных с подозрением на чуму, холеру и высококонтагиозные лихорадки, вызванные вирусами I группы, госпитализируют в провизорный госпиталь или отделение, расположенное в отдельном здании или изолированном помещении специализированного госпиталя с отдельными входами для больных и обслуживающего персонала.
3.11.3. Госпиталь для больных чумой, холерой, высококонтагиозными лихорадками, вызванными вирусами I группы, может быть организован на базе инфекционной или многопрофильной больницы. Разрешается организация временного госпиталя в изолированных помещениях типа школьных зданий, общежитий и т.п., а также в палатках с обязательным выделением отдельного обслуживающего персонала и соблюдением настоящих правил.
3.11.4. Больных остальными инфекциями госпитализируют в инфекционное отделение любой больницы. При этом больных сибирской язвой, сапом, мелиоидозом, крымской геморрагической лихорадкой (КГЛ), глубокими микозами, орнитозом и лихорадкой КУ с поражением легких помещают в изолированные палаты или боксы.
3.11.5. В заразном отделении госпиталя предусматривают:
а) приемо-сортирорвочное отделение с отдельным входом для больных и кладовой для хранения одежды больных до отправки ее в дезкамеру;
б) отделение для больных, в котором должны быть предусмотрены палаты (боксы) для раздельного размещения больных по срокам поступления, клиническим формам и степени тяжести болезни;
в) раздаточную пищи;
г) комнату для обеззараживания инфекционного материала (выделения больных, судна, белье и т.д.);
д) ванные и туалетные комнаты;
ж) помещение для выписки больных с санитарным пропускником;
з) санпропускник для персонала (комнаты для надевания и снятия защитной одежды, душевая);
и) в госпитале для больных холерой - палаты для регидратации;
к) в госпитале для больных чумой - рентгеновский кабинет, оборудованный передвижной аппаратурой.
3.11.6. В приемно-сортировочном отделении осматривают поступающих больных, оказывают экстренную помощь, берут материал для бактериологического (вирусологического) исследования, проводят санитарную обработку, переодевают больного, готовят одежду больного к отправке в дезкамеру, начинают специфическое лечение и составляют первичную документацию на поступившего больного. Приемное отделение оборудуют в соответствии с его назначением и необходимостью проведения текущей и заключительной дезинфекции.
В кладовой одежду хранят в индивидуальных мешках, сложенных в баки или полиэтиленовые мешки, внутренняя поверхность которых обработана раствором инсектицида.
3.11.7. В отделении госпиталя должны быть палаты для больных со смешанными инфекциями, для беременных и рожениц, а также вся аппаратура и инструментарий для оказания экстренной хирургической акушерско-гинекологической помощи. В палатах для больных должны быть созданы все условия для их лечения, индивидуального обеспечения предметами личного пользования, текущей и заключительной дезинфекции.
Больные не должны пользоваться общими туалетами. Ванные и туалеты должны быть постоянно закрыты на ключ, который хранят у ответственного за соблюдение биологической безопасности. Туалеты открывают для слива обеззараженных растворов, а ванны - для санобработки выписываемых.
Пищу для больных доставляют в посуде кухни к служебному входу незаразного блока и там переливают и перекладывают из посуды кухни в посуду буфетной госпиталя. В буфетной пищу раскладывают в посуду отделений и направляют в раздаточную отделения, где пищу распределяют по порциям и разносят по палатам. Посуду, в которой пища поступила в отделение, обеззараживают кипячением, после чего бак с посудой передают в буфетную, где ее моют и хранят до следующей раздачи. Раздаточная должна быть снабжена всем необходимым для обеззараживания остатков пищи. Индивидуальную посуду обеззараживают кипячением.
3.11.8. В незаразной половине располагают помещения для обслуживающего персонала:
а) гардеробная для верхнего платья;
б) санпропускник (желательно отдельно для мужчин и женщин);
е) комнаты для дежурного персонала (для оформления историй болезни, другой документации и для отдыха);
ж). другие подсобные помещения (аптека и т.п.).
3.11.9. На территории госпиталя оборудуют площадку со стоком и ямой для дезинфекции транспорта, используемого для перевозки больных.
3.11.10. Постельные принадлежности выписанного из госпиталя реконвалесцента сдают в дезинфекционную камеру, кровать и тумбочку обеззараживают (приложение 5.4.).
3.11.11. Перед выпиской больной проходит санитарную обработку. Условия выписки больных из госпиталя указаны в соответствующих инструкциях по каждой инфекции.
3.11.12. Казарменное положение обязательно для персонала, обслуживающего больных легочной формой чумы, высококонтагиозными лихорадками, вызванными вирусами I группы, подозрительных на эти заболевания и контактировавших с ними. Весь персонал, обслуживающий указанный выше контингент, находится под систематическим медицинским наблюдением.
3.11.13. Все лица, принимающие участие в эвакуации подозрительных на заболевание чумой, высококонтагиозными лихорадками, вызванными вирусами I группы, КГЛ и легочной формой сапа, надевают защитные костюмы I типа; при эвакуации больных холерой - костюмы IV типа.
При эвакуации больных, подозрительных на заболевания, вызванные остальными микроорганизмами II группы, используют защитную одежду, предусмотренную при эвакуации инфекционных больных.
3.11.14. Перевоз в стационар больных проводит бригада эвакуаторов на специально выделенном автотранспорте. В состав бригады включают врача или среднего медицинского работника, знакомых с мерами безопасности, двух санитаров и шофера. Шофер эвакобригады при наличии изолированой кабины должен быть одет в комбинезон, при отсутствии ее - в тот же тип костюма, что и остальные члены бригады.
3.11.15. После доставки больного в стационар транспорт и предметы, использованные при транспортировке, обеззараживают на специально оборудованной площадке силами бригады эвакуаторов. По окончании каждого рейса персонал, сопровождавший больного, обязан продезинфицировать обувь и руки (в перчатках) и полиэтиленовые (клеенчатые) фартуки, дополнительно надеваемые при массовых перевозках. Все члены бригады после смены обязаны пройти санитарную обработку.
При перевозке больных легочной формой чумы и сапа, высококонтагиозными лихорадками, вызываемыми вирусами I группы, КГЛ или с подозрением на эти заболевания, эвакуаторы меняют защитную одежду после каждого больного.
3.11.16. Всю работу в госпитале по уходу и лечению больных проводят в защитной одежде:
а). в госпитале, где имеются больные легочной или септической формами чумы, высококонтагиозными лихорадками, вызываемыми вирусами I группы, КГЛ и легочной формой сапа, надевают костюм I типа. Продолжительность работы в костюме I типа не должна превышать трех часов. В жаркое время года продолжительность непрерывной работы сокращается до двух часов;
б). в госпитале, где находятся больные бубонной или кожной формами чумы, получающие специфическое лечение, применяют защитный костюм III типа;
в). до установления окончательного диагноза у больных бубонной и кожной формами чумы и до получения первого отрицательного результата бактериологического исследования весь персонал этого отделения должен быть одет в защитный костюм I типа;
г). в госпитале, где находятся больные сибирской язвой, кожной и носовой формами сапа, применяют костюм III типа, больные орнитозом, лихорадкой Ку с поражением легких - II типа;
д). в госпитале, где находятся больные холерой, весь персонал работает в костюме IV типа, а при проведении туалета больному, взятии ректального материала - надевают резиновые перчатки. Младший персонал дополнительно надевает клеенчатый (полиэтиленовый) фартук, резиновую обувь, а при обработке выделений больного - маску.
По окончании работы защитный костюм, кроме пижамы, подлежит обеззараживанию.
3.11.17. В госпитале, где находятся больные туляремией, бруцеллезом, мелиоидозом и другими заболеваниями, отнесенными ко II группе, устанавливают противоэпидемический режим, предусмотренный для соответствующей инфекции. Персонал холерного стационара работает по режиму, установленному для отделений с острыми желудочно-кишечными заболеваниями.
3.11.18. Больных, подозрительных на заболевание чумой, холерой, высококонтагиозными лихорадками, вызываемыми вирусами I группы и КГЛ, и подлежащих провизорной госпитализации, размещают индивидуально или небольшими группами по срокам поступления и, желательно, по клиническим формам и по тяжести заболевания.
3.11.19. Устройство, порядок и режим работы провизорного госпиталя устанавливают таким же, как и для инфекционного госпиталя.
3.11.20. При подтверждении в провизорном госпитале предполагаемого диагноза больных переводят в соответствующие отделения инфекционного госпиталя.
В палате провизорного отделения после перевода больного проводят дезинфекцию в соответствии с характером инфекции. Остальным больным (контактным) проводят санобработку, переодевают в чистое белье, по возможности, переводят в другую палату и приступают к профилактическому лечению.
При исключении подозреваемого диагноза персонал работает в костюме, соответствующем диагностированному заболеванию.
3.11.21. Срок выписки больных из провизорного госпиталя определяют конкретно в каждом случае, но он не должен быть менее инкубационного периода подозреваемого заболевания, исчисляемого после выявления последнего случая в этом госпитале.
3.11.22. Устройство и режим изолятора такой же, как и в инфекционном госпитале.
3.11.23. В изоляторе, где находятся лица, контактировавшие с больными легочной формой чумы, высококонтагиозными лихорадками, вызванными вирусами I группы и КГЛ, весь обслуживающий персонал обязан проводить работу в защитном костюме I типа.
В изоляторе для контактировавших с больными бубонной, септической или кожной формами чумы, бактериологически подтвержденными и получающими специфическое профилактическое лечение, а также с больными холерой, обслуживающий персонал работает в защитном костюме IV типа.
3.11.24. В госпитале и изоляторе, особенно в палатах для больных и изолированных, не должно быть лишних предметов. Вся обстановка госпиталя и изолятора должна состоять из таких предметов, которые могут быть легко обеззаражены.
3.11.25. Выделения больных и изолированных (мокрота, моча, испражнения и т.д.) подлежат обязательному обеззараживанию. Методы обеззараживания применяются в соответствии с характером инфекции (приложение 5.4.).
3.11.26. В госпитале и изоляторе ежедневно проводят тщательную текущую дезинфекцию, после освобождения их - заключительную дезинфекцию.
3.11.27. Режим биологической безопасности инфекционного, провизорного госпиталя и изолятора находится под систематическим контролем противочумного учреждения; где нет противочумных учреждений - под контролем отделов особо опасных инфекций центров Госсанэпиднадзора.
3.11.28. Лица, находящиеся в карантинной зоне по чуме, могут выехать за ее пределы после 6-суточной обсервации с ежедневной термометрией. О прохождении обсервации выдают справку по установленной форме.
3.11.29. Лица, находящиеся в карантинной зоне по холере, могут выехать за ее пределы после 5-суточной обсервации. В ходе обсервации проводят однократное обследование на вибриононосительство. О прохождении обсервации выдают справки по установленной форме.
3.11.30. Въезд в карантинную зону по чуме разрешается только с санкции органа, имеющего на то право.
3.11.31. Обсерваторы развертывают в приспособленных помещениях (административных зданиях, школах, профилакториях, гостиницах, детских и спортивных лагерях, пассажирских судах и т.п.).
3.11.32. В помещении обсерватора должны быть предусмотрены приемная, палаты для обсервируемых, комнаты для медицинского и обслуживающего персонала, комнаты для взятия материала, хранения личных вещей обсервируемых, буфетная, санпропускник и подсобные помещения.
3.11.33. Помещаемые в обсерватор проходят медицинский осмотр с целью выявления лиц с температурой или желудочно-кишечными расстройствами. В обсерватор допускаются только здоровые люди.
3.11.34. Заполнение отделений или палат обсерватора проводят одномоментно. Обсервируемых размещают по срокам поступления, по возможности небольшими группами с принятием мер к исключению общения с лицами из других помещений.
3.11.35. При выявлении в обсерваторе больного с температурой или с острым кишечным заболеванием его переводят в провизорный госпиталь. Лиц, контактировавших с заболевшим, изолируют на месте до получения результатов бактериологического исследования.
При недостаточной разобщенности обсервируемых срок обсервации возобновляют с момента вывода последнего больного и проведения заключительной дезинфекции. В случае получения отрицательных результатов лабораторного исследования срок обсервации не изменяют.
3.11.36. После освобождения отделения обсерватора проводят заключительную дезинфекцию и повторное его заполнение.
3.11.37. Медицинский и обслуживающий персонал обсерватора находится на казарменном положении и должен быть провакцинирован. Для работы в обсерваторе разрешается мобилизация медицинских работников и другого обслуживающего персонала из числа обсервируемых.
3.11.38. Стационары круглосуточно охраняют воинские или милицейские наряды.
Читайте также:


