Патогенез коклюша у детей
ЛЕКЦИЯ № 3. Коклюш. Этиология, патогенез, клиника, диагностика, лечение
Коклюш – острое инфекционное заболевание с воздушно-капельным путем передачи, характеризуется приступами спазматического кашля. Наблюдается преимущественно у детей раннего и дошкольного возраста.
Этиология. Возбудитель коклюша – мелкая, грамотрицательная, гемолитическая, неподвижная, малоустойчивая во внешней среде палочка. Возбудитель быстро погибает под действием высокой температуры, при воздействии прямых солнечный лучей и дезинфектантов. Сохраняет чувствительность к антибиотикам (макролидам, цефалоспоринам, левомицетину). Экзотоксин вызывает гибель и отторжение эпителия верхних дыхательных путей. Он воздействует на дыхательный и сосудодвигательный центры головного мозга, на стенки сосудов и приводит к выраженным нарушениям внутриклеточного метаболизма, гипоксии.
Патогенез. Входные ворота инфекции – верхние дыхательные пути, где и вегетирует коклюшная палочка. Образуемый ею токсин обусловливает раздражение слизистой оболочки дыхательных путей и оказывает общее действие главным образом на нервную систему, в результате чего развивается спастический компонент (спастическое состояние диафрагмы и других дыхательных мышц, бронхоспазм, склонность к спазму периферических сосудов), а у маленьких детей – иногда клонико-тонические судороги скелетных мышц. При тяжелых формах возникает гипоксия. В патогенезе коклюша определенную роль играют аллергические механизмы.
Эпидемиология. Передача воздушно-капельным путем, источники инфекции больной человек и бактерионоситель. Выделяются следующие периоды болезни:
1) инкубационный (скрытый) период – от 3 до 14 дней;
2) катаральный (продромальный, или предсудорожный) – 7—10 дней;
3) период разгара болезни (период судорожного кашля) – 3—6 недель;
4) период выздоровления (период остаточных явлений) – 2—3 недели.
Клиника. Инкубационный период – 5—20 дней. Катаральный период характеризуется небольшим или умеренным повышением температуры тела, нечастым сухим кашлем. Этот период продолжается от нескольких дней до 2 недель. Переход в спастический период происходит постепенно. Появляются приступы спастического кашля, характеризующиеся серией коротких кашлевых толчков, быстро следующих друг за другом, чередующихся с последующим свистящим шумным вдохом, который сопровождается протяжным звуком (реприз). Во время приступа лицо больного краснеет, синеет, набухают вены шеи, лица. Больной вытягивает голову вперед и высовывает язык. Возникает новая серия кашлевых толчков. Это может повторяться несколько раз. Приступ заканчивается выделением небольшого количества вязкой светлой мокроты, нередко наблюдается рвота, в тяжелых случаях – кратковременная остановка дыхания (апноэ). Приступы в зависимости от тяжести болезни повторяются до 20—30 раз в день и более. Лицо больного становится одутловатым, на коже и конъюнктиве глаз иногда появляются кровоизлияния, на уздечке языка образуется язвочка. Тяжелое течение на высоте приступа приводит к клоническим или клонико-тоническим судорогам, а у новорожденных детей – к остановке дыхания. Этот период продолжается 1—5 недель и более. В периоде разрешения, продолжающемся 1—3 недели, кашель теряет конвульсивный характер, постепенно исчезают все симптомы.
Классификация. В зависимости от частоты кашлевых приступов и выраженности прочих симптомов различают легкую, среднетяжелую и тяжелую формы коклюша. Различают типичные и атипичные (стертые, бессимптомные, транзиторное бактерионосительство) формы коклюша, при которых спастический характер кашля не выражен. Эти форма наблюдается у детей, получивших вакцинопрофилактику, и у взрослых.
Осложнения. Пневмонии, ателектазы легких, эмфизема легких, средостения и подкожной клетчатки, энцефалопатии, кровотечения из носа, бронхов, а также кровоизлияния под кожу, склеру, сетчатку, головной мозг.
Дифференциальный диагноз проводится с ОРЗ, бронхитами, аспирацией инородного тела, ларингоспазмом.
Диагностика. На основании анамнеза, клинических и лабораторных данных в анализе крови выявляется лейкоцитоз, лимфоцитоз, СОЭ при отсутствии осложнений нормальная или пониженная. Подтверждением диагноза служит выделение коклюшной палочки из трахеобронхиального секрета, для ретроспективного диагноза в более поздние периоды используют серологические методы (реакция агглютинации, РСК, РНГА). При рентгенологическом обследовании больных наблюдают горизонтальное положение ребер, повышенную прозрачность легочных полей, утолщение купола диафрагмы и низкое ее расположение, усиление легочного рисунка, появление сетчатости.
Лечение проводится на дому. Госпитализируют детей до 1 года и с тяжелыми формами болезни, при наличии осложнений и по эпидемиологическим показаниям. Режим – щадящий с длительным пребыванием больного на свежем воздухе. Диета – по возрасту. Этиотропная антибактериальная терапия проводится макролидами, пенициллинами, аминогликозидами в течение 7 дней. На ранних стадиях болезни эффективен противококлюшный гамма-глобулин (по 3—6 мл ежедневно 3 дня подряд). При тяжелых и осложненных формах коклюша применяют преднизолон. С целью ослабления спастических явлений и кашлевых приступов назначают нейролептические, противосудорожные, седативные противокашлевые средства и препараты, разжижающие мокроту. При гипоксии показана оксигенотерапия, при апноэ – длительная искусственная вентиляция легких. В случае затянувшейся репарации назначают стимулирующую терапию (переливание плазмы, инъекции иммуноглобулина, физиотерапевтические процедуры, витамины).
Прогноз. Для детей первого года жизни, особенно при развитии осложнений, коклюш остается опасным заболеванием. Прогноз ухудшается при наличии сопутствующих заболеваний.
Профилактика. Иммунопрофилактика с помощью АКДС-вакцины в возрасте 3 месяцев трехкратно с интервалом 1,5 месяца. У детей первых лет жизни при контакте с больным рекомендуют специфический гамма-глобулин (по 3 мл двукратно с интервалом в 1 день). Изоляция больного продолжается 30 дней с начала болезни. На детей до 7-летнего возраста, бывших в контакте с больным, ранее не болевших коклюшем и непривитых, накладывается карантин сроком на 14 дней с момента изоляции больного. Если изоляция не проведена, этот срок удлиняется до 25 дней со дня заболевания. Заключительная дезинфекция не производится.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Этиология. Возбудитель коклюша (B. pertussis) - аэробная грамотрицательная неподвижная палочка небольших размеров, имеющая капсулу. Палочка коклюша неустойчива во внешней среде, быстро погибает при высушивании, действии УФО и дезинфицирующих средств. Существует четыре серологических варианта возбудителя, различающихся по вирулентности. Основные факторы патогенности - коклюшный токсин, эндотоксин (липополисахарид), аденилатциклаза, гемагглютинин, гиалуронидаза, пертактин, агглютиногеныфимбрий и др.
Патогенез. Входными воротами инфекции служат верхние дыхательные пути, где возбудитель адсорбируется на клетках цилиндрического эпителия слизистой оболочки. В результате местного воспалительного процесса появляется кашель, вначале не отличающийся от такового при ОРВИ, что соответствует продромальному (катаральному) периоду болезни. В результате воздействия факторов неспецифической защиты происходит гибель части возбудителей с выделением из них токсинов, обусловливающих большинство клинических проявлений болезни. Выделяемые коклюшной палочкой токсины (особенно термолабильный экзотоксин) действуют на дыхательную и сосудистую системы, вызывая спазм бронхов и периферических сосудов. Кроме того, токсины раздражают чувствительные нервные окончания слизистой оболочки дыхательных путей, в результате чего формируется кашлевая детерминанта и возникают приступы судорожного кашля. Функциональные нарушения нервной системы усиливаются в результате гипоксемии, наблюдаемой при выраженных приступах кашля или появлении лёгочных осложнений.
Классификация. Различают типичную и атипичную формы коклюша. Для типичной формы характерны последовательная смена периодов заболевания и наличие спазматического кашля. При атипичной форме кашель выражен слабо и не доходит до спазматической стадии. Типичные формы в зависимости от тяжести клинических проявлений делят на лёгкие, среднетяжёлые и тяжёлые. О тяжести судят по частоте приступов кашля в разгар заболевания и их выраженности (количество реприз в течение одного приступа). При лёгких формах число приступов в сутки составляет 10-15, при среднетяжёлых достигает 15-20, при тяжёлых - 30-60 и более.
Осложнения. Осложнения (ателектазы, пневмонию) наблюдают чаще у детей раннего возраста. Возможно развитие гипоксической энцефалопатии, которая проявляется эпилептиформными судорогами и потерей сознания, возникающими иногда вслед за остановкой дыхания. Более редкие осложнения - спонтанный пневмоторакс, эмфизема подкожной клетчатки и средостения, пупочная грыжа, выпадение прямой кишки.
Особенности течения у детей раннего возраста. Коклюш у детей первого года жизни отличается непродолжительным катаральным периодом (до 1 нед, иногда вообще отсутствует), среднетяжёлым или тяжёлым затяжным течением, частым развитием осложнений. Болезнь может начинаться с приступов спазматического кашля. Однако последний в этом возрасте сопровождается не репризами, а приступами апноэ (кратковременной остановки дыхания) с цианозом, гипоксией и возможным развитием судорог. Эти состояния чрезвычайно опасны, при несвоевременном выявлении и недостаточно энергичном лечении могут привести к летальному исходу.
Лечение. Как правило, проводят в домашних условиях. Госпитализируют при коклюше редко, в основном маленьких детей и больных с тяжелой или осложненной формой болезни.Огромное значение при лечении этой болезни приобретает свежий, увлажненный воздух в комнате больного (частое проветривание помещения), дробное питание (частый прием пищи малыми порциями), уменьшение воздействия внешних раздражителей, способных спровоцировать кашель (в частности, света и шума). При нормальной температуре тела полезны прогулки на свежем воздухе (при температуре не ниже -10º С).
Детям раннего возраста для уменьшения частоты и тяжести приступов кашля и/или апноэ рекомендуют использовать бутамират, фенобарбитал, антигистаминные препараты, оксигенотерапию, отхаркивающие препараты и др. При тяжёлом течении, частых апноэ необходимо санировать дыхательные пути (удалять слизь и остатки рвотных масс), а также провести курс лечения гидрокортизоном или преднизолоном и противококлюшнымIg.Антибиотики эффективны при наличии возбудителя в организме, т.е. в катаральном и начале спазматического периода. В позднем спазматическом периоде их назначают всем детям раннего возраста, а детям старшего возраста - при тяжёлых формах или развитии осложнений. Применяют эритромицин, азитромицин, рокситромицин, ампициллин, амоксициллин, цефуроксим.
Важной мерой для предупреждения распространения коклюша считают раннее выявление и изоляцию больных. Больного изолируют на дому на 25-30 дней от начала болезни. Детей в возрасте до 7 лет, общавшихся с больным коклюшем, не привитых и не болевших коклюшем ранее, необходимо разобщить от здоровых лиц на 14 дней с момента изоляции больного. В детских коллективах проводят двукратное бактериологическое обследование детей и персонала.
Прогноз.Прогноз у детей старше 1 года в большинстве случаев благоприятный. У детей первых месяцев жизни при тяжёлом течении болезни может наступить летальный исход (в результате затяжного апноэ в спазматическом периоде), а после перенесённого коклюша сформироваться хроническое бронхолёгочное заболевание. Возможно отставание ребёнка в нервно-психическом развитии.
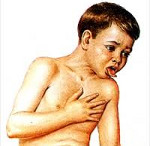
Коклюш – острое инфекционное заболевание бактериальной природы, проявляющееся в виде приступов спазматического кашля, сопровождающих катаральную симптоматику. Заражение коклюшем происходит аэрозольным путем при тесном контакте с больным человеком. Инкубационный период составляет 3-14 дней. Катаральный период коклюша напоминает симптомы острого фарингита, затем развиваются характерные приступы спазматического кашля. У привитых чаще наблюдается стертая клиническая картина коклюша. Диагностика основывается на выявлении коклюшевой палочки в мазках из зева и в мокроте. В отношении коклюша эффективна антибактериальная терапия (аминогликозиды, макролиды), антигистаминные средства с седативным эффектом, ингаляции.
МКБ-10
Общие сведения
Коклюш – острое инфекционное заболевание бактериальной природы, проявляющееся в виде приступов спазматического кашля, сопровождающих катаральную симптоматику.
Характеристика возбудителя
Резервуаром и источником коклюшной инфекции является больной человек. Контагиозный период включает последние дни инкубации и 5-6 дней после начала заболевания. Пик заразности приходится на момент максимально выраженной клиники. Эпидемиологическую опасность представляют лица, страдающие стертыми, клинически маловыраженными формами инфекции. Носительство коклюша не бывает длительным и эпидемиологически не значимо.
Коклюш передается с помощью аэрозольного механизма преимущественно воздушно-капельным путем. Обильное выделение возбудителя происходит при кашле и чихании. Ввиду своей специфики, аэрозоль с возбудителем распространяется на незначительное расстояние (не более 2 метров), поэтому заражение возможно только в случае тесного контактирования с больным. Поскольку во внешней среде возбудитель не сохраняется длительно, контактный путь передачи не реализуется.
Люди обладают высокой восприимчивостью к коклюшу. Чаще всего заболевают дети (коклюш отнесен к детским инфекциям). После перенесения инфекции формируется стойкий пожизненный иммунитет, однако полученные ребенком от матери трансплацентарно антитела не обеспечивают достаточной иммунной защиты. В пожилом возрасте иногда отмечаются случаи повторного заболевания коклюшем.
Патогенез коклюша
Коклюшная палочка попадает на слизистую оболочку верхних дыхательных путей и заселяет реснитчатый эпителий, покрывающий гортань и бронхи. В глубокие ткани бактерии не проникают и по организму не распространяются. Бактериальные токсины провоцируют местную воспалительную реакцию.
После гибели бактерий высвобождается эндотоксин, который и вызывает характерный для коклюша спазматический кашель. С прогрессированием кашель приобретает центральный генез – формируется очаг возбуждения в дыхательном центре продолговатого мозга. Кашель рефлекторно возникает в ответ на различные раздражители (прикосновение, боль, смех, разговор и др.). Возбуждение нервного центра может способствовать инициации аналогичных процессов в соседних областях продолговатого мозга, вызывая рефлекторную рвоту, сосудистую дистонию (повышение АД, сосудистый спазм) после кашлевого приступа. У детей могут отмечаться судороги (тонические или клонические).
Эндотоксин коклюша вместе с продуцируемым бактериями ферментом – аденилатциклазой способствует снижению защитных свойств организма, что повышает вероятность развития вторичной инфекции, а также - распространения возбудителя, и в некоторых случаях - длительного носительства.
Симптомы коклюша
Инкубационный период коклюша может длиться от 3 дней до двух недель. Заболевание протекает с последовательной сменой следующих периодов: катарального, спазматического кашля и разрешения. Катаральный период начинается постепенно, появляются умеренный сухой кашель и насморк (у детей ринорея может быть довольно выражена). Ринит сопровождается вязким отделяемым слизистого характера. Интоксикация и лихорадка обычно отсутствуют, температура тела может подниматься до субфебрильных значений, общее состояние больные признают удовлетворительным. Со временем кашель становится частым, упорным, могут отмечаться его приступы (в особенности по ночам). Этот период может продолжиться от нескольких дней и до двух недель. У детей обычно кратковременный.
Постепенно катаральный период переходит в период спазматического кашля (иначе – судорожный). Приступы кашля учащаются, становятся интенсивнее, кашель приобретает судорожный спастический характер. Больные могут отмечать предвестники приступа – першение в горле, дискомфорт в груди, беспокойство. Из-за спастического сужения голосовой щели перед вдохом отмечается свистящий звук (реприз). Приступ кашля представляет собой чередование таких свистящих вдохов и, собственно, кашлевых толчков. Тяжесть течения коклюша определяется частотой и продолжительностью приступов кашля.
Приступы учащаются в ночное время и утренние часы. Частое напряжение способствует тому, что лицо больного становится гиперемированным, отечным, могут отмечаться небольшие кровоизлияния на коже лица и слизистой ротоглотки, конъюнктиве. Температура тела сохраняется в нормальных пределах. Лихорадка при коклюше является признаком присоединения вторичной инфекции.
Период спазматического кашля длится от трех недель до месяца, после чего заболевание вступает в фазу выздоровления (разрешения): при кашле начинает отхаркиваться слизистая мокрота, приступы становятся реже, теряют спазматический характер и постепенно прекращаются. Продолжительность периода разрешения может занимать от нескольких дней до нескольких месяцев (несмотря на стихание основной симптоматики, нервная возбудимость, покашливание и общая астения могут отмечаться у больных длительное время).
Стертая форма коклюша иногда отмечается у привитых лиц. При этом спазматические приступы выражены слабее, но кашель может быть более продолжительным и с трудом поддаваться терапии. Репризы, рвота, сосудистые спазмы отсутствуют. Субклиническая форма обнаруживается иногда в очаге коклюшевой инфекции при обследовании контактных лиц. Субъективно больные не отмечают каких-либо патологических симптомов, однако нередко можно отметить периодический кашель. Абортивная форма характеризуется прекращением заболевания на стадии катаральных признаков или в первые дни судорожного периода и быстрым регрессом клиники.
Диагностика коклюша
Специфическая диагностика коклюша производятся бактериологическими методами: выделение возбудителя из мокроты и мазков слизистой верхних дыхательных путей (бакпосев на питательную среду). Коклюшевую палочку высеивают на среду Борде-Жангу. Серологическая диагностика с помощью РА, РСК, РНГА производится для подтверждения клинического диагноза, поскольку реакции становятся положительными не ранее второй недели судорожного периода заболевания (а в некоторых случаях могут давать отрицательный результат и в более поздние сроки).
Неспецифические диагностические методики отмечают признаки инфекции (лимфоцитарный лейкоцитоз в крови), характерно незначительное повышение СОЭ. При развитии осложнений со стороны органов дыхания пациентам с коклюшем рекомендована консультация пульмонолога и проведение рентгенографии легких.
Осложнения коклюша
Коклюш чаще всего вызывает осложнения, связанные с присоединением вторичной инфекции, особенно часты заболевания дыхательной системы: бронхит, пневмония, плеврит. В результате деструктивной деятельности коклюшевых бактерий возможно развитие эмфиземы. Тяжелое течение в редких случаях приводит к ателектазу легких, пневмотораксу. Кроме того, коклюш может способствовать возникновению гнойного отита. Имеется вероятность (при частых интенсивных приступах) инсульта, разрыва мышц брюшной стенки, барабанных перепонок, выпадение прямой кишки, геморрой. У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни.
Лечение коклюша
Коклюш лечат амбулаторно, больным желательно дышать увлажненным воздухом, богатым кислородом, комнатной температуры. Питание рекомендовано полноценное, дробное (часто небольшими порциями). Рекомендовано ограничить воздействие не нервную систему (интенсивные зрительные, слуховые впечатления). В случае сохранения температуры в пределах нормы желательно больше гулять на свежем воздухе (однако при температуре воздуха не менее -10 °С).
В катаральном периоде эффективно назначение антибиотиков (макролидов, аминогликозидов, ампициллина или левомицетина) в среднетерапевтических дозировках курсам на 6-7 дней. В комплексе с антибиотиками в первые дни нередко назначают введение специфического противококлюшного гаммаглобулина. В качестве патогенетического средства больным назначают антигистаминные препараты с седативным действием ( прометазин, мебгидролин). В судорожный период для облегчения приступов можно назначать спазмолитики, в тяжелых случаях – нейролептики.
Противокашлевые, отхаркивающие средства и муколитики при коклюше малоэффективны, противокашлевые средства с центральным механизмом действия противопоказаны. Больным рекомендована оксигенотерапия, хороший эффект отмечается при оксигенобаротерапии. Успешно применяются физиотерапевтические методики, ингаляции протеолитических ферментов.
Прогноз благоприятный. Заканчивается летально в исключительных случаях у лиц старческого возраста. При развитии осложнений возможно сохранение длительных последствий, хронических заболеваний легких.
Профилактика
Вакцинация против коклюша при отсутствии медицинских противопоказаний проводится детям в возрасте 3-х месяцев; второй раз – в 4,5 месяцев; третий – в 6 месяцев. Первая ревакцинация осуществляется в 1,5 года; вторая и третья – в 6-7 и 14 лет; далее каждые 10 лет.
Разрешены вакцины АКДС, АДС, АДС-М (Россия), Пентаксим (Франция), Инфанрикс и Инфанрикс Гекса (Бельгия), Тетраксим (Франция). Для ревакцинации детей старшего возраста, взрослых, беременных женщин в 3 триместре беременности может применяться вакцина Адасель (Канада). Членам семьи беременной также следует привиться перед рождением ребенка.
Общие профилактические мероприятия включают раннее выявление больных и контроль над состоянием здоровья контактных лиц, профилактическое обследование детей в организованных детских коллективах, а также взрослых, работающих в лечебно-профилактических и в детских дошкольных учреждениях и в школах, при обнаружении продолжительного кашля (более 5-7 дней).
Дети (и взрослые из вышеуказанных групп), больные коклюшем, изолируются на 25 дней с начала заболевания, контактные лица отстраняются от работы и посещения детского коллектива на 14 дней с момента контакта, проходя двукратную бактериологическою пробу. В очаге инфекции производятся тщательная дезинфекция, проводятся соответствующие карантинные меры. Экстренная профилактика производится с помощью введения иммуноглобулина. Его получают дети первого года жизни, а также непривитые лица, имевшие контакт с больным коклюшем. Иммуноглобулин (3 мл) вводят однократно вне зависимости от срока, прошедшего с момента контакта.
Медицинский блог по педиатрии


Коклюш – это острое инфекционное заболевание дыхательных путей, вызванное грамотрицательным возбудителем Bordetella pertussis. Другой представитель рода Bordetella — Bordetella parapertussis вызывает паракоклюш – болезнь, которая имеет похожие клинические симптомы, но протекает значительно легче.
Согласно рекомендациям ВООЗ и центра контроля, профилактики заболеваний (CDC), коклюш определяют как острое заболевание с кашлем, который длится более 14 дней, при наличии одного из следующих состояний – пароксизмального кашля, рвоты, которая возникает после кашля, репризов.
Этиология
Bordetella pertussis является небольшой, аэробной, грамотрицательной бактерией, которая не образовывает спор и колонизирует исключительно мерцательный эпителий дыхательных путей. Бактерия не имеет инвазивных свойств, не вызывает бактериемию. Возбудитель не устойчив во внешней среде, носительство B. Pertussis кратковременное и не имеет важного эпидемиологического значения.
Эпидемиология
Коклюш относится к высококонтагиозным заболеваниям, при контакте с B. Pertussis болеют 99-100% восприимчивых лиц. Возбудитель передается воздушно-капельным путем, большое значение имеет распространение возбудителя с мелкими каплями слюны и слизи во время кашля.
Как правило, заражение возникает вследствие относительно длительного контакта с больным (в отличие от кори, когда имеется высокий риск заражения в случае кратковременного контакта), в связи, с чем инфицируются практически все неиммунные члены родни, которые контактируют с больным дома, и приблизительно 50% неиммунных учеников – одноклассников больного.
Источником инфекции является больной человек в независимости от тяжести инфекционного процесса (включая бессимптомную форму). Инфекция передается при близком контакте с больным. Возбудитель выделяется от больного не более чем на 2-2,5 метра, он нестойкий во внешней среде.
Наиболее опасны больные в катаральный период и в 1-ю неделю спазматического кашля – в 90 – 100% у них выделяется B. Pertussis. На второй неделе заразность больных снижается, возбудителя можно выделить только у 60-70% больных. Через 4 недели от начала заболевания больные для окружающих являются не опасными.
Новорожденные и дети первых месяцев жизни восприимчивы к возбудителю.
Согласно с современными данными, перенесенное заболевание и профилактическая вакцинация не обеспечивает пожизненного иммунитета.
Патогенез
B. Pertussis вырабатывает несколько токсинов, основным из которых является коклюшный токсин (РТ), наиболее вирулентный вирусный протеин. Этот токсин увеличивает чувствительность тканей к гистамину, приводит к дисфункции лимфоцитов, стимулирует секрецию инсулина.
После фиксации B. Pertussis на мерцательном эпителии дыхательных путей (благодаря аденилатциклазе и РТ) происходит повреждение эпителиальных клеток. Нарушается дренажная функция эпителия дыхательных путей, что препятствует быстрой элиминации бактерий из организма.
Трахеальный цитотоксин и дерманекротический фактор увеличивают продукцию слизи и способствуют всасыванию РТ.
Возбудитель также вырабатывает: волокнистый гемагглютинин FHA, агглютиноген (особенно фимбрии II-III типа) и пертактин Pn.
Большинство клинических симптомов коклюша связано с повреждением клеток эпителия дыхательных путей. В первую очередь страдает дренажная функция слизистых оболочек, что приводит к накоплению вязкой слизи. Густая, тягучая слизь уменьшает проходимость мелких бронхов и бронхиол. Это приводит к развитию ателектазов, неспецифических бронхопневмоний, эмфизем. Механизмом элиминации слизи является кашель, который становится частым, навязчивым, пароксизмальным. Аккумуляция вязкого секрета в горле провоцирует рвоту.
В результате частых приступов кашля в дыхательном центре формируется очах возбуждения по типу доминанты, который может распространиться и на другие отделы нервной системы – сосудодвигательный, рвотный и др. В связи с этим, во время приступа может возникать спазм сосудов, рвота, повышение артериального давления. Образованию очага доминанты также способствует действие коклюшного токсина.
В дальнейшем приступы спазматического кашля могут возникать при раздражении рецептивных полей, не связанные с кашлевым рефлексом (например, при сильных звуковых раздражителях, осмотре зева, инъекциях).
Доминантный очаг сохранятся длительное время — поэтому спазматический кашель может наблюдаться и после ликвидации коклюшной инфекции.
При возникновении более сильных центров возбуждения доминантный очаг тормозиться. Этим объясняется прекращение приступов во время увлекательной игры.
Клиническая картина
Коклюш – это длительное заболевание, в течение которого можно определить несколько стадий – катаральную, стадию спазматического кашля и стадию разрешения. Инкубационный период заболевания составляет 5-20 дней (чаще – 10-12 дней). Катаральная стадия длится
1-2 недели и характеризуется субфебрильной температурой, чиханием, затрудненным носовым дыханием, серозными выделениями из носа, слезотечением, гиперемией конъюнктивы.
На фоне стихания или даже полного исчезновения катаральных симптомов появляется кашель, который характеризует начало стадии спазматического кашля. Эта стадия длится
2-6 недели. На протяжении первых несколько дней кашель сухой, периодический, в дальнейшем учащается и приобретает пароксизмальный характер. Кашель возникает преимущественно в ночное время и завершается рвотой.
Переход к наступающему спазматическому периоду происходит постепенно. Появляются типичные приступы спазматического кашля. Кашель возникает внезапно или после краткой ауры: ощущения першения в горле, стеснения в груди, беспокойства. Приступ состоит из серии кратких кашлевых толчков, которые идут непосредственно один за другим без отдыха на вдох. Затем происходит судорожный глубокий вдох, который вследствие спазматического сужения голосовой щели сопровождается свистящим звуком (репризом). На протяжении приступа кашля может быть несколько репризов.
Чем тяжелее форма коклюша, тем длительнее приступы кашля и тем большее количество репризов. Приступ кашля завершается откашливанием вязкой прозрачной мокроты, иногда рвотой. При тяжелых приступах кашля мокрота может содержать примеси крови. Рвота после кашля не является абсолютным постоянным признаком. При легкой форме коклюша рвота возникает редко или может отсутствовать.
Во время приступа внешний вид больного очень характерен: лицо краснеет или синеет, глаза наливаются кровью, шейные вены набухают, появляется слезотечение, язык высовывается наружу. Во время тяжелого приступа может быть произвольное отхождение кала и мочи. При значительном напряжении возможны носовые кровотечения, кровоизлияния в конъюнктиву. На высоте приступа кашля возможна остановка дыхания.
Возникновение приступов способствуют различные внешние раздражители (кормление, осмотр зева, сильный шум, одевание и раздевание, и др.). Характерно возникновение приступов кашля в ночное время. Днем, особенно во время прогулок на свежем воздухе, ребенок кашляет значительно реже или совсем прекращает кашлять.
В связи с частыми приступами кашля лицо больного становится одутловатым, века отекают, на коже и конъюнктиве нередко определяются геморрагии.
Иногда эквивалентом кашля может быть спазматическое чихание, которое может заканчиваться носовым кровотечением.
При осмотре ротовой полости на уздечке языка иногда бывает ранка. Эта ранка возникает вследствие трения уздечки об края нижних резцов. При уменьшении количества приступов ранка постепенно исчезает.
Общее состояние при неосложненном коклюше не нарушено (даже при частых приступах).
В промежутках между приступами больные активны, играют, аппетит сохранен.
Температура тела незначительно повышена в катаральный период, и к моменту развития приступов кашля снижается до нормальных цифр, только изредка бывает субфебрильной. Выраженная лихорадка в спазматический период указывает на наличие осложнений. Только в некоторых больных при неосложненном коклюше повышенная температура тела сохраняется длительное время.
При обследовании легких:
- При перкуссии определяется коробочный или тимпанический звук;
- Аускультативно — сухие, незвучные влажные хрипы;
- Рентгенологически – усиление легочного рисунка, низкое стояние диафрагмы, повышение прозрачности легочных полей, наличие линейных тяжей.
Со стороны сердечнососудистой системы:
- Во время приступа отмечается тахикардия, повышение артериального давления;
- Снижается резистентность капилляров, в связи, с чем могут возникать кровоизлияния в слизистые оболочки и кожу;
- Иногда появляется акцент II тона над легочной артерией;
- При тяжелом коклюше незначительное расширение сердца вправо (за счет правого желудочка).
Поражение нервной системы может проявляться судорожными подергиваниями мимических мышц, адинамией, вялостью, нарушением сознания.
Период спазматического кашля длится от 2 до 8 недель. Затем он постепенно переходит в третий период (разрешения). Кашель становится реже и исчезает его приступный характер. Третий период длится 2-4 недели, и заканчивается исчезновением всех симптомов заболевания.
Таким образом, коклюш длится в среднем от 5 до 12 недель, иногда дольше.
В стадии окончания кашля и даже после полного устранения всех симптомов иногда возвращаются типичные приступы кашля. Эти приступы возникают в связи с присоединением любой другой инфекции (тонзиллит, ОРВИ) по механизму последовательной реакции. При этом нет характерных для коклюша изменений крови, и в организме отсутствует коклюшная палочка.
Различают три основных формы коклюша:
- Легкая форма.
Самочувствие больного не нарушено, приступы короткие, рвота бывает редко. Количество приступов – до 15 раз в сутки, количество репризов до 5; - Среднетяжелая форма.
Самочувствие больного нарушено незначительно. Количество приступов до 25 раз в сутки, репризов до 10. Приступы часто заканчиваются рвотой. - Тяжелая форма.
Самочувствие больного нарушено. Отмечается вялость, лихорадка, нарушение сна и аппетита. Приступы длительные, могут продолжаться до 15 минут. Количество репризов больше 10. Репризы почти всегда заканчиваются рвотой.
Также встречается стертая форма коклюша. При этой форме отсутствуют типичные приступы кашля и репризы, течение болезни может сокращаться.
В этих случаях может быть ошибочно поставлен диагноз трахеобронхита или трахеита. Эта форма болезни наблюдается у привитых детей.
Диагностируют также бессимптомную форму заболевания, при которой
нет клинической симптоматики, но в организме происходят гематологические и циклические иммунологические нарушения.
Во время болезни возникает вторичный иммунодефицит со снижением, как клеточного, так и гуморального иммунитета. РТ и аденилациклазный токсин угнетает фагоцитарную функцию лимфоцитов, супресивно влияя на ряд других клеток иммунной системы, индуцируют апоптоз макрофагов. Возникает так званая коклюшная анергия, которая в основном вызвана снижением продукции γ-интерферона.
Данные клинического обследования при неосложненном течении заболевания, как правило, малоинформативны. Иногда появляются точечные кровоизлияния в конъюнктиву, петенхиальные высыпания, язвы на уздечке языка. Изменения нижних дыхательных путей определяются лишь при пневмониях.
У вакцинированных детей коклюш характеризуется укорочением всех стадий заболевания.
К типичным осложнениям относятся бронхиты, пневмонии, энцефалопатии, кровоизлияния в головной мозг, выпадение прямой кишки, грыжи, кровоизлияния в конъюнктиву, мозг.
Эти осложнения при коклюше могут быть вызваны действием самого возбудителя, длительными приступами кашля, гипоксией или возникать вследствие присоединения вторичной вирусной или бактериальной инфекции.
Коклюш у детей первых месяцев жизни протекает очень тяжело, у 3-10% пациентов болезнь кончается летально. Течение болезни может напоминать пневмонию или бронхиолит. Учитывая инкубационный период заболевания, первые симптомы заболевания могут появиться уже на 7-10 день жизни. Начальные признаки заболевания проявляются ухудшением сосания, тахипноэ, кашель бывает настолько незначительным, что не вызывает тревоги ни у родителей ни у медицинского персонала.
Иногда можно установить катаральную стадию болезни, которая имеет типичные признаки острой респираторной инфекции верхних дыхательных путей (выделения из носа, чихание, покашливание) и длится несколько часов, реже несколько дней.
Значительные диагностические трудности составляет диагностика заболевания без кашля или спазматического кашля и без репризов. В этих случаях на первый план выступают приступы апноэ, брадикардия, цианоз. Эпизоды апноэ возникают в связи с истощением при пароксизмальных приступах кашля, чрезмерным вагусным раздражением или непосредственным влиянием бактериального токсина на ЦНС.
У преждевременно рожденных младенцев эпизоды апноэ часто ошибочно расценивают как апноэ недоношенных. В части больных наблюдаются повторные, многократные выдохи без вдоха, которые также быстро обуславливают гипоксию и гипоксемию.
На фоне гипоксии, вызванной нарушением дыхания, возникают судороги.
Для неонатального коклюша присуще длительное и осложненное течение.
Суперинфекция, вызванная вирусами (аденовирусом, РС- вирусом, цитомегаловирусом), бактериями (стрептококком, стафилококком, грамнегативными возбудителями), вызывает вторичные поражения легких. Клинически развитие пневмонии проявляется повышением температуры тела, изменениями в крови, изменениями на рентгенограмме.
В современных условиях коклюш у детей до трех лет часто (до 60% случаев) протекает в сочетании с острыми респираторными вирусными заболеваниями, которые изменяют течение заболевания, осложняя его диагностику. У детей первого месяца жизни описаны случаи сочетания коклюшной инфекции с респираторно-синтициальной инфекцией.
Неврологическими осложнениями коклюша у детей до трех лет могут быть судороги (преимущественно вызванные гипоксией), энцефалопатии, субарахноидальные кровоизлияния, кортикальная атрофия.
Частой причиной смерти младенцев бывает острая легочная гипертензия, причины которой еще не выяснены. Легочная гипертензия быстро приводит к сердечной недостаточности (миокардиальной слабости), признаками которой является рефрактерная тахикардия (160-250 в мин.), артериальная гипотензия, которая не корригируется введением инотропных препаратов или назначением в достаточном объеме инфузионной жидкости.
Смертность у младенцев остается высокой, несмотря на внедрение в лечебную стратегию экстракорпоральной мембранной оксигенации, ИВЛ с закись азота, использования вазодилататоров легочных сосудов или проведения заменного переливания крови для устранения гиперлейкоцитоза.
У новорожденных с острым коклюшем может развиться выраженная гипогликемия, которая очевидно обусловлена гиперинсулинизмом через влияние РТ на поджелудочную железу.
Особенности коклюша у детей первого года жизни.
- Инкубационный период укорочен (до 3-5 дней);
- Катаральный период укорочен (до 2-6 дней), иногда может отсутствовать, и спазматический кашель появляется с первых дней болезни;
- Реже, чем у старших детей возникают репризы и рвота;
- Часто приступы кашля заканчиваются апноэ;
- Расстройства газообмена выражены сильнее;
- Чаще возникают нарушения сознания и судороги;
- Из-за отсутствия зубов нет ранки на уздечке языка;
- Чаще возникают осложнения со стороны органов дыхания (пневмонии, бронхиты). Пневмонии характеризуются ранним развитием, имеют сливной характер.
Диагностика
Лейкоцитоз или гиперлейкоцитоз (15,0 – 100,0 x 10 9 /л) можно выявить уже в катаральной стадии заболевания. В мазке крови преобладают лимфоциты. СОЭ часто не изменяется. У детей до трех лет отмечают менее выраженный лимфоцитоз. Нарастание во время заболевания количества нейтрофилов свидетельствует о бактериальных осложнениях.
На рентгенографии в большинстве больных можно выявить незначительные изменения, которые свидетельствуют о наличии инфильтратов, отека, мелких ателектазов. Уплотнение паренхимы легких характеризирует развитие пневмонии. Реже можно диагностировать пневмоторакс, пневмомедиастиум, бронхоэктазы, воздух в мягких тканях шеи или грудной клетке.
Стандартом диагностики на сегодня считается выделение культуры B.pertussis c мерцательного эпителия дыхательных путей. Взятие слизи проводят методами кашлевых пластинок, назофаренгиальной аспирации или с помощью тампона с задней стенки глотки.
Материал можно взять через носовые ходы или через рот, важно не касаться других мест слизистой оболочки ротовой полости, зубов и пытаться удерживать тампон на стенке горла примерно 10 сек. Поскольку вата содержит жирные кислоты, которые токсичны для возбудителя, процедуру не следует проводить с использованием стандартных ватных палочек. С этой целью используют петли, изготовленные с кальция аглината, или палочки с тампонами с эластичного нейлона (например, Rayon, Dracon).
Бактериологический метод является высокоспецифичным, низкочувствительным
(на результат посева также влияет антибиотикотерапия) и на сегодня его не рекомендуют использовать как единый метод для подтверждения диагноза.
ПЛР характеризируется высокой чувствительностью, специфичностью, как на протяжении катаральной фазы болезни, так и фазы спазматического кашля, на результат обследования мало влияет лечение пациента антибиотиками.
Согласно с последними рекомендациями CDC, при подозрении на коклюш больному следует провести бактериологическое обследование и ПЛР.
Согласно рекомендациям ВООЗ и CDC, подтвержденным считают коклюш при условии типичной клинической картины и положительных результатов ПЛР или установленного контакта с больным на коклюш (у которого лабораторно подтверждено случай заболевания). Диагноз коклюша устанавливают и при наличии кашля будь-какой длительности и положительной бактериологической культуры B.pertussis.
Серологическими методами можно выявить антитела класса IgA, IgM, IgG к B.pertussis в крови.
- Повышение иммуноглобулина А свидетельствует об острой фазе заболевания;
- Иммуноглобулин М повышается первым в острой фазе инфекции и выявляется на протяжении 3-х месяцев;
- Иммуноглобулин G – свидетельствует о перенесенной острой инфекции и появляется через 2-3 недели после инфицирования и сохраняется пожизненно.
Лечение и профилактика коклюша будет рассмотрено в следующей статье.
- Инфекционные болезни у детей. С.А. Крамарев О.Б. Надраги. Киев. 2010 год.
- Клиника, диагностика, лечение и профилактика инфекционных заболеваний у детей.
С.А. Крамарев Киев 2010 г.
Читайте также:


