Патологическая анатомия менингококковой инфекции осложнения
Большая медицинская энциклопедия
Авторы: Н. Н. Костюкова, А. М. Несветов, Н. И. Нисевич, В. И. Покровский.
При микроскопическом исследовании у больных менингококковой инфекцией слизистой оболочки носоглотки и придаточных (околоносовых) пазух выявляется картина острого или подострого воспаления. В случае преодоления менингококком иммунного барьера носоглотки может наступить менингококковая бактериемия.
Клиническая картина, патофизиологические и морфологические изменения при менингококкемии соответствуют бактериальному шоку с выраженным тромбогеморрагическим синдромом . Основные изменения развиваются в микроциркуляторном русле, где наблюдаются плазморрагия, стаз, гиперемия, обнаруживаются фибриновые тромбы и фибриноидный некроз стенок сосудов. Морфологически изменения кожи, слизистых оболочек, головного мозга и внутренних органов при менингококкемии характеризуются выраженным отёком, наличием кровоизлияний и множественных мелких очагов некроза, инфильтрированных лейкоцитами.
Для менингококкемии особенно характерны множественные кровоизлияния в кожу (геморрагическая пурпура), двусторонние массивные кровоизлияния в надпочечники с развитием острой надпочечниковой недостаточности – синдром Уотерхауса-Фридериксена и острый отёк головного мозга. В почках обнаруживаются дистрофические и некротические изменения эпителия канальцев, нередко возникает тромбоз клубочковых кровеносных капилляров, может развиться симметричный кортикальный некроз почек. Морфологически картину дополняют дистрофические изменения, кровоизлияния и очаговые некрозы печени и миокарда, а также отёк и кровоизлияния лёгких.
Менингококкемия может закончиться типичным сепсисом с характерными для него гнойными очагами во внутренних органах и серозных оболочках: гнойным увеитом, перитонитом, пиелонефритом, артритом и т. п.
Менингококковый менингит представляет собой серозное или гнойное воспаление мягкой оболочки головного и спинного мозга. В первые сутки болезни твёрдая мозговая оболочка напряжена и синюшна, мягкая - отёчна, гиперемирована. Ткань головного мозга полнокровна, в боковых желудочках содержится слегка мутноватая жидкость, эпендима их тускловата, иногда с точечными кровоизлияниями. В эти сроки при микроскопическом исследовании обнаруживают очаговое серозное воспаление оболочек мозга и эпендимы. В воспалительном инфильтрате наряду с гранулоцитами видны лимфоциты и макрофаги; при этом в цитоплазме гранулоцитов можно выявить грамотрицательные диплококки (менингококки), а в макрофагах - ядерные осколки нейтрофильных лейкоцитов. Более грубые изменения отмечаются в оболочке, покрывающей основание головного мозга.
На вторые сутки воспалительные изменения мягкой мозговой оболочки становятся заметнее.
По ходу борозды мозолистого тела и других глубоких борозд полушарий, а также на нижней поверхности полушарий, мозгового (варолиева) моста, мозжечка и продолговатого мозга отчётливо виден мутный студенистый серовато-жёлтый экссудат, заполняющий подпаутинное пространство. На третьи сутки экссудат может ещё больше желтеть, загустевать, принимая гнойный характер. Такой же экссудат заполняет боковые и третий желудочки, просвет которых заметно расширен. Извилины головного мозга уплощены, борозды сглажены, в веществе мозга, набухшем и отёкшем, имеются множественные кровоизлияния.
Воспалительные изменения в оболочках спинного мозга обычно появляются позже на 1-2 дня. При гистологическом исследовании отмечается картина фибринозно-гнойного лептоменингита и эпендиматита. Гранулоцитарная инфильтрация мозговых оболочек становится очень густой, позже в инфильтрате преобладают лимфоциты и макрофаги, а экссудат подвергается ферментативному распаду и резорбции. Описанная динамика морфологических изменений в мозговых оболочках может изменяться и прерываться в любой фазе, особенно при лечении антибиотиками.
Изменения в веществе головного мозга связаны главным образом с резкими расстройствами циркуляции крови и цереброспинальной жидкости, наступающими вследствие острого воспалительного отёка, полнокровия его оболочек и сплетений, блокады путей оттока цереброспинальной жидкости. При набухании и отёке мозга возникает тяжёлая церебральная гипертензия.
Вслед за этим может наступить ущемление его каудальных отделов в большом затылочном отверстии с развитием выраженной стволовой симптоматики. При микроскопическом исследовании в веществе мозга при этом можно наблюдать отёк, множественные кровоизлияния, а также дистрофию и некроз отдельных нейронов. Воспалительные инфильтраты в ткани мозга непостоянны и чаще встречаются вокруг боковых и третьего желудочков. Такой перивентрикулярный энцефалит является прямым следствием гнойного эпендиматита. В других отделах головного и спинного мозга воспалительные изменения встречаются ещё реже.
Гнойный экссудат может распространяться из подпаутинного пространства на влагалища черепных и спинномозговых нервов, вызывая соответствующие радикулоневриты.
Тяжёлым осложнением менингита является гнойное поражение внутреннего уха. Менингококковые средние отиты часто встречаются у детей и без менингита, являясь в этих случаях следствием распространения инфекции из носоглотки.
При менингококковом менингите может возникать пневмония, развивающаяся обычно на 3-4 день болезни на фоне ателектазов, полнокровия и кровоизлияний в лёгочную ткань; она вызывается собственной флорой, чаще - стафилококками, пневмококками или стрептококками.
Патологоанатомическая диагностика менингококковой инфекции включает бактериоскопическое исследование мазков-отпечатков, прежде всего с мозговых оболочек и эпендимы желудочков, даже при отсутствии в них макроскопических признаков воспаления, со слизистой оболочки миндалин и носовой части глотки, с очагов некроза и кровоизлияний в коже и во внутренних органах.
Большая медицинская энциклопедия 1979 г.
 |
Последнее обновление страницы: 17.11.2014 Обратная связь Карта сайта

Классификация. Современные методы коррекции морщин, применяемые в косметологии.
Менингококковая инфекция — острый инфекционный процесс, проявляющийся в трех основных формах — назофарингите, гнойном менингите и менингококкемии, характеризующийся периодическими эпидемическими вспыш ками.
Этиология и патогенез. Возбудителем является менингококк (Neisseria meningitidis), имеющий форму кофейных зерен, расположенных как вне-, так и внутриклеточно и определяемый в мазках из носоглотки или ликвора. Он очень чувствителен к внешним воздействиям (температура, рН среды, влажность), поэтому вне организма и в трупе быстро погибает.
Заражение происходит от больного или носителя инфекции. Инфекция распространяется воздушно-капельным путем. Инвазия менингококка в слизистую оболочку носоглотки только в 10—30% случаев вызывает развитие менингококкового назофарингита. Реже, преимущественно у детей раннего возраста, менингококк распространяется гематогенным путем, преодолевает гематоэнцефалический барьер и фиксируется в мягких мозговых оболочках, где вызывает гнойный менингит. Преимущественное заболевание детей первых 5 лет жизни связано со структурной незрелостью этого барьера. В зависимости от состояния иммунной реактивности организма менингококк может вызвать сепсис, получивший название менингококкемии, имеющий иногда молниеносное течение. В основе поражения сосудов при менингококкемии лежит бактериальный шок, наступающий от интенсивного распада фагоци-тированных бактерий с высвобождением их эндотоксина. Наблюдается парез мелких сосудов с развитием стазов, тромбозов, кровоизлияний и последующих некрозов в органах.
Патологическая анатомия. Менингококковый назофарингит характеризуется катаральным воспалением слизистых оболочек с особенно резко выраженной гиперемией, отечностью задней стенки глотки и гиперплазией лимфатических фолликулов. Эта форма имеет большое эпидемиологическое значение, так как часто клинически не диагностируется.
Микроскопически сосуды мягких мозговых оболочек резко полнокровны, субарахноидальное пространство расширено, пропитано лейкоцитарным экссудатом, пронизано нитями фибрина. Процесс с сосудистой оболочки может переходить на мозговую ткань с развитием менингоэнцефалита. Начиная с 3-й недели болезни экссудат подвергается рассасыванию. При большом количестве фибрина происходит его организация с облитерацией участков субарахноидального пространства срединного и бокового отверстий IV желудочка и затруднением циркуляции ликвора. Следствием этого является прогрессирующая гидроцефалия с нарастающей атрофией вещества мозга.
Смерть может наступить в остром периоде от набухания мозга с вклиниванием миндалин мозжечка в большое затылочное отверстие и ущемлением в нем продолговатого мозга или в последующие периоды от менингоэнцефалита, гнойного эпендимита, позднее — от общей церебральной кахексии вследствие гидроцефалии и атрофии полушарий большого мозга. В настоящее время своевременное лечение антибиотиками приводит к рассасыванию экссудата и, как правило, к благоприятному исходу.
Менингококкемия характеризуется генерализованным поражением мик-роциркуляторного русла, кожной сыпью, изменением суставов, сосудистой оболочки глаз, надпочечников и почек. Наблюдаются также изменения серозных листков (перикарда). Если больной погибает в первые 24—48 ч, менингит может отсутствовать. Кожная сыпь имеет геморрагический звездчатый характер и располагается преимущественно на ягодицах, нижних конечностях, веках и склерах. В центре кожных элементов могут быть везикулы иди тусклые суховатые очаги некроза. Гнойный артрит чаще встречается в мелких суставах конечностей, Иридоциклит или увеит имеют гнойный характер, как и перикардит.
В надпочечниках отмечаются очаговые некрозы и кровоизлияния или двусторонние массивные геморрагии с развитием острой надпочечниковой недостаточности — синдром Уотерхауса — Фридериксена. В почках имеется некроз нефротелия канальцев (некротический нефроз). Изменения микроциркуляторного русла характеризуются васкулитами, экстравазатами, некрозами. В мазках из пораженных органов удается обнаружить менингококки, если вскрытие производится не более чем через 10—18 ч после смерти.
Смерть больных при молниеносном течении наступает от бактериального шока, тяжесть которого усугубляется кровоизлияниями в надпочечники, реже наблюдается острая почечная недостаточность (у взрослых). При более длительном течении смертельный исход обусловлен септикопиемией или гной-ным менингитом.
Менингококковая инфекция – инфекционное заболевание, вызываемое бактериями Neisseria meningitidis. Эти микроорганизмы вызывают образование гнойного экссудата серовато-белого цвета. Источники инфекции – бактерионосители и больные люди. Механизм заражения – аэрогенный (воздушно-капельный путь передачи возбудителя).
Классификация. Формы менингококковой инфекции подразделяются на две группы: локализованные и генерализованные. К локализованной менингококковой инфекции относится менингококковый назофарингит, к генерализованным – менингококковый менингит, менингоэнцефалит и сепсис.
1. Менингококковый назофарингит является формой ОРБИ (острой респираторной бактериальной инфекции). При этом развивается острый катар верхних дыхательных путей с преимущественным поражением слизистой оболочки носоглотки. К характерным для менингококкового назофарингита изменениям относятся зернистость задней стенки глотки (результат гиперплазии лимфоидных фолликулов) и наличие обильного слизисто-гнойного экссудата серовато-белого цвета, покрывающего заднюю стенку глотки.
2. Менингококковый менингит характеризуется развитием гнойного конвекситального лептоменингита (конвекситальный менингит – менингит с преимущественным поражением оболочек свода черепа). Наличие в гнойном экссудате фибринозного компонента может приводить к персистенции экссудата и его организации. При организации экссудата разрастающаяся в мягкой оболочке грубоволокнистая соединительная ткань может вызвать облитерацию путей оттока ликвора и привести к развитию гидроцефалии (водянки головного мозга).
3. Менингококковый сепсис (менингококкемия, менингококцемия) отличается поражением прежде всего стенок сосудов (васкулиты) под влиянием находящегося в крови возбудителя. Повреждение стенок сосудов приводит к развитию геморрагического синдрома, основными проявлениями которого являются геморрагическая сыпь на коже (различные по размеру пятна тёмно-красного цвета звёздчатой формы, преимущественно локализованные на ягодицах и бёдрах) и двустороннее кровоизлияние в надпочечники с развитием сосудистого коллапса (синдром Уотерхауса–Фридериксена).
Билет6
1. Тромбоз – прижизненное свертывание крови с образованием в просвете сосуда или полостях сердца сгустка – тромба.
Тромбоз представляет собой патологическое проявление гемостаза. Гемостаз – защитный механизм и его активация возникает при повреждении, разрыве сосуда и предупреждает или останавливает кровотечение. Выделяют три звена гемостаза: 1) тромбоцитарный, 2) компоненты стенки сосудов, 3) плазменные факторы свёртывания. Свёртывание крови – ферментативный аутокаталитический процесс и по современным представлениям включает 4 стадии:
I – протромбокиназа + активаторы → активный тромбопластин;
II – протромбин + Са + активный тромбопластин → тромбин;
III – фибриноген + тромбин → фибрин-мономер;
IV – фибрин-мономер + фибрин-стимулирующий фактор → фибрин-полимер.
Б.А.Кудряшов доказал, что жидкое состояние крови обеспечивается нормальным функционированием свёртывающей и противосвёртывающей систем. Последняя представлена естественными антикоагулянтами (антитромбин, гепарин, система фибринолизина) и рефлекторно-гуморальной регуляцией гемостаза. Тромбоз представляет собой проявление нарушенной регуляции единой системы гемостаза жидкого состояния крови в сосудистом русле.
Стадии морфогенеза тромба:
1) агглютинация тромбоцитов с предшествующим выпадением их из тока крови, адгезией к месту повреждения эндотелия. Затем их дегрануляцией, выделением серотонина, тромбопластического фактора, что ведёт к образованию активного тромбопластина.
2) коагуляция фибриногена с образованием фибрина происходит при активации системы свёртывания крови (коагуляционного каскада). Происходит стабилизация первичной тромбоцитарной бляшки.
3) агглютинация эритроцитов.
4) преципитация плазменных белков.
Причины тромбоза:
нарушение целостности сосудистой стенки
нарушение тока крови
нарушение баланса между свёртывающей и противосвёртывающей системами крови.
Морфология тромба. Тромб состоит из форменных элементов крови, фибрина и жидкой части крови.
В зависимости от строения и внешнего вида различают белый, красный, смешанный и гиалиновый тромбы. Белый тромб состоит в основном из тромбоцитов в виде многоэтажных балок, фибрина и лейкоцитов. Образуется медленно, при быстром токе крови, чаще в артериях, на внутренней поверхности сердца. Красный тромб образован сетью фибрина, в которой выявляется большое количество эритроцитов, мелкие скопления тромбоцитов. Чаще встречается в венах, образуется быстро, при медленном токе крови. Смешанный тромб – состоит из элементов как белого, так и красного тромба, имеет слоистое строение. Встречается в венах, артериях, аневризмах. Гиалиновые тромбы образуются в сосудах микроциркуляторного русла, основу их составляют некротизированные эритроциты, тромбоциты, преципитирующие белки плазмы.
По отношению к просвету сосуда тромб может быть пристеночным, т.е. оставлять часть сосуда свободным, или закупоривающим. По этиологии тромбы делят на марантические (возникают при истощении, когда развивается дегидратация организма и кровь становится более густой, обычно по строению это смешанные тромбы), опухолевые (при врастании опухолевых клеток в просвет вен, поверхность их покрыта тромботическими массами смешанного типа), септические (это инфицированный, смешанный тромб) и при заболеваниях кроветворной системы.
Исходы тромбоза:
1) асептический аутолиз (растворение)
3) организация – рассасывание с замещением его соединительной тканью, которая врастает со стороны интимы; сопровождается канализацией, васкуляризацией и реваскуляризацией.
1) септическое расплавление тромба
2) отрыв тромба с развитием тромбоэмболии.
Чаще тромбоз – опасное явление, которое может приводить к развитию инфарктов, гангрены; тромбоэмболий, сепсиса и т.д.
2. Острые пневмонии – острое воспаление легких.
Клинико-морфология:
· Очаговая (очаг поражения меньше легких)
· Интерстициальная (в просвете альвеол нет эксудата)
Этиология:
1. Бактерии:Пневмококк, Стрептококк, Стафилококк
2. Простейшие: Пневмоциста.
3. Вирусы:Цитомегаловир,Вир. гриппа, парагриппа, кори
5. Вирусно-бактериальные агенты
Факторы риска:
Инфекция верхних дыхательных путей, Переохлаждение,
Обструкция дыхательных путей, Снижение иммунитета,
Алкоголь, Курение, Застой крови в легких,
Злокачественные опухоли, Старость,
Патогенез:
· Первичные пневмонии – самостоятельные заболевания, чаще встречаются у детей и стариков.
· Вторичные пневмонии – осложнения других болезней.
Локализация:
· Паренхиматозная пневмония (воспалительный экссудат в альвеолах),
· Бронхопневмония (экссудат в бронхах и альвеолах),
· Межуточная пневмония (клеточный инфильтрат в строме легкого).
Распространенность воспаления:
· Очаговые пневмонии (мелкоочаговые, крупноочаговые, сливные),
Вид экссудата:
Бронхопневмония – воспаление легких, начинающееся с бронхита. Она имеет очаговый характер (очаговая пневмония). Может быть первичной – у детей и стариков и вторичной (как осложнение других болезней) – у взрослых.
Этиология:Стафилококк,Стрептококк,Пневмококк,Микоплазма,Пневмоциста,Грибы,
Патогенез. Инфекция с бронхов может переходить на легочную ткань тремя путями:
Интрабронхиально (по просвету бронха),
Перибронхиально (через стенку бронха),
Кроме того, выделяют аспирационную пневмонию (аспирация – вдыхание с воздухом чужеродных веществ), гипостатическую пневмонию (при застое крови в легких), послеоперационную пневмонию, иммунодефицитную пневмонию.
Пат.анатомия. Макро – легкое не увеличено. Ткань легкого неравномерно уплотнена. На разрезе – пестрый вид. Пневмонические очаги (мелкие, крупные, сливные) серого или серо-красного цвета, округлой формы, плотные. Локализация очагов – нижние и нижнезадние отделы легких. Микро – острый катаральный бронхит (катар серозный, слизистый, гнойный, смешанный). В альвеолах – экссудат: серозный, гнойный, лейкоцитарный, геморрагический, смешанный. Характер экссудата зависит от этиологии пневмонии. Экссудат расположен неравномерно: в одних альвеолах его много, в других – нет.
3. ПОЛИОМИЕЛИТ – острое инфекционное вирусное заболевание, которое встречается в детском возрасте.
Этиология– РНК –вирус из семейства энтеровирусов.
Патогенез – входные ворота – кишечник. Первичное размножение вируса происходит в лимфатическом аппарате кишечника.
Пат.анатомия. После фиксации и размножении в лимфоидном аппарате кишечника вирус проникает в кровь (вирусемия), затем в нервную систему. Вирус поражает спинной мозг, двигательные нейроны передних рогов серого вещества. Различают стадии: препаралитическую, паралитическую, стадию восстановления и остаточных явлений.
Препаралитическая стадия. В эту стадию в мотонейронах происходят дистрофические изменения, отек ткани и кровоизлияния.
Паралитическая стадия. Дистрофия сменяется некрозом и появляются очаги размягчения серого вещества и воспалительная реакция вокруг погибших нейронов. В эту стадию у больных детей возникает паралич мышц нижних конечностей.
Стадия восстановления и остаточных явлений в веществе мозга образуются кисты и глиальные рубчики, развивается атрофия скелетных и дыхательных мышц.
Осложнения: деформация конечностей, пневмонии.
Смертьможет наступить от дыхательной недостаточности из-за паралича дыхательной мускулатуры.
Билет7
1. Аутоиммунизация (аутоиммунный ответ) – иммунный ответ на собственные антигены. Различают физиологическую (не сопровождающуюся повреждением тканей) и патологическую аутоиммунизацию (аутоаллергию), при которой происходит повреждение тех тканевых структур, против которых направлен аутоиммунный ответ. Значительное повреждение ткани какого-либо органа ведёт к развитию его функциональной недостаточности. Так, при аутоиммунном тиреоидите формируется гипотиреоз (недостаточность продукции тиреоидных гормонов), при аутоиммунном агранулоцитозе развивается лейкопения вследствие разрушения в ходе аутоиммунного ответа нейтрофильных гранулоцитов крови. Различают два типа аутоиммунных факторов: факторы клеточного аутоиммунитета (лимфоциты-киллеры, прежде всего аутосенсибилизированные Т-киллеры) и факторы гуморального аутоиммунного ответа (аутоантитела). Основную роль в развитии тканевых повреждений играют клеточные аутоиммунные факторы.
Различают четыре основных механизма развития патологической аутоиммунизации: модификация нормального аутоантигена (изменение структуры аутоантигена), секвестрация аутоантигена ткани забарьерного органа (выход элементов ткани забарьерных органов за пределы гистогематического барьера при его повреждении), антигенная мимикрия (сходство эпитопов аутоантигенов и экзоантигенов, вследствие чего иммунный ответ на внешний антиген сопровождается перекрёстным реагированием на сходный аутоантиген) и недостаточность клеток-супрессоров.
Аутоиммунные болезни – заболевания, при которых аутоаллергия является основным звеном патогенеза. Различают три основные группы аутоиммунных болезней:
2. Ревматизм — инфекционно-аллергическое заболевание с волнообразным течением, периодами обострения (атаки, рецидивы) и затихания (ремиссия). Такое чередование атак и ремиссий может продолжаться много месяцев и даже лет, иногдаревматизм принимает затяжное и скрытое течение. Заболевают преимущественно дети иподростки, в последние годы отмечено учащение заболевания среди взрослых.
Этиология.В возникновении и развитии заболевания доказана роль β-гемолитического стрептококка группы А, а также сенсибилизации организма стрептококком (рецидивы ангины). Придается значение возрастным и генетическим факторам (ревматизм — полигенно наследуемое заболевание).
Патогенез.При ревматизме возникает сложный и многообразный иммунный ответ (реакции гиперчувствительности немедленного и замедленного типов) на многочисленные антигены стрептококка.
Морфогенез.Структурную основу ревматизма составляют системная прогрессирующая дезорганизация соединительной ткани, поражение сосудов, особенно микроциркуляторного русла, и иммунопатологические процессы. В наибольшей степени все эти процессы выражены в соединительной ткани сердца (основное вещество клапанного ипристеночного эндокарда и в меньшей степени листков сердечной сорочки), где можно проследить: мукоидное набухание, фибриноидные изменения, воспалительные клеточные реакции исклероз.
Мукоидное набухание является поверхностной иобратимой фазой дезорганизации соединительной ткани и характеризуется усилением метахроматической реакции на гликозаминогликаны (преимущественно гиалуроновую кислоту), а также гидратацией основного вещества. Выявление гиалуроновой кислоты происходит в результате декомпозиции диссоциирующих белково-полисахаридных комплексов основного вещества.
Фибриноидные изменения (набухание и некроз) представляют собой фазу глубокой и необратимой дезорганизации; наслаиваясь на мукоидное набухание, они сопровождаются гомогенизацией коллагеновых волокон и пропитыванием их белками плазмы, в том числе фибрином. При фибриноидном некрозе соединительная ткань разрушается и погибает.
Клеточные воспалительные реакции выражаются образованием прежде всего специфической ревматической гранулемы. Формирование гранулемы начинается с момента фибриноидных изменений и характеризуется вначале накоплением в очаге повреждения соединительной ткани макрофагов, которые трансформируются в крупные клетки с гиперхромными ядрами. Далее эти клетки начинают ориентироваться вокруг масс фибриноида.
Склероз является заключительной фазой дезорганизации соединительной ткани. Он носит системный характер, но наиболее выражен в оболочках сердца, стенках сосудов и серозных палочках. Чаще всего склероз при ревматизме развиваетсяв исходе клеточных пролиферации гранулем (вторичный склероз), в редких случаях - в исходе фибриноидного соединительной ткани (гиалиноз, первичный склероз).
3. ДИЗЕНТЕРИЯ(ШИГЕЛЛЕЗ) – острое кишечное инфекционное заболевание с поражением толстой кишки и признаками интоксикации, антропоноз.
Этиология и патогенез. Вызывается бактериями рода шигелл. Путь заражения фекально-оральный. Шигеллы размножаются в энтероцитах толстой кишки, что ведет к некрозу клеток. Бактерии вырабатывают токсины, повреждающие сосуды и нервные окончания кишечника.
Пат.анатомия. Местные изменения развиваются в слизистой толстой кишки, в основном в прямой и сигмовидной, что проявляется дизентерийным колитом. Различают четыре стадии:
катаральный колит,фибринозный колит,язвенный колит,
Катаральный колит характеризуется полнокровием и набуханием слизистой оболочки. Просвет кишки сужен. Микро – очаги некроза эпителия, кровоизлияния, клеточная инфильтрация в строме.
Фибринозный колит может быть крупозным или дифтеритическим, что зависит от глубины некроза. На слизистой оболочке появляется фибринозная пленка коричневато-зеленого цвета. Пленка при дифтеритическом колите толстая, крепко соединенная с тканью. Пленка при крупозном колите тонкая, легко отходит от подлежащей ткани. Микро – некроз слизистой оболочки и нити фибрина на месте некроза.
Язвенный колит характеризуется образованием язв в участках лизиса фибринозных пленок. Язвы образуются раньше всего в прямой и сигмовидной кишках, они неправильной формы и разной глубины. Язвы могут осложниться кровотечением и перфорацией.
Стадия заживления язв проявляется регенерацией. При неглубоких язвах участок повреждения полностью замещается первоначальной тканью (слизистой оболочкой). При глубоких язвах образуется рубцовая ткань.
Общие изменения. Во внутренних органах наблюдаются дистрофические изменения.
Осложненияпроисходят из-за язв в толстом кишечнике. Перфорация может привести к перитониту, парапроктиту, флегмоне кишки. Кроме того, возможно кровотечение, рубцы после заживления.
Смерть больных наступает от осложнений.
Билет8
1. Воспаление – это комплексная местная сосудисто-мезенхимальная реакция на повреждение ткани различными агентами, направленная на устранение агента, вызвавшего повреждение, и сохранение целостности организма. Всегда имеет защитный характер, сопровождается общими проявлениями и направлена на восстановление ткани. Однако иногда может приводить к повреждению тканей с ее деструкцией и являться причиной смерти
Клинико-патологические признаки воспаления. краснота (rubor), припухлость (tumor), жар (calor), боль (dolor), нарушения функции (functio laesa).
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
Менингококковый острый назофарингит может иметь субклиническое течение, когда отсутствуют клинические симптомы. Также он может протекать в легкой, среднетяжелой и тяжелой форме. Чаще всего встречается легкая форма назофарингита со слабой интоксикацией и субфебрильной температурой. При среднетяжелой форме температура повышается до 38-38,5 °С. У больных наблюдается такая симптоматика общей интоксикации, как головная боль и головокружение, слабость и разбитость. Наряду с этими симптомами дополнительно возникают першение и боли в горле, заложенность носа и небольшие слизисто-гнойные выделения, изредка сухой кашель. Кожные покровы обычно сухие и бледные. Тяжелое течение назофарингита проявляется высокой температурой, которая достигает 39 °С и более. Кроме головной боли наблюдается рвота, часто присоединяются менингеальные симптомы. Назофарингит нередко может предшествовать развитию генерализованных форм заболевания.
Менингококковый менингит обычно начинается остро с озноба и повышения температуры до 38-40 °С. Общее состояние больного резко ухудшается. Основной жалобой являются сильнейшие головные боли, отмечается светобоязнь. Быстро появляются и прогрессируют менингеальные симптомы. Отмечается ригидность затылочных мышц, положительный симптом Кернига и другие. Характерны двигательное беспокойство, гиперемия лица, горячая на ощупь кожа, красный дермографизм, иногда наблюдается гиперестезия кожи. Больной занимает в постели вынужденную позу, для которой характерно запрокидывание назад головы и подтягивание ног к животу.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
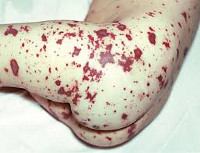
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Читайте также:


