План обследования при чуме
Чума– острая зоонозная природно-очаговая инфекционная болезнь с преимущественно трансмиссивным механизмом передачи возбудителя, характеризующаяся поражением лимфатических узлов, кожи и легких, тяжейшей интоксикацией и нередко развитием сепсиса. Относится к особо опасным инфекциям.
Этиология: Yersinia pestis - Гр- палочка, факторы патогенности – эндо- и экзотоксины, ряд ферментов (коагулаза, гемолизин и др.)
Эпидемиология: основные источники (резервуар) - различные грызуны и зайцеобразные (среди людей эпидемии обусловлены миграцией крыс); механизмы передачи – трансмиссивный (во время укуса заразившаяся при кровососании грызунов блоха срыгивает содержимое желудка с большим количеством чумных палочек в кровь нового хозяина), аэрозольный (особенно от больных чумной пневмонией), контактный (через поврежденную кожу при уходе за больным и т.д.), алиментарный (при употреблении мяса больных животных)
Патогенез: внедрение МБ в организм через кожу, слизистые дыхательного и пищеварительного трактов --> миграция по лимфатическим сосудам без лимфангиита в регионарные л.у. --> интенсивное размножение в л.у. с развитием лимфаденита с резким увеличением л.у., их слиянием и образованием конгломератов (бубонная форма чумы) --> геморрагический некроз л.у. --> прорыв большого количества МБ в кровь --> бактериемия (септическая форма чумы) --> формирование вторичных очагов в различных органах (особенно опасна быстропрогрессирующая чумная пневмония с геморрагическим некрозом), массивная интоксикация вследствие распада МБ и выделения эндотоксина
Клиническая картина чумы:
- инкубационный период в среднем 3-5 сут (от нескольких часов до 10 сут)
- острое начало с быстрого повышения температуры до 39 °С и выше, резко выраженного озноба, интенсивной головной боли, боли в позвоночнике, мышцах и суставах, мышечной слабости, иногда рвоты с примесью крови или цвета кофейной гущи или жидкого с примесью слизи и крови стула
- резко нарушается кровообращение и дыхание, характерны тахикардия, глухие тоны сердца, нитевидный пульс, прогрессирующая гипотензия, тахипноэ
- живот вздут, печень и селезенко увеличены, при тяжелом состоянии учащаются позывы к дефекации (до 6-12 раз/сут), испражнения становятся неоформленными, содержат примесь крови и слизи
- резко уменьшается диурез, в моче выявляется белок
- остальные проявления зависят от клинической формы чумы:
1) преимущественно-локальные формы:
а) кожная форма – наблюдается редко, в месте укуса блохи появляется пятно, затем папула, везикула и пустула; пустула окружена зоной гиперемии, расположена на твердом основании, наполнена серозно-геморрагическим содержимым, отличается значительной болезненностью, резко усиливающейся при надавливании; когда пустула лопается, образуется язва, дно которой покрыто темным струпом, она медленно заживает с образованием рубца.
б) бубонная форма – встречается наиболее часто, бубоны развиваются в тех местах, где кожа обычно подвергается укусу блох (паховые, реже аксиллярные и шейные л.у.)
- первый признак развивающегося бубона – сильные боли, что затрудняет движения конечностей, шеи, заставляет больных принимать вынужденные позы (согнутая нога, шея, отведенная в сторону рука)
- вначале пальпаторно определяются отдельные болезненные л.у., затем воспалительный процесс быстро нарастает, узлы спаиваются между собой, образуя конгломерат, в воспалительный процесс вовлекаются окружающие ткани (периаденит) и кожа – образуется кожный бубон; кожа над бубоном горячая на ощупь, багрово-синюшная
- вначале бубон хрящевидной консистенции, затем появляется флуктуация и на 6-8-й день бубон вскрывается с выделением густого зеленовато-желтого гноя, в котором может содержаться возбудитель; на месте вскрывшихся бубонов возможно образование обширных изъязвлений
- после вскрытия бубона общее состояние начинает улучшаться, медленно идет заживление бубонов
- возможно формирование вторичных бубонов как результата гематогенного заноса возбудителя, однако в этих случаях процесс обычно не доходит до нагноения
- наиболее опасны аксиллярные (т.к. часто развивается вторичная легочная чума) и шейные бубоны (т.к. сопровождаются отеком слизистых зева и гортани)
в) кожно-бубонная форма – сочетание двух предыдущих форм
2) генерализованные формы:
б) легочная форма, или чумная пневмония (первично-легочная – при аэрозольном механизме инфицирования и вторично-легочная – развивается на фоне бубонов) – наиболее тяжелая форма болезни:
- начинается сверхостро с сильных ознобов, быстрого повышения температуры тела, резкой головной боли, головокружения, неоднократной рвоты, ломоты в мышцах и суставах
- через несколько часов появляются боли в грудной клетке при дыхании, сухой кашель, одышка, затем кашель становится продуктивным; мокрота вначале вязкая, слизистая, затем она становится жидкой, пенистой, кровянистой, содержит огромное количество чумных палочек
- физикально небольшое укорочение легочного звука над пораженной долей, аускультативно необильные мелкопузырчатые хрипы
- состояние больных прогрессивно ухудшается, нарастает нейротоксикоз, смерть наступает от сердечно-сосудистой и дыхательной недостаточности
1) эпидемиологический анамнез (пребывание в эндемичных районах, проживание в местах, где наблюдается падеж животных или уже зарегистрированы случаи болезни) и характерная клиника
2) бактериоскопическое (обнаружение Гр- биполярно окрашенных палочек возможно в течение 1 ч) и бактериологическое (идентификация культуры возможна в течение 3-5 сут) исследование пунктата или отделяемого вскрывшихся бубонов, содержимого кожных элементов, мокроты, крови, рвотных масс, испражнений, мочи
3) биологическая проба на животных
4) серологические методы диагностики (РНГА, РСК, реакция непрямой иммунофлуоресценции и др.)
Дифференциальная диагностика бубонной чумы проводится с:
а) с бубонной формой туляремии – в отличие от чумы формирование бубона при туляремии не сопровождается резким болевым синдромом, л.у. не образуют конгломерата, нагноение происходит в поздние сроки болезни
б) с инфекционным мононуклеозом – в отличие от чумы характерна генерализованная лимфаденопатия, выявляемая с первых дней болезни, пальпаторно л.у. эластической консистенции, чувствительные или болезненные, увеличены умеренно, формирование бубонов и нагноения л.у. не происходит, характерны гепатоспленомегалия, тонзиллит и специфические изменения в периферической крови (появление мононуклеаров), положительны реакции Пауля-Буннеля и Гоффа-Бауера
в) с ВИЧ – в отличие от чумы характерна генерализованная лимфаденопатия, увеличенные л.у. умеренной плотности, чувствительные или болезненные при пальпации, не спаянные между собой и с окружающими тканями, контуры их ровные, характерны прогрессирующие слабость, снижение работоспособности, потеря массы тела, в дальнейшем присоединяются многочисленные инфекционные осложнения
Тактика врача при подозрении на карантинную инфекцию:
При выявлении больного, подозрительного на заболевание карантинной инфекцией, все первичные противоэпидемические мероприятия проводятся при установлении предварительного диагноза на основании клинико-эпидемиологических данных и включают следующие этапы:
1. выявление больного и информация о выявленном больном – первичная сигнализация о выявлении больного особо опасной инфекции (ООИ) проводится в три основных инстанции: 1) главному врачу ЛПУ; 2) станции скорой медицинской помощи; 3) главному врачу территориального ЦГиЭ. Главный врач ЦГиЭ приводит в действие план противоэпидемических мероприятий, информирует о случае заболевания соответствующие учреждения и организации
2. уточнение диагноза, изоляция больного с последующей его госпитализацией и лечением
3. обсервационные, карантинные и другие ограничительные мероприятия – проводятся с учетом инкубационного периода ООИ (при чуме – 6 дней, при холере – 5 дней, лихорадка Ласса, Эбола – 21 день)
4. выявление, изоляция, проведение экстренной профилактики лицам, контактировавшим с больным – при выявлении больных холерой контактными считаются только те лица, которые общались с ними в период клинических проявлений болезни; медицинские работники, бывшие в контакте с больными чумой, геморрагическими лихорадками, подлежат изоляции до установления окончательного диагноза или на срок, равный инкубационному периоду
5. провизорная госпитализация больных с подозрением на ООИ
6. выявление умерших от неизвестных причин, патологоанатомическое вскрытие трупа с забором материала для лабораторного исследования, правильная транспортировка и захоронение трупов
7. дезинфекционные мероприятия
8. экстренная профилактика населения с последующим наблюдением за ним
9. санитарный контроль за внешней средой (лабораторное исследование возможных факторов передачи инфекции, наблюдение за численностью грызунов и их блох, проведение эпизоотологического обследования и др.)
10. санитарное просвещение
Мероприятия проводятся местными органами и учреждениями здравоохранения совместно с противочумными и др. учреждениями, осуществляющими методическое руководство, консультативную и практическую помощь.
Лечебные мероприятия при чуме:
1. При подозрении на чуму больные госпитализируются на специальном транспорте в особые охраняемые госпитали.
2. Этиотропная терапия начинается немедленно, не ожидая лабораторного подтверждения диагноза: аминогликозиды (стрептомицин 3-5 г/сут, гентамицин до 240 мг/сут), тетрациклин 4-6 г/сут, левомицетин до 6 г/сут парентерально 7-10 дней; одновременно с АБТ проводят интенсивную дезинтоксикацию, т.к. бурный бактериолизис может привести к инфекционно-токсическому шоку.
3. Патогенетическая терапия: дезинтоксикационные средства (коллоиды и кристаллоиды в/в + фуросемид / лазикс – формированный диурез) и по показаниям противошоковая терапия, коррекция дыхательной недостаточности, при наличии геморрагий - купирование ДВС синдрома (свежезамороженная плазма, гепарин), плазмаферез и др.
4. Местное лечение бубонов не показано пока не появляется флюктуация или не происходит спонтанное дренирование бубона: введение антистафилоккоковых АБ (оксациллин, метициллин) в бубоны.

Во время последней вспышки чумы в столице под угрозой заражения оказались постояльцы "Националя" и всё руководство Наркомздрава.
В апреле 1885 года родился Симон Горелик. Внимательность и дотошность этого столичного врача позволили быстро остановить последнюю в истории вспышку чумы в Москве в 1939 году. Со времён екатерининской эпохи эта смертельная болезнь никогда не была настолько близко к стенам Кремля, как в тот декабрьский день, когда из Саратова на конференцию Наркомата здравоохранения приехал микробиолог, заражённый самой опасной и трудно диагностируемой формой чумы — лёгочной.
В 1926 году штамм чумы, названный EV (инициалы умершего человека), был получен от скончавшегося больного в Мадагаскаре. На основе этого штамма в 30-е годы во многих странах мира началось создание противочумной вакцины. Тогда же штамм попал в СССР, где также начались работы над созданием вакцины от болезни, веками наводившей ужас на человечество.
Исследования вакцины велись в Государственном институте микробиологии и эпидемиологии Юго-Востока СССР в Саратове (ныне НИИ "Микроб"). Ведущую роль в этих исследованиях играли авторитетные в СССР специалисты по чуме Евгения Коробкова и Виктор Туманский. В состав комиссии, курировавшей испытания, вошёл также микробиолог Абрам Берлин.

Опыты, проведённые на морских свинках, подтвердили, что разработанная вакцина весьма эффективна. На следующем этапе исследований добровольцы из числа научных сотрудников сами привились полученной вакциной. И вновь испытание было признано успешным. Однако возникла проблема.
Созданная вакцина защищала организм от возбудителей бубонной чумы, но было совершенно не ясно, может ли она противостоять лёгочной форме чумы. По ряду параметров она была даже страшнее бубонной. Во-первых, она была ещё более заразной. Во-вторых, её было значительно труднее диагностировать.
В 1939 году испытания в Саратове продолжились, но на этот раз уже по лёгочной чуме. Правда, возникла проблема. Морских свинок оказалось весьма непросто заразить этим заболеванием. Закапывание бактериальной культуры в нос оказалось неэффективным. Тогда решено было использовать особые пульверизаторы. Работы проводились в специальном боксе, призванном защитить экспериментаторов от случайного заражения. Однако уберечься не удалось.
Чума у стен Кремля
В декабре 1939 года Абрам Берлин был отправлен в Москву. Он должен был выступить перед коллегией Наркомздрава с докладом об эффективности их исследований в Саратове. Уважаемому специалисту выделили номер в престижной гостинице "Националь". Отель в сотне-другой метров от Кремля и в те времена предназначался не для простых смертных. Там жили особо привилегированные иностранцы и разного рода заслуженные деятели Советского Союза во время поездок в Москву. Соответственно, и обслуживание там было статусным, как в лучших "капиталистических" гостиницах.
В "Национале" Берлин вызвал парикмахера, был побрит, а затем отправился на заседание коллегии Наркомздрава. Коллегия — это не просто какая-то комиссия, а руководящий орган наркомата, в который входили и нарком, и его заместители, и всё остальное высшее руководство ведомства.

Вернувшись после выступления в гостиницу, Берлин почувствовал себя плохо. Началась лихорадка, сильная боль в груди, состояние ухудшалось с каждым часом. К постояльцу вызвали врача. Однако лёгочную форму чумы, как уже говорилось, не так просто распознать без специальных бактериологических исследований. Прибывший на вызов врач поставил самый логичный диагноз из всех, какие только могли быть при подобных симптомах, — "крупозное воспаление лёгких". Больного отправили в Ново-Екатерининскую больницу на Страстном бульваре.
Прибывшего пациента осмотрел врач Симон Горелик, человек с весьма интересной судьбой. Сын богатого купца-лесопромышленника, который сочувствовал революции и щедро одаривал подпольщиков средствами. Все дети Горелика-старшего, включая Симона, получили образование в престижных европейских университетах. Симон учился медицине во Франции и Швейцарии. Земляком и мужем его родной сестры был старый большевик Григорий Шкловский, в дореволюционные годы входивший в число самых близких Ленину людей.
Горелик был опытным доктором, но пациент его немало озадачил. С одной стороны, симптомы больного действительно напоминали крупозное воспаление лёгких. С другой — в наличии не было одного из важных признаков болезни.
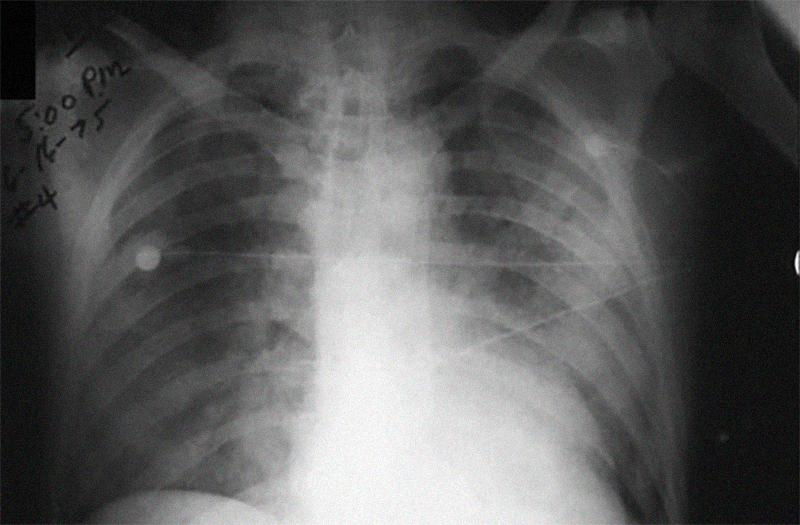
Крупозная пневмония и лёгочная чума обладают схожими симптомами. И в том и в другом случае заболевание характеризуется стремительным началом и таким же стремительным прогрессированием. У больного резко повышается температура, появляются боли в груди, одышка и кашель, сопровождаемый характерной мокротой. Отличие заключается в том, что у больного чумой выраженных изменений в лёгких практически не происходит, тогда как при крупозном воспалении они являются характерным признаком. И у больного Берлина отсутствовал именно этот последний характерный симптом.
Тогда Горелик догадался сделать то, что не пришло в голову первому врачу, — выяснить конкретную специфику деятельности пациента. Берлин, периодически впадавший в забытьё, успел сообщить, что работает в закрытом институте над вакциной от чумы. Пазл сложился, и, ставя пациенту диагноз, Горелик одновременно подписывал смертный приговор самому себе. Осматривая пациента и прослушивая его лёгкие, он просто не мог не заразиться.
Стоит отдать должное мужеству врача. Он не запаниковал, а сразу же отдал ряд грамотных распоряжений. Прежде всего — изолировать его вместе с больным в помещении, куда не будет доступа посторонним. Проследить, чтобы никто не покидал больницу, и сообщить о диагнозе в Наркомздрав.

Ситуация по всем параметрам была из ряда вон выходящей. В нескольких метрах от Кремля несколько дней находился человек с чрезвычайно заразной болезнью. Лёгочная чума передаётся воздушно-капельным путём при простом общении. При этом болезнь отличается 100-процентной смертностью (стрептомицин, который эффективно лечит чуму, был открыт только в 1943 году) и крайне быстрым течением — больной умирает за один-три дня.
Всем оказавшимся в больнице тут же было приказано оставаться на местах и не покидать её стен. Вскоре она была оцеплена внутренними войсками, посты расставили возле всех входов и выходов. Аналогичные меры были приняты и в гостинице "Националь". Начались поиски всех, с кем за несколько дней мог контактировать больной. На всякий случай на карантин отправили всю бригаду поезда, которым Берлин ехал из Саратова в Москву, а также всех его попутчиков, кого удалось разыскать, и врача, который первым осматривал больного в гостинице.
Поскольку перед ухудшением самочувствия Берлин выступал перед коллегией Наркомздрава, под угрозой заражения страшной болезнью оказалось всё медицинское руководство Советского Союза: сам нарком Георгий Митерёв (всего три месяца назад возглавивший ведомство), руководители отделов и так далее. Все они также были отправлены на карантин, единственным из руководителей наркомата, оставшимся на свободе, оказался заместитель Митерёва, пропустивший заседание.
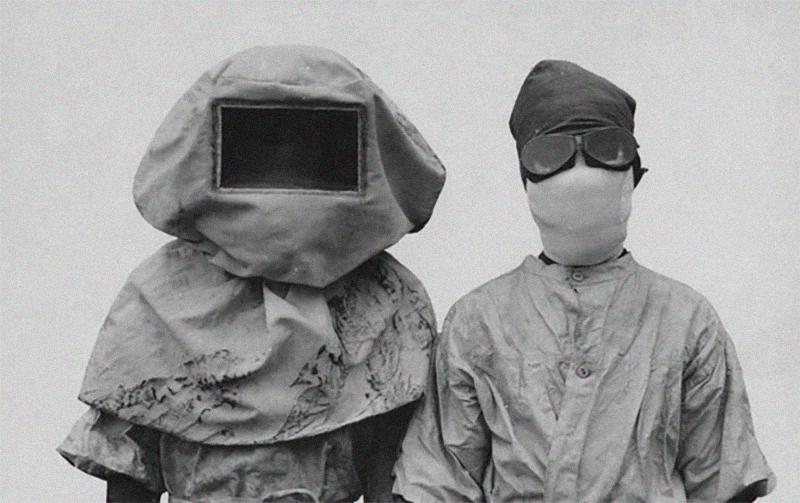
Берлин скончался в тот период, когда противочумные мероприятия только начинали разворачиваться. Чтобы исключить вероятность ошибки, необходимо было провести вскрытие. Ответственную миссию возложили на одного из самых авторитетных патологоанатомов Советского Союза — Якова Рапопорта. Одетый в костюм химзащиты патологоанатом проводил вскрытие прямо в комнате, где умер больной. Бактериологические исследования подтвердили, что больной умер от чумы. Рапопорт вспоминал, что слухи среди врачей распространились очень быстро, и в первое время после смерти Берлина по Москве прокатилась волна панических настроений среди медиков. Едва он вернулся после вскрытия тела Берлина, как его опять отправили на вскрытие в другую больницу. Там врач, увидевший у скончавшегося пациента сыпь на теле, перепугался и поднял панику, будучи уверенным, что тот тоже умер от чумы. Однако второй случай не подтвердился, и вскоре волна паники пошла на спад.
Жертвами последней вспышки чумы в Москве стали три человека. Вслед за Берлиным умер Горелик, который поставил страшный диагноз и своему пациенту, и самому себе. Третьим скончался тот самый парикмахер, который брил Берлина после приезда в столицу. Через несколько дней, по истечении характерного для чумы инкубационного периода, карантин сняли, все "подозреваемые" вернулись к привычному образу жизни.
Благодаря счастливому стечению обстоятельств, дотошности Горелика и быстро принятым противоэпидемическим мерам последняя вспышка чумы в Москве была пресечена в зародыше.
Предварительный диагноз: Чума, бубонная форма, тяжелое течение, осложненное инфекционно-токсическим шоком
поставлен на основании:
1)Эпид. анамнеза: больной работает чабаном, спустя 2 дня после прибытия с пастбища начались характерные клинические признаки; накануне заболевания обнаружил на нательном белье гниды, питается нерегулярно, злоупотребляет алкоголем.
2)клинических и объективных данных:
Острое начало заболевания, инкубационный период 2 дня (для чумы при бубонной форме 2-7 дней).
-Синдром лимфаденопатии – боль в левой ноге, в левой паховой области имеется болезненная припухлость и гиперемия, из-за чего больной держит ногу в отведенном положении
1. бактериоскопическое исследование – исследование пунктата бубонов, окраска по Романовскому-Гимзе
2. бактериологическое исследование – посев на питательную среду пунктата бубонов
3. серологические методы: РТГА, РЭМА в парных сыворотках
4. биологический метод- изучают патологоанатомические изменения у заражённых внутрибрюшинно мышей, морских свинок через 3-7 дней, с посевом биологического материала.
3.Свертываемость (ПТИ, фибриноген, продукты деградации фибрина), время кровотечения по Дюке, по Ли-Уайту
План лечения:СТРОГАЯ ИЗОЛЯЦИЯ.
1. постельный режим
2. диета – стол №13
3. этиотропная терапия: стрептомицин по 1г в/м 3 р/день 10 суток
4. патогенетическая терапия:дезинтоксикация+лечение ИТШ:
преднизолон 20 мг/кг в/в (1/3 дозы ввести сразу,далее 1/3 дозы в/в кап в течении 4 часов,далее оставшуюся 1/3 дозы )
5% -Глюкоза 800мл +аскорбиновая кислота5 % 1,0+инсулин 6 Ед
реополиглюкин 400 мл
фуросемид 40 мг в/в
Допамин в/в капельно 10 мкг/кг в мин до стойкой нормализации АД
Оксигенотерапия: 30% кислородно-воздушная смесь
После выписки рекомендуется прием Бифиформа:
S. По 5 доз (1 флакон) 1 раз в день за 20 мин до еды, запивая водой, в течение 20 дн. препарат развести из расчета 1 доза – 1 ч.л. теплой воды
S. По 1 т. 2 раза в день во время еды в течение 30 дней
Дифференциальная диагностика НАЦ. РУКОВОДСТО СТР. 381
Чума, бубонная форма
Туляремия, бубонная форма
Наличие бубонов, интоксикационного синдрома, острое начало заболевания, инкубационный период одинаковый, картина крови
Характерно более тяжелое течение, синдром интоксикации выраженный
Характерно менее тяжелое течение, синдром интоксикации менее выражен
Локализация бубонов в паховой области
Локализация бубонов чаще подмышечные, шейные, очень редко бедренные и паховые лимфоузлы.
Быстрое развитие бубона, явления периаденита, резкая болезненность
Медленное развитие бубона, отсутствие периаденита, умеренная болезненность
Не характерен белый язык
бактериоскопическое исследование – исследование пунктата бубонов, окраска по Романовскому-Гимзе
бактериологическое исследование – посев на питательную среду пунктата бубонов
серологические методы: РТГА, РЭМА в парных сыворотках
Лабораторная диагностика: серологические методы (РА, РПГА, ИФА) –нарастание титра антител, внутрикожная аллергическая проба становится положительной уже в конце 1 недели болезни
Чума, бубонная форма
Наличие бубона (в паховой области увеличенные паховые лимфоузлы, которые спаяны между собой и с окружающими тканями, гиперемия над бубоном), интоксикационного синдрома, инкубационный период (для венерической лимфогранулемы – 3-28 дней, для чумы -2-7 дней).
Особенности эпид. анамнеза – чабан
Особенности эпид. анамнеза – передача половым путем
Развитие бубонов и интоксикационного синдрома одновременное
Последовательно развивается первичный аффект, регионарный лимфаденит, имеющий характер бубона ,подвергающегося гнойному расплавлению с образованием множественных свищей на фоне лихорадки послабляющего или гектического характера
Не характерен белый язык
бактериоскопическое исследование – исследование пунктата бубонов, окраска по Романовскому-Гимзе
бактериологическое исследование – посев на питательную среду пунктата бубонов
серологические методы: РТГА, РЭМА в парных сыворотках
Лабораторная диагностика: РСК, РИФ –нарастание титра хламидийных антител, выделение хламидий из содержимого бубонов.
Чума, бубонная форма
Острый гнойный неспецифический лимфаденит
Наличие лимфаденита, интоксикационного синдрома, острое начало, картина крови
Особенности эпид. анамнеза – чабан
Особенности анамнеза – наличие входных ворот в виде гнойно-воспалительных изменений – фурункул, карбункул, панариций и т.д.
Характерно более тяжелое течение, синдром интоксикации выраженный
Характерно менее тяжелое течение, синдром интоксикации менее выражен
Развитие бубонов и интоксикационного синдрома одновременное
Характерный вид первичного очага, более выраженное и быстрое развитие воспаления в области лимфатического узла –значительное увеличение и болезненность регионарного лимфоузла, гиперемия кожи над лимфоузлом
Не характерен белый язык
бактериоскопическое исследование – исследование пунктата бубонов, окраска по Романовскому-Гимзе
бактериологическое исследование –посев на питательную среду пунктата бубонов
серологические методы: РТГА, РЭМА в парных сыворотках
Лабораторная диагностика: при посеве гноя, полученного при пункции нагноившегося узла, можно выделить стрептококк, стафилококк
Особое значение в профилактике чумы имеет раннее выявление первых случаев заболеваний людей. При подозрении на заболевание необходимо немедленно сообщить об этом в вышестоящие органы здравоохранения и быстро приступить к развертыванию противоэпидемических мероприятий. Врач, выявивший больного с подозрением на чуму, должен прекратить дальнейший прием больных, закрыть двери и окна, выставить пост у помещения для прекращения хождения больных и персонала. По телефону или через нарочного извещается главный врач лечебного учреждения, через него запрашивают защитную одежду, средства экстренной профилактики (стрептомицин и т.п.), медикаменты, дезинфицирующие растворы, предметы ухода за больным. До приезда бригады консультантов врач оказывает больному медпомощь, составляет список лиц, общавшихся с больным. Подозрительных на заболевание чумой немедленно изолируют и госпитализируют. Лиц, соприкасавшихся с больным, зараженными вещами, трупом, изолируют на 6 дней в обсервацию, контактировавших с больными легочной формой чумы размещают индивидуально, проводят медицинское наблюдение с ежедневной термометрией. Этим лицам, а также обслуживающему медперсоналу проводят экстренную химиопрофилактику тетрациклином по 0,5 г внутрь 3 раза в сутки или хлортетрациклином внутрь по 0,5 г 3 раза в сутки в течение 5 дней. Весь медперсонал, обслуживающий больных, работает в полном противочумном костюме (пижаме или комбинезоне, халате, капюшоне или большой косынке, ватно-марлевой маске либо респираторе или противогазе, защитных очках, сапогах, носках, шапочке, резиновых перчатках); после окончания работы медперсонал проходит полную санобработку, живет в специально выделенном помещении и находится под систематическим врачебным контролем.
Холера
-Легкая форма: потеря жидкости, потеря собственного веса 3%. Начало болезни- острое
урчание в животе, послабление стула 2-3 раза в сутки. Редко бывает однократная рвота.
Самочувствие больного не нарушается, сохраняется работоспособность.
-средняя форма: потеря жидкости 8% собственного веса. Начало внезапное, урчание в жи-
воте, жидкий стул до 16-20 раз в сутки, который быстро теряет каловый характер и запах, в
виде рисового отвара и разведенного лимона, дефекация без позывов, неудержимая (за 1 раз
выделяется 500-1000мл, характерно увеличение стула с каждой дефекацией). Вместе с поносом
появляется рвота, ей не предшествует тошнота. Развивается общий ацидоз, уменьшается диурез.
Падает АД. Снижен тургор тканей.
-тяжелая форма: алгид развивается при потере жидкости и солей свыше 8-10% к весу тела.
Клиника типична: резкое исхудание, запавшие глаза, сухие склеры (отсутствие слезы), рука
Желтая лихорадка
Внезапное острое начало, сильный озноб, головные и мышечные боли, высокая Т тела. Боль-
ные безопасны, состояние их тяжелое, наступает тошнота, мучительная рвота, боли под ло-
жечкой. Через 4-5 дней после кратковременного падения Т и улучшения общего состояния
наступает вторичный подъем Т, появляется тошнота, рвота желчью, носовое кровотечение.
В этой стадии характерны три сигнальных признака: желтуха, кровоизлияние, понижение АД.
Лихорадка Ласса
В раннем периоде симптомы: патология часто не специфична, постепенное повышение Т, озноб,
недомогание, головная и мышечные боли. На первой неделе заболевания развивается фарингит
с появлением белых пятен или язв на слизистой глотки, миндалин мягкого неба, затем присо-
единяются тошнота, рвота, диарея, боли в груди и животе. На 2-й неделе диарея проходит, но
боли в животе и рвота могут сохраняться. Нередко бывает головокружение, снижения зрения и слуха. Появляется пятнистопапулезная сыпь.
При тяжелой форме нарастают симптомы токсикоза, кожа лица и груди становится красной,
лицо и шея отечны. Т тела -40гр., сознание спутанное, олигурия. Могут появляться подкожные
кровоизлияния на руках, ногах, животе. Нередко в плевру. Лихорадочный период 7-12дней.
Смерть чаще наступает на 2-й неделе болезни от острой сердечнососудистой недостаточности.
Встречаются легкие и субклинические формы заболевания.
Болезнь Марбурга
Начало острое: лихорадка, общее недомогание, головная боль.
На 3-4 день болезни появляются тошнота, боли в животе, сильная рвота, понос (диарея
может продолжаться несколько дней). К 5-му дню у большинства больных сначала на ту-
ловище, затем на руках, шее, лице появляется сыпь, конъюнктивит, развивается геморра-
гический диатез, который выражается в появлении петехий на коже, энантемы на мягком
небе, гематурия, кровотечения из десен, в местах шприцевых уколов и др. Острый лихора-
дочный период длится около 2-х недель.
Лихорадка Эбола
Начало острое: Т тела до 39гр., общая слабость, сильные головные боли, затем боли в облас-
ти шейных мышц, в суставах мышц ног, развивается конъюнктивит. Нередко сухой кашель,
резкие боли в груди, сильная сухость в горле и глотке, которые мешают есть и пить и часто приводят к появлению трещин и язв на языке и губах. На 2-3 день болезни появляются боли
в животе, рвота, понос, через несколько дней стул становится дегтеобразным или содержит
яркую кровь. Диарея часто вызывает дегидратацию различной степени. Обычно на 5-й день
больные имеют характерный внешний вид: запавшие глаза, истощение, слабый тургор кожи,
полость рта сухая, покрыта мелкими язвами, похожими на афтозные. На 5-6 день болезни
сначала на груди, затем на спине и конечностях появляется пятнистопапулезная сыпь, кото-
рая через 2-е суток исчезает. На 4-5 день развивается геморрагический диатез (кровотечения
из носа, десен, ушей, мест шприцевых уколов, кровавая рвота, мелена) и тяжелая ангина.
Часто отмечаются симптомы, свидетельствующие о вовлечении в процесс ЦНС – тремор,
судороги, парестезия, менингиальные симптомы, заторможенность или наоборот возбуждение.
В тяжелых случаях развивается отек мозга, энцефалит.
Оспа обезьян
Высокая Т тела, головная боль, боли в крестце, мышечные боли, гиперемия и отечность слизис-
той зева, миндалин, носа, часто наблюдаются высыпания на слизистой ротовой полости, горта-
ни, носа. Через 3-4 дня Т тела снижается на 1-2гр., иногда до субфебрильной, общетоксические
явления проходят, самочувствие улучшается. После снижения Т тела на 3-4 день появляется сыпь сначала на голове, затем на туловище, руках, ногах. Продолжительность высыпания 2-3 дня. Высыпания на отдельных частях тела происходят одновременно, преимущественная локализация сыпи на руках и ногах, одновременно на ладонях и подошвах.
Характер сыпи – папулезно- везикулезная. Развитие сыпи – от пятна до пустулы медленно, в
течение 7-8 дней. Сыпь мономорфозная (на одной стадии развития –папулы, везикулы,пустулы,
корки). Везикулы при проколе не спадаются (многокамерные). Основание элементов сыпи
плотное (наличие инфильтратов), воспалительный ободок вокруг элементов сыпи узкий, четко
очерченный. Пустулы образуются на 8-9 день болезни (6-7 день появления сыпи).Т тела снова
повышается до 39-40гр., состояние больных резко ухудшается, появляются головные боли, бред.
Кожа становится напряженной, отечной. Корки образуются на 18-20 день болезни. Обычно име-
ются рубцы после отпадания корок. Имеется лимфаденит.
Защитная одежда, порядок ее использования
Из Методических рекомендаций по организации и проведению первичных мероприятий при выявлении больного (трупа) или подозрении на заражение особо опасной инфекцией (чума, холера, контагиозные вирусные геморрагические лихорадки, оспа обезьян), 2003 г.
Противочумный костюм обеспечивает защиту медицинского персонала от заражения, используется во время обслуживания больного в инфекционных стационарах, при эвакуации больного, проведения текущей и заключительной дезинфекции (дезинсекции, дератизации), во время забора материала от больного, при вскрытии и погребении трупа, подворных обходах, во всех случаях подозрения на ООИ. В зависимости от характера выполняемой работы и вида ООИ пользуются такими типами костюмов:
а) первый тип – полный защитный костюм, который состоит из комбинезона или пижамы, капюшона (большой косынки), противочумного халата, ватно-марлевой маски (противопылевого респиратора), очков-консервов или целлофановой пленки одноразового использования (разм.17 х 39 см), резиновых перчаток, носков (чулок), резиновых или кирзовых сапог и полотенца. Для вскрытия трупа необходима дополнительно вторая пара перчаток, клеенчатый фартук, нарукавники;
б) второй тип – защитный костюм, который состоит из комбинезона или пижамы, противочумного халата, капюшона (большой косынки), ватно-марлевой маски, резиновых перчаток, носков (чулков), резиновых или кирзовых сапог, полотенца;
в) третий тип – состоит из пижамы, противочумного халата, большой косынки, резиновых перчаток, носков, глубоких калош, полотенца;
г) четвертый тип – пижама, хирургический халат, шапочка или малая косынка, носки, тапочки (или туфли).
Комплекты защитной одежды должны быть индивидуальными, подобранными по размерам.
Перед одеванием СИЗ провести экстренную профилактику:
А) при чуме – слизистую носа, глаз обрабатывать раствором стрептомицина ( 100 мл дисцилированной воды на 250 тыс.), рот прополоскать 70 гр. спиртом, руки – спиртом или 1% хлорамина. Ввести в/м 500 тыс. ед. стрептомицина - 2 раза в день, в течение 5 дней;
Б) при оспе обезьян, ГВЛ – как при чуме. Противооспенный гаммаглобулин.
В) При холере – одно из средств экстренной профилактики ( антибиотик тетрациклинового ряда -доксициклин);
Дата добавления: 2018-04-04 ; просмотров: 974 ;
Читайте также:


