Приказ по дифтерии коклюша столбняка
Русское название
Латинское название вещества Вакцина для профилактики дифтерии, столбняка и коклюша
Фармакологическая группа вещества Вакцина для профилактики дифтерии, столбняка и коклюша
Типовая клинико-фармакологическая статья 1
Характеристика. Взвесь убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на алюминия гидроксиде.
Фармдействие. Введение препарата в соответствии с утвержденной схемой формирует специфический иммунитет против коклюша, дифтерии и столбняка.
Показания. Профилактика коклюша, дифтерии и столбняка у детей.
Противопоказания. Прогрессирующие заболевания нервной системы, афебрильные судороги в анамнезе, выраженная реакция на предшествующее введение вакцины (гипертермия выше 40 °C, отек и гиперемия кожи более 8 см в диаметре в месте введения).
Дозирование. В/м в верхний наружный квадрант ягодичной области или в передне-наружную область бедра в дозе 0,5 мл (разовая доза). Перед применением ампулу необходимо тщательно встряхнуть до получения гомогенной взвеси. Вакцинацию проводят у детей с 3 мес до 3 лет 11 мес 29 дней. Курс вакцинации состоит из 3 прививок с интервалом 1,5 мес (3 мес, 4,5 мес и 6 мес). Сокращение интервалов не допускается. При необходимости увеличения интервала очередное введение следует проводить в возможно ближайший срок, определяемый состоянием здоровья ребенка. Ревакцинацию проводят однократно в возрасте 18 мес (при нарушении сроков вакцинации — через 12–13 мес после последней вакцинации).
Побочное действие. В первые 2 дня: кратковременные общие (повышение температуры тела, недомогание) и местные (болезненность, гиперемия, отечность) реакции.
Редко — судороги (обычно связаны с повышением температуры), эпизоды пронзительного крика, аллергические реакции (крапивница, полиморфная сыпь, отек Квинке).
Взаимодействие. Можно вводить одновременно с полиомиелитной вакциной и др. вакцинами национального календаря прививок.
Особые указания. Если ребенок до достижения 3 лет 11 мес 29 дней не получил ревакцинацию вакциной, то ее проводят АДС-анатоксином (для возрастов 4 года – 5 лет 11 мес 29 дней) или АДС-М-анатоксином (6 лет и старше).
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин после вакцинации. Помещения, где проводится вакцинация, должны быть обеспечены средствами противошоковой терапии.
Вакцинацию детям, переболевшим коклюшем, а также с противопоказаниями к применению вакцины проводят АДС-анатоксином.
Если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным. Если ребенок привит однократно, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно, не ранее, чем через 3 мес. В обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9–12 мес после последней вакцинации. Если осложнения развились после третьего введения вакцины, первую ревакцинацию проводят АДС-М-анатоксином через 12–18 мес. Последующие ревакцинации проводят в 7 и 14 лет и каждые последующие 10 лет АДС-М-анатоксином.
При повышении температуры тела выше 38,5 °C более, чем у 1% привитых или возникновении выраженных местных реакций (отек мягких тканей диаметром более 5 см, инфильтраты диаметром более 2 см) более чем у 4% привитых, а также развитии тяжелых поствакцинальных осложнений, вакцинацию препаратом данной серии прекращают. Вопрос о его дальнейшем использовании решает ГИСК им. Л.А. Тарасевича.
Детей, перенесших острые заболевания, прививают не ранее, чем через 4 нед после реконвалесценции; при легких формах респираторных заболеваний ( в т.ч. ринит, незначительно выраженная гиперемия зева) вакцинация допускается через 2 нед после выздоровления. Больных хроническими заболеваниями прививают по достижении стойкой ремиссии (не менее 4 нед).
Стабильные проявления аллергического заболевания ( в т.ч. локализованные кожные высыпания, скрытый бронхоспазм) не являются противопоказанием к вакцинации, которая может быть проведена на фоне соответствующей терапии.
Детей, родившихся с весом менее 2 кг, прививают при нормальном физическом и психомоторном развитии; отставание в весе не является основанием к отсрочке вакцинации.
С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос родителей и осмотр ребенка с обязательной термометрией. Дети, освобожденные от вакцинации, должны быть взяты под наблюдение и учет и своевременно привиты.
Не допускается введение вакцины в ампулах с нарушением целостности, отсутствием маркировки, при изменении физических свойств (изменение цвета, наличие неразбивающихся хлопьев), неправильном хранении.
Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики. Вскрытая ампула хранению не подлежит.
Введение вакцины регистрируют в установленных учетных формах с указанием номера серии, срока годности, предприятия-изготовителя, даты введения, характера реакции на введение вакцины.
[1] Государственный реестр лекарственных средств. Официальное издание: в 2 т.- М.: Медицинский совет, 2009. - Т.2, ч.1 - 568 с.; ч.2 - 560 с.
Приказ от 28.12.2011 №947 "О совершенствовании эпиднадзора и профилактики дифтерии, столбняка, коклюша"
В соответствии с решением коллегии Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 16.12.2011 и в целях совершенствования эпидемиологического надзора и профилактики дифтерии, столбняка, коклюша п р и к а з ы в а ю:
1.1.Организовать тщательное расследование каждого случая заболевания коклюшем с установлением предполагаемого источника заражения, особенно среди детей первого года жизни.
1.2. Обеспечить взятие, транспортировку биологического материала и проведение диагностических исследований на дифтерию и коклюш строго в соответствии с действующими нормативными и методическими документами, предусмотрев наличие в лабораториях, осуществляющих диагностические исследования на коклюш и дифтерию необходимый набор питательных сред, контрольных штаммов и расходных материалов.
1.4. С целью оценки эффективности иммунизации проводить серологический мониторинг за напряженностью коллективного иммунитета против дифтерии, столбняка и коклюша в индикаторных группах населения в соответствии с нормативными и методическими документами.
1.5. Проводить широкое информирование населения о мерах профилактики дифтерии, столбняка и коклюша и негативных последствиях отказов от проведения профилактических прививок.
2. Руководителям управлений Роспотребнадзора по субъектам Российской Федерациирекомендовать руководителям органов управления здравоохранением субъектов Российской Федерации:
2.1.Пересмотреть планы профилактических прививок против дифтерии и столбняка, предусмотрев обязательное планирование иммунизации неработающего населения трудоспособного возраста и пенсионеров, мигрантов, социально дезадаптированных лиц. Обеспечить достоверность представляемых отчетных сведений об иммунизации. Провести анализ обоснованности причин непривитости детей и взрослых против дифтерии.
2.2. Обеспечить соблюдение интервалов между прививками АКДС-вакциной не более 3,5-4 мес. при вакцинации детей в декретированные сроки.
2.3. Проводить регулярное повышение квалификации медицинских работников лечебных организаций по вопросам клиники, диагностики, профилактики дифтерии, коклюша и столбняка согласно разработанным и утвержденным планам с привлечением компетентных в этой области инфекционистов и других специалистов научно-исследовательских институтов и кафедр медицинских ВУЗов, в том числе с использованием современных технических средств (аудио-, видео- лекций, телеконференций).
2.4. Рассмотреть вопрос об организации лабораторных исследований коклюша методом ПЦР.
3.2. Обеспечить систематическое взаимодействие с Референс-центром по мониторингу за возбудителями дифтерии и коклюша по вопросам эпиднадзора, профилактики и диагностики указанных инфекций с целью проведения идентификации и молекулярно-генетического типирования возбудителей.
5. Руководителям управлений Роспотребнадзора по Воронежской, Мурманской, Омской, Свердловской областям, республикам Тыва, Коми, Ингушетия, г. Санкт-Петербургу, Ханты-Мансийскому и Ненецкому автономным округам провести анализ причин низких уровней защищенности от дифтерии отдельных групп детей и взрослых.
6. Руководителю управления Роспотребнадзора по Калужской области (А.А.Кручинин) совместно с органами управления здравоохранением Калужской области:
6.1. Провести анализ допущенных нарушений в схемах иммунизации детей первого года жизни против дифтерии и коклюша в связи с задержками поставок вакцины АКДС в 2011 году на территорию Калужской области.
6.2. Во взаимодействии с территориальным органом Федеральной миграционной службы определить численность мигрантов, прибывающих на территорию Калужской области, для организации иммунизации лиц, не имеющих прививок против дифтерии и столбняка.
7. Директору ФБУН МНИИЭМ им. Г.Н. Габричевского Роспотребнадзора (В.А. Алёшкин):
7.2. В срок до 01.03.2012 подготовить и представить в Роспотребнадзор предложения к плану мероприятий по поддержанию и пополнению коллекций возбудителей дифтерии и коклюша на базе ФБУН МНИИЭМ им. Г.Н. Габричевского Роспотребнадзора.
7.3. В срок до 01.03.2012 представить план пересмотра действующих нормативных и методических документов по вопросам эпиднадзора, лабораторной диагностики и профилактики дифтерии и коклюша на 2012-2013гг.
7.5. Продолжить совместно с НИИ вакцин и сывороток им. И.И. Мечникова РАМН изучение иммунологических свойств набора кандидатных штаммов для решения вопроса о включении их в состав вакцины АКДС и бесклеточной коклюшной вакцины.
7.6. Представить в срок до 01.05.2012 в Роспотребнадзор на утверждение проект пересмотренных методических указаний МУ 4.2.698-98.
8.1. В срок до 01.03.2012 представить в Роспотребнадзор предложения по доработке и внедрению в практику ускоренных молекулярно-генетических методов диагностики дифтерии и коклюша, а также по внедрению метода ИФА для углубленной оценки состояния антитоксического иммунитета.
8.2. В срок до 01.04.2012 представить в Роспотребнадзор предложения об организации системной работы с заинтересованными учреждениями стран СНГ, ШОС, Таможенного союза по вопросам эпиднадзора, диагностики и профилактики дифтерии, коклюша, столбняка.
8.3. Подготовить аудио- и видеоматериалы по вопросам клиники, диагностики и профилактики дифтерии и коклюша для использования при проведении повышения квалификации медицинских работников.
10. Директору ГНЦ прикладной микробиологии и биотехнологии Роспотребнадзора (И.А.Дятлов) совместно с заинтересованными научно-исследовательскими организациями Роспотребнадзора в срок до 15.03.2012 представить проекты нормативных документов, определяющих порядок работы с коллекциями возбудителей инфекционных болезней, порядок передачи штаммов в государственные коллекции, порядок взаимодействия государственных научных центров, осуществляющих функции государственных коллекций и НИО Роспотребнадзора, в которых имеются коллекции патогенных микроорганизмов.
11.Управлению эпидемиологического надзора (Е.Б. Ежлова):
11.2. Организовать рассмотрение и подготовку к утверждению представляемых проектов нормативных и методических документов по вопросам эпиднадзора, профилактики и диагностики дифтерии, столбняка, коклюша в соответствии с утвержденным планом.
11.3. Проработать вопрос о возможностях производства ПСЧИ дляэкстренной иммунопрофилактики столбняка при травмах и подготовить предложения о внесении изменений в соответствующие методические документы.
11.4. Совместно с Управлением научного обеспечения санитарно-эпидемиологического благополучия населения и международной деятельности (В.Ю. Смоленский) в срок до 01.04.2012 проанализировать коллекционную деятельность научно-исследовательских организаций Роспотребнадзора.
11.5. Подготовить в срок до 01.05.2012 предложения по доработке положений о рефференс-центрах по мониторингу за возбудителями инфекционных и паразитарных болезней и национальных центров, осуществляющих функции государственных коллекций, в целях расширения и координации научных исследований.
12. Контроль за исполнением настоящего приказа возложить на заместителя руководителя Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека И. В. Брагину.
От чего защищает прививка АКДС ? Дифтерия столбняк коклюш. Надо ли от них защищаться или лучше переболеть ? Читайте ниже.
Дифтерия столбняк коклюш
Дифтерия — это опасное для жизни инфекционное заболевание, которое вызывает коринебактерия дифтерии.
Она передается от одного человека к другому воздушно-капельным путем. При дифтерии чаще всего поражаются небные миндалины. Поэтому, вначале болезнь очень похожа на обычную ангину. При дифтерии также как при ангине на миндалинах появляются белые налеты. Но, при дифтерии эти налеты представляют собой бело-серые пленки, которые с трудом отделяются от миндалин.
Возбудитель дифтерии выделяет токсин, который оказывает местное и общее токсическое действие на организм человека. Поражаются нервная система, сердце, почки. Как раз, в результате действия токсина у человека и развиваются опасные для жизни осложнения дифтерии: паралич дыхательной мускулатуры, дифтерийный миокардит и др.
Хотя в настоящее время дифтерия поддается лечению антибиотиками, а действие токсина удается нейтрализовать своевременным введением противодифтерийной сыворотки — летальность среди заболевших достигает 10%
Впервые об этом заболевании стало известно в 1826 г. Противодифтерийную сыворотку получили в 1892-1894 г. Вакцина от дифтерии была получена в России в 1902 г. Но только, в 1932 г. впервые началась вакцинация от дифтерии в России. А в 50- годы начали делать прививки от дифтерии противодифтерийным анатоксином по всему миру. В 1974 г. была впервые создана вакцина для профилактики сразу нескольких инфекций — АКДС.
До 1980 г. население бывшего СССР активно и успешно прививалось. И случаи дифтерии были единичными. Но к 1990 г начало набирать темп антипрививочное движение и массовый отказ от вакцинации. В результате которого, а также в результате снижения общего уровня жизни населения возникла вспышка дифтерии . С 1990 г по 1999 г на этой территории заболело дифтерией 158 тыс., умерло 4 тыс. человек. (По данным ВОЗ). Пик заболеваемости отмечался в 1995 г. Затем началось постепенное снижение заболеваемости.
С 1990 г по 1996 г я обучалась в Саратовском Медицинском Институте. Во время обучения, нам регулярно сообщалось о новых случаях заболевания дифтерией в г.Саратове. Среди заболевших, преобладали взрослые. Что не типично для дифтерии, которую принято считать детской инфекцией. Несмотря на введение противодифтерийной сыворотки, были смертельные случаи. А также, нам демонстрировали больных дифтерией в стадии осложнений, находящихся в отделении реанимации.
Все наши мамы-студентки, которые до того не особо торопились делать прививки своим детям — после подобных демонстраций озаботились этим вопросом, и сделали детям все прививки. Причем, не только от дифтерии.
Примерно тоже самое происходило со всеми родителями в г. Саратове. Благодаря тому, что проводилась активная разъяснительная работа с населением. К этому привлекали и студентов. В это же время, начали более активно прививать взрослое население. В результате всего этого заболеваемость снизилась: в 2000 г в России дифтерией заболело 113 чел. Далее заболеваемость дифтерией снизилась до единичных случаев в нашей стране.
За последние несколько лет, случаев дифтерии в России не регистрировались. В 2018 году в Луганской республике зарегистрировано 2 случая дифтерии, а на Украине — 9 случаев дифтериии. Дифтерия на сегодняшний день регистрируется в Венесуэле, Йемене, Бангладеш, Индонезии.
![]()
Столбняк
Столбняк — тяжелейшее инфекционное заболевание. Которое характеризуется поражением нервной системы с возникновением тонических судорог.
Смерть возникает от удушья, в результате судорожного сокращения дыхательной мускулатуры (диафрагмы , голосовой щели) или паралича сердечной мышцы.
Смертность от столбняка среди заболевших достигает 25%. Даже при применении современных методов лечения. Очень высокая смертность среди заболевших столбняком новорожденных (95%). В районах, где недоступны своевременная медицинская помощь и вакцинация, смертность среди заболевших — до 80%
Возбудитель столбняка — анаэроб, т.е. живет исключительно в бескислородной среде. Заражение происходит при повреждении кожных покровов, загрязнении раны почвой или пылью, в которых длительно сохраняются споры возбудителя столбняка. Попадая в условия с повышенной влажностью и без доступа кислорода, возбудитель столбняка переходит в вегетативную (активную форму). Он размножается, выделяет токсин — т.е. развивается заболевание.
Наиболее опасны глубокие колотые и резанные раны. Причиной столбняка могут быть и микротравмы. Особенно, нижних конечностей (случайные уколы и порезы, занозы и др.) В жарких странах с влажным климатом столбняк встречается чаще (круглогодично). А в нашей полосе — реже и носит сезонный характер.
Столбняк встречается с частотой 10—50 случаев на 100000 населения слаборазвитых странах. И 0,1—0,6 случаев на 100000 тыс в странах с обязательными прививками от столбняка. Ежегодно от столбняка погибает около 250 тыс человек по всему миру. Из них большую часть составляют новорожденные.
Столбняк в настоящее время в России не регистрируется. Но на Украине в 2018 году столбняком заболело 20 человек.
![]()
Коклюш
Коклюш — острая бактериальная инфекция. Передается воздушно-капельным путем. Вначале напоминает обычное ОРВИ. Но, на 2-3 неделе, вместо выздоровления, переходит в сильный приступообразный кашель со скудной, вязкой, трудно отделяемой мокротой.
Возбудитель коклюша выделяет экзотоксин. Который раздражает нервные рецепторы в слизистой оболочке дыхательных путей, вызывая кашель. Частота приступов кашля — до 40-50 в сутки Болезнь может продолжаться от 4 недель до 6 месяцев, стихая постепенно. Наиболее опасно заболевание для маленьких детей. У них возможна остановка дыхания на высоте приступа. А также, развитие различных осложнений (пневмонии, судороги, энцефалопатия и др.)
Сейчас заболеваемость коклюшем в России очень быстро растет. В 2017 году она составила 20,4 на 100 тыс. Но, самый большой показатель заболеваемости коклюшем в нашей стране зарегистрирован в 2018 году — 37,7 случаев на 100 тыс. населения. До этого подъем заболеваемости отмечался 1994 году — 28,6 на 100 тыс. населения. Это я ощущаю на себе. Дети больные коклюшем за последний год встречались мне гораздо чаще, чем раньше.
Чаще всего и тяжелее всего болеют коклюшем непривитые младенцы до года. Это приходится наблюдать мне лично на участке. Некоторых детей просто еще не удается начать прививать по возрасту или по состоянию здоровья, а они уже заболевают коклюшем. Это лишний раз подтверждает, что иммунитет, полученный от мамы, не может защитить ребенка от инфекции.
Прививки от коклюша, дифтерии и столбняка - за и против. Возможные осложнения в случае заболевания и экстренная профилактика.
Коклюш, дифтерия и столбняк — тяжелейшие инфекции с большим количеством смертельных исходов. Очень важно знать их "в лицо", чтобы, столкнувшись, не запаниковать, не пытаться лечить самим, а срочно госпитализировать ребенка. Ну и, естественно, нет ничего лучше профилактики. Современные импортные вакцины (особенно "Инфанрикс") практически не дают побочных реакций, зато ваш малыш будет надежно защищен. Инфекционисты считают эту прививку самой важной и необходимой. Если вы противник прививок, подумайте еще раз — может быть, вы все-таки решите сделать эту прививку и тем самым спасете малыша, ведь от этих инфекций никто не застрахован. А ответственность за жизнь и здоровье крохи лежит прежде всего на вас.

Коклюш
Коклюш — инфекционное заболевание, вызываемое бактерией бордетелла (коклюшная палочка, палочка Борде-Жангу). Наиболее характерным признаком коклюша является затяжной приступообразный спазматический кашель.
Источником инфекции является больной человек. Период заразности длится начиная с 1 недели до появления кашля и продолжается 3 недели после появления кашля. Поскольку до появления характерного кашля отличить коклюш от других инфекций тяжело, в течение этой самой одной недели инфицированные дети как раз и успевают заразить свое окружение (воздушно-капельным путем при непосредственном общении). Инкубационный период (в этот период в организме уже развивается инфекционный процесс, но нет никаких признаков) составляет от 3 до 14 дней.
После заболевания развивается практически пожизненный иммунитет. Особенно опасен коклюш для новорожденных. До 1 года ребенок не имеет собственных антител, а материнские не поступают (даже если у матери есть иммунитет против коклюша). В этом возрасте коклюш протекает тяжело, высока частота смертельных исходов — в случае отсутствия прививки смертность среди детей 1 года жизни составляет 50-60%, детей других возрастов — 8%.
Выделяемый коклюшной палочкой токсин раздражает нервные окончания (рецепторы) в слизистых оболочках дыхательных путей, в результате чего от них в кашлевой нервный центр (находится в головном мозге) постоянно поступает информация об этом (в виде нервных импульсов). Импульсы возбуждают кашлевой центр, что и обусловливает появление характерных приступов кашля. А так как у нас в головном мозге все клеточки расположены очень близко, в процесс "возбуждения" могут вовлекаться соседние нервные центры. Поэтому может возникать рвота (характерна для окончания кашлевого приступа), сосудистые расстройства (падение артериального давления, сосудистый спазм — проявляется бледностью кожи), нервные расстройства (судороги).
Помимо кашлевых спазмов, коклюш проявляется умеренным повышением температуры тела, недомоганием и воспалением верхних дыхательных путей (фарингит, ларингит). Кашель сухой, имеет характер приступов, не снимается приемом лекарств. Приступы наступают от любых внешних раздражений — света, движений и др. Характерно, что приступ начинается с "предвестников" — царапанья за грудиной, першения в горле. Затем один за другим следуют кашлевые толчки, не дающие больному вдохнуть. А после вдоха кашель начинается снова. Таких приступов может быть до 15 в сутки (в среднем по 4 минуты).
Лечение больных проводится в стационаре. Палата должна хорошо проветриваться и увлажняться. Для лечения используются антибиотики (в начале заболевания), противорвотные и противокашлевые препараты. Длительность лечения составляет 7-10 дней.
В случаях контакта с больным коклюшем проводится экстренная профилактика. Она заключается в введении нормального человеческого иммуноглобулина и применении антибиотиков, относящихся к классу макролидов (эритромицин, азитромицин, рокситромицин, спирамицин, джозамицин, мидекамицин). Вакцинация среди непривитых по экстренным показаниям не проводится, поскольку для выработки иммунитета требуется как минимум 3-кратная вакцинация. Однако у детей, которые получили третью прививку АКДС 6 и более месяцев назад и не получили при этом ревакцинацию, ее можно провести досрочно.
Единственным надежным средством специфической профилактики коклюша является вакцина.
Осложнения: примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у каждого 50-го возникают судороги (у 3% грудных детей). В 1 на 250 случаев (у 1% грудных детей) поражается головной мозг (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Дифтерия
Дифтерия (от греч. diphthera — пленка, перепонка) известна со времен Гиппократа и Галена под названием "смертельная язва глотки", "удушающая болезнь". В XX веке дифтерия послужила причиной эпидемии (1943 г.), поразившей 1 млн человек и ставшей причиной примерно 50 тыс. смертей.
Из-за низкого охвата прививками в 90-х годах XX века снова возникла эпидемия. Дифтерией заболело около 120 тыс. человек, погибло около 6 тыс. человек. Начиная с 2002 года, в России вновь увеличивается рост заболеваемости, причем каждый четвертый случай имеет тяжелейшее течение.
Дифтерия — инфекционное заболевание, вызываемое коринебактерией (дифтерийная палочка). Инфекция проявляется интоксикацией и образованием характерных пленок на слизистых оболочках верхних дыхательных путей (реже — на конъюнктивах, в ранах, половых органах и др.), поражением нервной и сердечно-сосудистой систем.
Возбудитель дифтерии выделяет сильнейший токсин, обладающий нейропаралитическим (разрушает оболочку нервов), гемолизирующим (повреждение эритроцитов и попадание гемоглобина в кровь) и останавливающим клеточное дыхание свойствами.
Инфекция передается воздушно-капельным путем от больных или внешне здоровых детей-носителей. Причем носительство может длиться до 1 месяца. А в детском коллективе во время вспышки заболевания носителями являются 10% малышей! Возможно заражение дифтерией через предметы и продукты питания.
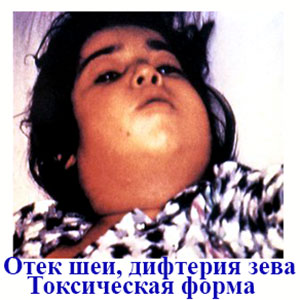
Инкубационный период длится 2-10 дней. Болезнь начинается с недомогания, повышения температуры до 38-39ºС, появления пленок беловатого цвета на миндалинах и зеве (боль в горле). В случае токсической формы характерен токсический отек лица и шеи, отек слизистой оболочки верхних дыхательных путей, приводящий к невозможности дыхания. Смерть наступает от удушья и остановки сердца.
Помимо классической дифтерии зева (92% случаев), имеют место и другие формы инфекции — дифтерия ран, слизистой глаз, кожи (язвы), носа.
Лечение проводится в стационаре сывороткой, содержащей антитоксические антитела и антибиотиками. Несмотря на адекватное лечение, 5-10% случаев заканчиваются смертью больного, риск летального исхода инфекции выше у детей младше 5 лет.
Профилактика осуществляется с помощью вакцинации, эффективность составляет 95-100%.
Осложнения: миокардит (воспаление сердечной мышцы), полиневрит (множественное воспаление нервов), параличи, нарушение зрения (двоение), поражение почек.
Столбняк
Столбняк (tetanus) — инфекционное заболевание, вызываемое бактерией клостридиум, поражающее как людей, так и животных. Впервые описан Гиппократом, у которого от столбняка умер сын.
Источником инфекции являются травоядные животные, у которых столбнячная палочка является частью микрофлоры кишечника. С калом животных микроб попадает в почву и сохраняется там длительное время в виде спор. Человек заражается через загрязненные (обычно почвой) раны кожи и слизистых оболочек. Инкубационный период в среднем 5-14 дней.
Симптомы столбняка связаны с воздействием на нервную систему токсина (яда), вырабатываемого бактерией. Сначала возникают местные, а впоследствии и генерализованные (распространенные по всему телу) спазмы (тонические судороги) мышц.
Характерные симптомы столбняка: "сардоническая улыбка" — спазм мышц лица (рот растянут, углы рта опущены), а также характерная поза (опистотонус), когда из-за спазма мышц спина человека дугообразно выгибается. Тонус мышц настолько силен, что приводит к переломам костей и отрывам мышц от костей. Из-за резкого напряжения мышц живота и диафрагмы дыхание поверхностное и учащенное. Из-за сокращения мышц промежности затруднены мочеиспускание и дефекация. Появляются общие судороги продолжительностью от нескольких секунд до минуты, провоцируемые часто внешними раздражителями (прикосновение к кровати и т. п.). Лицо больного синеет и выражает страдание. Вследствие судорог может наступить асфиксия, паралич сердечной деятельности и дыхания.
Прогноз начавшегося заболевания неблагоприятный. Несмотря на экстренную реанимацию, смертность достигает 25-80%. Смерть, как правило, наступает в результате спазма дыхательной мускулатуры и паралича сердечной мышцы.
При положительном исходе клинические проявления заболевания продолжаются 3-4 недели и более, но обычно на 10-12 день самочувствие значительно улучшается. У перенесших столбняк долгое время может наблюдаться общая слабость, скованность мышц.
Широкая вакцинация позволила значительно уменьшить заболеваемость, но столбняк не исчез окончательно. В России ежегодно регистрируется несколько десятков случаев, главным образом среди непривитых или не полностью привитых. В развивающихся странах столбняк особенно широко распространен среди новорожденных, у которых отсутствуют материнские антитела вследствие того, что мать не была привита или по причине искусственного вскармливания. По оценкам ВОЗ ежегодно в мире регистрируется 400 000 летальных исходов среди новорожденных.
Лечение столбняка включает хирургическую обработку раны, обеспечение полного покоя больному, нейтрализацию циркулирующего в крови токсина, уменьшение или снятие судорожного синдрома (применяют нейролептики — аминазин, пролазил, дроперидол; транквилизаторы или миорелаксанты — тубарин, диплацин), с профилактической целью назначаются антибиотики (бензилпенициллин, окситетрациклин). Непривитым проводят профилактику путем введения в разные участки тела столбнячного анатоксина и противостолбнячной сыворотки. Привитым лицам вводится только столбнячный анатоксин. В последнее время используют специфический гамма-глобулин, полученный от доноров. Все перечисленные препараты служат средствами воздействия на циркулирующий в крови токсин.
Единственным средством профилактики является прививка, эффективность которой составляет 95-100%.
Осложнения: пневмония, разрыв мышц, компрессионный перелом позвоночника.
Прививочная доза. Составляет 0,5 мл вакцины или анатоксина.
Способ и место введения. Вакцина вводится внутримышечно в переднелатеральную область бедра (в среднюю треть), анатоксины - до 6-летнего возраста внутримышечно, затем - подкожно под нижний угол лопатки или в наружную поверхность плеча на границе верхней и средней третей.
Информация родителям. Следует предупредить родителей (ребенка) о необходимости предохранения места введения вакцины от механического раздражения, сообщить участковому врачу (медсестре) о возникновении необычных общих и местных реакций на прививку.
Клиническая картина прививочной реакции после введения прививочного препарата. Местные реакции могут развиться в течение первых суток после вакцинации. Они проявляются гиперемией кожных покровов диаметром до 8 см, отечностью мягких тканей или небольшим, не более 2 см, инфильтратом в месте введения вакцины. Общая реакция - кратковременное повышение температуры, слабость, головная боль.
Контроль прививочной реакции. Рекомендуется осуществлять в первые 3 дня после проведенной вакцинации.
Необычные реакции и осложнения АКДС-вакцинации. Обычно появляются на первые-вторые, реже - третьи сутки. К ним относятся: 1) чрезмерно сильные местные реакции и осложнения. Местные реакции протекают с гиперемией диаметром более 8 см, отеком и инфильтратом мягких тканей диаметром более 2 см. Нередко в процесс вовлекаются вся ягодица, бедро и поясничная область. Возможно развитие абсцесса или флегмоны; 2) чрезмерно сильные общие реакции с длительной (свыше 3 дней) лихорадкой и интоксикацией; 3) поражение ЦНС. Энцефалопатия может возникнуть на 3-7-й день после прививки. При этом повышается внутричерепное давление, отмечается длительное (более 6 ч) нарушение сознания, судороги. У ребенка появляются напряжение большого родничка, пронзительный крик, длительный плач, фебрильные судороги. Редко развивается энцефалит с грубыми остаточными явлениями; 4) аллергические реакции (осложнения). Наиболее опасными из них являются анафилактический шок, коллаптоидное состояние, астматический синдром, круп; 5) неврит плечевого нерва. Наиболее реактогенный компонент АКДС-вакцины - коклюшная вакцина.
Прививочная доза. Составляет 0,5 мл.
Форма выпуска. Флакон содержит 1 дозу лиофилизата вакцины. К вакцине прилагается 0,5 мл растворителя во флаконе или в шприц-дозе.
Способ и место введения. Вакцина вводится внутримышечно или подкожно: детям в возрасте до 2 лет - в среднюю треть переднелатеральной области бедра, в более старшем возрасте - в дельтовидную мышцу.
Информация родителям. Следует предупредить родителей о необходимости предохранения места введения вакцины от механического раздражения, сообщить участковому врачу (медсестре) о возникновении необычных общих и местных реакций на прививку.
Клиническая картина прививочной реакции после введения вакцины. Возможно развитие умеренных и преходящих реакций различной степени выраженности. Местные реакции - болезненность, эритема, припухлость и / или воспаление, уплотнение в месте инъекции. Могут наблюдаться повышение температуры тела, длительный плач, рвота, крапивница, зуд.
Контроль прививочной реакции. Осуществляется в первые 3 дня после вакцинации.
Необычные реакции и осложнения. Единичны случаи фебрильных и афебрильных судорог. Периферический отек нижних конечностей наблюдается при введении ХИБ- компонента в составе комбинированных вакцин. Нередко сочетается с болезненностью, необычным или пронзительным криком, цианозом, покраснением, петехиями или преходящей пурпурой, повышением температуры тела. В течение суток эти симптомы проходят без остаточных явлений.
Прививочная доза. Она составляет 0,5 мл. Непосредственно перед прививкой вакцину растворяют так, чтобы одна прививочная доза содержалась в 0,5 мл растворителя.
Информация родителям. Следует предупредить родителей о необходимости предохранения места введения вакцины от механического раздражения, сообщить участковому врачу (медсестре) о возникновении необычных общих и местных реакций на прививку.
Клиническая картина прививочной реакции после введения. После введения:
Контроль прививочной реакции. Осуществляется в первые 3 дня после вакцинации, а также повторно на 5-6-й и 10-11-й день после введения живых вакцин.
Необычные реакции и осложнения вакцинации. После иммунизации:
- а) комбинированной трехкомпонентной вакциной развиваются редко. На 7-30-й день после вакцинации может возникнуть тромбоцитопеническая пурпура, хронический артрит. Отмечаются случаи фебрильных судорог, паротита, орхита. Исключительно редко наблюдаются поствакцинальный менингит, односторонняя глухота. Возникновение менингита возможно в течение 30 дней после вакцинации. Заболевшие, как правило, выздоравливают без остаточных изменений;
- б) коревой вакциной у детей с измененной реактивностью развиваются: токсические реакции - лихорадка, явления интоксикации, катаральные симптомы, изредка сыпь; энцефалические реакции - на фоне высокой температуры; аллергические реакции. Исключительно редко могут развиться энцефалит, тромбоцитопения;
- в) паротитной вакциной редко возникают на 7-12-й день после прививки: токсические реакции (лихорадка, боли в животе, рвота); энцефалические реакции; на 5-15-й день иногда может возникнуть менингит; аллергические реакции выявляются с 1 -го по 16-й день после вакцинации у детей с неблагоприятным аллергическим анамнезом;
- г) краснушной вакциной развиваются редко.
Контрольные вопросы и задания
Читайте также:




