Прививка от столбняка в европе
Благодаря вакцинации число болеющих многими опасными заболеваниями значительно сократилось. Но не все страны приветствуют такой метод защиты. В некоторых, прививки можно сделать по собственному желанию, в то время как в других без их наличия ребёнка могут не взять в сад, школу или прочие социальные организации. Вакцинация в Европе в большинстве стран является обязательной.
История вакцинации в европейских странах
В 8 и 10 веках в Китае и Индии начали практиковать вариоляцию. Лечение лёгкой формы оспы при помощи данного метода основывалось на втирании экссудата из оспиных высыпаний больного, в надрез на коже здоровых людей. Это должно было предотвращать заражение оспой, но люди всё равно умирали из-за того, что вирус оставался неубитым.
Женщина переболела оспой и хотела защитить своих детей, позже она узнала о данном способе от турок и провела прививание сына.
Впервые использование вакцины было осуществлено английским врачом Эдвардом Дженнером. Он применил менее опасный для человека вирус коровьей оспы.
По истечении 30 лет наблюдений, врач пришёл к выводу, что она способна защитить доярок от заражения натуральной оспой. В 1796 году было проведено первое публичное оспопрививание.
В Европе для жителей была проведена система иммунизации населения. В результате чего большинство людей смогли спастись от этой болезни, а проведение своевременной вакцинации избавляло от серьёзных последствий в дальнейшем, снижая расходы на лечение.
Следующее поколение вакцинации пришлось на конец XIX века. Французский биолог Луи Пастер, используя новые методологии — повреждая микроорганизмы и ослабляя их тем самым, разработал и ввел в использование вакцины от куриной холеры, сибирской язвы и бешенства. С этого времени вакцинация приобрела статус национального престижа, что отразилось и на законодательном уровне, иммунопрофилактика становится обязательной процедурой.
Прививают детей ли в Европе

Большая часть Европейских стран придерживается решения о добровольном проведении прививания, но в некоторых процедура является необходимой.
В Италии вакцинация является обязательной для посещения учебных государственных учреждений.
Родителям детей необходимо своевременно предоставить все справки о прививках. В Италии не разрешено отказываться от проведения вакцинации, а в случае опоздания на прививку придётся заплатить штраф.
В Германии удалось избавиться от множества заболеваний, для которых ранее назначалась вакцинация.
Власти приняли решение о том, что все детские сады обязуются доложить в органы здравоохранения в случае, если родители не предоставили справку, свидетельствующую о вакцинации ребёнка. С 1998 года более не делается прививка БЦЖ, которая способна защитить организм от многих тяжёлых форм туберкулёза. Это было вызвано тем, что вероятность заболеваемости в Германии оценивается ниже 0,1% и в данном случае, Всемирная организация здравоохранения приняла решение об отказе иммунопрофилактики БЦЖ, а производство вакцины было остановлено.
Во Франции также был принят закон о необходимом проведении прививания. Согласно закону всем детям нужно провести 11 обязательных прививок согласно календарю вакцинации. Обязательными вакцинами считаются от: дифтерии, полиомиелита и столбняка, в то время как 6 других прививок от коклюша, кори, гепатита В, краснухи и паротита были рекомендованными. 1 января 2018 года подобный статус изменили на обязательный.
Ставят ли взрослым европейцам вакцины

Для взрослых также назначают прививание от заболеваний, которые должны быть выполнены с интервалом в несколько лет. Каждые 10 лет необходимо проходить вакцинацию от столбняка и дифтерии.
Если прививание не было произведено в детском возрасте, то нужно сделать 3 прививки.
Две первых дозировки вакцины вводятся с промежутком в 1 месяц и через 1 год выполняется последняя. Далее ревакцинация проводится каждые 10 лет.
Людям, чья профессиональная деятельность входит в группу риска, следует проводить регулярную ревакцинацию:
- Санитарно-эпидемиологические службы.
- Сельское хозяйства.
- Строительные организаций.
- Обслуживающие канализационные сооружения.
- Медицинские учреждения и лаборатории.
- Образовательные учреждения.
Ревакцинацию необходимо делать от краснухи, кори и паротита. Повторное проведение прививки необходимо в возрасте от 22 до 29 лет в зависимости от того, когда была проведённая последняя вакцинация. После чего ревакцинацию проводят каждые 10 лет.
Прививка от ветрянки может быть проведена независимо от возраста, однако, вакцинация не требуется если человек уже переболел этим заболеванием, так как после выздоровления к нему вырабатывается иммунитет. Проведённые исследования подтвердили теорию о том, что защита после прививки сохраняется более 30 лет, по этой причине ревакцинацию можно не проводить. В случае контакта здорового человека с переносчиком ветрянки, необходимо провести вакцинацию от данного заболевания не позднее, чем через 72 часа.
Иммунитет против гепатита В, при условии проведения вакцинации и ревакцинации в детском возрасте, сохраняется на 8 лет. Рекомендуется провести следующее прививание в возрасте от 20 до 55 лет.
Ревакцинация против гепатита

В каждые 7 лет является необходимым условием для людей, входящих в группу риска:
- Доноры и реципиенты.
- Лица с повышенным риском заражения половым путём.
- Пациенты, готовящиеся к оперативному вмешательству.
- Медицинский персонал.
Однократно проводится вакцинация против менингококковой и пневмококковой инфекции. Ревакцинация возможна для людей, входящих в группу риска:
- ВИЧ-инфицированным.
- Страдающих заболеваниями крови.
- Перенёсшим спленэктомию.
- С хроническими заболеваниями печени, органов дыхания, сахарным диабетом, почечной недостаточностью.
Повторная ревакцинация против туберкулёза может быть проведена исходя из рекомендаций лечащего врача, и показана лицам, контактирующим с больными:
- Медикам.
- Работающим в местах лишения свободы.
- Работникам социальных служб.
Какие прививки делают детям в Европе
В Европейском календаре имеется 15 необходимых для проведения прививок от таких заболеваний: коклюш, столбняк, дифтерия, полиомиелит, гепатит В, свинка, краснуха, ветрянка и другие.
В подавляющем большинстве стран прививки ребёнку подбирают родители. Во Франции и Италии необходимыми считаются 3 прививки, а в Бельгии она всего одна. Далее всё делается на усмотрение родителей. Если они сочтут необходимым не делать какую-то из прививок, то ребёнок всё равно будет допущен в детский сад, школу и любую другую социальную среду.
- Столбняк. Делается по той причине, что ребёнок вследствие своей активности и подвижности может легко пораниться и занести инфекцию.
- Гепатит В. Данное заболевание очень заразное и может быть подхвачено через общие с больным человеком вещи либо через слюну.
- Полиомиелит. Она оплачивается страховкой в странах Европы и легко переносится организмом.
- Ветрянка, краснуха и корь. Данные заболевания очень заразны, их можно легко подхватить, находясь в обществе. Чаще всего ими болеют дети.
В некоторых странах Европы родителям может быть предложено провести комплексную вакцинацию, включающую в себя защиту от 6 заболеваний: коклюша, гепатита В, дифтерии, столбняка, полиомиелита и менингита.
При условии согласия со стороны родителей первая прививка будет проведена в 5 месяцев, после неё необходимо повторять каждые 8 недель 2 раза. В 14 и 16 месяцев ребёнку вводят вакцину от эпидемического паротита, кори и краснухи. Повторить прививание необходимо в течение 180 дней, но не ранее 2 месяцев с даты предыдущей вакцинации. Перед проведением процедуры специалисту необходимо провести полное обследование ребёнка.
Календарь плановых прививок в европейских странах
Плановые прививки в Великобритании:
| Возраст | Обязательные | Для групп риска |
| Новорождённый, один, два и двенадцать месяцев | От гепатита В | |
| Новорождённый и до двенадцати месяцев | От туберкулёза | |
| Два месяца | От дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции типа b, пневмококка | |
| Три месяца | От менингококка С, дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции типа b | |
| Четыре месяца | От менингококка С, дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции типа b, КПВ | |
| Шесть месяцев и более | От гриппа | |
| Двенадцать месяцев | От менингококка С и гемофильной инфекции типа b | |
| Тринадцать месяцев | От кори, краснухи, паротита, КПВ | |
| Два-пять лет | КПВ | |
| Один год-двенадцать лет | От ветряной оспы | |
| Более двух лет | От пневмококка | |
| Три с половиной-пять лет | От полиомиелита, КПК | |
| 13-18 лет | От полиомиелита и КПК при необходимости |
Календарь профилактических прививок в Германии:
| Возраст | Вакцина |
| Новорождённый | От гепатита B |
| Два месяца | От столбняка, коклюша, полиомиелита, дифтерии, Hib, пневмококковой инфекции, гепатита B |
| Три месяца | От столбняка, коклюша, полиомиелита, дифтерии, Hib, пневмококковой инфекции, гепатита B |
| Четыре месяца | От столбняка, коклюша, полиомиелита, дифтерии, Hib, пневмококковой инфекции, гепатита B |
| 11-14 месяцев | От столбняка, коклюша, полиомиелита, дифтерии, Hib, пневмококковой инфекции, гепатита B, менингококка, кори, ветряной оспы, паротита, краснухи |
| 15-23 месяца | От кори, паротита, краснухи, ветряной оспы |
| Пять-шесть лет | От столбняка, коклюша, дифтерии |
| 9-11 лет или 12-17 | От дифтерии, коклюша, столбняка, гепатита B, полиомиелита, папилломавируса человека |
| Старше 18 лет | От столбняка, дифтерии, пневмококковой инфекции и гриппа |
Вакцинация является важной мерой предотвращения развития тяжёлых заболеваний. Во многих странах прививание прописано законом, но в некоторых его можно проводить по собственному решению. В Европе, в основном во всех общественных организациях (школах, высших учебных заведениях и т. д.) при поступлении требуют прививочный сертификат, который утверждает, что человек вакцинирован.
Поездки в тропические страны — Таиланд, Индию, Вьетнам, Индонезию и другие — стали уже довольно привычными для россиян, так что многие не заморачиваются прививками и покупкой лекарств. Другое дело — африканские и латиноамериканские страны, которые остаются большей экзотикой и у многих вызывают опасения. Однако и знакомые направления на самом деле остаются рискованными. Попробуем разобраться, как правильно готовиться к поездкам в экзотические страны с точки зрения медицины.
В этой статье мы будем говорить только о тех заболеваниях, шанс заразиться которыми у туристов достаточно высок и от которых существуют меры профилактики. Таких мер всего две:
пропить профилактические таблетки от малярии.
Для многих тропических болезней — например, для лихорадки Денге — способов профилактики не существует. То есть нет ни вакцин, ни таблеток, которые могли бы помочь их предотвратить. Все, что мы можем, — уменьшить вероятность заражения. Способы интуитивно понятны и просты:
соблюдать правила личной гигиены;
есть только в надежных ресторанах;
обязательно кипятить или покупать только бутилированную воду;
пользоваться средствами защиты от комаров и других кровососущих насекомых (клещей, москитов и клопов);
заниматься сексом только в презервативе.
Эти методы защиты универсальны и обязательны для посетителей всех экзотических стран. Даже если вы привились от холеры или принимаете таблетки от малярии, это не значит, что можно пить не кипяченую воду и не обращать внимание на насекомых. Профилактика уменьшает риск заразиться, но не гарантирует 100% защиты от болезней.
Когда начинать думать о прививках. ВОЗ и западные медицинские ресурсы рекомендуют задуматься о вакцинации заранее. Чтобы успел выработаться иммунитет, прививку нужно сделать как минимум за 4-6 недель до поездки. Кроме того, некоторые прививки — например, от бешенства — нужно повторить несколько раз. Позаботившись о прививках заранее, вы успеете получить все дозы вакцины.
ВОЗ выделяет три группы прививок, о которых стоит побеспокоиться путешественникам.
Общеупотребительные прививки. Согласно международным рекомендациям, всем взрослым и детям рекомендуется привиться от следующих болезней:
дифтерия, коклюш, столбняк;
гемофильная палочка типа b;
корь, эпидемический паротит и краснуха;
Вакцинации от двух последних болезней российский Национальный календарь прививок не предусматривает. От ротавируса в нашей стране прививают только по эпидемическим показаниям, а прививки от вируса папилломы человека нет ни в Национальном календаре, ни в календаре профилактических прививок, которые делают по эпидемическим показаниям. Привиться от этих заболеваний можно в частной клинике за деньги.
Если вы сомневаетесь, что у вас есть все необходимые прививки, за два месяца до поездки проконсультируйтесь с терапевтом. Врач поможет составить индивидуальный график вакцинации.
Прививки для путешественников, которые собираются в страны особого риска. В списке прививок даны только примерные рекомендации, которые подходят большинству путешественников.
холера, гепатит А и брюшной тиф — для экзотических путешествий, в которых придется питаться местной едой и пить местные напитки и воду;
японский энцефалит — для длительных (больше месяца) поездок в сельские районы Индии и Юго-Восточной Азии;
бешенство и клещевой энцефалит — для любителей долгих походов в экзотической дикой природе;
желтая лихорадка — для стран экваториальной Африки и Южной Америки.
Прививки от болезней из этого списка доступны россиянам только по эпидемическим показаниям. Это значит, что в большинстве случаев делать их придется в частной клинике за деньги.
Как пользоваться сайтом CDC:
2. Выберите из выпадающего списка интересующую вас страну.
3. Посмотрите, какие прививки рекомендуется сделать въезжающим туда людям.
К сожалению, аналогичного сайта для русскоговорящих путешественников нет. Если вы не знаете английского языка, придется воспользоваться браузерным переводчиком.
Прививки, обязательные для въезда в некоторые страны. Таких прививок всего две.
1. Желтая лихорадка. Это единственная прививка, на которой настаивают Международные медико-санитарные правила. Вакцинация от желтой лихорадки необходима туристам, въезжающим в страну, где есть риск заражения, и людям, которые едут из страны, где желтая лихорадка есть, в страну, уязвимую перед вирусом. Например, Таиланд настаивает, чтобы у людей, прибывающих из некоторых стран Африки, Центральной и Южной Америки, был прививочный сертификат.
В некоторые экзотические страны без прививки против желтой лихорадки просто не пускают. Пограничники могут потребовать сертификат о прививке на въезде в страну и, если его нет, отказать во въезде даже при наличии визы. Прививочный сертификат выдают через десять дней после прививки, действует он пожизненно.
2. Полиомиелит. Некоторые экзотические страны требуют справку о прививке от полиомиелита — либо на этапе получения визы, либо при въезде в страну. Требования постоянно меняются, поэтому стоит уточнить этот момент в консульстве еще до подачи визы.
Малярия — опасная болезнь, которой ежегодно заражается более 10 тыс. туристов. Болезнь передается при укусе комаров рода Anopheles. Переносчики почти не встречаются в центре крупных городов и в горах. Тем не менее в некоторых областях Африки и Индии заразиться можно не только в сельских, но и в городских районах.
Прививки от малярии не существует. Единственный способ уменьшить риск заражения — избегать укусов комаров, особенно вечером и на рассвете. Для этого нужно использовать репелленты, спать под противомоскитной сеткой и носить одежду с длинными рукавами.
Если предстоит поездка в регион, где велик шанс заразиться малярией, рекомендуется начать принимать профилактические противомалярийные средства за 1-2 дня (или за 1-2 недели, в зависимости от лекарства). При этом нужно учитывать два важных обстоятельства:
Лекарств для профилактики малярии существует много, но подходят они не для каждой страны — в некоторых регионах комары успели приобрести устойчивость к части профилактических средств. Поэтому для каждой страны нужно свое конкретное лекарство.
У лекарств для профилактики малярии есть побочные эффекты и противопоказания — например, некоторые нельзя принимать беременным женщинам.
Чтобы подобрать подходящий противомалярийный препарат, нужно обратиться к врачу-инфекционисту. Однако перед тем, как записываться на прием, стоит убедиться, что вам в принципе нужны профилактические таблетки.
Найдите интересующую вас страну. Напротив названия государства будет примечание о том, каким видом малярии и в какое время есть шанс заразиться, и какое лекарство там предпочтительно использовать.
Эксперты ВОЗ советуют брать индивидуальную аптечку во все поездки, где предполагается хоть какой-то риск для здоровья. В первую очередь аптечка нужна туристам-походникам, меньше — путешественникам, которые решили ограничиться осмотром городских достопримечательностей.
В базовую туристическую аптечку стоит положить:
лейкопластырь, бинты, стерильные повязки и беруши;
ножницы, безопасные булавки, пинцет и градусник;
антисептик для обработки кожи;
антисептик для обработки ран или щелочное мыло;
увлажняющие глазные капли и сосудосуживающие капли в нос;
репеллент и средство от укусов насекомых;
антигистаминные таблетки или мазь;
безрецептурное обезболивающее — например, парацетамол;
крем для защиты от солнца.
Людям, которые постоянно принимают лекарства, эксперты ВОЗ рекомендуют взять с собой не только сам препарат, но и рецепт. В случае вопросов на таможне это поможет доказать, что лекарства действительно ваши.
Лучший способ не заболеть в экзотической стране — соблюдать правила личной гигиены, есть безопасную еду, пить кипяченую или бутилированную воду и пользоваться средствами защиты от насекомых.
За шесть недель до поездки в экзотическую страну убедитесь, что у вас есть все необходимые прививки. Узнать, какие прививки нужны в конкретной стране, проще всего на американском сайте Центра по контролю и предотвращению заболеваний (Centers for Disease Control and Prevention, CDC).
Если планируете путешествовать на природе — соберите и возьмите с собой базовую аптечку. Если вам нужны особые лекарства — не забудьте про рецепт, чтобы не вызывать вопросов на таможне.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960–1961 годах.
Прививка от оспы
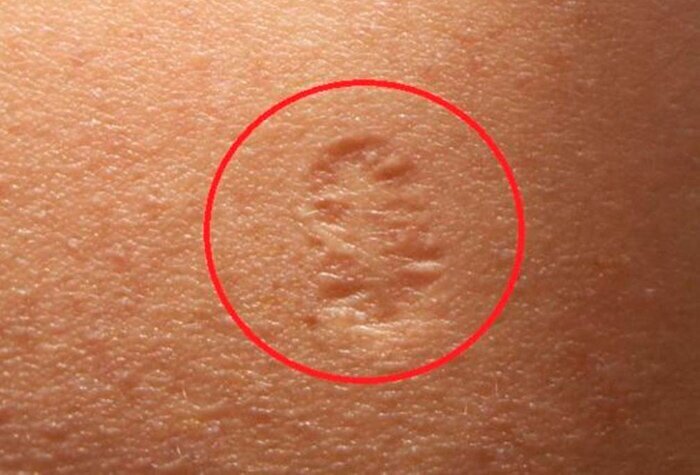
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк – это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
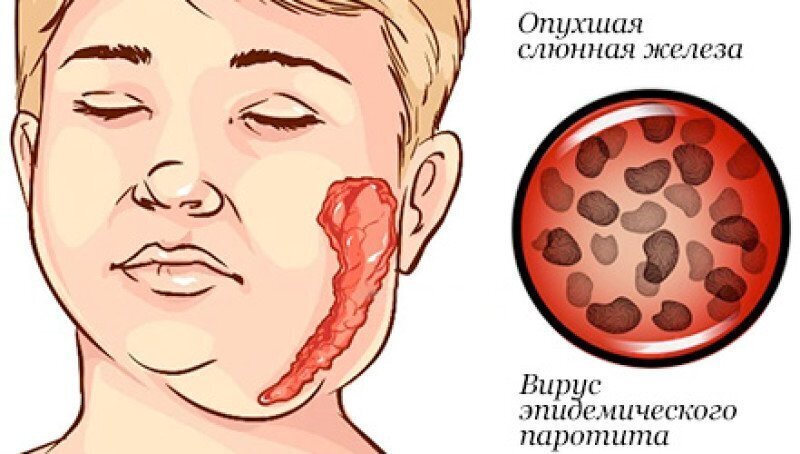
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Обязательная прививка от краснухи, кори и гепатита B
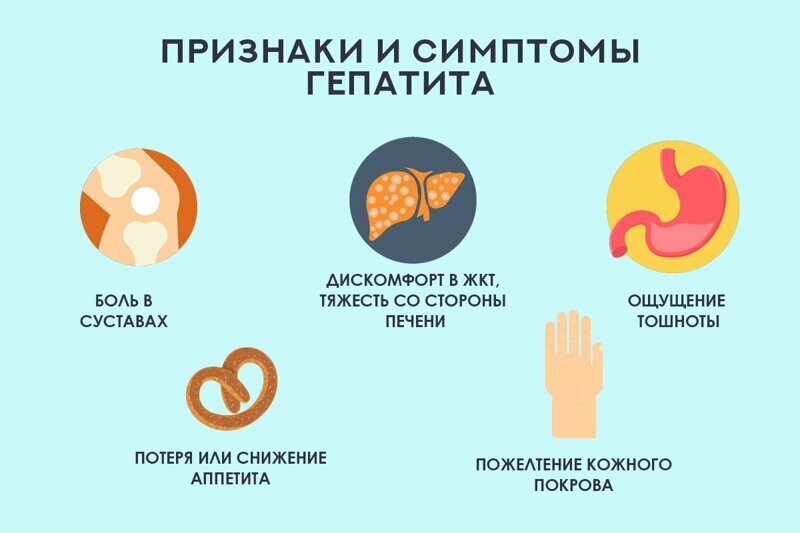
Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
Многие сторонники серьезных карантинных мер, обычно аргументируют свою позицию тем, что "не должно случится как в Италии".
Нет, как в Италии, нам не грозит. О том, что на смертность в Италии влияет загрязненность воздуха я писала еще в самом начале эпидемии, накопившиеся данные это только подтвердили - самый пострадавший район Ломбардия аккуратно в центре пятна загрязнения.
Анализ статистики смертности в Восточной и Западной Германии выявил еще одну важную закономерность. Как выяснилось, частота заражения и смертность у немцев из Восточной Германии в несколько раза ниже, по сравнению с соотечественниками, проживающими на территории бывшей ФРГ. Это послужило основанием для предположения, что на заболеваемость может влиять вакцинация от туберкулеза, которая в Восточной Германии была начата на 10 лет раньше (в 1951 году) и делалась, как и в других социалистических странах с повторным ревакцинированием.
Как считают учение из New York Institute of Technology может быть тренировка клеток иммунной системы, которые в результате начинают производить большее количество интерферона и интерлейкина. Этим и может объясняться ее долговременное действие.
Вакцинация от туберкулеза - прививка БЦЖ делалась в СССР и других социалистических странах всем младенцам при рождении, и повторно в возрасте от 7 лет. Эта прививка по-прежнему делается в России, странах Прибалтики, Польше, Румынии, Словении, Словакии и других странах Восточной Европы. В некоторых странах Западной Европы, например, Австрии, Норвегии она было отменена совсем недавно.
Проверим как влияет вакцинация БЦЖ на статистику смертности от коронавируса в разных странах.
Страны, где БЦЖ не была обязательной
Есть несколько стран, где прививка БЦЖ никогда не была обязательной. Это Италия , США, Ливан, Нидерланды, Бельгия и Канада. В Канаде, Ливане, Наидерландах тестирование пока только набирает обороты. В Италия, Бельгии и Нью-Йорке можно говорить уже о статистике, достаточной для анализа.
Нью-Йорк лидирует по количеству случаев заражения на миллион жителей. Их 8232, это более чем в 2 раза выше, чем в Италии, Испании.
На 1 млн человек в Нью-Йорке на 9 апреля приходилось 360 смертей от коронавируса. Это тоже максимальный показатель. Количество тестов на миллион жителей составило 19958.
Количество смертей от коронавируса на миллион жителей в в Бельгии - 218 (проведено 7269 тестов на 1 М), в Италии - 302 (14114 тестов на 1М).
Сравним эти показатели со странами, где было выполнено не меньшее количество тестов.
Страны, где БЦЖ делалась раньше и была отменена недавно или продолжает делаться
В Норвегии, обязательную вакцинацию от туберкулеза отменили в 2009 году. На миллион жителей проведено 22326 тестов, это даже больше, чем в Нью-Йорке. При этом уровень заболеваемости в 7 раз ниже - 1147 зараженных на миллион. Уровень смертности среди заболевших коронавирусом в Норвегии ниже в 18 раз. 20 умерших от коронавируса на миллион населения.
Весьма наглядно так же сравнение двух расположенных рядом стран. Испании, где прививка БЦЖ была отменена в 1981 году и Португалии, где она массово применяется до сих пор. Тестирование в Португалии охватывает большую часть населения и количество протестированных больше в 2 раза. В Испании проведено всего 7593 тестов на миллион человек, в Португалии 13766. Число выявленных случаев заражения в Португалии наоборот в 2 раза меньше - 1369 против 3277. Можно смело говорить о том, что уровень заражения в 4 раза меньше. Разница в смертности еще более значительна: 40 смертей на миллион жителей в Португалии по сравнению с 326 в Испании.
Как выясняется, на статистике сказывается не только сам факт вакцинации БЦЖ, но так же и то, делается она повторно или нет.
Так например, если посмотреть статистику заражения коронавирусом в Эстонии, где как и везде в Восточной Европе была принята повторная вакцинация, то на миллион жителей найдено только 910 случаев инфицирования. Смертность составляет 18 человек на миллион.
Сходные закономерности можно обнаружить и при анализе статистики других стран, где тестирование уже проведено достаточно широко: Словении, Германии, Австрии.
Общий вывод: вакцинация против туберкулеза снижает в 4-7 раз количество инфицированных COVID-19 и в 5-18 раз смертность. Повторная вакцинация усиливает эффект. На основании этого можно ожидать, что смертность в России, где вакцинация БЦЖ до сих пор выполняется массово с повторной ревакцинацией будет минимум в 10 раз ниже, чем в странах, где она не делалась вообще, таких как Италия или США. Уровень выявляемого инфицирования так же будет значительно ниже. Даже если прогнозировать развитие эпидемии с не очень строгими карантинными мерами (как в Швеции) вряд ли смертность превысит 20 - 80 человек на миллион населения, а общее число погибших не превысит 10000 человек.
Существующие оценки развития эпидемии очень сильно переоценивают ее возможный масштаб в России, потому что влияние вакцинации от туберкулеза в них просто не учитывается.
Читайте также:


