Проблемы ребенка при сепсисе
Сепсис у детей – это очень опасная системная воспалительная реакция, которая развивается вследствие заражения организма. В некоторых случаях может привести к состоянию угрозы для жизни. Важно рано распознать его симптомы и начать соответствующее лечение, что значительно улучшает прогноз заболевания.
Что такое сепсис у детей и почему так опасен
Инфекция, вызывающая сепсис, может быть связана с заражением бактериями, которые обычно не представляют опасности для здорового человека, но могут быть причиной развития сепсиса, когда тело ослаблено. В ситуации ослабления иммунной системы почти все бактерии могут быть опасными – те, которые живут в пищеварительном тракте, на слизистых оболочках, на коже или в носу. Это связано с уменьшением количества лейкоцитов или их аномальным поведением.
Повреждения организма в результате развивающегося сепсиса развивается очень быстро. Расстройство функции органов и увеличивающееся количество токсинов в организме приводят к септическому шоку, в ходе которого кровяное давление падает и слабеет кровообращение, вызывая гипоксию тканей. Организм, вступая в борьбу с инфекцией, начинает производить всё большее количество медиаторов воспаления, которые приводят к последующим повреждениям кровеносных сосудов.
Сепсис у детей всегда требует интенсивной терапии, которая, на самом деле, не всегда означает позитивные результаты.
Симптомы сепсиса у детей – когда идти в больницу
Первые симптомы сепсиса у детей (и у взрослых) могут показаться не столь серьёзным, как развивающаяся внутри организма инфекция, поэтому часто не вызывают немедленной реакции родителей.
Первыми признаками сепсиса, как правило, является лихорадочное состояние, но это не является правилом. В некоторых случаях при заражении может произойти небольшое понижение температуры тела. Если возникает лихорадка, как правило, не превышает 38,5°C. Первой реакцией родителей бывает попытка её снижения. Снижение температуры тела, однако, не улучшает самочувствия больного ребёнка, который по-прежнему остаётся сонным и вялым. В некоторых случаях первые симптомы сепсиса у ребенка: раздражительность, беспокойство и рвота.
Если инфекция будет развиваться, дойдёт до попадания бактерий в цнс , это приведёт к развитию менингита, который имеет очень характерные симптомы. Ребенок будет мучаться от тошнотой в сочетании с рвотой, будет слишком сонный и появится характерная жесткость шеи. Могут возникать дефекты мышления, нарушения координации движений и судороги.
Другим тревожным симптомом, который может сопровождать сепсис при тяжелом течении заболевания является геморрагическая сыпь, то есть петехии, видимые под кожей и напоминающие очень маленькие синяки, которые образуются в результате заторов, вызванных бактериями, размножающимися в кровеносных сосудах.
Конечно, не каждое неспокойное состояние является симптомом сепсиса, но если оно не проходит или сопровождается дополнительными тревожными симптомами, следует обратиться с ребёнком на консультацию к врачу. В случае подозрения на сепсис, врач направляет ребенка в больницу незамедлительно.
Сепсис у детей – причины
Сепсис у детей чаще всего вызывают бактерии, которые всегда опасны для ещё не развитого иммунитета, особенно Hemophilus influezna типа B, пневмококки и менингококки.
Чем младше ребенок, тем больше повреждений в его организме могут вызвать перечисленные бактерии. Поэтому врачи призывают родителей прививать детей.
Следует помнить, что врачи рекомендуют вакцинацию детей, чтобы уберечь их от риска инфекций, вызванных этими бактериями, которые могут привести к угрозе жизни.
Сепсис у детей – лечение
Сепсис у детей требует лечения путём внутривенного введения антибиотика. Прогноз лучше при раннем распознавании заболевания, прежде чем возникает септический шок. Если до него дойдет, потребуется текущее наблюдение жизненно важных функций организма, чтобы в случае необходимости поддержать дыхание ребенка или ввести внутривенно необходимые жидкости. Организм не в состоянии сам справиться с прогрессирующим заражением.
Септический шок приводит к состоянию прямой угрозы жизни ребенка, при котором показано использование стероидов и иммуноглобулинов, а также требуется переливание и очищение плазмы от токсинов (плазмаферез).
Новорожденные малыши являются уязвимыми для различного рода инфекций еще даже в утробе матери, не говоря уже о внешнем мире. В данной статье хочется поговорить о такой проблеме, как сепсис новорожденных.
Что это?
В самом начале нужно определиться с главным термином, который будет использоваться в данной статье. Итак, сепсис новорожденных – это бактериемия, возникающая на фоне измененной реактивности. Проявляется она признаками тяжелой генерализованной гнойно-воспалительной инфекции. Особенности: в обязательном порядке будет очаг воспаления, инфекция будет циркулировать по крови. Возбудителями являются стрептококки, стафилококки, кишечные палочки, а также протеи, клебсиеллы и синегнойные палочки. В большинстве случаев инфекция проникает через пупочную ранку или пупочный канатик, а также через гнойные поражения кожных покровов.
Статистика
В зарубежной педиатрии существуют определенные статистические данные, которые могут проиллюстрировать процент заболеваемости детей.
- Доношенные дети: 0,1-1% (летальность 20-30%).
- Недоношенные дети: примерно 5-10% (летальность 30-50%).
Стоит также сказать о том, что в структуре заболеваний сепсис новорожденных занимает четвертое место, а по смертности – третье.
Причины
Отдельно обязательно нужно рассмотреть различные предрасполагающие факторы, которые могут вызывать такую проблему, как сепсис новорожденных. Причины возникновения инфекции могут быть следующими:
- Осложнения антенатального периода и процесса родов, что вызвало угнетение иммунной системы ребенка.
- Длительный период обезвоживания малыша (более чем 6 часов).
- Хронические очаги инфекции у матери.
- Инфицирование в роддоме. Может возникать в случае неблагоприятной санитарно-эпидемиологической обстановки.
- Неправильный уход за новорожденной крохой после выписки из роддома. Контакт младенца с человеком, больным ОРВИ.
- Наличие тяжелых бактериальных процессов у матери после родов.
Если рассматривать такое заболевание, как сепсис новорожденных, причины, описанные выше, могут быть и не единственными возможными факторами возникновения инфекции. Так, существует еще множество путей инфицирования. Однако выше перечислены самые основные и широко распространенные.
Пути входа инфекции
- Слизистые оболочки малыша.
- Пупочный канатик и пупочная ранка.
- Среднее ухо.
- Место инъекций.
- Место интубации.
- Микротравмы.
- Кровоподтеки.
Стоит сказать о том, что если малыш находится на грудном вскармливании, сопротивление вирусу во много раз сильнее (в материнском молоке содержатся специальные антитела, которые активно борются с вирусом).
Формы сепсиса
Если говорить о такой проблеме, как сепсис новорожденных, обязательно нужно сказать, что заболевание имеет несколько форм.
- Внутрибольничный сепсис. В таком случае малыш подхватывает инфекцию в роддоме. После того как это обнаруживается, заведение обязательно должны закрыть на карантин, а иных новорожденных переместить в более безопасное место.
- Ранний сепсис. Выявляют его на первых днях жизни новорожденного (со второго по пятый день). В таком случае чаще всего заражение происходит еще в утробе матери.
- Поздний сепсис. Обнаруживается после седьмого дня жизни, чаще всего после того, как новорожденному исполняется 14 дней. В таком случае малыш инфицируется во время прохождения по родильным путям матери или же после выписки и приезда домой.
Симптоматика
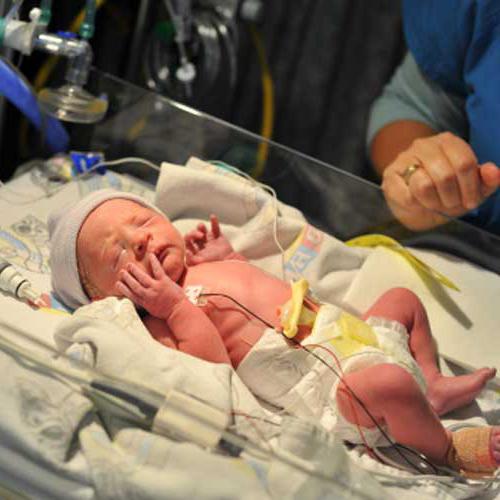
О чем теще нужно рассказать, рассматривая такое заболевание, как сепсис новорожденных? Симптомы, которые являются предвестниками болезни:
- Вялость, беспокойство малыша.
- Потеря аппетита, отказ от груди.
- Моментальное срыгивание после еды.
- Большая пупочная ранка.
- Позднее отпадание остатка пуповины.
Чем характеризуется начальный период заболевания? Основные симптомы рассмотрены ниже.
- Бледность кожных покровов, кожа также может приобретать землисто-серый оттенок.
- Пиодермия (гнойные поражения кожи).
- Пемфигус.
- Температурная реакция (может быть гипо- или гипертермия).
- Желтушность кожных покровов.
- Отечность.
Дальше же симптоматика может разниться в зависимости от вида сепсиса, который развивается у малыша.
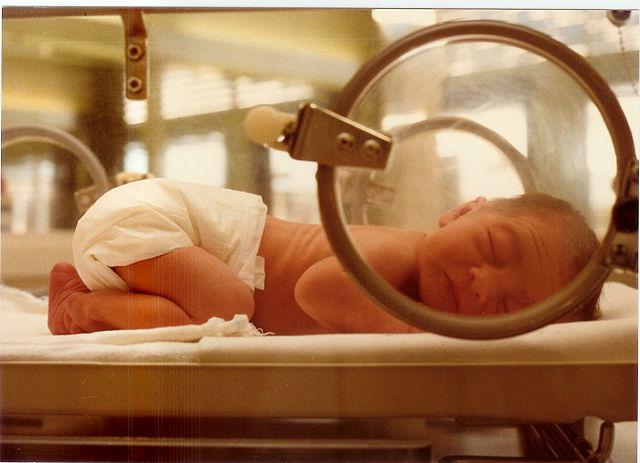
Диагностика
Как может быть обнаружен пупочный или, к примеру, бактериальный сепсис новорожденного? Стоит сказать о том, что заподозрить заболевание малыша может неонатолог или же детский педиатр. Докторов должна насторожить лихорадка, которая длится более трех суток, или же прогрессирующая гипотермия. Тревожными звоночками также являются маркеры инфекционного процесса в крови (СРБ, прокальцитонина, интерлейкина-8).
Определиться с бактериемией можно при помощи посева крови на стерильность. В таком случае очень важно выявить именно очаг инфицирования.
Лечение
Рассматривая такое заболевание, как сепсис новорожденных, лечение – вот на что обязательно нужно обратить особое внимание. Что же в таком случае важно? В первую очередь нужно сказать о том, что ребенка с подобной проблемой немедленно госпитализируют.
Важным также будет сестринский уход при сепсисе новорожденных. Так, медработники на протяжении всего периода лечения малыша должны следить за главными показателями его состояния: артериальным давлением, кардиограммой, частотой сердечных сокращений, биохимическими показателями крови. Ели малыш находится в остром периоде заболевания, кроха, скорее всего, будет помещен в кувез. Особенно важным в это время оказывается вскармливание ребенка грудным молоком и тщательный уход. В период выздоровления малышу показаны лечебные ванны, массаж, гимнастика.
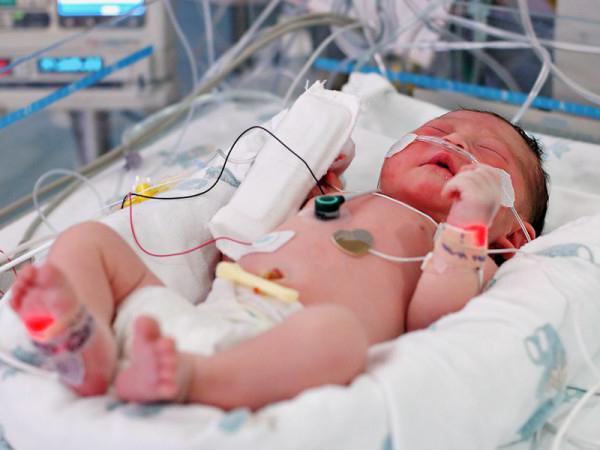
Профилактика
Чтобы не заработать такое заболевание, как пупочный сепсис у новорожденных (или иной его вид), стоит знать о мерах профилактики.
- Женщина во время вынашивания малыша должна внимательно следить за состоянием собственного здоровья. Ведь нередко инфицирование крохи происходит еще в утробе матери.
- Очень важна санация беременных (лечебно-профилактические меры).
- Важно соблюдать санитарно-гигиенический режим в родзале и послеродовой комнате, где находятся после родов мама и малыш.
- Все инструменты, которыми делают обследования малышу, должны быть либо одноразовыми, либо стерилизованными.
- Перед контактом с малышом очень важно мыть руки, обрабатывая их при этом антисептиком.
- Нужно придерживаться всех правил хранения молока или его заменителей.
Кроме этого, еще в период вынашивания ребенка оба родителя должны пройти специальные курсы обучения родительству. В таком случае можно избежать множества проблем. В том числе и возникновения такой болезни, как сепсис новорожденного.
Прогноз при сепсисе зависит от вирулентности возбудителя, состояния иммунитета ребенка, своевременности и адекватности терапии. Он остается серьезным у детей из группы риска (погибают в 15-30% случаев).
Основные принципы лечения сепсиса новорожденных:
1. Охранительный режим, по возможности отдельный стерильный бокс, использовать стерильное белье.
2. Кормление ребенка грудным молоком, способ вскармливания по состоянию.
3. Лекарственная терапия:
- Антибактериальные препараты: комбинация нескольких антибиотиков разными путями введения (ампициллин с аминогликозидами или цефалоспоринами). Смена курсов каждые 7-10 дней.
- Дезинтоксикационная терапия, поддержание ОЦК: плазма, 5% раствор глюкозы, изотонические растворы электролитов, альбумин, реополиглюкин.
- Иммунокорригирующая терапия: специфический иммуноглобулин, препараты крови, плазмы.
- Местное лечение пиемических очагов (омфалит, пиодермия и т.д.).
- Патогенетическая и симптоматическая терапия: ферменты, витамины, сердечные препараты, биопрепараты, ангиопротекторы, дезагреганты, антикоагулянты и т.д.
5. Фитотерапия: лечебные ванны с настоями череды, ромашки, зверобоя, отварами коры дуба, березовых почек.
1. В антетанатальном периоде:
- Профилактика, своевременное выявление и лечение заболеваний и осложнений беременности
- Санация очагов хронической инфекции
- Рациональное питание и режим дня, достаточное пребывание на свежем воздухе
2. В постнатальном периоде:
- Соблюдение правил асептики и антисептики при уходе за ребенком.
- Профилактика внутрибольничной инфекции.
- Своевременное лечение локальных форм гнойно-септических заболеваний у ребенка.
- Санация очагов хронической инфекции у матери.
- Раннее прикладывание ребенка к груди, длительное естественное вскармливание.
После выписки из стационара ребенок поступает под наблюдение участкового педиатра детской поликлиники. Динамическое наблюдение осуществляется не менее 1 года, проводится профилактика и своевременное выявление и лечение интеркуррентных заболеваний, по показаниям ребенок консультируется врачами-специалистами – отоларингологом, хирургом и т.д.
Возможные проблемы больного ребенка:
- Нарушение питания вследствие интоксикации
- Нарушение процессов терморегуляции
- Неадекватное дыхание
- Нарушение жизненно важных функций
- Нарушение двигательной активности
- Нарушение сна
- Высокий риск присоединения осложнений: деструктивной пневмонии, гнойного менингита, остеомиелита, парапроктита, отита и т.д.
- Угроза для жизни
Возможные проблемы родителей:
- Тревога за ребенка
- Дефицит знаний о заболевании, причинах его возникновения, особенностях течения, возможном прогнозе.
- Трудность осознания и адекватной оценки случившегося
- Неуверенность в благополучном исходе
- Чувство вины перед ребенком
Сестринские вмешательства:
1. Помочь родителям восполнить дефицит знаний о причинах и факторах риска развития гнойно-септических заболеваний, особенностях течения, возможном прогнозе.
2. Убедить родителей в необходимости срочной госпитализации ребенка в специализированное отделение. Оказать помощь в организации госпитализации, объяснить преимущества проведения своевременного комплексного и этиотропного лечения для благополучного прогноза.
3. Помочь родителям увидеть перспективу выздоровления ребенка, оказать психологическую поддержку.
4. Создать комфортные условия содержания ребенка в палате (по возможности, обеспечить его пребывание в стерильном боксе), использовать теплое стерильное белье. Поддерживать оптимальный температурный режим в палате.
5. Соблюдать асептику и антисептику при выполнении манипуляций и осуществлении ухода с целью профилактики внутрибольничной инфекции.
6. Осуществлять постоянный мониторинг ребенка, специализированный уход за тяжелобольным, проводить медицинское документирование сестринского процесса: контроль общего состояния, ЧДД, ЧСС, АД, характер температурной кривой, массы тела, частоту срыгивания, рвоты, стула, учитывать объем и состав получаемой жидкости.
7. Несколько раз в день проводить ревизию кожных покровов и слизистых оболочек, пупочной ранки и обрабатывать их растворами антисептиков и средствами этиотропной терапии (аэрозоли с антибиотиками, гели и мази с репарантами, повязки с бактериофагом).
8. Взаимодействовать в бригаде, строго выполнять врачебные назначения. Оценивать эффективность проводимой терапии. Вносить изменения в план ухода при присоединении осложнений.
9. Обеспечить ребенку адекватное питание и способ кормления по состоянию. Выбрать правильное положение ребенка при кормлении. Кормить медленно, делать частые перерывы. Регулярно проводить контрольные кормления при вскармливании ребенка грудью.
10. Обучить родителей уходу за ребенком в домашних условиях. Помочь им правильно оценивать состояние ребенка и его возможности, убедить в необходимости проведения регулярного контроля над температурой тела, состоянием кожных покровов, слизистых оболочек, нарастанием массы тела, нервно-психическим развитием, характером стула и т.д.
11. Убедить родителей соблюдать гигиенические правила ухода за ребенком (тщательно мыть руки, своевременно и правильно обрабатывать игрушки, пустышки, соски, бутылочки и т.д.)
12. Обучить родителей технике проведения туалета кожи, слизистых оболочек, наружных половых органов, проведению лечебных ванн с настоями череды, ромашки, зверобоя, отварами коры дуба, березовых почек.
13. Посоветовать удовлетворять физические, эмоциональные, психологические потребности ребенка (чаще брать его на руки, поддерживать телесный контакт, ласково разговаривать, поощрять игровую деятельность).
14. Посоветовать родителям своевременно проводить профилактику интеркуррентных заболеваний (рациональное питание с достаточным введением овощей и фруктов, избегать контактов с больными детьми и взрослыми, проводить общеукрепляющие и закаливающие мероприятия, иммунокорригирующую и витаминотерапию).
15. Убедить родителей в необходимости динамического наблюдения за ребенком в периоде реконвалесценции врачом-педиатром, отоларингологом, хирургом и другими специалистами по показаниям.
Контрольные вопросы:
- Каковы причины возникновения неинфекционных заболеваний кожи у новорожденного ребенка?
- Какие клинические проявления потницы и опрелостей?
- Как лечить потницу и опрелости у новорожденного ребенка?
- Какие факторы риска возникновения гнойно-септических заболеваний у новорожденных?
- Какие локальные формы гнойно-септических заболеваний Вы знаете?
- Какие клинические проявления везикулопустулеза?
- Какие клинические признаки характерны для пузырчатки?
- Какие клинические признаки характерны для эксфолиативного дерматита?
- Какие клинические признаки характерны для омфалита?
- Какое этиотропное лечение проводят при локализованных формах гнойно-септических заболеваниях?
- Какие возбудители вызывают сепсис новорожденных?
- Какие факторы способствуют развитию сепсиса?
- Какие клинические признаки характерны для периода разгара сепсиса?
- Какие выделяют клинические формы сепсиса?
- Каковы принципы лечения сепсиса?
- Каков прогноз локализованных и генерализованного гнойно-септических заболеваний у новорожденных?
Источники информации:
· Учебник Святкиной К.А.,стр.76-80.
· Учебник Ежовой Н.В.,стр.184-197.
· Учебное пособие Севостьяновой Н.Г., стр.238-255.
· Учебное пособие Тульчинской В.Д., стр. 27-37.

Причины
Сепсис возникает под воздействием микробной, реже – грибковой флоры. Возбудителями могут стать кишечная или синегнойная палочка, стрепто- и стафилококк, протей, клебсиелла.

Новорожденные мальчики болеют сепсисом чаще девочек
Именно новорожденные попадают в группу риска заражения крови, так как их иммунитет недостаточно крепкий, чтобы бороться с патогенной флорой. Наибольшую опасность сепсис несет для новорожденных:
- недоношенных;
- рожденных с массой тела менее 2 кг;
- с пороками развития;
- с врожденным иммунодефицитом или ВИЧ-статусом.
Инфицирование может произойти внутриутробно, во время родов или после появления на свет. Следует отметить, что больничная патогенная флора достаточно агрессивная и тяжело поддается лечению.
Факторы риска заражения сепсисом:
- инфекционные болезни беременной, например, кольпит, эндометрит;
- акушерские манипуляции, проведенные с недостаточной стерильностью рук медперсонала или инструмента;
- раннее излитие околоплодных вод;
- внутриутробная гипоксия, асфиксия;
- черепно-мозговая травма, полученная в процессе родов;
- повреждение кожного покрова, слизистых младенца;
- гнойный мастит у кормящей матери;
- инфекционные заболевания новорожденных – пиодермия, конъюнктивит, отит, фарингит, бронхит, пневмония, цистит, дисбактериоз;
- местные очаги инфекций, например, псевдофурункулез, который проявляется абсцессами.
Инфекционный возбудитель может попасть в кровь через поврежденную кожу или слизистые, пупочную рану, уши, легкие, желудочно-кишечный тракт или мочевые пути.
Иногда сепсис развивается по причине перенесенного оперативного вмешательства. Это может быть операция или малоинвазивная манипуляция, например, катетеризация пупочной или центральной вены, интубация трахеи. В группе риска также дети, которые находятся на парентеральном питании или получают инфузионную терапию.
Симптомы
Симптоматика сепсиса тяжелая. На начальном этапе ребенок становится вялым или, наоборот, беспокойным, у него плохой аппетит, после еды он срыгивает пищу, плохо прибавляет в весе.
По мере распространения инфекции заметны такие симптомы:
- бледный, бледно-серый или желтый оттенок кожного покрова;
- сыпь на теле, не похожая на атопический дерматит;
- обезвоживание;
- отечность кожного покрова;
- гипотрофия;
- высокая или патологически низкая температура тела;
- боль в теле;
- синюшность носогубного треугольника, кончиков пальцев;
- нарушение сердечного ритма – тахикардия, брадикардия;
- учащение дыхания;
- боль в животе, нарушение пищеварения, рвота, диарея;
- мочевой синдром – олигурия, анурия;
- надпочечниковая недостаточность.
На фоне обильного срыгивания после кормления и судорог можно ошибочно предположить, что у малыша спазмофилия. Это заболевание, проявляющееся спазмами, мышечными подергиваниями и судорожной активностью. Провокатором его возникновения является рахит.

Грибковые инфекции могут осложнять течение бактериального сепсиса
Если у новорожденного желтуха или бледность кожи, железодефицитная анемия, снижение рефлексов и мышечного тонуса, увеличены печень и селезенка, то это может быть гемолитическая болезнь. Ее возникновение связано с резус-конфликтом между матерью и ребенком.
Сепсис всегда сопровождается признаками общей интоксикации. В тяжелых случаях появляются локальные гнойно-воспалительные очаги. Это абсцессы, флегмоны. Гнойные очаги возникают не только на кожном покрове, но и во внутренних органах – мозговые оболочки, легкие, печень. Иногда поражаются кости.
По тяжести сепсис новорожденных подразделяют:
- на легкий. Характерно повышение температуры тела, учащаются пульс и дыхание;
- средний. Проявляется симптоматика осложнений – пневмонии, менингита, перитонита;
- тяжелый. Выражены гипотензия, дисфункция пораженных внутренних органов;
- септический шок. Самое тяжелое состояние младенца. В 50% всех случаев наступает летальный исход.
Лечебные мероприятия зависят от степени тяжести заражения крови.
Классификация
По времени появления первых симптомов сепсис бывает:
- внутрибольничным – признаки появляются в роддоме;
- ранним – клинические проявления возникают на 2–5-е сутки жизни;
- поздний – симптомы определяются через 1–3 недели после рождения малыша.
В случае обнаружения внутрибольничного сепсиса весь роддом закрывается на карантин для установления причинно-следственной связи и предупреждения заражения остальных младенцев.
Прогноз зависит от течения сепсиса у новорожденных. Существуют такие формы:
- молниеносный – развивается в первые сутки;
- острый – длится до 3–6 недель;
- подострый – протекает на протяжении 1,5–3 месяцев;
- затяжной – длится более 3 месяцев.
Именно первая форма наиболее опасна для детей.
В зависимости от первичного септического очага классифицируют:
- хирургический сепсис – источником инфекции являются местные гнойные очаги;
- акушерско-гинекологический – провокатором выступают послеродовые осложнения или заболевания половых органов матери;
- уросепсис – вызван инфекциями мочеполовой системы младенца;
- ротовой – очаг находится в полости рта;
- кишечный – провокатором выступает кишечная палочка.
Существуют также другие разновидности.
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
Лечение
При молниеносном развитии каждая минута важна. При несвоевременной терапии может наступить летальный исход.
Бактериальный сепсис лечится антибиотиками. Причем их нужно ввести в течение 1 ч после появления первых признаков. Если этого не сделать, то инфекция мгновенно разносится по всему организму, развиваются осложнения.
В раннем периоде антибактериальная терапия предполагает применение препаратов широкого спектра действия, после получения данных бакпосева – узконаправленных антибиотиков. Медикаменты вводятся внутривенно, в максимальных дозах. Через 10–15 суток делается замена на препарат с другим действующим веществом.
Для лечения новорожденных применяются антибиотики таких групп:
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- аминопенициллины;
- макролиды.
Фторхинолоны не используются, так как они очень токсичны.
Одновременно с подавлением возбудителя в крови производится санация местных очагов инфекции. Она предполагает вскрытие гнойников и абсцессов, промывание антибактериальными растворами, наложение стерильной повязки.
Дополнительно применяются физиотерапевтические процедуры:
Для устранения признаков интоксикации организма проводится дезинтоксикационная терапия. С целью профилактики обезвоживания малышу вливают растворы для восполнения утраченной жидкости – натрия хлорид, глюкоза.
Если новорожденный отказывается от груди, то сцеженное молоко вводится через зонд. Но отказываться от грудного вскармливания нельзя.
При сепсисе эффективна иммунозаместительная терапия. Применяются иммуноглобулины, интерфероны. Они помогают иммунной системе бороться с патогенной флорой.
Во время лечения постоянно производится контроль основных показателей жизнедеятельности – артериальное давление, частота сердечных сокращений. Исследуется кислотно-основное и газовое состояние крови. Обязательны электрокардиограмма, биохимическое исследование плазмы, чтобы оценить уровень сахара, креатинина и электролитов.
Последствия
Смертность от сепсиса среди младенцев высока. Самые неблагоприятные прогнозы при заражении, вызванном стрептококками группы В. Они часто провоцируют молниеносное развитие сепсиса, моментально вызывают пневмонию или менингит. Среди других осложнений возможны пурпуры, абсцессы, флегмоны, гнойно-некротические очаги. Одним из самых тяжелых является перитонит.
Последствием антибактериальной терапии является подавление нормальной микрофлоры, из-за чего развивается дисбактериоз, кандидоз.

Грудное молоко – отличная профилактика сепсиса
После перенесенного сепсиса организм ребенка слишком ослаблен. Велика вероятность частых респираторных заболеваний, пиелонефрита, цистита, энцефалопатии.
Профилактика
Профилактические мероприятия важны еще во время беременности. Женщина должна вылечить все инфекционные заболевания. Для поддержания иммунитета важны правильное питание, здоровый образ жизни.
Профилактика внутрибольничного инфицирования зависит от медперсонала. Медики должны придерживаться правил личной гигиены, дезинфицировать руки и инструменты. Важно соблюдение санитарно-эпидемиологического режима в роддоме.
После выписки родители должны наблюдать за самочувствием малыша, в случае отклонений немедленно обращаться к педиатру. Чтобы предотвратить страшные последствия сепсиса, необходимо вовремя его обнаружить.
Читайте также:



