Псевдотуберкулез и иерсиниоз эпидемиология клиника диагностика терапия
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Иерсиниозы– группа инфекционных заболеваний, вызываемых возбудителями из рода Yersinia (семейство Enterobacteriaceae): чума, кишечный иерсиниоз, псевдотуберкулез.
Кишечный иерсиниоз (КИ)– острая инфекционная зоонозная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся преимущественным поражением желудочно-кишечного тракта с тенденцией к генерализованному поражению различных органов и систем.
Псевдотуберкулез (ПТБ) – острая инфекционная зоонозная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся полиморфизмом клинических проявлений, интоксикацией, поражением ЖКТ и кожных покровов.
Этиология КИ - Yersinia enterocolitica, ПТБ – Yersinia pseudotuberculosis - Гр- палочки, факторы патогенности – способность к адгезии и колонизации на поверхности клеток кишечного эпителия, эндо- и энтеротоксин.
Эпидемиология иерсиниозов: источник – различные животные (свиньи, крупных рогатый скот, собаки, кошки, грызуны, птицы) и люди (больные и бактерионосители), выделяющие возбудителя с испражнениями; механизм передачи - фекально-оральный (алиментарный путь заражения при употреблении загрязненных овощей, фруктов, воды, реже – контактно-бытовой); характерны сезонные подъемы заболевания (октябрь-ноябрь и март-апрель)
Патогенез иерсиниозов: попадание МБ в ЖКТ, прорыв желудочного барьера и накопление в дистальном отделе тонкой кишки и аппендиксе --> илеит, аппендицит, фиксация в клетках лимфоидного аппарата кишечника, выделение энтеротоксина, обуславливающего болевые расстройства и диспепсические явления --> лимфогенное распространение в мезентериальные л.у. --> мезаденит --> прорыв возбудителя в кровь (в случае высоковирулентных штаммов, обладающих иммуносупрессивным действием) --> массовая гибель части МБ с высвобождением эндотоксина --> фиксация МБ в клетках макрофагальной системы печени, селезенки, л.у. --> развитие ГЗТ, формирование гранулем, высыпаний на коже и др. иммуннологически-опосредованных проявлений
Клиническая классификация иерсиниозов:
1. Гастроинтестинальная форма:
2. Абдоминальная форма:
а) мезентериальный лимфаденит
б) терминальный илеит
в) острый аппендицит
3. Генерализованная форма:
а) септический вариант
б) септикопиемический вариант
в) смешанный вариант
4. Вторично-очаговая форма: а) артриты; б) узловатая эритема; в) миокардит; г) гепатит; д) менингит; е) синдром Рейтера и др.
Смешанная форма
Клинические проявления иерсиниозов:
- инкубационный период 1-6 дней
а) гастроинтестинальная форма:
- острое начало со схваткообразных болей в животе в эпигастральной или пупочной области, тошноты, рвоты, жидкого стула, симптомов интоксикации (субфебрильная или фебрильная лихорадка, озноб, головная боль, слабость, арталгии, миалгии)
- стул частый, от 4-5 до 15-20 раз/сут, испражнения жидкие, зловонные, иногда с примесью слизи
- полиморфная, появляющаяся на 2-4 день болезни, мелкоточечная на гиперемированном или нормальном фоне кожи (скарлатиноподобная) экзантема, может сочетаться со сливающимися пятнистыми элементами, локализуется преимущественно на ярко-красных, отечных кистях, стопах (симптомы "перчаток" и "носков"), реже на животе, шее, иногда сопровождается зудом
- пальпаторно – локализованная болезненность в правой подвздошной области
- температура тела обычно нормализуется на 4-5-ый день
б) абдоминальная форма –начинается как гастроинтестинальная, но через 1-3 дня рвота и диарея прекращаются, появляется или усиливается боль в правой подвздошной области или вокруг пупка, пальпаторно выявляется болезненность в илеоцекальном углу, напряжение мышц, иногда другие перитонеальные симптомы
в) генерализованная форма – помимо общих проявлений характерны признаки поражения различных органов и систем:
- начинается остро с симптомов гастроэнтерита, бурной гектической лихорадки и явлений интоксикации, достигающих максимальной выраженности к 3-4-му дню
- характерны полиморфные симметричные высыпания , чаще геморрагического характера, после исчезновения сыпи - шелушение
- жжение в области ярко-красных, отечных ладоней и стоп
- часто поражение суставов (как крупных – коленных, голеностопных, плечевых, так и мелких), длительность артралгий от нескольких дней до 2 мес, могут быть интенсивные мышечные боли
- с 3-6-ого дня увеличение печени, реже селезенки, периферических л.у. (особенно шейной группы)
- вегетативные расстройства (потливость, похолодание конечностей)
- в крови умеренный нейтрофильный лейкоцитоз со сдвигом влево, эозинофилия, умеренно увеличенная СОЭ
Некоторые клинические отличия кишечного иерсиниоза от псевдотуберкулеза:
- более короткий инкубационный период
- один из наиболее постоянных синдромов – энтерит или гастроэнтерит, рвота и диарея часто выступают первыми признаками болезни, диарейный синдром может быть выраженным (стул до 15 раз/сут), сопровождаться значительной дегидратацией вплоть до гиповолемического шока
- довольно часто выявляется признаки поражения почек (вплоть до ОПН при гиповолемии)
- реже бывает бледность кожи, чем ее гиперемия (из-за спазма сосудов кожи при гиповолемии)
- экзантема встречается реже, бывает самой различной, разные элементы сыпи возникает в разные сроки
- более четко очерчена органная симптоматика
1) эпидемиологический анамнез (употребление в пищу овощей и фруктов, к которым могли иметь доступ грызуны, общение с больным, имеющим клинические проявления иерсиниоза, сезонность), клиническая картина (острое начало, лихорадка, интоксикация, симптомы острого гастроэнтероколита в сочетании с экзантемой, артралгиями)
2) посев испражнений, мочи, крови, смывов из зева, участков удаленных воспаленных мезентериальных л.у. и аппендикса на дифференциально-диагностичекую среду Серова (окончательный результат только через 16-17 сут)
3) серологические реакции: РА (диагностический титр 1:80 и выше), РНГА (диагностический титр 1:160 и выше) – АТ появляются на 2-ой неделе заболевания, а их максимальные титры обнаруживаются на 3-ей неделе
Дифференциальная диагностика иерсиниозов:
1. При абдоминальной форме необходимо дифференцировать с острым аппендицитом, в отличие от которого для иерсиниозов характерны: начало болезни с интоксикации, лихорадки, боль в животе появляется позже; могут быть другие симптомы и поражения, свойственные иерсиниозам; при наличии локальной болезненности в правой подвздошной области симптомы раздражения брюшины непостоянны и слабо выражены, при динамическом наблюдении не нарастают, могут то появляться, то исчезать на протяжении 2-3 нед; в случае хирургического вмешательства обнаруживают мезаденит, терминальный илеит, катаральный аппендицит.
2. При генерализованной форме необходимо дифференцировать со скарлатиной, в отличие от которого для иерсиниозов характерны: менее бурное начало, помимо рвоты часто есть диарея, слабо выражены воспалительные изменения миндалин, на миндалинах нет налетов, отсутствует подчелюстной лимфаденит, сыпь появляется позже, чем при скарлатине, ее элементы более грубые, полиморфные, чаще расположены на фоне неизмененной кожи, течение болезни более длительное, характерна гиперемия и пастозность стоп, увеличение печени и селезенки, боль в правой подвздошной области, артралгии.
1. Госпитализация в основном по клиническим показаниям (обязательно госпитализируют больных с тяжелым, затяжным и рецидивирующим течением)
2. В остром периоде – постельный режим, диета № 13
3. Этиотропная терапия: при генерализованных формах – гентамицин 5 мг/кг/сут в/в или цефалоспорины III поколения, в остальных случаях – внутрь тетрациклин по 0,5 г 4 раза/сут, левомицетин 0,5 г 4 раза/сут, пефлоксацин по 400 мг 2 раза/сут, ципрофлоксацин 500 мг 2 раза/сут; курс лечения при легком течении – 5-7 дней, при среднетяжелом и тяжелом – до 14 дней
4. Патогенетическая терапия: десенсибилизирующие средства (супрастин, пипольфен, тавегил), дезинтоксикационная терапия (инфузии полиионных и коллоидных растворов), иммуностимуляторы (нуклеинат натрия, пентоксил, метилурацил), эубиотики (бификол, бактисубтил, линекс и др.)
202. Пищевые токсикоинфекции. Эпидемиология. Клиника. Принципы терапии – см. вопрос 196.
203. Менингококковая инфекция, классификация. Клиническая картина менингококцемии. Фульминантная форма менингококковой инфекции. Принципы терапии – см. вопрос 193.

Общие сведения
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
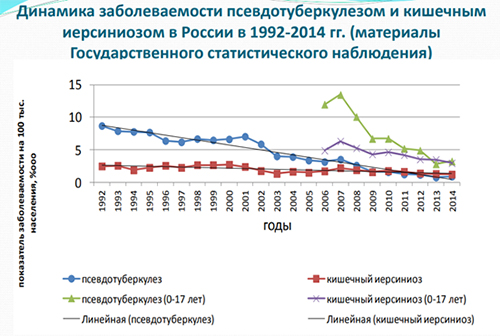
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.

Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Причины
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Симптомы
Симптоматика иерсиниоза многообразна и определяется клинической формой заболевания. Наиболее часто иерсиниоз манифестирует в форме энтероколита, для которого характерно острое начало, проявляющееся болевым синдромом в эпигастрии/правой подвздошной области живота, реже — в виде разлитых болей, повышения температуры в пределах 37,5-39°C, тошноты, озноба. Расстройства стула и рвота как правило отсутствуют. Пациенты жалуются на боли в мышцах, суставах, пояснице. Отмечается интоксикации I и II степени. Иногда эти заболевания протекают по типу пищевой токсикоинфекции с расстройством стула. При присоединении явления колита отмечаются спазм сигмы тенезмы, в кале кровь и слизь. При тяжелом течении — повышение температуры до 39-40°C, выраженная интоксикация, длительная диарея, рвота, обезвоживание.
В некоторых случаях после явлений гастроэнтерита через несколько дней/одновременно с ним усиливаются боли в правой подвздошной области и появляются симптомы раздражения брюшины. В крови — увеличение СОЭ до 20-40 и более мм/час и лейкоцитоз (8-10 тыс.). Процессы в аппендиксе могут быть выражены в различной степени (катаральный, флегмонозный, гангренозный). В зависимости от степени изменений заболевание может протекать легко и без оперативного вмешательства, но может быть длительным и тяжелым с периодическими обострениями, приступами болей в животе и с подъемом температуры. Отмечается увеличение воспаленных регионарных мезентериальных лимфоузлов.
В ряде случаев иерсиниоз у взрослых не ограничивается проявлениями регионарно-очаговых реакций и после явлений энтероколита, гастроэнтерита, мезентериального лимфаденита инфекция попадает в кровь, вызывая вторично очаговые поражения органов или генерализованный процесс.
Заболевание манифестирует головной болью, ознобом, болями в мышцах/суставах, повышением температуры иногда 40°C и выраженными явлениями интоксикации. Общее состояние тяжелое, у части больных может появляться коре/краснухоподобная без четкой локализации, иногда по всему телу, характер которой может изменяться. Характерны припухание и гиперемия ладоней и стоп с последующим пластинчатым шелушением. В более тяжелых случаях развивается паренхиматозный гепатит с нарушениями функции печени и желтухой, увеличивается селезенка. Печень увеличена, болезненная. Могут отмечаться симптомы панкреатита. Заболевание длится до 3-4 месяцев и больше, сопровождается появлением новых поражений, которые по времени совпадают с рецидивами.
Довольно часто отмечается поражение суставов, лихорадка, боли в животе, диарея. В процесс вовлекаются большие и малые 2-4 сустава (коленные, межфаланговые, голеностопные). В области пораженных суставов наблюдается отечность, покраснение, повышение температуры, РОЭ, лейкоцитоз. Протекает с обострением и имеет сходства с артритом/полиартритом. Продолжительность от 7-15 дней до 5-12 месяцев. Одновременно с артритом может регистрироваться синдром Рейтера и поражение глаз.
В последнее время участилась септическая форма иерсиниоза, особенно среди лиц пожилого возраста, у страдающих диабетом, заболеваниями печени. У таких больных отмечается длительная температура септического характера, которая сопровождается потливостью, приступами болей в животе. Реже развиваются явления и симптомы менингита. При внутрибольничных вспышках иерсиниоз может протекать с фарингитом, выраженной гиперемией зева, увеличением миндалин, реже — подчелюстных лимфоузлов.
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
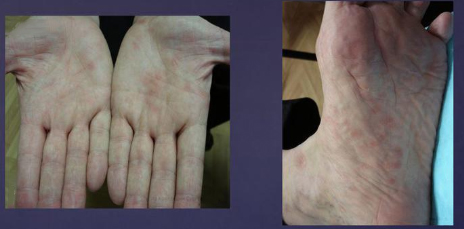
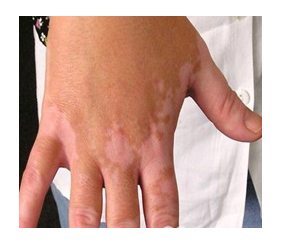
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Анализы и диагностика
В основе диагностики иерсиниозов, кроме клинической симптоматики следующие лабораторные тесты:
- ПЦР (Полимеразная цепная реакция) – определение ДНК микроорганизма в биоматериале (кале). Преимуществами ПЦР являются высокая чувствительность и специфичность, а также, быстрота получения результата.
- Серологические тесты (ИФА, РПГА). Определение специфических антител к энтеропатогенным иерсиниям в парных пробах сыворотки пациентов с интервалом 14 дней.
- Бактериологический метод — бак. посев крови, кала, мокроты, ликвора, мочи, мазка из зева (при всех формах).
Иерсиниозные инфекции необходимо дифференцировать с острыми кишечными инфекциями, аппендицитом, гепатитом другого генеза, тифопаратифозной инфекцией, артритами, инфекционным мононуклеозом, экзантемными инфекциями, острым респираторным заболеванием, ревматизмом, лептоспирозом, сепсисом, системными заболеваниями соединительной ткани.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
Купить бумажный документ с голограммой и синими печатями. подробнее
Цена на этот документ пока неизвестна. Нажмите кнопку "Купить" и сделайте заказ, и мы пришлем вам цену.
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
Методические рекомендации содержат современные сведения по эпидемиологии иерсиниозов, особенности клинических проявлений и детальное освещение вопросов дифференциальной диагностики иерсиниозов с различными инфекционными и терапевтическими болезнями. Особое внимание уделено методам обнаружения возбудителей (антигенов), эффективным средствам специфической диагностики. Методические рекомендации предназначены эпидемиологам, инфекционистам, педиатрам и микробиологам.
Оглавление
1 Показания и противопоказания к применению метода
2 Материально-техническое обеспечение метода
3 Описание метода
3.1. Этиология псевдотуберкулеза и иерсиниоза
3.1.1. Биологические характеристики иерсиний
3.2. Эпидемиология псевдотуберкулеза и иерсиниоза
3.3. Клиника псевдотуберкулеза и иерсиниоза
3.3.1. Клинические особенности псевдотуберкулеза
3.3.2. Клинические особенности иерсиниоза
3.3.3. Дифференциальная диагностика псевдотуберкулеза и иерсиниоза
3.4. Лабораторная диагностика иерсиниоза
3.4.1. Показания к исследованию
3.4.2. Методы выделения и идентификации иерсиний (антигенов)
3.4.3. Методы обнаружения антител
4 Эффективность использования метода
4.1. Эффективность применения методов выделения иерсиний
4.2. Эффективность применения методов идентификации вирулентных иерсиний
4.3. Эффективность применения ИФА для выявления антигенов иерсиний
| Дата введения | 01.02.2020 |
|---|---|
| Добавлен в базу | 01.02.2020 |
| Актуализация | 01.02.2020 |
- Раздел Экология
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.020 Медицинские науки и условия по обеспечению охраны здоровья в целом
- Раздел 11.020.20 Медицинская наука
- Раздел 11.020 Медицинские науки и условия по обеспечению охраны здоровья в целом
- Раздел 11 ЗДРАВООХРАНЕНИЕ
| 11.05.2004 | Утвержден | Департамент Госсанэпиднадзора Минздрава России | 11-3/8-09 |
|---|---|---|---|
| Разработан | ФГУ Санкт-Петербургский научно-исследовательский институт детских инфекций | ||
| Разработан | ФГУ Санкт-Петербургский научно-исследовательский институт эпидемиологии и микробиологии им. Пастера |
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОЙ ПОЛИТИКИ РОССИЙСКОЙ ФЕДЕРАЦИИ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ЭПИДЕМИОЛОГИИ И МИКРОБИОЛОГИИ ИМ. ПАСТЕРА НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ДЕТСКИХ ИНФЕКЦИЙ
(эпидемиология, клиника, диагностика, терапия)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИИ И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ЭПИДЕМИОЛОГИИ И МИКРОБИОЛОГИИ ИМ. ПАСТЕРА НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ДЕТСКИХ ИНФЕКЦИЙ
УТВЕРЖДАЮ Руководитель Деларта госсанэ п к днадзор* Минздрава Росс
(эпидемиология, клиника, диагностика, терапия)
Методические рекомендащ и
включает в себя достаточно гетерогенную группу штаммов. Основываясь преимущественно на различиях биохимических реакций, Wauleis et ai (J987) разделили их на 6 биогрупп (табл. 1, 2).
При этом биогруппа I подразделена также на 2 подгруппы (1А и 1В), исходя из ферментации салицина, эскулина и наличия пиразинамидазы. Считают, что представители 1В (американский вариант) и 2-5 (европейский вариант) биотипов являются патогенными, а подгруппы IA - непатогенными. Однако некоторые штаммы Y enterocolitica биотипа 1А могут вызывать заболевания у людей, особенно у детей 1-го года жизни, кроме того, они имеют хорошо определяемые детерминанты вирулентности, кодируемые плазмидой 42 МДа и разными хромосомными генами.
К настоящему времени известен 21 серотип (по О-антигену) Y pseudotuberculosis и 29 серотипов Y.enterocolitica (табл. 3).
Из Y.enterocolitica только 11 серотипов наиболее часто ассоциируются с инфекциями человека. Чаще всего заболевания вызывают всемирно распространенные штаммы, принадлежащие к серог-руппе 0:3 (биотип 4); 0:5,27 (биотипы 2 и 3), 0:8 (биотип 1 В) и 0:9 (биотип 2) (см. табл. 2). Виды Y. mollaretii и Y bercovieri классифицированы как биогруппа ЗА и ЗВ, поскольку эти виды имеют значительные отличия от Y. enterocolitica биотипа 3 и других биотипов этого вида по ДНК, по О-Н-антигенным компонентам, по патогенности для людей, а также по экологии.
Биогруппы/серогруппы Y. enterocolitica и их связь с патогенностью
О.Н; 0:4; 0:13а.13Ь; 0:18: 0:20: 0:21:
0:5; 0:6,30; 0:6,31; 0:7.8; 0:10; 0:13,7; 0:14; 0:16; 0:18; 0:19,8; 0:22; 0:36; 0:41.42; 0:41.43; 0:46: 0:63: 0:64; 0:65: 0:66; 0:72
Серотипы VC pseudotuberculosis и Y. enterocolitica
О: la, 0:1в, 0:1с, 0:2а, 0:2в, 0:2с, 0:3, 0:4а, 0:4в, 0:5а, 0:5в, 0:6, 0:7, 0:8, 0:9, 0:10, 0:11, 0:12, 0:13, 0:14, 0:15
0:1,2,3; 0:2,3; 0:3; 0:4; 0:5; 0:5,27; 0:6,30; 0:6,31; 0:7,8; 0:8; 0:9; 0:10; 0:13; 0:13,7; 0:14; 0:16; 0:18; 0:19,8; 0:20; 0:21; 0:22; 0.36; 0:41,42; 0:41,43; 0:63; 0:64; 0:65; 0:66; 0:72
3.2. Эпидемиология псевдотуберкулеза и иерсиниоза
Псевдотуберкулез широко распространен в мире, в том числе в России, что обусловлено выраженными адаптационными способностями возбудителя к существованию в организме теплокровных животных и во внешней среде. В настоящее время представители вида Y. pseudotuberculosis обнаружены не менее, чем у 210 видов млекопитающих, 17 видов птиц, 5 видов пресмыкающихся, 1 вида земноводных, 7 видов рыб, около 50 видов членистоногих (Кузнецов В.Г., 1997). Однако ни один из указанных видов животных не является специфическим хозяином этого возбудителя, в то же время каждый из них может служить более или менее длительным его резервуаром.
Основными естественными резервуарами возбудителя псев-дотуберкулеза являются наиболее восприимчивые дикие мышевидные грызуны. Микроб циркулирует в популяциях полевок, мышей, зсмлсроск-бурозубок, большой песчанки, длиннохвостого суслика и других видов грызунов, характерных для определенных географических ландшафтов, формируя природные очаги инфекции.
Заражение животных происходит с инфицированной пищей. Возбудитель, локализуясь в желудочно-кишечном тракте грызунов, выделяется в основном с фекалиями. Это обусловливает обсеменение почвы, мелких непроточных водоемов, а способность Y. pseudotuberculosis существовать вне живого организма обеспечивает дальнейшее инфицирование здоровых животных. Психро-фильность, олигонитро-олигокарбофильные свойства Y. pseudotuberculosis обеспечивают способность размножаться в почве подобно почвенным бактериям (Сомов Г.П., Литвин В.Ю.,
1988). В условиях холодовой инкубации (4-8 °С) Y. pseuclotulwculasis сохраняется в почве в течение не менее 8 месяцев.
Таким образом, в природных очагах псевдотуберкулеза передача бактерий осуществляется по цепи: животное а внешняя среда а животное.
Наряду с природными очагами, формируются антропургичес-кие (в населенных пунктах), представляющие основную опасность для человека. Это происходит при заносе микроба из природного очага в результате миграции грызунов (крысы, домовой мыши и др.) из природы в осенний период, а в весенний — в природу. Такие очаги более активны в связи с высокой концентрацией синантропных грызунов, большой плотности их популяций и интенсивностью инфицирования внешней среды. Между тем степень инфицироваыности грызунов в антропургичсских очагах на территории России существенно варьирует от 0,8 °/1М, на Северо-Западе до 38,5 % - на Чукотке. Высокая инфицироваи-ность отмечается среди мышевидных грызунов на объектах, связанных с хранением и реализацией овощей, а также продукции животного происхождения.
Загрязняя окружающую среду, грызуны способствуют заражению домашних животных (свиней, крупного рогатого скота, оленей, собак и кошек).
Для поддержании эпизоотической активности очага К pseudotuberculosis должны периодически попадать в организм восприимчивых животных из окружающей среды для восстановления своих вирулентных свойств.
Почва и вода являются промежуточными факторами передачи инфекции. С частицами почвы на клубнях возбудитель транспортируется в овощехранилища, где имеются оптимальные условия для его накопления. В результате образуется микробная масса, достаточная для формирования заражающей дозы (Кузнецов В.Г., 1997)
Заражение человека происходит при употреблении различных продуктов питании, контаминированных выделениями грызунов, при этом наибольшее значение имеют овощи и молочные продукты.
Человек не является источником инфекции при псевдогубер-кулезе. Только в первые дни заболевания отмечено наличие в испражнениях не менее 10 2 иерсиний.
При оценке вирулентности культур различного происхождения установлено, что максимальную вирулентность проявляли Y.tpseudotuberculosis, изолированные от грызунов и больных с аппендикулярным синдромом. Она соответствовала 1,5±0,5 -3,4±0,3 Ig числа микробных клеток; с меньшей вирулентностью (6,7±0,8 - 8,0±0,7 Ig) выделяли культуры из испражнений больных другими формами инфекции. Высокой вирулентностью характеризовались также иерсинии, выделенное из смывов с овощей (5,1 ±0,5 Ig).
Таким образом, очевидно реальное значение овощей в заражении людей и грызунов.
Для псевдотуберкулеза характерна вспыщечная заболеваемость, однако в последние годы преобладает спорадическая.
В течение последнего десятилетия заболеваемость детей псевдо-туберкулезом в 6-9 раз превышает таковую среди взрослых. Наиболее интенсивно в эпидемический процесс вовлекаются дети 3-6 и 7-14 лет. Между тем в отдельных регионах России преобладают заболевания среди людей возраста 20-40 лет. Для ряда территорий России характерна зимне-летняя сезонность псевдотуберкулеза с пиком ее выраженности в апреле-мае (Западная и Восточная Сибирь). Для Северо-Западного региона - преимущественно летняя (июнь-июль).
К настоящему времени установлена повсеместная циркуляция К enterocolitica среди различных видов животных. Особое внимание привлекают свиньи как носители Y enterocolitica и один из источников возбудителей иерсиниоза. Y. enterocolitica с разной частотой (от 5,8 % до 26,9 %) обнаруживали в фекалиях и миндалинах здоровых свиней, в свинине, в плодах и их оболочках в разных странах Европы; в России - более 10%.
В мясе цыплят, сосисках, свином фарше их обнаруживали в 10-17% случаев; нередко выявляли обсемененность молока и молочных продуктов. Ведущая роль сельскохозяйственных животных в заражении людей подтверждена многочисленными случаями иерсиниоза среди прсх|>ессиональных групп населения из очагов. В Центральной России до 43% рабочих свиноводческих комплексов в отдельные годы содержали специфические антитела.
Вспышки различного характера и масштаба наблюдали во многих странах мира.
Имеются сообщения о семейных случаях иерсиниоза, в которых доказана роль продуктов, зараженных У. enterocolitica серотипа 0:3 и серотипа 0:21, вызвавших тяжелые заболевания с летальными исходами в США и Японии. Крупные вспышки иерсиниоза (172 случая), связанные с употреблением молока, отмечены в США. В Монголии заболевания 187 человек обусловлены Y. enterocolitica серотипов 0:5,27 и 0:9 и связаны с употреблением в пишу импортированных цитрусовых. В России описаны групповые заболевания, вызванные употреблением воды. На протяжении ряда лет иерсиний различных серо- и биотипов выделяют из воды на территории Санкт-Петербурга и его окрестностей. Отмечено также увеличение в 2,5 раза циркуляции патогенных Y. enterocolitica. Вместе с тем, в отечественных источниках распространение иерсиниоза у людей часто связывают с инфицированными овощами (морковь, капуста, лук, картофель) и фруктами после длительного хранения.
Чаще болеют дети в возрасте до 14 лет, в единичных случаях наблюдали иерсиниоз у детей 1-го года жизни.
Больных иерсиниозом регистрируют в течение всего года с весенним подъемом в марте-мае и возрастанием числа случаев в осенне-зимние месяцы.
3.3. Клиника псевдотуберкулеза и иерсиниоза
3.3.1. Клинические особенности псевдотуберкулеза
Продолжительность инкубационного периода колеблется от 3 до 18 дней, и заболеванию, свойственна определенная цикличность течения. Клинические проявления псевдотуберкулеза отличаются полиморфизмом. Наиболее типичными проявлениями начального периода болезни (1-3-й день) являются признаки токсико-аллергического синдрома и изменения в месте входных ворот возбудителя (желудочно-кишечном тракте). Период разгара характеризуется максимальным развитием лихорадки и других симптомов интоксикации, экзантемы, появлением признаков локальных органных поражений. Длительность периода разгара зависит от тяжести течения болезни и колеблется в пределах 2-12 дней.
Большинство больных переносят острые формы заболевания, при псевдотуберкулезе такие больные составляют 81,4 %. Для данной формы псевдотуберкулеза характерно острое начало с максимальной выраженностью симптоматики на первой неделе заболевания. Больные жалуются на слабость, головную боль, мышечные и суставные боли. Наиболее постоянным признаком периода разгара является лихорадка. Температура тела поднимается до фебрильных цифр, нередко наблюдается озноб. Максимальных цифр температура тела достигает на 1-й неделе болезни с постепенным или критическим снижением на второй. Но у 10-15 % больных даже на 3-4 неделях болезни сохраняется субфебрилитет с периодическим повышением до фебрильных цифр. Температурная реакция сопровождается другими проявлениями интоксикации: слабостью, недомоганием, головной болью.
Может отмечаться катаральный синдром, гиперемия конъюнктивы и инъекция сосудов склер, покашливание, насморк, гиперемии слизистой оболочки ротоглотки.
Экзантема встречается у 84,1 % больных г севдотуберкулезом. У большинства больных сыпь носит мелкоточечный, скарлатиноподобный характер, располагается на груди, животе, в локтевых сгибах. Чаще элементы сыпи бывают яркими, обильными, вместе с тем, в отдельных случаях только при тщательном осмотре можно выявить скудную, едва заметную сыпь, преимущественно в естественных складках. У 30 % больных сыпь может носить кореподобный, пятнисто-папулезный характер, сопровождается зудом, чаше такая сыпь регистрируется у лиц с отягощенным аллергическим анамнезом. Локализуется она на разгибательных поверхностях туловища, вокруг суставов. Геморрагический характер сыпи отмечается у 10-15% больных, преимущественно в шейной складке, в локтевых и коленных сгибах, на передне-боковых поверхностях туловища. При рецидивах заболевания на передней поверхности голени, тыльной поверхности стоп могут выявляться элементы узловатой эритемы. Пос-
ле угасания сыпи возможно появление отрубевидного, мелко-пластинчатого шелушения кожных покровов, пальцев рук и ног.
Поражение желудочно-кишечного тракта в основном проявляется абдоминальными болями, которые чаше наблюдаются на 3-6-й дни болезни. Боли носят разлитой характер или локализуются в правой половине живота, нередко (около 10 % больных) бывают настолько интенсивными, что требуется консультация хирурга для исключения острой хирургической патологии. Вовлечение желудочно-кишечного тракта в патологический процесс нередко проявляется гастроинтестинальными расстройствами: тошнота, рвота, запор, сменяющийся диареей. Чаще имеет место клиническая симптоматика гастроэнтерита, реже — гастроэнтероколита. Стул бывает либо кашицеобразным, либо жидким, обильным до 7 раз в сутки, с небольшой примесью слизи. Диарейный синдром при псевдотуберкулезс редко является ведущим.
Несмотря на то, что субъективные симптомы поражения сердца (боль, сердцебиение, одышка и др.) больные псевдотуберкулезом отмечают редко, почти у 90% из них в острый период отмечаются тахи- или брадикардия, аритмия, несоответствие пульса температуре, приглушение тонов сердца, систолический шум, снижение вольтажа зубцов Р и Т, признаки диффузного поражения сердечной мышцы. Однако, по мере исчезновения интоксикации, выявленные изменения купируются.
Клиническим проявлением поражения суставов являются арт-ралгии. В начальный период артралгии отмечаются почти у четверти больных, однако артриты при псевдотуберкулезе регистрируются в 0,5-3% случаев. Чаще одновременно, реже последовательно поражаются различные суставы, прежде всего крупные суставы конечностей. Артралгии могут проходить самостоятельно через 3-4 дня, но могут держаться длительно в течение 2-3 недель, что при-
водит к значительным нарушениям двигательной функции сустава. При развившемся артрите отмечается отечность и сглаженность конфигурации сустава, одновременно могут быть местные воспалительные изменения кожи над суставом. В ос гром периоде болезни артриты возникают редко, чаше они имеют место при рецидивах.
Изменения со стороны почек в ранние срок 11 болезни (1-2 нед.) носят воспалительный характер и проявляю : ;я лейкоцитурией, бактериурией, микрогематурией, дисметаболическими нарушениями. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни возможно развитие признаков острой почечной недостаточности: оли-гурии, азотемии, нарушения концентрационной функции почек и др. У 6,7 % больных изменения со стороны почек развиваются только в поздние сроки болезни (3-5 нед.).
До сих пор отсутствует единая классификация псевдотуберкулеза, наиболее часто в клинической практике используют классификацию, предложенную в 1988 году Н.Д. Юшуком и Г.Н. Карет-киной (табл. 4).
Клиническая классификация псевдотуберкулеза
Читайте также:


