Режим работа по чуме
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
ЧУМА
Чума– острая конвенционная инфекционная болезнь, характеризующаяся тяжелой интоксикацией, высокой лихорадкой, поражением лимфатической системы, тенденцией к септицемии.
Этиология. Возбудитель чумы – Yersinia pestis, согласно современным представлениям, признан как самостоятельный вид рода Yersinia. Имеет овоидную форму, размеры 1,0–2,0´0,3–0,7 мкм. Характеризуется полиморфизмом, грамотрицателен, спор не образует, формирует капсулу, продуцирует экзотоксин. По способности сбраживать глицерин (Г), рамнозу (Р) и образовывать нитриты (Н) Y.pestis разделены на варианты: крысиный (Г-Н+); сурчиный (Г+Н+); суслиный (Г+Н-); полевочьий (Г+Н+Р+); песчаночьий (Г+Н- – вызывает постоянную бактериемию у песчанок). Устойчивость возбудителя чумы позволяет ему переживать в мокроте и крови в течение нескольких месяцев, в трупах грызунов и людей – нескольких дней, в гное бубона – до 20–30 дней. В организме голодающих блох может сохранять жизнеспособность больше года. Микроб не выдерживает конкуренции других микроорганизмов, особенно гнилостных. Температура 50°С вызывает гибель чумной палочки в течение 30–40 мин, 70°С – 10 мин, 100°С – нескольких секунд. К воздействию дезинфицирующих средств (5% раствор фенола, 1–2% раствор хлорамина) малоустойчив.
Источник инфекции. Чума является природно-очаговой инфекцией, приуроченной к определенным географическим зонам, в пределах которых имеются благоприятные условия для расселения основных носителей и переносчиков Y.pestis. В естественных условиях носителями возбудителя чумы являются теплокровные животные, относящиеся более чем к 300 видам. Однако эпизоотическую и эпидемическую значимость в наибольшей мере представляют 5 видов грызунов – сурки, суслики, песчанки, полевки и крысы. На территориях природных очагов среди полевых грызунов с участием специфических кровососущих переносчиков (блох) обеспечивается циркуляция Y.pestis. Увеличение численности животных и переносчиков на отдельных участках приводит к развитию острых эпизоотий чумы. В ходе эпизоотии одна часть популяции грызунов погибает, а вторая – выздоравливает и приобретает устойчивость к возбудителю чумы. Эти обстоятельства приводят к снижению интенсивности эпизоотического процесса. В условиях затухания эпизоотий происходят качественные изменения свойств возбудителя. Снижается вирулентность циркулирующих штаммов, появляются атипичные штаммы, увеличивается естественная проиммунизация популяции носителя. Наступает межэпизоотический период, когда чумной микроб обнаруживается с трудом или не обнаруживается современными методами вообще. Постепенно давление возбудителя чумы на популяцию носителя ослабевает, так как устойчивые к нему старые особи погибают, а их место занимают новые поколения животных, восприимчивых к чуме. Чувствительность к чуме восстанавливается у всей популяции. Эпизоотии среди диких животных приводят к распространению возбудителя чумы на синантропных грызунов и домашних животных (верблюдов).
Инкубационный период составляет от нескольких часов до 6 дней, в среднем – 1–2 дня.
Механизм заражения– трансмиссивный, контактный, аэрозольный.
Пути и факторы передачи. В естественных условиях возбудители чумы распространяются среди грызунов с участием блох. Блохи инфицируются возбудителем чумы при питании на больных грызунах, в крови которых находятся Y.pestis. Вирулентные штаммы чумного микроба попадают в преджелудок блохи, где размножаются и формируют блок, затрудняющий дальнейшее прохождение пищи по желудочно-кишечному тракту насекомого. Такие блохи голодают и при укусе содержимое преджелудка, состоящее из чумных бактерий, попадает в ранку, обеспечивая заражение других грызунов (или человека). Большинство блокированных блох отмирает в течение 2–7 дней, но некоторые особи, будучи зараженными, выживают до 180–360 дней и сохраняют в желудочно-кишечном тракте возбудителя чумы. Различают передачу возбудителей инфекции через блох от грызунов человеку и от человека к человеку. На территории, где протекает эпизоотия среди грызунов, человек подвергается угрозе нападения инфицированных блох. Эта опасность невелика, когда численность грызунов большая, но в результате резкого уменьшения последней блохи в поисках пищи нападают на человека, который для них становится случайным хозяином.
Если у больного чумой развивается сепсис, сопровождающийся интенсивной бактериемией, то при наличии человеческих блох в жилище они инфицируются и через 6–10 дней (время, необходимое для образования блока) становятся способными заражать других людей. В этих случаях заболевают почти все члены семьи, у которых преимущественно развиваются бубонно-септические формы чумы.
Охотники могут заражаться чумой контактным путем, сдирая шкурки грызунов, лисиц, зайцев. При этом чаще возникает бубонная форма чумы. Особое место занимают вспышки чумы при контакте с больным верблюдом. В разделке вынужденно убитого верблюда участвует, как правило, несколько человек, и мясо распределяется по нескольким семьям, в которых могут появиться первые больные. Большей частью у лиц, имевших контакт с сырым мясом, развивается бубонная форма чумы.
Несмотря на зоонозную природу чумы, возможно возникновение заболеваний, связанное с передачей возбудителя от человека человеку аэрозольным путем. Эти заболевания наблюдаются при появлении у больных вторичной чумной пневмонии, а затем и первичных пневмоний. Такие больные исключительно опасны, так как выделяют огромное количество возбудителей и вспышки развиваются по типу аэрозольных антропонозных инфекций.
Исключительно редко наблюдаются случаи инфицирования людей через выделения изъязвившихся бубонов или язв кожи при бубонной и кожной формах чумы. Следует также иметь в виду возможность появления кишечной формы чумы и опасность инфицирования через выделения больного.
Восприимчивость и иммунитет. Восприимчивость человека к возбудителю чумы очень высокая. В прошлом от легочной формы чумы вымирали целые населенные пункты. Перенесенное заболевание оставляет после себя иммунитет невысокой напряженности и недостаточной продолжительности.
Проявления эпидемического процесса. Чума относится к природно-очаговым инфекциям. Природный очаг – энзоотичная по чуме территория, имеющая географические и экологические преграды для носителей, переносчиков и внутривидовых категорий возбудителя чумы. В ее пределах саморегуляция эпизоотического процесса может обеспечиваться в одной или нескольких популяциях основного носителя.
Природные очаги чумы выявлены на всех континентах, кроме Австралии и Антарктиды. Наиболее изучены: Забайкальский, Тувинский, Горно-Алтайский, Тянь-Шаньский и Памиро-Алтайский, Гиссаро-Дарвазский, Среднеазиатский равнинный, Волго-Уральский, Зауральский, Северо-Западного Прикаспия, Центрально-Кавказский, Восточно-Кавказский природные очаги.
Ежегодно в мире регистрируется несколько сотен случаев чумы человека. Заболевания преимущественно выявляются в Африке, Южной Америке и Юго-Восточной Азии. В странах тропического пояса в поддержании чумы важное значение имеют синантропные крысы, формирующие антропургические очаги этой инфекции. В среднеазиатских странах выявляются заболевания чумой, связанные с разделкой туш больного верблюда. В некоторых странах зарегистрированы заносные случаи чумы, обусловленные лицами, прибывшими из эндемичных территорий в инкубационном периоде.
Факторы риска. Нахождение на территории природного очага, недостаточность гигиенических знаний и навыков.
Профилактика. Системой профилактических мероприятий в природных очагах чумы предусматриваются: 1) эпидемиологическая разведка и наблюдение; 2) вакцинация населения по показаниям; 3) борьба с грызунами; 4) борьба с блохами диких и синантропных грызунов; 5) мероприятия по предупреждению заноса чумы из зарубежных стран; 6) санитарно-просветительная работа.
Главной целью эпидемиологической разведки является быстрая оценка эпидемического состояния в очаге на основе эпизоотического обследования энзоотичной по чуме территории и медицинского наблюдения за населением. Эта работа выполняется системой противочумных учреждений. Ведутся поиски локальных и разлитых эпизоотий, определяется плотность грызунов – основных носителей чумы, численность переносчиков, проводятся бактериологическое, биологическое и серологическое исследования полевого материала.
Прививки против чумы в настоящее время целесообразно проводить преимущественно в природных очагах среди лиц, подверженных опасности заражения (пастухи, чабаны, геологи). Массовая вакцинация осуществляется только по показаниям в случае возникновения острых эпизоотий в окрестностях населенных пунктов и угрозы возникновения вторичных очагов чумы среди синантропных грызунов. Применение вакцинации для предохранения от спорадических заболеваний чумы в природных очагах как мера профилактики малоэффективна и в настоящее время не рекомендуется.
Одним из наиболее мощных средств профилактики чумы в природных очагах является борьба с дикими грызунами – носителями возбудителя болезни. В настоящее время эта мера надежно и быстро подавляет эпизоотии и снижает опасность заражения человека.
Борьба с блохами – высокоэффективное профилактическое мероприятие. Полевая дезинсекция в природных очагах чумы, расположенных в зоне умеренного климата, основанная на принципе глубокой обработки нор инсектицидами, приводит к резкому сокращению численности блох и подавлению острых эпизоотий чумы. Несмотря на трудоемкость, такой путь борьбы с чумой рассматривается как достаточно перспективный.
Мероприятия по охране территории и предупреждению заноса чумы из природных очагов и стран, эндемичных по чуме, проводятся сетью карантинных учреждений, отделами особо опасных инфекций, лечебно-профилактическими и амбулаторно-поликлиническими учреждениями. Основу этих мероприятий составляют: 1) разработка и утверждение планов по предупреждению заноса и распространения чумы на определенной территории; 2) подготовка медицинского персонала по разделам клиники, лечения, лабораторной диагностики чумы и обеспечение его готовности к проведению профилактических и противоэпидемических мероприятий; 3) рациональное распределение функций среди медицинских учреждений; 4) слежение за эпидемической ситуацией в мире и определение потенциальной опасности заноса чумы в страну; 5) контроль на санитарно-контрольных пунктах за своевременным выявлением среди пассажиров, прибывающих в страну, больных с подозрением на чуму; 6) изоляция на 6 дней лиц, в отношении которых возникает подозрение на заражение чумой; 7) создание запасов диагностических, лечебных и профилактических средств.
Санитарное просвещение является важной частью любой программы борьбы с чумой.
Противоэпидемические мероприятия – таблица 33.
Противоэпидемические мероприятия в очагах чумы
Смертность от этого заболевания и в наши дни достигает от 10 до 50%, в зависимости от клинической формы.
Возбудитель чумы — бактерия Yersinia pestis, чувствительная к нагреванию и воздействию дезсредств, но устойчивая к низким температурам.
Природные очаги её встречаются на разных континентах. На территории России они зафиксированы в Волго-Уральском междуречье, на юге Сибири, на Кавказе, в Забайкалье.
Источники инфекции — больные животные (грызуны, верблюды, лисы, зайцы) и заболевшие люди. Переносчиками являются блохи и клещи. Заразиться можно в поле, степи, горах во время охоты, при разделке туш животных, обработке мяса, при уходе за больными и участии в похоронных ритуалах.
Инкубационный период — от 1 до 6 дней, характерно внезапное начало, высокая лихорадка, раннее развитие осложнений, что ведет к смерти.

Согласно этим нормативным документам, при обнаружении очага чумы или подозрении на него организуются следующие мероприятия:
- временная изоляция больных и всех лиц, контактирующих с ними;
- обязательная госпитализация заболевших;
- информирование руководителей ЛПУ и Санэпиднадзора по разработанной схеме;
- проведение профилактической, текущей и заключительной дезинфекции в очаге, а также дезинсекции и дератизации;
- санитарный контроль над объектами окружающей среды, ветеринарный надзор за домашними животными;
- разъяснительная работа среди населения.
Противоэпидемические мероприятия возлагаются на органы Роспотребнадзора, ЛПУ и противочумные учреждения.
При подозрении на чуму действия медработника, поставившего предварительный диагноз:
- Закрывает нос и рот маской или подручным материалом, обрабатывает руки и открытые части тела антисептиком Септолит Антисептик.
- Извещает по телефону главного врача учреждения о выявлении очага.
- Изолирует больного в отдельном помещении, закрывает окна и двери, отключает вентиляцию, запрещает пользоваться канализацией.
- Оказывает помощь больному.
- Собирает биоматериал для лабораторных анализов в отдельную посуду.
- Выясняет эпиданамнез и сведения о контактных лицах.
- После прибытия дезинфекторов, снимает одежду и замачивает в растворе средства Септолит Тетра.
- Принимает меры по личной профилактике (закапывает глаза антибактериальными каплями, прополаскивает рот и горло спиртом, открытые участки тела обрабатывает дезсредством, начинает лечение антибиотиками внутрь) и изолируется на время инкубационного периода.
На место приезжают бригады медработников для транспортировки больного в стационар и дезинфекторов для противоэпидемических мероприятий. Они одеты в защитные противочумные костюмы (комбинезон со шлемом, бахилы, 2 пары перчаток, полотенце, противогаз). Одеваются, снимаются и обрабатываются косюмы по установленной схеме с применением дезсредств.
Санитарный транспорт, в котором везут больного, должен быть герметизирован, обработку он проходит в лечебном учреждении.
Заключительная дезинфекция проводится после удаления источника инфекции, т.е. больного или трупа, из очага.
Дезинфекционная бригада орошает раствором дезсредства Септолит Тетра все поверхности, начиная от входа в помещение. Труднодоступные места протирают ветошью с дез. раствором. После экспозиции делают влажную уборку и проветривают.
Сантехнику протирают дважды дез. раствором, моют с чистящими средствами.
Постельные принадлежности и посуду больного погружают в раствор дезсредства, а затем обеззараживают кипячением или в автоклаве.
Биологические отходы и выделения заболевшего смешивают с дезраствором (в соответствии с инструкцией), после выдержки выливают в канализацию.
Уборочный инвентарь сначала замачивают в дезсредстве, затем сжигают.
Выпускается в концентрированном виде во флаконах 1 и 5 литров. Для приготовления рабочего раствора разводится водой по инструкции. Этим раствором обеззараживаются поверхности, бельё, предметы ухода за больным во время текущей и заключительной дезинфекции в очаге ООИ.
Глава 26. Возбудитель чумы
Бактерии чумы открыты были Иерсеном в Гонконге в 1894 г. и в честь него весь род был назван иерсиниями. Большой вклад в изучение чумы внесли русские ученые Д. К. Заболотный, Н. К. Клодницкий, И. А. Лебединский, Н. Ф. Гамалея и индийские ученые, предложившие для лечения чумы стрептомицин.
К роду иерсиний относятся три вида бактерий:
1. Yersiniae pestis - возбудители чумы.
2. Yersiniae pseudotuberculosis - возбудители псевдотуберкулеза.
3. Yersiniae enterocolitica - возбудители кишечных инфекций.
Все представители этого рода грамотрицательные палочки, имеющие чаще овоидную форму и величину 0,4-0,7 × 1-2 мкм. Спор не образуют. У возбудителей псевдотуберкулеза и иерсиний энтероколитика имеются жгутики. Все иерсиний неприхотливы к питательным средам. Ферментативно они активны: расщепляют ряд углеводов с образованием кислоты.
Морфология. Возбудитель чумы - бвоидная палочка, средний размер 0,3-0,6 × 1-2 мкм. Они очень полиморфны. В мазках с плотной питательной среды палочки бывают удлиненными, нитевидными, описаны также фильтрующиеся формы. Бактерии чумы не имеют спор, жгутиков, образуют нежную капсулу. Грамотрицательны. Ввиду неравномерного распределения цитоплазмы концы палочек окрашиваются интенсивнее. Такая биполярность хорошо видна при окраске их метиленовым синим (рис. 46).
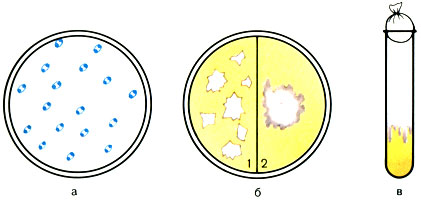
Рис. 46. Морфологические и культуральные свойства возбудителя чумы (Jersinia pestis). а - бактерии чумы (окраска синим Леффлера); б - рост на МПА: 1 - через 24 ч в виде битого стекла; 2 - через 48 ч в виде кружевного платочка; в - рост на МПБ - 'сталактитовый'
Культивирование. Возбудители чумы - факультативные анаэробы. Не прихотливы, растут на обычных питательных средах при температуре 28-30° С, рН среды 7,0-7,2. Рост появляется через 12-14 ч. Для ускорения роста применяют стимуляторы (экстракты некоторых бактерий, например сарцин, свежегемолизированную кровь, сульфит натрия и др.). Элективными средами для выращивания возбудителей чумы являются казеиновые среды и гидролизаты кровяных сгустков. Выросшие колонии через 18-24 ч инкубации имеют вид мелких глыбок с неровными краями, через 48 ч края колоний приобретают фестончатый вид и напоминают "кружевной платочек" (см. рис. 46).
На скошенном агаре культура растет в виде вязкого налета; на НПБ - в виде рыхлых хлопьев, взвешенных в прозрачной жидкости. При более длительном росте с поверхности среды спускаются рыхлые нити: "сталактитовый рост". Бактерии чумы растут в R-форме, которая является вирулентной. Однако они легко диссоциируют под влиянием ряда факторов, например бактериофага и через О-форму переходят в S-авирулентную форму.
Ферментативные свойства. У чумных бактерий выражена сахаролитическая активность - они расщепляют сахарозу, мальтозу, арабинозу, рамнозу, глюкозу (не всегда) и маннит с образованием кислоты. Различают два варианта бактерий чумы - разлагающие и не разлагающие глицерин. Протеолитические свойства выражены слабо: они не разжижают желатин, не свертывают молоко, образуют сероводород.
Бактерии чумы продуцируют фибринолизин, гемолизин, гиалуронидазу, коагулазу.
Токсинообразование. Токсин чумной палочки представляет собой особый белок, сочетающий свойства экзо- и эндотоксина, он состоит из двух белковых фракций (А и В), различающихся по аминокислотному составу и антигенным свойствам. Он очень токсичен для человека. Чумный токсин называют мышиный яд, так как мыши высоко чувствительны к его действию.
Антигенная структура бактерий чумы сложна. Микробы чумы содержат около десяти различных антигенов: фракции F, V, W и др. Фракция F - основной компонент, связанный с капсулой; V и W компоненты препятствуют фагоцитированию клетки. У бактерий чумы имеются общие антигены с возбудителем псевдотуберкулеза, эшерихиями, шигеллами и эритроцитами человека О-группы.
Устойчивость к факторам окружающей среды. Высокие температуры (100° С) губят чумные бактерии мгновенно, 80° С - через 5 мин. Низкие температуры чумные бактерии переносят хорошо: при 0° С сохраняются 6 мес, в замороженных трупах - год и больше. Прямые солнечные лучи убивают их через 2-3 ч. Чумные бактерии очень чувствительны к высыханию. В пищевых продуктах они сохраняются от 2 до 6 мес. В блохах - до года.
Обычные концентрации дезинфицирующих растворов убивают их через 5-10 мин. Особенно они чувствительны к сулеме и карболовой кислоте.
Восприимчивость животных. Основными носителями чумы являются грызуны: сурки, суслики, тарабаганы; они обусловливают природную очаговость чумы. Очень чувствительны к чуме серые и черные крысы, мыши; восприимчивы также верблюды, лисицы, кошки. К экспериментальному заражению чувствительны мыши, крысы, морские свинки и др.
Источники заражения. Больные животные, в основном грызуны. Эпидемии у людей часто предшествуют эпизоотии у грызунов.
Пути передачи и переносчики. 1. Основной путь передачи - трансмиссивный. Переносчики - блохи (грызуны → блохи → человек).
2. Воздушно-капельный путь (заражение человека от человека при легочной форме чумы).
3. Пищевой - при употреблении в пищу плохо проваренного зараженного мяса (этот путь бывает редко).
Патогенез и формы заболевания. Входными воротами являются кожа и слизистые оболочки дыхательных путей и пищеварительного тракта. Возбудители чумы обладают большой инвазивной способностью. На месте проникновения возбудителя образуются папулы, переходящие в пустулу с кровянисто-гнойным содержимым. В патологический процесс вовлекаются регионарные лимфатические узлы, через которые микробы проникают в кровь, вызывая бактерифмию. С кровью они попадают во внутренние органы.
В зависимости от места локализации у человека могут возникнуть разные формы заболевания: кожная, кожно-бубонная, кишечная, легочная, первично-септическая; каждая форма может закончиться сепсисом (вторичная септицемия). Наиболее часто возникает бубонная форма. Бубон болезнен. При попадании большой дозы возбудителя и малой разистентности организма может возникнуть первично-септическая форма. Заболевание начинается остро и протекает с явлениями интоксикации - высокой температурой, головной болью и т. д.
Иммунитет. Напряженный и продолжительный (в прошлые века в период больших эпидемий переболевших использовали для ухода за больными). Иммунитет обусловливается системой макрофагов. Большое значение имеет фагоцитарный фактор.
Профилактика. Общие мероприятия заключаются в ранней диагностике, изоляции больных. Установление карантина для людей, находившихся в контакте с больными. Проведение в очагах дезинсекции и дератизации. Защита медицинского персонала, находящегося в очагах, проводится введением стрептомицина и противочумной вакцины. Выполнение международных конвенций по профилактике чумы (дератизация и дезинфекция кораблей в портах). Охрана государственных границ.
Специфическая профилактика. В СССР применяют живую вакцину EV. Этот штамм был получен из вирулентной культуры путем последовательных пересевов возбудителя на питательные среды в течение 5 лет. Штамм потерял вирулентность, сохранив при этом иммуногенные свойства. Иммунитет длится около года. Вакцинируют только людей, которым угрожает опасность заражения.
Лечение. Стрептомицин, тетрациклин, специфический фаг и противочумный иммуноглобулин.
Большой вклад в изучение профилактики и лечения чумы внесли советские ученые М. П. Покровская и Н. Н. Жуков-Вережников.
1. К какой группе инфекций относится чума?
2. Как растет возбудитель чумы на плотных и жидких питательных средах? Какая форма является вирулентной - R или S?
3. Какой токсин образует возбудитель чумы и какие Вы знаете ферменты патогенности?
4. Кто является источником и переносчиком чумы?
5. Какие формы заболевания вызывает палочка чумы?
Цель исследования: выявление возбудителя чумы.
1. Отделяемое язвы или пунктат из карбункула - кожная форма.
2. Содержимое бубона - бубонная форма.
3. Мокрота - легочная форма.
4. Испражнения - кишечная форма.
5. Кровь - при всех формах.
6. На вскрытии берут кусочки органов трупа, кровь, костный мозг.
7. Блохи - содержимое кишечника.
8. Крысы, мыши и другие погибшие грызуны (и болеющие) - вскрывают, исследуют органы и кровь.

Способы сбора материала
4. Люминесцентно-серологический метод (см. главу 2).
Методы серодиагностики не нашли широкого применения.

Первый день исследования
Посев. Незагрязненный посторонней флорой материал засевают на плотные и жидкие питательные среды (МПА и МПБ) с прибавлением к ним стимуляторов: кровь, сульфит натрия и др. Стимуляция роста необходима, так как посевная доза может быть недостаточной. Материал, содержащий постороннюю флору (мокрота, содержимое открытых язв), засевают на среду Туманского или среду Коробковой. Эти среды содержат генциановый фиолетовый (1:50000), подавляющий рост посторонней флоры. Посевы инкубируют в термостате при 28° С.
Биологическая проба. Биопробу ставят на морских свинках и белых мышах. Метод введения исследуемого материала зависит от характера материала. Мокроту, гной из открытого абсцесса вводят путем втирания в кожу брюшной стенки (предварительно кожу эпилируют, обрабатывают стерильным изотоническим раствором натрия хлорида и скарифицируют). На скарифицированный участок наносят исследуемый материал, втирая его плоской частью скальпеля, под прикрытием специальной воронки или стеклянной крышки от чашки Петри. Незагрязненный материал (кровь, содержимое закрытого бубона) вводят животным подкожно или внутрибрюшинно. В зависимости от метода введения животное погибает на 3-9-й день.
Посевы вынимают из термостата. Изучают рост на плотной и жидкой питательной среде.
Из бульонной культуры при типичном росте делают мазки, окрашивают по Граму и метиленовым синим. Микроскопируют. Из плотной питательной среды при наличии типичных колоний выделяют чистую культуру и помещают в термостат. На 2-3 подозрительные в отношении возбудителя чумы колонии наносят чумный бактериофаг. Инкубируют в термостате. Через 10-12 ч колонии изменяются - лизируются. Лизис колоний под действием чумного бактериофага имеет диагностическое значение.
Вынимают из термостата пробирки с культурой на скошенном агаре. На поверхности агара чумная палочка образует вязкий серовато-белый налет. Выделенную культуру проверяют микроскопически. При наличии типичных палочек проверяют сахаролитические свойства посевом на сахара: глюкозу, мальтозу, сахарозу, рамнозу, маннит. Ставят пробу с бактериофагом.
Производят учет результатов: 1. Ферментативные свойства (табл. 42).
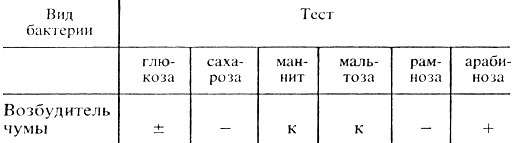
Таблица 42. Ферментативные свойства возбудителей чумы
Примечание. к - кислота; - отсутствие расщепления; ± не всегда расщепляет; + расщепление.
Проба с бактериофагом - лизис колоний.
Ускоренный метод пробы с бактериофагом. Исследуемый материал наносят на 3 чашки со средой Туманского.
1-я чашка - засевают вместе с чумным бактериофагом.
2-я чашка - засевают равномерным распределением материала по поверхности среды (шпателем), после чего делают дорожку из чумного бактериофага.
3-я чашка (контрольная) - засевают только исследуемым материалом. Посевы инкубируют при 28° С. Через 12-14 ч чашки вынимают из термостата.
При наличии в исследуемом материале возбудителя чумы отмечают:
в 1-й чашке - негативные колонии (лизис колоний чумы), во 2-й чашке - стерильную дорожку, в 3-й чашке - типичные колонии чумных бактерий.
Проводят дифференциацию чумных бактерий от бактерий псевдотуберкулеза (табл. 43).
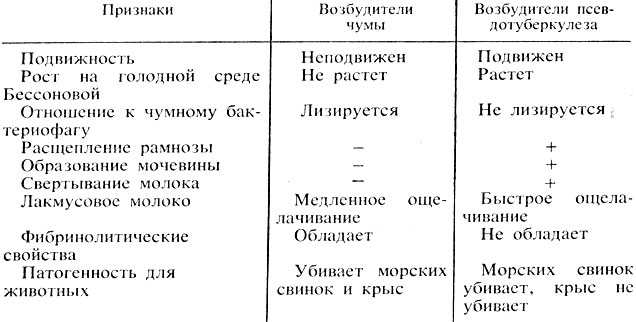
Таблица 43. Дифференциация возбудителей чумы и бактерий псевдотуберкулеза
Продолжают наблюдение за животными, зараженными в первый день исследования. Павших или убитых животных вскрывают. Изучают изменения в органах. Обычно у животных, павших от чумы, увеличены регионарные узлы, в органах - геморрагические и некротические участки. Печень и селезенка увеличены. При вскрытии из органов и крови делают мазки-отпечатки на специальные среды. Дальнейшее исследование ведут описанным выше способом.
1. Какой режим работы необходимо соблюдать при работе с возбудителями чумы?
2. Какие методы являются ведущими? В каких случаях следует прибавить в среду генциановый фиолетовый?
3. На каких животных ставят биопробу? Какие изменения обнаруживают у павших животных?
4. Как дифференцируют возбудителей чумы от бактерий псевдотуберкулеза?
Первичные противоэпидемические мероприятия при выявлении больного подозрительного на карантинную инфекцию. При выявлении больного, подозрительного на заболевание чумой, холерой, контагиозными вирусными геморрагическими лихорадками (Эбола, Марбург, Ласса), Аргентинской, Боливийской, Конго—Крымской, жёлтой лихорадкой и оспой обезьян, все первичные противоэпидемические мероприятия проводятся при установлении предварительного диагноза на основании клинико-эпидемиологических данных.
При установлении окончательного диагноза мероприятия по ликвидации и локализации очагов перечисленных выше инфекций осуществляются в соответствии с приказами и инструктивно-методическими указаниями по каждой нозологической форме.
Принцип организации первичных противоэпидемических мероприятий единый для всех инфекций и включают следующие основные разделы работы:
- выявление больного (трупа), подозрительного на карантинную инфекцию.
- временная изоляция больного с последующей госпитализацией, в том числе и на санитарно-карантинных (контрольных) пунктах пропуска через государственную границу Республики Беларусь.
- информирование о выявленном больном (трупе) руководителя ЛПУ.
- в случае выявления больного с подозрением на легочную форму чумы, контагиозную вирусную геморрагическую лихорадку, острый геморрагический, респираторный, неврологический синдромы временная изоляция лиц, контактных с больным, в любом свободном помещении до решения врача-эпидемиолога о мерах, которые к ним должны применяться (изоляция, экстренная профилактика, медицинское наблюдение).
- временное запрещение входа в здание (объект), транспортное средство и выхода из него, а также бесконтрольного перемещения внутри объекта.
- уточнение диагноза.
- эвакуация больного, подозрительного на заболевание в специализированный инфекционный госпиталь, провизорный госпиталь, контактных - в обсервационное отделение (госпиталь).
- оказание больному необходимой медицинской помощи.
- забор материала на лабораторное исследование.
- выявление, регистрация лиц, соприкасавшихся с больным или с другими зараженными объектами, их изоляция, проведение экстренной профилактики.
- проведение текущей и заключительной дезинфекции.
Все эти мероприятия проводятся местными органами и учреждениями здравоохранения совместно с отделами ООН областных ЦГЭ и 03 осуществляющими методическое руководство, консультативную и практическую помощь.
Все лечебно-профилактические и санитарно-эпидемиологические организации должны иметь необходимый запас медикаментов для проведения этиотропной и патогенетической терапии; укладок для забора материала от больных (трупов) на лабораторное исследование; дезинфекционных средств и упаковок лейкопластыря из расчета на заклеивание окон, дверей, вентиляционных отверстий в одном кабинете (боксе, палате); средств личной профилактики и индивидуальной защиты (противочумный костюм I типа).
Первичная сигнализация о выявлении больного чумой, холерой, КВГЛ и оспой обезьян производится в три основные инстанции: главным врачам лечебно-профилактической организации, станции скорой медицинской помощи и территориального ЦГЭ и 03.
Главный врач ЦГЭ и 03 приводит в действие план противоэпидемических мероприятий, информирует о случае заболевания соответствующие учреждения и организации.
При проведении первичных противоэпидемических мероприятий после установления предварительного диагноза необходимо руководствоваться следующими сроками инкубационного периода: при чуме - 6 дней, холере - 5 дней, жёлтой лихорадке — 6 дней, Конго—Крымской лихорадке и оспе обезьян - 14 дней, лихорадках Эбола, Марбург, Ласса, Аргентинской, Боливийской и при синдромах невыясненной этиологии - 21 день.
У больного с подозрением на холеру забор материала производится медицинским работником, выявившим больного, а при подозрении на чуму медработником того учреждения, где находится больной, под руководством специалистов отделов особо опасных инфекций ЦГЭ и 03. Материал от больных КВГЛ берется только по месту госпитализации работниками лабораторий, выполняющих эти исследования. Собранный материал срочно отправляется для исследования в лабораторию отдела ООИ областных ЦГЭ и 03.
При выявлении больных холерой контактными считаются только те лица, которые общались с ними в период клинических проявлений болезни. Медицинские работники, бывшие в контакте с больными чумой, КВГЛ или оспой обезьян (при подозрении на эти инфекции), подлежат изоляции до установления окончательного диагноза или на срок, равный максимальному инкубационному периоду. Лица, бывшие в непосредственном контакте с больными холерой, по указанию врача-эпидемиолога должны быть изолированы или оставлены под медицинским наблюдением.
Дальнейшие мероприятия проводятся специалистами отделов ООИ ЦГЭ и 03 в соответствии с действующими инструкциями и комплексными планами.
Знание врачами различной специализации и квалификации ранних проявлений ООИ, постоянная информация и ориентация в эпидемической ситуации в республике, области, районе позволяют своевременно диагностировать эти заболевания и принять срочные противоэпидемические и лечебно-профилактические меры. В связи с этим медицинский работник должен заподозрить заболевание чумой, холерой, КВГЛ или оспой обезьян на основании клинических и эпидемиологических данных.
Мероприятия лечебно-профилактических организаций.
Противоэпидемические мероприятия во всех лечебно-профилактических организациях проводятся по единой схеме согласно оперативному плану данного учреждения.
Порядок оповещения главного врача больницы, поликлиники или лица, его замещающего, определяется конкретно для каждой организации. Информирование о выявленном больном в территориальный ЦГЭ и ОЗ, вышестоящие инстанции, вызов консультантов и эвакобригады осуществляются руководителем организации или лицом его замещающим.
При выявлении больного, подозрительного на заболевание чумой, холерой, КВГЛ, оспой обезьян или синдромом невыясненной этиологии в поликлинике или больнице проводятся следующие первичные противоэпидемические мероприятия:
- принимаются меры к изоляции больного по месту его выявления до госпитализации в инфекционный стационар;
- транспортабельные больные доставляются санитарным транспортом в специализированный для этих больных стационар. Нетранспортабельным больным медицинская помощь оказывается на месте с вызовом консультанта и оснащенной всем необходимым машины скорой медицинской помощи;
- медицинский работник не выходя из помещения, где выявлен больной, по телефону или через нарочного извещает руководителя своей организации о выявленном больном;
- запрашивает соответствующие лекарственные препараты, укладки защитной одежды, средства личной профилактики;
- временно запрещается вход в медицинское учреждение и выход из него;
- прекращается сообщение между этажами;
- выставляются посты у кабинета (палаты), где находится больной, у входных дверей поликлиники (отделения) и на этажах;
- запрещается хождение больных внутри отделения, где выявлен больной, и выход из него;
- временно прекращается прием, выписка больных, посещение их родственниками;
- прием больных, по жизненным показаниям, проводится в изолированных помещениях;
- в помещении, где выявлен больной, закрываются окна и двери, отключается вентиляция и заклеиваются лейкопластырем отверстия;
- контактные больные изолируются в отдельную палату или бокс (при подозрении на чуму, ГВЛ или оспу обезьян учитываются контакты по помещениям, сообщающимся через вентиляционные ходы). Составляются списки выявленных контактных лиц (Ф.И.О., адрес, место работы, время, степень и характер контакта);
- до получения защитной одежды медицинский работник при подозрении на чуму, КВГЛ и оспу обезьян должен временно закрыть нос и рот полотенцем или маской, сделанной из подручных материалов (бинта, марли, ваты); при необходимости проводится экстренная профилактика медперсоналу;
- после получения защитной одежды (противочумный костюм соответствующего типа) ее надевают, не снимая собственной, кроме случаев, когда одежда медицинского работника сильно загрязнена выделениями больного;
- тяжелым больным оказывается экстренная медицинская помощь до прибытия врачебной бригады;
- с помощью специальной укладки для отбора проб до приезда эвакобригады медицинский работник, выявивший больного, забирает материал для бактериологического (вирусологического) исследования;
- в кабинете (палате), где выявлен больной, проводится текущая дезинфекция;
- по приезде бригады консультантов или эвакобригады медработник, выявивший больного, выполняет все распоряжения врача-эпидемиолога;
Если требуется срочная госпитализация больного по жизненным показаниям, то медработник, выявивший больного, сопровождает его в специализированный стационар и выполняет распоряжения дежурного врача инфекционного стационара. После консультации с врачом-эпидемиологом медработник направляется на санобработку, а при легочной форме чумы, КВГЛ, оспе обезьян и синдроме невыясненной этиологии - в обсервационное отделение. Устройство и противоэпидемический режим противочумного госпиталя.
В целях локализации и ликвидации вспышки, применения правильного лечения и принятия мер личной профилактики лечащим и обслуживающим персоналом каждый подозрительный на чуму или заведомо чумной больной должен быть госпитализирован в кратчайшие сроки.
Госпитализация таких больных производится в специально организованном госпитале. При множественных, разбросанных на значительной территории случаях заболевания рекомендуется концентрация больных в госпитале с центральной локализацией его в отношении очага или района обслуживания;
Помещением для госпиталя может служить любое здание, удовлетворяющее следующим требованиям: здание должно быть расположено вне оживленных магистралей, иметь хорошие подъездные пути с твердым покрытием; иметь необходимую коечную емкость с набором помещений, имеющих, как минимум, два выхода; здания должны быть обеспечены водопроводом, электроэнергией, канализацией; полы в здании должны быть без щелей, с плотно подогнанными плинтусами (если есть щели - заделать и залить цементом, крысиные и мышиные норы забить толченым кирпичом с битым стеклом и залить цементом); предусмотрена возможность заделывания окон и дверей сетками; наличие двора около зданий с подсобными помещениями на нем и оградой вокруг для изоляции от населения и родственников; возможность оборудования площадки для дезинфекции санитарного транспорта.
Развертывание в одном здании чумного госпиталя с провизорным (или изолятором) при отсутствии разделяющей капитальной стенки между ними, запрещается (допускается герметизация разделяющей двери).
Лучше всего этим требованиям соответствует типовое здание инфекционного отделения центральных районных больниц, особенно если при них есть и хлораторные установки.
Госпиталь должен обеспечить индивидуальную госпитализацию каждого больного, по крайней мере, до периода снижения температуры до нормальной. Выздоравливающие больные с бубонной или кожной формой заболевания с нормальной температурой могут находиться по несколько человек в общей палате, в случае нового подъема температуры обязательно выделение на каждого из них изолированной палаты;
Содержание больных с первичной легочной формой чумы с вторичными пневмониями и последних с больными бубонной и кожной формой чумы в боксированных палатах не допускается. Также не допускается содержание подозрительных на чуму больных вместе с заведомо больными в помещениях с боксированными палатами;
Обсерватор развертывается отдельно от госпитальной базы.
Чистая половина должна включать: гардеробная; комната для переодевания защитной одежды и инструкторская с запасом противочумных костюмов; ординаторская; комната отдыха персонала; склад чистого белья (запас на 2-3 дня); склад медикаментов (запас на 2-3 дня); санпропускник для медперсонала (можно совместить с комнатой для переодевания); кладовая для хранения обеззараженной одежды пациентов; буфетная.
Оснащение помещений противочумного госпиталя.
Чистая половина госпиталя.
- Гардеробная: шкаф для верхней одежды персонала.
- Комната одевания противочумных костюмов и инструкторская: шкаф с запасом пижам, противочумных костюмов, набором тапочек, сапог по размерам; биксы с запасом масок, капюшонов, перчаток, полотенец, очков, ваты; емкость с тальком; журнал прохождения инструктажа перед выходом на смену по режиму работы.
- Ординаторская: оснащена традиционно.
- Санпропускник для персонала.
Структура ответа. Первичные противоэпидемические мероприятия при выявлении больного подозрительного на карантинную инфекцию. Мероприятия лечебно-профилактических организаций. Структура и режим работы госпиталя для больных чумой.
Читайте также:


