Сепсис и лейкоз отличие

Онкологические заболевания включают в себя появление и развитие опухолей, которые могут располагаться в любой части тела. Помимо этого, они обладают различной гистологической структурой.
Если говорить в общем, онкологические болезни выражаются в появлении доброкачественных и злокачественных новообразований. Однако современная практическая онкология специализируется больше на терапии именно последних.
Лейкоз или лейкемия?

Оба заболевания представляют собой патологии костного мозга опухолевой природы. Часто у людей возникает вопрос, лейкемия и лейкоз – это одно и то же? Отличаются они наличием злокачественного прогрессирующего течения. Возникают болезни в любом возрасте, однако наиболее часто поражает детей, а также взрослых людей преклонных лет.
Про лейкоз
Стоит отметить, что при этом заболевании страдает изначально костный мозг, в результате чего нарушается образование клеток крови. Одним из самых распространенных видов патологии считается именно острый лимфобластный лейкоз. Согласно медицинской статистике ВОЗ, встречается эта болезнь преимущественно у детей в возрасте от двух до пяти лет.
Про лейкемию
Причины лейкоза

Прежде чем определить, в чем разница лейкоза и лейкемии, стоит рассмотреть эти два вида заболевания отдельно. Итак, причины развития лейкоза можно условно поделить на четыре группы:
- Инфекционно-вирусные поражения организма, из-за которых под влиянием вируса здоровая клетка может преобразоваться в нетипичную.
- Влияние фактора наследственности.
- Действие химических веществ, например, бытовой химии, всевозможные синтетические вещества, которые часто применяют в производстве предметов быта. К этой группе риска относят цитостатические препараты, в особенности в ходе неконтролируемого самолечения.
- Прямое лучевое воздействие.
Послужить основанием для развития лейкемии может:
- действие радиации, особенно, если оно было продолжительным;
- заболевание, которое связано с хромосомными нарушениями, к примеру, синдром Дауна.
В чем разница лейкоза и лейкемии, если говорить о первопричинах возникновения? На развитие онкологии влияют вредные привычки, в частности, курение. Не сбрасывают со счетов и наследственный фактор, а также продолжительный контакт с токсическими веществами.
Симптоматика

На самом деле, лейкоз начинается внезапно. Изначально у больного появляется слабость без причины, чувство недомогания, одышка, головные боли и головокружения, острая интоксикация, увеличенная температура тела. Также может наблюдаться увеличение лимфатических узлов, селезенки и печени. В зависимости от вида лейкоза симптоматика может незначительно меняться.
К общим симптомам хронической или острой лейкемии относятся увеличение лимфатических узлов, главным образом, в зоне подмышечных впадин. Болезненными ощущениями симптоматика не сопровождается.
При лейкемии у больного резко повышается утомляемость, наблюдается высокая температура тела, возникают боли в мышцах и суставах. Помимо этого, появляется слабость без причин, носовые кровотечения и кровоточивость десен. Больной может жаловаться на частое возникновение очагов герпеса. Возникает бронхит и пневмония.
Рассматривая симптоматику лейкоза и лейкемии, можно найти много общего. В обоих случаях происходит увеличение селезенки и печени. Такое состояние сопровождается ощущением тяжести в области левого или правого подреберья. На фоне интоксикации организма и увеличения раковых клеток возникает рвота, тошнота, спутанность сознания и даже одышка. Частыми признаками лейкоза и лейкемии считаются:
- головные боли;
- нарушение координации в пространстве;
- снижение остроты зрения;
- спазмы и судороги;
- отечность мягких тканей;
- болевые ощущения в мошонке у мужчин.
Клиническая симптоматика лейкоза не обязательно говорит о наличии рака крови. Правильнее всего говорить о заболевании только после проведения ряда микроскопического и иммуногистохимического обследования.
Диагностика

Врачи-онкологи изначально проводят визуальный осмотр больного. Также пациент должен пройти следующие тесты:
- общий и биохимический анализ крови;
- изучение костного мозга;
- специальное иммунологическое исследование.
Помимо этого, при лейкозе проводится цитогенетическое обследование, а также молекулярно-генетическое исследование, которое позволит выявить стадию развития болезни. Дополнительно врачи назначают прохождение анализа спинномозговой жидкости для определения в ней опухолевых клеток.
В целях диагностики лейкемии выполняется общий анализ крови и пункция костного мозга. В тяжелых случаях требуется дополнительно биохимическая диагностика, которая позволяет определить природу опухоли.
В чем разница лейкоза и лейкемии в плане диагностики? Конечно же, в обоих вариантах врачи-онкологи назначают прохождение осмотра и анализ крови. Для постановки точного диагноза могут использоваться углубленные тесты.
Лечение

- химиотерапия;
- радиотерапия или лучевая терапия;
- пересадка стволовых клеток.
Отличие лейкоза и лейкемии

Весомая разница все-таки существует. При лейкозе происходит образование системной генерализации процесса. При лейкемии поражаются лимфоидные ткани.
Последней стадией онкологических болезней являются метастазы, которые появляются в косном мозге. Если игнорировать патологию, исходом процесса считается смерть пациента. Для предупреждения этого сразу после определения раковых клеток врачи назначают химиотерапию. Это лечение должно блокировать формирование и уничтожать онкологические зачатки.
Лейкемия поражает косный мозг вторично. При лейкозе именно в нем происходит первичное развитие болезни. Все же, в чем разница между лейкозом и лейкемией? В первичном очаге формирования патологии.
Источником лейкоза является одна клетка, которая видоизменилась в раковую. До сегодняшнего дня причина данного процесса не была определена, за счет чего болезнь не всегда излечима.
Важный нюанс

Чем отличается лейкоз от лейкемии? Характерной особенностью лейкемии является то, что при данном заболевании не происходит формирование локальной злокачественной опухоли, как в случае других злокачественных заболеваний. С кровотоком раковые клетки разносятся по всему организму, поражая важнейшие внутренние органы и системы.
Вне зависимости от того, какое заболевание было диагностировано, лейкоз или лейкемия, они требуют неотложного комплексного лечения. Только от его своевременности зависит, насколько благоприятным будет исход процесса лечения. Как утверждают врачи-онкологи, чем раньше начать терапию, тем выше шансы на выздоровление. Несмотря на многие доводы, что эти заболевания разнятся, некоторые врачи считают лейкоз и лейкемию синонимами. Вне зависимости от того, какие споры ведутся, эти патологии должны подвергаться не только длительному обследованию, но и качественному лечению.
Лейкемоидные реакции - изменения гемопоэза, сходные с картиной крови при лейкозах и других опухолях кроветворной системы. Следует заметить, что специфичностью данных воздействий считается их активная направленность и отсутствие перехода в онкологическую патологию. Эти реакции могут быть спровоцированы разного вида интоксикациями, опухолями, инфекциями, метастазами рака головного мозга.
Механизм развития неодинаков при различных типах реакций: в одних случаях это выход в кровь незрелых клеточных элементов, в других — повышенная продукция клеток крови либо ограничение выхода клеток в ткани, либо наличие нескольких механизмов одновременно.
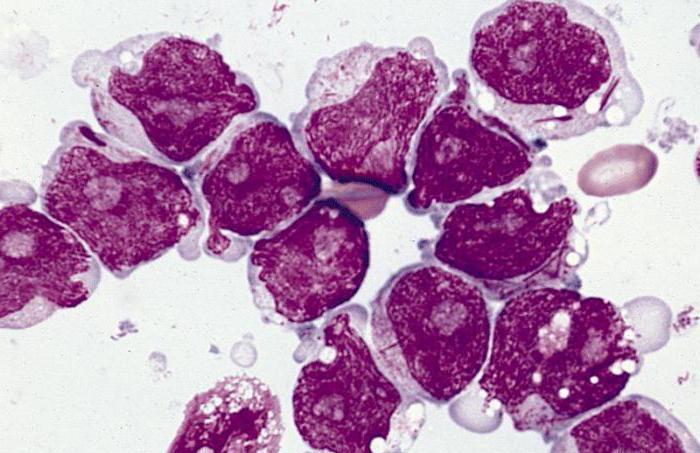
Что может быть источником заболевания?
Имеется немало факторов, вследствие которых могут появиться лейкемоидные реакции. Причины их развития такие:
- влияние ионизирующей радиации;
- туберкулез;
- сепсис;
- гнойные процессы;
- дизентерия;
- лимфогранулематоз;
- травмы черепа;
- шоковое состояние;
- крупозная пневмония;
- рожа;
- дифтерия;
- скарлатина;
- острая дистрофия печени;
- терапия кортикоидными гормонами;
- отравление угарным газом.
Разновидности болезни
Различают следующие виды лейкемоидных реакций:
- Миелоидные реакции.
- Лимфоцитарные.
- Псевдобластные.
Рассмотрим каждый из них подробнее.

Миелоидные
К данному типу относятся такие реакции, как нейтрофильные, промиелоцитарные и эозинофильные. Лейкемоидные воздействия, схожие с хроническим миелолейкозом, сопровождаются интоксикациями и тяжелыми инфекциями. Активный лейкоцитоз в своей основе всегда имеет сложный процесс, сопровождающийся наличием сепсиса, воспалительных очагов и увеличением температуры тела.
Воздействия с превышением эозинофилов в крови, как правило, возникают при сенсибилизациях к паразитам и лекарствам, аллергических диатезах, редко – при онкозаболеваниях (лимфогранулематозах и лимфосаркомах). Данные лейкемоидные реакции нуждаются во всестороннем обследовании для устранения болезней кровеносной системы и гельминтов.
Реактивные клетки подобны эритремии. Факторы эритроцитозов - это зачастую недомогания легких с уменьшением оксигенации (кислородонасыщения) крови, опухоли почек, а также врожденные пороки сердца. В данной ситуации требуется компьютерное и ультразвуковое исследование.
Миелемия схожа с острым эритромиелозом, которая отличается лишь недостатком бластных эритроцитов в костном мозге и крови. Нередко ее можно обнаружить при метастазах болезни в кости.
Лимфоцитарные
Такие реакции характеризуются существенным возрастанием всего количества лимфоцитов в периферийной крови, что довольно часто отвечает за увеличение печени, лимфатических узлов и селезенки.
К данному типу относятся мононуклеоз, инфекционный лимфоцитоз, моноцитарно-макрофагальные лейкемоидные реакции у детей при бактериальных, вирусных инфекциях, а также паразитных заражениях и большие эозинофилии крови (к примеру, при гельминтозах).
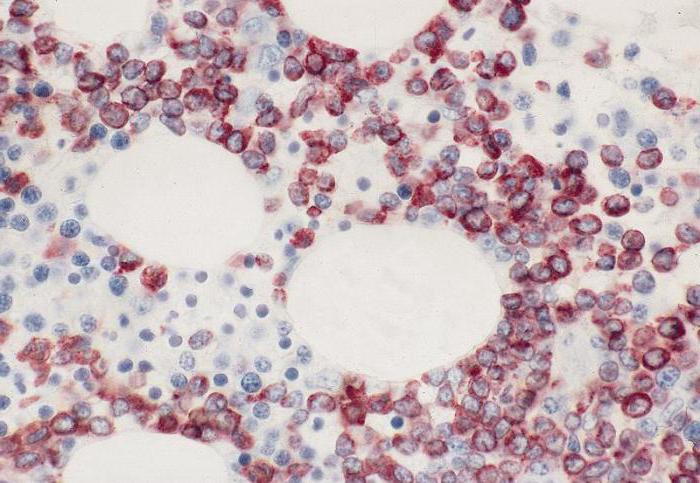
Лимфоцитарные реакции появляются:
- при вирусных инфекциях (ветряной оспе, краснухе, эпидемическом паротите, аденовирусной инфекции, кори, инфекционном мононуклеозе);
- паразитарных инфекциях (риккетсиозах, токсоплазмозе, хламидиозе);
- бактериальных инфекциях (сифилисе, коклюше, туберкулезе);
- разных микозах;
- аутоиммунных болезнях (сывороточном заболевании, системной красной волчанке).
Лимфоцитарный тип еще встречается при макроглобулинемии Вальденстрема, воспалительных процессах, саркоидозе. Все вышеперечисленные недомогания лечатся очень тяжело и могут беспокоить пациента не один год.
Псевдобластные
Для такой группы воздействий характерно присутствие в периферической крови и костном мозге немалого числа клеточных составляющих с гомогенным ядром, единичными нуклеолами и голубой, тонкой, не имеющей зернистости цитоплазмой.
В отличие от характерных бластных эритроцитов в этих нет специфичной мягкой сети и размеренности хроматиновых волокон. Непостоянные бластозы, исчезающие без химиотерапии и относящиеся к лейкемоидным воздействиям, обнаруживаются у новорожденных малышей с генетическими нарушениями хромосом (например, синдром Дауна).
Лейкемоидные реакции, типы которых были представлены выше, формирующиеся на фоне любой патологии, обычно опасных осложнений не провоцируют. Иногда резко появившаяся тромбоцитопения может ошибочно расцениваться как один из признаков острого лейкоза. В обнаружении иммунобластных лимфаденитов немалую значимость имеет безопасность естественного строения лимфатического узла, а также точно определяющиеся линии фолликулов.
Лейкемоидные реакции и лейкоз: отличия
Существуют некоторые различия между такими воздействиями и лейкозом, а именно:
- При лейкемоидных реакциях отсутствует быстрое омоложение костного мозга, он является метамиелоцитарным, а при лейкозе обнаруживается увеличение бластных форм. При лейкемоидных воздействиях сохранен эритроидный росток, существует нормальное лейкоэритробластическое соотношение – 3:1 и 4:1.
- Не наблюдается проявленная анаплазия при лейкемоидных явлениях, как это бывает при лейкозе, когда происходит выпирание протоплазмы и аномалия ядра.
- В первом варианте в периферической крови отмечается рост абсолютного числа и увеличение процентного содержания зрелых нейтрофилов, при лейкозах уменьшается содержание зрелых нейтрофилов, происходит избыточная пролиферация молодых, незрелых форм.
- При лейкемоидных реакциях часто отмечается токсическая зернистость нейтрофилов.
- При цитохимическом исследовании лейкоцитов при лейкозах наблюдается снижение или отсутствие щелочной фосфатазы, при лейкемоидных реакциях – повышенная активность.
- При обострении хронического миелолейкоза предвестником бластного криза является эозинофильно-базофильная ассоциация, при лейкемоидных реакциях она отсутствует.
- При миелолейкозах часто наблюдается высокий тромбоцитоз, при лейкемоидных реакциях количество тромбоцитов находится в пределах нормы.
- На начальных стадиях хронического миелолейкоза обнаруживают большую плотную селезенку, при лейкемоидных реакциях иногда также бывает спленомегалия, но данный орган мягкий и никогда не достигает очень больших размеров.
- При лейкемоидных реакциях на неопластический процесс в костном мозге обнаруживаются раковые клетки.
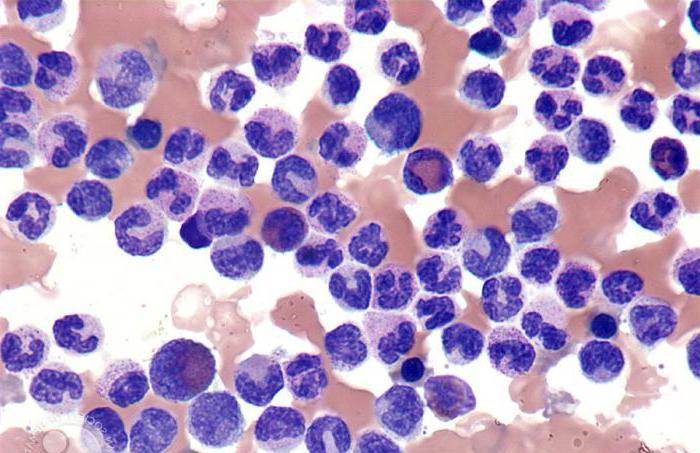
Лейкемоидные реакции у детей: алгоритм диагностики
Важная роль в диагностировании данного заболевания отводится патогистологу, который исследует материал биопсии. Но чтобы не допустить непоправимой ошибки, патологоанатом должен собрать достоверную информацию о пациенте, дать ему направление на различные анализы и назначить цитостатическое лечение, которое уберет все последствия лимфаденита. Если всего этого не сделать, то диагноз будет поставлен неправильно, а потому справиться с недугом будет очень сложно. Ведь такое заболевание весьма опасно. Иногда для деталей заключения необходимо производить повторную биопсию.
Немалое значение в диагностировании имеет мазок с наружности биопсированного лимфатического узла и отпечаток. При лимфосаркоме большую часть эритроцитов (минимально 30 процентов) составляют постоянные бластные клетки. При иммунобластном лимфадените такие эритроциты, как правило, меньше 10 процентов, они различны по показателям базофилии цитоплазмы и зрелости ядра.
Патогистологический диагноз по анализу лимфатического узла должен быть очень детальным и исключающим неточное заключение. Потому что патогистолог по различным исследованиям крови должен четко определить диагноз, и это отражается в заключении. К примеру, для установления первичного диагноза доброкачественных лимфом в некоторых случаях требуется долго наблюдать за больным и обследовать лимфатические узлы вторично.
Диагностика лейкемоидных реакций, подозреваемых при обнаружении моноклонального иммуноглобулина, иногда требует многолетних наблюдений и повторных пункций костного мозга. До утверждения диагноза противоопухолевое лечение противопоказано.
Инфекционный мононуклеоз
Еще называется заболеванием Филатова - Пфейферра, железистой лихорадкой и моноцитарной ангиной. Является вирусной болезнью, характеризующейся бласттрансформацией лимфоцитов, увеличением лимфатических узлов и селезенки, реактивным лимфаденитом, возникновением специфичных эритроцитов в периферической крови. Возбудителем считается вирус Эпштейна-Барра. В основании недуга – бласттрансформация лимфоцитов, вызванная особой вирусной инфекцией.
Клиническая ситуация различна. В легких формах нарушается самочувствие вследствие ринита. Показательные признаки:
Состояние крови: повышение процента эозинофилов, лимфоцитов и моноцитов.
Осложнения
Нужным и достаточным для заключения показателем болезни считается наличие в крови своеобразных мононуклеаров (свыше 10-20 %) – клеток, отличающихся ядром большого лимфоцита и широкой базофильной с сиреневым цветом цитоплазмой с выраженным перинуклеарным просветлением. Длятся лейкемоидные реакции у детей и взрослых несколько недель, однако в определенных ситуациях нормализация состояния крови продолжается месяцы.
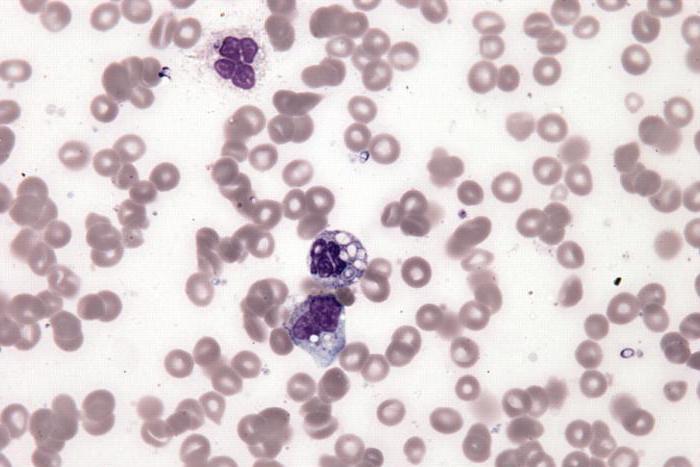
Наблюдаются и рецидивы с более легким течением, иногда с интервалами в несколько лет после первого острого периода. Осложнениями могут быть:
- острый гепатит;
- энцефалит;
- агранулоцитоз;
- разрыв селезенки, вызванный ее быстрым увеличением;
- аутоиммунный гемолиз.
Терапия лейкемоидных реакций
Прогноз
Обычно положительный: контагиозность невелика, и поэтому карантин пациента необязателен. Однако очень опасны разрывы селезенки. Восстановление работоспособности определяется появлением признаков сокращения объемов органа, а также исчезновением ангины и нормализацией температуры тела. Если инфекционный мононуклеоз проявляется в виде гепатита, требуется госпитализация больного.

Лейкоз — это заболевание кровяных клеток, при котором в кровяном русле находят не просто слишком много лейкоцитов, но их состав непрерывно пополняется за счет форм-предшественников. Другие укоренившиеся названия болезни: лейкемия, белокровие, рак крови. Заболевание выявляется чаще всего в детском возрасте от двух до четырех лет и у людей старшего поколения. Изучением лейкоза занимаются многие ученые, но до сих пор нет уверенности в причинах.
Как созревают лейкоциты
Главное место, где вырабатываются лейкоциты — костный мозг. В своем нормальном развитии лейкоцит проходит определенные стадии. Только в окончательном варианте выводится в кровь, и клинические лаборанты могут сосчитать в анализе крови их количество и процентный состав разных видов (лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы). Его называют лейкоцитарной формулой. Нормальный лейкоцитарный состав крови взрослого человека включает:
Важно, что только нормальные лейкоциты способны выполнять функцию защиты организма от внешней угрозы, инфекции, токсических веществ. Эти клетки являются механизмом иммунитета. Когда говорят о сниженном иммунитете, имеется в виду нарушение нормального состава в группе лейкоцитов или их общий недостаток. При различных заболеваниях, требуется активная защита, и организм повышает выработку лейкоцитов. Врачи определяют лейкоцитоз, по уровню судят о воспалительной реакции и ответных возможностях больного. Однако даже при высоком содержании в крови они выполняют свои функции, выглядят, как нормальные клетки.
Причины возникновения
Имеется много наработок по исследованию причин лейкоза. Самыми главными в настоящее время признаны следующие:
- Воздействие на человека радиации. Это подтверждается ростом в несколько раз частоты заболевания на территориях, подвергнутых радиоактивному заражению при авариях и военных действиях.
- Выделен опасный класс веществ, которые названы канцерогенами. Если организм получает определенную дозу длительное время, то возникает лейкоз. К таким веществам относятся некоторые лекарственные препараты (левомицетин, бутадион, цитостатики) и промышленные токсические яды (средства для борьбы с насекомыми, некоторые удобрения, продукты перегонки нефти).
- Вирусная теория лейкозов получила признание при установлении вирусных форм, способных внедряться в клетки крови и вызывать их мутацию (перерождение).
- Наследственный фактор связан с определенными изменениями на уровне хромосом клетки. Отмечается передача этого заболевания через поколение.
- Японские ученые установили, что у женщин лейкоз обнаруживается на 23% чаще, чем у мужчин.
Каждая из причин повышает вероятность возникновения заболевания, но не определяет 100% обязательное его развитие. Скорее их можно отнести к факторам риска. При сочетании факторов опасность лейкоза возрастает.
Классификация лейкозов
Формы лейкоза зависят от клинического течения заболевания. Болезнь может начинаться внезапно, бурно, протекать тяжело — это характерно для острого лейкоза. Хроническая форма развивается годами, с периодами обострений и ремиссий, более благоприятна в плане терапии.
В зависимости от преобладания определенных незрелых видов лейкоцитов выделяются заболевания по названию клеток:
- лимфолейкоз (лимфоцитарный лейкоз) — рост лимфоцитов;
- миелолейкоз (миелоидный лейкоз) — чрезмерное развитие лейкоцитов гранулоцитарного ряда (в норме миелоцитов в крови не должно быть).
Кроме того, миелолейкоз различается по обнаружению разных видов миелоцитов (промиелоцитарный лейкоз).
Для врача правильно сформулированный диагноз подразумевает определенное клиническое течение, стандартные лечебные мероприятия, прогноз заболевания.
Клинические проявления лейкоза
Лейкоз у взрослых несколько отличается от детского. Во всех случаях болезнь имеет:
- скрытый период (латентный) — клинические проявления отсутствуют, количество клеток разрастается, но не достигло критического уровня;
- период выраженных симптомов — число патологических клеток достигло настолько высоких цифр, что появляется определенная симптоматика.
Все признаки лейкоза принято группировать по механизму возникновения:
- инфекционно-токсические — обнаруживаются различные воспалительные процессы в виде пневмонии, ангины, абсцессов, пиелонефрита;
- геморрагические — характерны обширные кровоизлияния на коже после инъекций, кровопотеря, повышенная кровоточивость десен, маточные кровотечения;
- анемические — преобладает бледность кожных покровов, одышка, головокружение, в крови низкий гемоглобин и содержание эритроцитов.
Известны два варианта начала заболевания:
- жалоб у пациента нет, но в анализе крови находят изменения;
- много симптомов, пациента длительно обследуют все специалисты, но в крови ничего не обнаруживается.
Острый лейкоз, симптомы и течение
Острый лейкоз относится к злокачественным опухолям кроветворной системы, развивается быстро. Клиническое течение проходит от начальной до терминальной стадии через периоды обострения и ремиссии. Это зависит от эффективности проводимой терапии. Ремиссией принято считать, отсутствие проявлений на фоне мало измененной картины крови.
В начале заболевания появляются общие симптомы: слабость, повышенная утомляемость, непостоянные боли в суставах, наклонность к появлению кровоподтеков после небольших травм, невысокая температура, повышенная потливость, частые головные боли. Иногда возможны ангина или другие воспалительные заболевания.
Геморрагические изменения наиболее характерны для промиелоцитарного лейкоза. Это чрезвычайно злокачественная форма заболевания, при которой возникает кровоизлияние в мозг и быстрый летальный исход. Инфекционные и язвенно-некротические изменения являются симптомами лимфоцитарного лейкоза. При этом обнаруживаются увеличенные плотные лимфоузлы в подчелюстной и надключичной области, что более характерно для детей.
В анализах крови до 90% всех лейкоцитов составляют ранние (бластные) клетки. Чем выше количество лейкоцитов, тем хуже прогноз заболевания, меньше продолжительность жизни. Все изменения происходят на фоне низкого содержания эритроцитов, гемоглобина, тромбоцитов. Развитие этих клеток крови совершенно блокируется.
Острый моноцитарный лейкоз (монобластный) и миелоцитарный лейкозы отличаются наклонностью к язвенно-некротическим изменениям во внутренних органах, высокой температурой, выраженным малокровием. Длительность жизни больного около восьми месяцев. Больные лейкозом умирают от воспалительных заболеваний и сепсиса.
Для острого лимфоцитарного лейкоза характерно поражение определенных групп лимфоузлов, увеличение печени и селезенки. Наиболее благоприятная форма заболевания в плане лечения. Чаще возникает у детей и молодых людей. Нет геморрагических проявлений, анемии. Пациенты жалуются на боли в костях, в позвоночнике. На первое место выходит неврологическая симптоматика (радикулиты, невралгии).
В терминальной стадии лейкоза организм совершенно не отвечает на лечебные мероприятия, возникает сепсис, язвенно-некротические поражения, внутреннее кровотечение.
Хронический миелолейкоз
Наиболее частая форма заболевания. Возникает у детей и молодых людей, длится много лет. В начальной стадии заболевания симптомы либо отсутствуют, либо беспокоит тяжесть в левом подреберье за счет увеличения селезенки. Болезнь выявляется часто при исследовании анализа крови во время профилактического осмотра.
Далее развивается утомляемость, потливость, слабость (связаны с нарастанием анемии). У ½ больных выявляют инфаркт селезенки, который протекает с острыми болями в животе, повышением температуры тела. Селезенка достигает значительных размеров. Она легко пальпируется при осмотре. Печень тоже увеличивается, но ее функции не страдают. Редко бывает желтушность кожных покровов. Характерны боли в области сердца, аритмии. Геморрагических изменений нет. Больные длительно сохраняют работоспособность. Хорошо поддаются лечению. Подробнее о миелобластном лейкозе можно узнать из этой статьи.
В терминальной стадии появляются невралгические боли по ходу нервных корешков, наклонность к кровоизлияниям, распространенной инфекции.
Хронический лимфолейкоз
Заболевание занимает особое место в группе лейкозов, потому что относится к доброкачественным опухолям крови. Значительный рост незрелых форм лимфоцитов приводит к отсутствию иммунитета, потому что эти клетки не могут бороться с инфекцией. Чаще болеют пожилые мужчины. Характерна заболеваемость родственников.
После общих симптомов появляются увеличенные плотные, безболезненные лимфоузлы в области шеи, подмышек, в паху. В дальнейшем определяется рост лимфоузлов вокруг сердца, по ходу кишечника. Пациента беспокоят поносы, потеря веса.
Для этой формы лейкоза характерны разнообразные поражения кожи. Лимфолейкоз обнаруживается при обследовании пациентов с псориазом. Наибольшую опасность представляют аутоиммунные процессы на собственные ткани. Есть возможность перехода в злокачественные новообразования.
Диагностика
Чтобы поставить диагноз, установить форму лейкоза, необходимо провести обследование больного. Сначала в поликлинике осмотром занимается врач онколог. Проводятся клинические и биохимические анализы крови. Затем пациента направляют в отделение гематологии, где производятся более специфические виды анализов. Исследуется пунктат костного мозга, который берется из грудины или подвздошной кости. Проводятся генетические исследования на молекулярном уровне.
Ряд общих симптомов с ВИЧ-инфекцией ставит задачу обязательного дополнительного обследования.
Лечение лейкозов
Независимо от формы лейкоза рекомендуется следить за режимом отдыха, не допускать перегрузки, постараться избавиться от стрессов, курения.
Противопоказан загар, использование физиотерапевтических методов лечения.
Питание больных должно включать большое количество белка (до 120 г в день), ограничивать животные жиры, нельзя употреблять алкоголь. Показаны любые овощи, фрукты, ягоды.
Лекарственная терапия на сегодняшний день включает:
- большие дозы стероидных гормонов;
- препараты цитостатики для подавления разрастания клеток крови (Циклофосфан, Лейкеран, Миелосан, 6-Меркаптопурин, Миелобромол, Винкристин, Винбромин);
- витамины группы В;
- иммунотерапию (введение вакцины БЦЖ);
- симптоматические средства (антибиотики, гаммаглобулин, сыворотки, анаболические гормоны);
- эпсилон-аминокапроновую кислоту для остановки и профилактики кровоточивости.
Другие методы лечения:
- В обязательном порядке пациентам проводится переливание крови и кровезаменителей, при необходимости тромбоцитарной массы.
- В каждом конкретном случае решается вопрос о пересадке костного мозга.
- Вариант выбора — лучевая терапия. Доза облучения и курс лечения зависит от реакции кроветворной системы на лечебные мероприятия.
- При неврологических симптомах вводят в спинномозговой канал Метотрексат, проводится облучение головы.
- Операция удаления селезенки (спленэктомия) позволяет задержать развитие лейкоза.
- В настоящее время развивается и внедряется методика пересадки стволовых клеток, моноклональных антител.
Профилактика
Профилактика лейкоза до настоящего времени не разработана. Заболевание обнаруживают у людей, следящих за здоровьем. У лиц с уже подтвержденным диагнозом нужно заниматься профилактикой осложнений, обострений (рецидивов). Дети в стадии ремиссии постоянно наблюдаются у педиатра. Необходим контроль над физической нагрузкой. Прививки проводятся по специальному графику, если они не противопоказаны. Контрольные анализы крови рекомендует лечащий врач в зависимости от периода заболевания через один – три месяца.
Прогноз заболевания зависит от формы лейкоза и стадии: при лимфобластном лейкозе удается достичь ремиссии на пять лет у 80% больных, при других — в половине случаев. Длительность жизни от нескольких месяцев при остром лейкозе, до 20-25 лет при хронических формах.
Читайте также:


