Скарлатина этиология проявления в полости рта
Каждое заболевание найдет свое отражение в физиологических процессах организма.
Проявление инфекций можно заметить как в полости рта взрослого, так и малыша. Маленькие дети, чаще всего сталкиваются с респираторными, герпетическими инфекциями и многими другими. Так как они проявляются в полости рта? И на что обратить внимание?
Детские инфекции

ОРВИ в полости рта
В детской практике острые респираторные заболевания имеют широкое распространение. ОРВИ – это общее название, которое объединяет множество инфекций с совершено разными возбудителями, в число которых входит грипп, парагрипп, аденовирусная инфекций и др.
В полости рта, ОРВИ будут иметь один общий симптом – усиление сосудистого рисунка слизистой оболочки, ее покраснение, отек, язык становится обложенным – покрывается налетом различных оттенков.
При осмотре слизистой оболочки отмечается ее зернистость. За несколько дней до появления первых выраженных признаков простуды, у ребенка увеличиваются регионарные лимфатические узлы. На фоне инфекции часто развиваются стоматиты, главным образом кандидозный.
Энтеровирусная инфекция
При герпангине, с самых первых дней болезни в полости рта появляются первые проявления – папулы небольшого размера, буквально пару миллиментров.
Папулы быстро превращаются в пузырьки, окруженные по диаметру красным венчиком.
Буквально за пару дней пузырьки вскрываются, с формированием поверхностных эрозий, покрытых серо-белым налетом. Иногда, элементы сыпи могут сливаться между собой, что способствует формированию более крупной эрозии.
Первоначально, элементы сыпи крайне чувствительны, но после боль уходит.
Герпангина и герпетическая ангина – две разные нозологические единицы, хоть и имеют несколько схожие симптомы.
Герпесная инфекция
Возбудителем ветрянки является один из вирусов герпеса. Ветрянка проявляется яркой клинической картиной в полости рта.
На слизистой оболочке появляется мелкопузырчатая сыпь, на щеках, деснах, даже небе, которая приносит множество неудобств ребенку за счет постоянного зуда, и болевой реакции на термические раздражители.
Зуд, расчесы, обуславливают частое присоединение вторичной инфекции на сформировавшиеся эрозии кожи, в последующем могут оставаться даже небольшие травмы – оспины.
Слизистая оболочка – отечная, красная. Папулы быстро вскрываются, и обнажаются эрозии, покрытые налетом.
Элементы сыпи формируются и на красной кайме губ с образованием корок. Такие же симптомы имеет герпетический стоматит.
В его течении выделяют три формы – легкая, средняя и тяжелая, которые напрямую отображают степень выраженности симптомов, количество высыпаний и самочувствие пациента.
Тяжелая форма герпетического стоматит лечится в стенах стационара, из-за тяжелого состояния ребенка.
Пройдя все стадии развития – папулы образуют эрозии, которые трудно поддаются лечению и часто обсеменяются вторичной микрофлорой с последующим воспалением.
Еще одно проявление герпеса зостер – опоясывающий лишай, проявляется при вторичной встрече организма с вирусом. Сыпь и везикулы появляются по ходу чувствительных нервных волокон.
Для опоясывающего лишая характерно острое начало, сильная болевая реакция, а высыпания могут появиться по ходу чувствительных веток тройничного нерва.
Проявление скарлатины в полости рта
Возбудителем этой острой инфекции будет гемолитический стрептококк типа А, который оказывает на организм ребенка токсическое, септическое и аллергическое действие.
Первые симптомы инфекции возникают в месте внедрения возбудителя – слизистая оболочка зева и глотка.
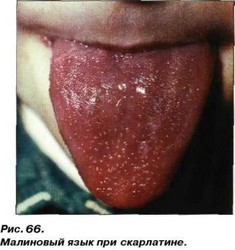
По прошествии пары дней, как правило, 3 – 4, становится ярко-красным. За счет слущивания эпителия языка и сглаживанию сосочков, стоматологи будут говорить о лакированной языке. На фоне сглаженных нитевидных, становятся четко заметными грибовидные сосочки языка, в силу чего язык приобретает визуальное сходство с малиной.
Корь
За несколько дней до проявления сыпи на коже, в полости рта, на твердом небе, можно заметить мелкую розово-красную сыпь.
В месте проекции жевательной группы зубов, на слизистой щек появляются серо-белесые точки мелкого размера, обрамленные красным венчиком.
Дифтерия в полости рта
Изначально, при дифтерии поражается зев, миндалины, и только после слизистая оболочка десен.
Во время осмотра можно заметить отек, гиперемию, а в области миндалин и глотки слизистая покрыта пленочкой грязно-серого цвета.
После отхождения пленки обнажается эрозивная слизистая, которая кровоточит даже при незначительной травме. На слизистой, кроме эрозий, формируются и язвы.
К счастью, случаи дифтерии в наше время — казуистика, благодаря прививкам ее удалось практически победить.
Как проявляется краснуха?
Первостепенно, сыпь появляется на лице, в области носогубного треугольника, и только после распространяется на все тело.
Развитие краснухи связано с особым видом стоматита – катарального.
При осмотре полости рта становятся заметными пятнышки небольшого диаметра, со спичечную головку, бледно-розового цвета.
Язык обложен, но всего на пару дней, после чего очищается и становится лакированным.
Взрослые инфекции
ВИЧ-инфекция
ВИЧ-инфекция характерна для лиц любого возраста, и может быть даже врожденной.
Все симптомы, характерные для инфекции, принято разделять на три группы:
- Симптомы непосредственно связанные с инфекцией: упорный и плохо поддающийся лечению кандидоз полости рта, лейкоплакия, язвенно-некротический гингивит, саркома Капоши;
- Заболевания слюнных желез, бактериальные инфекции, развивающиеся на фоне сниженной работы иммунной зашиты;
- Симптомы не связанные с инфекцией.
Туберкулез
В полости рта, вторичный туберкулез может проявляться двумя разными формами – туберкулезной волчанкой или милиарно-язвенным туберкулезом.
Чаще всего, туберкулезная волчанка расположена на верхней губе, десне или небе. Специфическим проявлением инфекции будет люпома – первичный элемент поражения красного оттенка, мелкого размера. Бугорки располагаются группами и разрушаются с образованием эрозий.
За счет отека, губы могут быть увеличены и покрыты корочками. При длительно текущем процессе, могут формироваться рубцы на месте поражения.
Рубцы будут способствовать возникновению деформаций, чаще всего деформации подвержены губы, следовательно, нарушается функция правильного речеобразования и приема пищи.
Сифилис
Проявления первичного сифилиса в полости рта, локализуются в месте внедрения возбудителя. Общее число элементов не превышает 2 – 3, и в основном расположены на губах, реже слизистой оболочке.
При вторичной сифилисе, симптомы во рту и коже появляются одновременно, но есть и исключения их правил.
Папулезный сифилид – плотное возвышение над слизистой оболочкой, бледно-серого цвета, с бархатистой поверхностью и заметной мелкой зернистостью.
Для папул характерно разрастание или, наоборот, слияние между собой. Пятнистый сифилид имеет округлую форму, гладкую поверхность, а при их слиянии образуются ограниченные эритемы.
Как правило, третичный сифилис не имеет ни каких проявления в полости рта, но могут регистрироваться сифилиды с локализацией на мягком или твердом небе, которые разрастаются вглубь, до надкостницы и кости.
Гонорея
В полости рта гонорея может проявляться совершенно по-разному. У новорожденных, которые получили инфекцию от матери, в полости рта может регистрироваться особый вид стоматита – гонококковый.
Такие же симптомы характерны для мужчин гомосексуалистов.
В полости рта, слизистая имеет яркую окраску, отечна, заметны эрозии и поверхностные язвы, обильный налет гнойного характера.
Чаще всего поражается мягкое небо, спинка языка, губы и десна. Одновременно с симптомами в полости рта, появляются симптомы со стороны мочеполовой системы.
.jpg)
Скарлатина — это тяжелое острое инфекционное заболевание, оно опасно осложнениями после болезни. Последствием болезни может быть поражение многих систем и органов: сердечно-сосудистой, суставов, почек, появление ревматизма. До изобретения антибиотиков считалась крайне тяжелой болезнью, нередко с летальным исходом. Возбудитель скарлатины — Бета-гемолитический стрептококк группы А. Считается одной из "детских" инфекционных болезней, так как в основном болеют дошкольники и дети младшего школьного возраста.
У старших школьников и у взрослых людей при том же возбудителе болезнь протекает в виде ангины. Сразу следует отметить, что болеют скарлатиной обычно дети с ослабленной иммунной системой. Проявления болезни таковы: боль в горле (поражение ротоглотки), повышенная температура, интоксикация, слабость, регионарный лимфаденит, точечная экзантема (мелкая красная сыпь на коже). Передается скарлатина воздушно-капельным путем, то есть при разговоре, кашле или чихании, частота заболеваний возрастает в холодное время года, обычно осенью-зимой. Источник этой инфекции — человек, больной скарлатиной в остром периоде заболевания, а также люди, являющиеся носителями стрептококковой инфекции и болеющие ангиной, фарингитом, отитом.
Инкубационный период скарлатины обычно составляет 5-7 дней, иногда бывают случаи от 1 до 12 дней.
Симптомы скарлатины
Симптомов скарлатины существует огромное множество, а именно:
- Самым первым признаком скарлатины является лихорадка, то есть внезапно температура поднимается до 38-39 градусов.
- Проявления интоксикации в виде тошноты, рвоты, потери аппетита.
- К ним присоединяются общая слабость, сонливость, недомогание.
- Появляется очень сильная резкая боль в горле, развивается острый тонзиллит (воспаление небных миндалин). Тонзиллит может быть катаральным (миндалины отекают, краснеют, воспаляются, но нет гнойного налета), фолликулярным (миндалины также гиперемированы, воспалены. но добавляются мелкие пузырики на поверхности миндалин, наполненные гнойным содержимым), и в более редких тяжелых случаях — некротическим (отдельные участки поверхности миндалин на поздних сроках болезни становятся омертвевшими).
- Типичным симптомом скарлатины становятся следующие трансформации с языком. В первый день болезни язык покрывается белым налетом, а затем сосочки языка увеличиваются, гипертофируются, язык становится неестественно красным, шероховатым, так называемый "малиновый язык".
- Еще один обязательный признак скарлатины — сыпь. Появляется обычно в первые сутки начала болезни. Сыпь "приподнимающаяся", то есть ее можно сразу почувствовать при поглаживании, обычно ярко-красная. Места ее появления на коже это — сгибательные поверхности рук и внутренняя поверхность бедер, живот, места с естественными складками. Район носогубного треугольника не поражается. Скарлатинозная сыпь сохраняется от 3 до 7 дней, исчезает без следов пигментации.
- Появляется такой специфический признак, как белый дермографизм. Это значит, что, если провести чем-то с небольшим усилием по руке больного, на коже на некоторое время остается белый след, как рисунок линии.
- Шелушение как обязательный этап болезни проявляется после ухода сыпи. Период шелушения длится до 20 дней, происходит на ладонях, подошвах, на туловище, шее, ушах.
Встречаются стертые формы скарлатины, которые протекают без подъема температуры, или же с меньшим поражением языка, но с поражением слизистой щек. По степени тяжести различают легкую, среднюю и тяжелую форму скарлатины, ориентируются на такие критерии, как высота лихорадки. выраженность проявления интоксикации.
Самыми частыми осложнениями являются синусит, отит, артрит, мастоидит, в более тяжелых случаях поражаются почки и сердце, это нефриты и миокардиты, самым тяжелым осложнением является сепсис, который требует срочной госпитализации. Для диагностики проводят общеклинический анализ крови и мочи, мазок из зева и носа, чтобы дифференцировать от дифтерии. Врач при осмотре должен исключить другие вирусные инфекции со сходной сыпью: корь, краснуху, аллергии, энтеровирусную экзантему и др.
После перенесенной скарлатины в обязательном порядке делают анализ мочи трехкратно (1 раз в неделю в течение 3 недель), электрокардиограмму, необходимы консультации у кардиолога и инфекциониста.
Лечение скарлатины
Лечение скарлатины начинается со следующих этапов:
- Заболевшего надо изолировать, выделить отдельную посуду, полотенце, белье.
- Больным предписан постельный режим на неделю, если болезнь в легкой или средней степени, всем больным необходимо как можно раньше начать лечение антибиотиками.
- Постельный режим и антибиотики это основные пункты лечения.
Антибиотики назначаются из группы пенициллина (орациллин, ровамицин, оспен).Могут появиться гнойные осложнения, если есть хронические заболевания, например, хронический фарингит, хронический тонзиллит, тогда нужны так называемые "защищенные" антибиотики, которые направлены и против стафиллококков: Амоксиклав, Флемоклав, Аугментин.
Если проявляются аллергические осложнения, нужно принимать антигистаминные и противовоспалительные препараты. Показан прием витаминов В и С. Необходимо ограничить в питании больного острые, жирные блюда, белок, пища преимущественно жидкая или полужидкая, а питье должно быть особенно в начале болезни обильным, в теплом виде (чай, соки). Если принимать антибиотики правильно, в назначенной дозировке и нужное количество дней, соблюдать постельный режим и предписания врача, и как можно раньше от начала заболевания, скарлатина поддается лечению и, весьма вероятно, без осложнений.
По выздоровлению, за переболевшим необходима профилактика скарлатины: устанавливают диспансерное наблюдение, чтобы не пропустить осложнений, в течение 3 недель, проводя необходимые анализы, консультируя у специалистов. Дети, которые не были в контакте с больным, попадают под карантин, который длится 7 дней (в интернете много ошибочных цифр по этому поводу), чтобы исключить вероятность заболевания. В случае общения с заболевшим в течение всего периода болезни дети и взрослые могут быть допущены в коллектив не ранее, чем через 17 дней.
Н.Ф. ДАНИЛЕВСКИЙ, В.К.ЛЕОНТЬЕВ, А.Ф.НЕСИН, Ж.И.РАХНИЙ, Заболевания слизистой оболочки полости рта, 2001
Скарлатина (scarlatina) — острое инфекционное заболевание, главная роль в развитии которого принадлежит гемолитическому стрептококку. Входными воротами при скарлатине служат зев и носоглотка с вовлечением лимфатических узлов.
Клиника. Изменения СОПР рта при скарлатине очень часто являются ранними и характерными симптомами болезни. Важный симптом — диффузный катаральный стоматит — возникает за сутки до высыпаний на коже или одновременно с ними. СО миндалин и мягкого неба становится ярко-красного цвета, участок гиперемии резко отграничен. На вторые сутки появляется мелкоточечная энантема, которая распространяется на СО щек и десен. Одновременно на фоне эритематозной кожи лица появляется мелкоточечная ярко-красная сыпь. Кожа подбородка и вокруг полости рта остается бледной, образуя так называемый носогубный треугольник Филатова.
На 2-3 день наблюдается развитие катаральной, лакунарной или некротической ангины. Подчелюстные лимфоузлы увеличены и болезненны. Спинка языка покрыта беловатосерым налетом. Начиная с 3-4 дня, спинка языка очищается от налета, он приобретает яркокрасный цвет, становится сухим, блестящим. Нитевидные сосочки исчезают; по всей спинке языка видны увеличенные грибовидные сосочки, которые напоминают зерна ягод мали-
Инфекционные заболевания слизистой оболочки полости рта
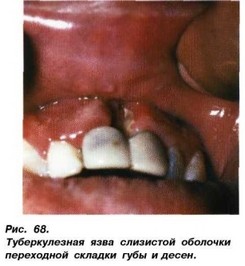
нейшее развитие которых ведет к распаду в центре и образованию неглубокой, сначала небольшой, с неровными подрытыми мягкими краями, очень болезненной язвы, имеющей ползучий характер. Она растет по периферии, достигая иногда больших размеров. Дно и края язвы имеют зернистый характер (за счет бугорков), покрыты жсото-серым налетом. Окружающие язву ткани отечные. По периферии язвенной поверхности можно выявить мелкие абсцессы, так называемые зерна или тельца Треля (рис.67). При длительном существовании язвы присоединяется вторичная инфекция, и края и дно язвы уплотняются. На языке и переходных складках язвы имеют форму щелей с подрытыми краями (рис.68). Лимфатические узлы вначале существования язвы могут и не пальпироваться, а потом увеличиваются, имеют плотноэластическую консистенцию, болезненны.
Диагностика. При диагностике миллиар- но-язвенно туберкулеза важно оценить общее состояние больного (слабость, истощение, бледность кожи, незначительное повышение температуры тела, повышенная потливость и др.).
Цитологическое исследование материала из язвы среди элементов воспаления и смешанной микрофлоры выделяет гигантские клетки Пирогова-Лангганса и эпителиоидные клетки. Иногда (при окраске по Цилю-Нильсену) удается выявить микробактерии туберкулеза. Поскольку у таких больных реактивность сниже-
на, внутри кожная проба Пирке часто бывает отрицательной.
Дифференциальная диагностика, Миллиар- но-язвеный туберкулез дифференцируют от травматической, декубитальной и трофической язв СОПР, эрозий и язв при осложнении высыпаний вторичного сифилиса вторичной инфекцией, от^ММОЗНЫХ язв при третичном сифилисе, а также стоматита Венсана и рака СОПР.
КолликвативНЫЙ туберкулез (скрофулодерма) — более редкая форма вторичного туберкулеза. Встречается главным образом у детей. Типичным признаком этой формы является образование узлов в глубоких слоях СОПР, которые со временем распадаются, образуя язвы неправильной формы, мягкой консистенции с изъеденными подрытыми краями и вялыми грануляциями на дне. Язва малоболезненна. При ее заживлении образуются неровные, так называемые лохматые рубцы.
Дифференциальная диагностика. Коллик- ВЯТИВНую форму туберкулеза СОПР дифференцируют от гуммозной язвы, дно которой также содержит грануляции (но края ее кратерообразНЫ, плотные и безболезненные; после заживления остается втянутый звездчатой формы рубец); от аетиномикоза (узлы характеризуются резкой доскообразной плотностью, наличием свищей, в выделениях которых находят друзы лучистого гриба); от раковой язвы (встреча
ется в зрелом возрасте: для нее характерны плотность, болезненность, вывернутые края и наличие атипичных клеток при цитологическом исследовании).
Лечение туберкулезных поражений СОПР стоматолог проводит на фоне общей терапии, назначенной фтизиатром. Санация ротовой полости, устранение травмирующих факторов, лечение зубов и патологии пародонта является обязательным условием местной терапии туберкулезных поражений СОПР. С этой целью используют антисептики, некролизирующие средства, специфические противотуберкулезные препараты — изониазид, фтивазид, салю- зид, метазвд; обезболивающие и препараты, которые улучшают репаратииные возможности тканей.
Лепра (lepra; син.: болезнь Ганзена, ганзе- ноз, ганзениаз; устаревшее название - проказа) - инфекционное заболевание человека, которое вызывается микобактериями лепры и характеризуется разными по клиническим проявлениям Гранулематозными поражениями кожи, слизистых оболочек верхних дыхательных путей и полости рта, периферической нервной системы, глаз, а при поздней диагностике - внутренних органов и костно-мышечного аппарата.
Больные лепрой чаще обращаются к дерматологу. Однако опасность этого заболевания заключается в том, что проявления на коже, даже длительные, не вызывают у человека болевых ощущений. Поэтому часто больной приходит на прием к врачу ( невропатологу, терапевту, иногда — хирургу, офтальмологу, отоларингологу, стоматологу) с первыми жалобами уже при более запущенной стадии заболевания. Эффективность оказания медицинской помощи больным лепрой и успехи в борьбе с ней зависят от знания врачами всех профессий клиники ранних проявлений заболевания и принципов организации прошволепрозных мероприятий.
Этиология. Возбудителем лепры является грамм положительная кислотоусточивая микобактерия Танзена-Нейссера — облигатный внутриклеточный паразит клеток ретикулоэн- дотелиальной системы (системы макрофагов). Микобактерии лепры по своим микробиологическим свойствам, размерам, внешнему виду схожи с возбудителем туберкулеза.
Детские специфические инфекции, такие как корь, краснуха, скарлатина протекают у детишек в различных формах (легкая, средняя и тяжелая) в зависимости от того, был ли привит ребенок и от состояния его иммунитета. Особенно трудно поддаются своевременной диагностике, так называемые, стертые формы протекания инфекции.
Нередко, именно детский стоматолог приходит на помощь педиатру при постановке правильного диагноза. Действительно, именно патологические изменения на слизистой оболочке полости рта позволяют правильно поставить диагноз и назначить адекватную терапию.
Кроме того, нередко именно к детскому стоматологу сначала обращаются родители с заболевающим малышом. Часто это бывают детишки, имеющие в анамнезе частые стоматиты или имеющие много разрушенных зубов. Жалобы ребенка на боли во рту заставляют родителей поспешить на прием именно к стоматологу. В кресле у дантиста и выясняется вся правда: неприятные ощущения во рту являются сопутствующими симптомами острой инфекционной болезни!
Нижеизложенная в краткой форме информация может быть полезна каждому родителю. Итак.
Острое начало болезни, сопровождающееся резким подъемом температуры до 38-39С, появление на слизистой полости рта в области смыкания жевательных зубов белесых пятен, патогномоничных для данного инфекционного заболевания, которые называются пятнами Бельского-Филатова-Коплика. Именно эти пятна позволяют дифференцировать корь с другими инфекционными болезнями у детей.
В первые дни заболевания отмечается гиперемия слизистой неба и миндалин, язык покрывается слоем белого плотного налета, который на четвертые сутки начинает исчезать от периферии к центру. Язык приобретает характерный малиновый цвет. Именно малиновый язык, являясь специфическим симптомом для данного инфекционного заболевания, помогает правильно поставить диагноз. Так как прием пищи в этот период болезненный, без рекомендаций со стороны опытного детского стоматолога не обойтись.
Одновременно с повышением температуры тела, в острый период заболевания, появляется гиперемия (покраснение) слизистой оболочки мягкого неба, зева, горла.
Характерным для ветряной оспы является одномоментное появление сыпи на коже тела и на слизистой полости рта.
Пузырьковые высыпания локализуются на небе, языке, слизистой оболочке зева, после того, как пузырьки лопаются, образуются эрозии, которые делают прием пищи болезненным и требуют симптоматической терапии.
В зависимости от тяжести течения заболевания слизистая ротовой полости затрагивается полностью или частично. Мы рассматриваем только проявления дифтерии в полости рта у привитых детей, при так называемой, стертой форме течения заболевания. У не привитых детей течение дифтерии очень тяжелое, с образованием плотных фибринозных пленок, которые скапливаясь, затрудняют дыхание. У привитых детей течение дифтерии схоже по течению с банальной ангиной.
Роль врача стоматолога детского в комплексном лечении острых специфических инфекционных заболеваний в детском возрасте.
Естественно, что осуществляет наблюдение и назначает основное лечение педиатр. Однако детский стоматолог борется с проявлениями заболевания в ротовой полости. Из-за болевых ощущений во рту малыш отказывается от приема пищи, и тем самым его организм еще больше ослабевает и не может активно бороться с инфекцией. В связи с чем падает и местный иммунитет полости рта. Следовательно, детский стоматолог должен назначить терапию, обеспечивающую адекватное обезболивание и препятствующую присоединению вторичной инфекции.
Рекомендации родителям по уходу за ротовой полостью ребенка в период болезни.
- Ежедневная тщательная чистка зубов утром и вечером
- Орошение слизистой полости рта антисептическими растворами (прекрасно подойдут гексорал, мирамистин или тантум-верде.
- Холисал гель, благодаря своему выраженному противовоспалительному и обезболивающему эффекту, при применении непосредственно перед приемом пищи поможет существенно снизить неприятные ощущения.
- Применение солкосерил дентальной адгезивной пасты показано в период стихания высыпаний, в период заживления эрозий для ускорения эпителизации (заживления) слизистой.
Еще раз напоминаем Вам, что антисептики группы анилиновых красителей (например, бриллиантовый зеленый ("зеленка")) на слизистых нельзя использовать, так как они вызывают ожог!
Патогенез болезни обусловлен развитием местного воспалительно-некротического очага в месте внедрения бактерий и поступлением в кровоток термолабильной части токсина Дика (эритрогенного токсина стрептококков), вызывающего инфекционно-токсический синдром.
Клинически скарлатина характеризуется симптомами интоксикации, острым тонзиллитом с яркой гиперемией зева, появлением типичной мелкоточечной сыпи на общем гиперемированном фоне, сгущающейся на кожных складках в местах естественных сгибов. Сыпь сменяется мелкочешуйчатым шелушением кожи, крупнопластинчатым на ладонях и подошвах.
В типичных случаях скарлатина диагностируется на основании клинических проявлений болезни.
В комплексе лечебных мероприятий ведущая роль принадлежит этиотропной терапии. Хороший эффект наблюдается от антибиотиков пенициллинового ряда.
Специфическая профилактика скарлатины не разработана.
-
Эпидемиология
Механизм передачи скарлатины аэрозольный. Путь передачи – воздушно-капельный. Обычно заражение происходит при длительном тесном общении с больным или носителем. Возможны также алиментарный (пищевой) и контактный (через загрязненные руки и предметы обихода) пути передачи.
Естественная восприимчивость к болезни высокая. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета, при их инфицировании токсигенными штаммами бактерий, выделяющих эритрогенные токсины типов А, В и С.
Постинфекционный иммунитет типоспецифический: при инфицировании стрептококками группы А другого серовара возможно повторное заболевание.
Скарлатина распространена повсеместно, чаще встречается в регионах с умеренным и холодным климатом.
Подъем заболевания наблюдается в осеннее-зимне-весенний период.
В основном болеют дети дошкольного возраста, посещающие организованные коллективы.
Одной из характерных особенностей скарлатины являются периодические подъемы и спады заболеваемости. По данным статистики в первом полугодии 2007 года среди инфекций, передающихся воздушно-капельным путем (без учета ОРВИ), скарлатина составила 9,8 % случаев, что на 34,3 % случаев больше, чем за аналогичный период 2006 года.
- Классификация Фарингеальная форма. Развивается при заражении через слизистые оболочки ротоглотки. Наблюдается в 97 % случаев.
- Типичная скарлатина. Эта форма скарлатины протекает со всеми характерными симптомами заболевания. Выделяют три степени тяжести.
- Легкая форма скарлатины. Характеризуется исчезновением всех симптомов на 4-5-й день болезни. Встречается в 80 % случаев.
- Среднетяжелая форма скарлатины. Характеризуется большей выраженностью симптомов. Клинические проявления купируются к 5-7-му дню болезни.
- Тяжелая форма скарлатины. Встречается редко, как правило, у взрослых. Может протекать в виде токсической скарлатины с симптомами поражения ЦНС (бред, расстройства сознания), явлениями почечной, сердечной-сосудистой недостаточности или геморрагического синдрома.
В других случаях может наблюдаться тяжелая септическая скарлатина, которая протекает с некротической ангиной, выраженным лимфаденитом, септическими осложнениями.
Возможен также вариант токсико-септической скарлатины, которая представляет собой сочетание токсической и тяжелой септической скарлатины. Характеризуется бурным началом с резко выраженной интоксикацией, гипертермией, быстрым развитием сердечно-сосудистой недостаточности.
- Атипичная скарлатина. Протекает без полной клинической картины заболевания.
- Стертая форма. Часто встречается у взрослых. Типичные симптомы могут отсутствовать или быть выражены незначительно.
В некоторых случаях может протекать в тяжелой, токсико-септической форме.
- Рудиментарная форма. Протекает с незначительно выраженной и кратковременной (1-2 дня) симптоматикой заболевания.
- Стертая форма. Часто встречается у взрослых. Типичные симптомы могут отсутствовать или быть выражены незначительно.
Экстрабуккальная форма. Возникает при попадании возбудителя через раневую поверхность (составляет 2% случаев) и легкие (наблюдается в 1% случаев).Редко встречающаяся форма скарлатины. Воротами инфекции является пораженная кожа (ожоги, ранения, очаги стрептодермии). Воспалительные изменения со стороны ротоглотки и шейных лимфоузлов при этой форме отсутствуют. Но наблюдается регионарный к воротам инфекции лимфаденит и все остальные характерные для скарлатины симптомы.
- Типичная скарлатина. Эта форма скарлатины протекает со всеми характерными симптомами заболевания. Выделяют три степени тяжести.
- Код МКБ 10 А38 - Скарлатина.
- Этиология Возбудитель заболевания – бета-гемолитический стрептококк группы А (S.pyogenes). Устойчив к физическим воздействиям (замораживание, высушивание), неустойчив к дезинфектантам. Высоко чувствителен к пенициллинам.
- Патогенез
Проявление болезни при контакте со стрептококками во многом зависит от иммунитета, который есть у человека как к самому микробу, так и к токсину Дика (токсин, вырабатываемый стрептококками).
Скарлатина развивается у людей, которые не имеют ни противомикробного, ни противотоксического иммунитета.
При отсутствии противомикробного, но наличии противотоксического иммунитета при попадании возбудителя развивается ангина.
При существовании обоих видов иммунитета отмечается так называемое здоровое носительство микроба.Возбудитель проникает в организм человека через слизистые оболочки зева и носоглотки, в редких случаях возможно заражение через слизистые оболочки половых органов и поврежденную кожу. В месте адгезии бактерий формируется местный воспалительно-некротический очаг.
Развитие инфекционно-токсического синдрома обусловлено в первую очередь поступлением в кровоток термолабильной фракции токсина стрептококков - токсина Дика (эритрогенный токсин), а также действием пептидогликана клеточной стенки. Эритрогенный токсин обладает такими свойствами как пирогенность, цитотоксичность, способность подавлять функциональное состояние ретикулоэндотелиальной системы, повышать проницаемость клеточных мембран, вызывать резкое расширение капилляров кожи и острое воспаление верхних слоев дермы с последующими некробиотическими изменениями клеток эпидермиса. В организме человека, ранее не болевшего скарлатиной, он в течение нескольких часов вызывает развитие лихорадки, общей интоксикации, катарального тонзиллита и обильной точечной сыпи.Токсинемия приводит к генерализованному расширению мелких сосудов во всех органах, коже и слизистых оболочках и появлению характерной сыпи.
Одновременно развиваются умеренные явления периваскулярной инфильтрации и отека дермы. Эпидермис пропитывается экссудатом, его клетки подвергаются ороговению, что в дальнейшем приводит к шелушению после угасания скарлатинозной сыпи. Сохранение прочной связи между ороговевшими клетками в толстых слоях эпидермиса на ладонях и подошвах объясняет крупнопластинчатый характер шелушения в этих местах.Из лимфатических образований слизистой оболочки ротоглотки возбудители по лимфатическим сосудам попадают в регионарные лимфатические узлы, где накапливаются и вызывают развитие воспалительных реакций с очагами некроза и лейкоцитарной инфильтрации.
Последующая бактериемия может привести к проникновению микроорганизмов в различные ткани с формированием гнойно-некротических процессов в них (гнойного лимфаденита, отита, поражение костной ткани височной области, твердой мозговой оболочки, височных синусов).Компоненты клеточной стенки стрептококка (групповой А-полисахарид, пептидогликан) и внеклеточные продукты (стрептолизины, гиалуронидаза, ДНКаза) обуславливают развитие реакций гиперчувствительности замедленного типа (ГЗТ), аутоиммунных реакций, формирование и фиксацию иммунных комплексов, нарушения системы гемостаза, что может стать причиной развития гломерулонефрита, артериитов, эндокардитов.
Синтез и накопление антитоксических антител в динамике инфекционного процесса, связывание ими токсинов обусловливают уменьшение и ликвидацию проявлений токсикоза и постепенное исчезновение сыпи.
- Основные признаки типичной скарлатины
- Острое начало.
- Повышение температуры в первые часы болезни до 38-39°С, сопровождающаяся ознобом.
- Выраженная интоксикация.
- Острый тонзиллит. Сопровождается регионарным лимфаденитом.
- Мелкоточечная экзантема, появляющаяся на 1-2-е сутки болезни. Сгущение сыпи наблюдается в местах естественных складок – локтевых, паховых сгибах, в подмышечных ямках (симптом Пастия).
- Бледный носогубный треугольник, без сыпи.
- Шелушение кожи на месте исчезновения сыпи.
- Типичная скарлатина
Инкубационный период при скарлатине продолжается от 1 до 10 дней.
Типичным считается острое начало заболевания с повышения температуры тела в первые часы болезни до высоких цифр (38-39°С), сопровождающейся ознобом, интоксикации, боли в горле.
Интоксикация проявляется недомоганием, головной болью, слабостью, снижением аппетита.
Появляется боль в горле при глотании. Острый тонзиллит - типичный и постоянный симптом скарлатины, в зависимости от тяжести течения может быть катаральным, лакунарным, реже - некротическим. Сопровождается ангина регионарным лимфаденитом, переднешейные лимфатические узлы при пальпации плотные и болезненные.Скарлатинозная экзантема появляется на 1-2-е сутки болезни. Расположена сыпь на общем гиперемированном фоне.
Первые элементы сыпи появляются на коже лица, шеи и верхней части туловища, затем сыпь быстро распространяется на сгибательные поверхности конечностей, боковые стороны груди и живота, внутреннюю поверхность бедер. Характерно сгущение сыпи в виде темно-красных полос на кожных складках в местах естественных сгибов – локтевых, паховых сгибах, в подмышечных ямках (симптом Пастия). Местами элементы сыпи сливаются, что создает картину сплошной эритемы. На лице экзантема расположена на щеках, меньше – на лбу и висках.
За счет повышенной ломкости сосудов возможны мелкоточечные кровоизлияния в области суставных сгибов, в местах трения или сдавления одеждой.К 4-5-му дню болезни самочувствие больных улучшается, температура тела постепенно снижается.
Симптомы острого тонзиллита регрессируют.
Сыпь бледнеет, постепенно исчезает и к концу первой или началу 2-й недели сменяется мелкочешуйчатым шелушением (на ладонях и подошвах – крупнопластинчатым). Выраженность шелушения кожи и его длительность прямо пропорциональны обилию предшествовавшей сыпи.-
Степени тяжести скарлатины
-
Легкая форма скарлатины.
Легкая форма скарлатины характеризуется умеренным повышением температуры тела (до 38-38,5 °С), незначительно выраженными признаками интоксикации, небольшим количеством элементов сыпи, катаральным тонзиллитом и небольшой продолжительностью (4-5 суток) основных проявлений заболевания.
Признаки формы средней тяжести - сильно выраженные лихорадка (38,6-39,5 °С), общая слабость, головная боль, отсутствие аппетита. У детей возможна рвота (до 1-3 раз). Ярко выражена сыпь, катаральный или гнойный тонзиллит, сохраняющийся в течение 6-8 суток. Пульс учащен.
Тяжелая токсическая скарлатина протекает с гипертермией, достигающей 39,6 – 41 °С, полным отсутствием аппетита, психическими нарушениями (возбуждением или, наоборот, заторможенностью). У детей возможна многократная рвота. Со стороны центральной нервной системы возможны судороги, менингиальные симптомы, потеря сознания. Со стороны сердечно-сосудистой системы - частый пульс, снижение артериального давления. Сыпь точечно-геморрагическая, тонзиллит катарально-гнойный.
Токсико-септическая форма. Встречается редко, в основном у взрослых. Начало бурное с гипертермией, быстрым развитием сосудистой недостаточности (глухие тоны сердца, падение АД, нитевидный пульс, холодные конечности), возможны геморрагии на коже. В последующие дни присоединяются осложнения инфекционно-аллергического генеза или септического характера.
- Основные признаки типичной скарлатины
-
Экстрабуккальная скарлатина
Воротами инфекции является поврежденная кожа – ожоги, ранения, очаги стрептодермии. Сыпь распространяется от места внедрения возбудителя. Встречается редко. Изменения со стороны ротоглотки и шейных лимфатических узлов отсутствуют.
-
Атипичная скарлатина
-
Стертая форма скарлатины.
Часто встречается у взрослых. Проявляется слабо выраженными симптомами интоксикации, изменениями в ротоглотке катарального характера, скудной, бледной и быстро исчезающей сыпью.
Протекает легко, но возможна токсико-септическая форма.
Протекает с незначительно выраженной и кратковременной (1-2 дня) симптоматикой заболевания.
-
Осложнения
- Когда можно заподозрить скарлатину? Скарлатине присуще острое начало с почти одновременным прогрессированием всех основных признаков заболевания: высокая температура тела, интоксикация, ангина с шейным лимфаденитом, характерная сыпь, появляющаяся в начале заболевания.
- Цели диагностики
- Диагностировать скарлатину.
- Определить степень тяжести заболевания.
- Сбор анамнеза При сборе анамнеза учитывается
- Острое начало заболевания.
- Повышение температуры тела до 39°С, сопровождающееся ознобом, интоксикацией.
- Появление боли в горле при глотании.
- Возникновение сыпи на 1-2-е сутки от начала заболевания.
- В эпидемиологическом анамнезе уточняются возможные контакты с больными стрептококковой инфекцией.
- Физикальные данные
Ангина сопровождается регионарным лимфаденитом. Переднешейные лимфатические узлы при пальпации плотные и болезненные.
Экзантема. Расположена на общем гиперемированном фоне. Сыпь мелкоточечная. Сначала она расположена на коже лица, шеи и верхней части туловища, затем быстро распространяется на сгибательные поверхности конечностей, боковые стороны груди и живота, внутреннюю поверхность бедер. Характерно сгущение сыпи в виде темно-красных полос на кожных складках в местах естественных сгибов – локтевых, паховых сгибах, в подмышечных ямках (симптом Пастия).
Местами элементы сыпи сливаются, что создает картину сплошной эритемы. На лице сыпь расположена на щеках, меньше – на лбу и висках, носогубный треугольник – без сыпи и бледный (симптом Филатова).Выражен белый дермографизм.
За счет повышенной ломкости сосудов возможны мелкоточечные кровоизлияния в области суставных сгибов, в местах трения или сдавления одеждой.
Положительны эндотелиальные пробы: симптомы жгута (Кончаловского-Румпеля-Лееде) и резинки. К концу первой или началу 2-й недели сыпь бледнеет, постепенно исчезает сменяется мелкочешуйчатым шелушением (на ладонях и подошвах – крупнопластинчатое). - Лабораторная диагностика
- Анализ крови клинический. Лейкоцитоз, нейтрофилия со сдвигом лейкоцитарной формулы влево, повышение СОЭ.
- Общий анализ мочи . Изменения наблюдаются при развитии гломерулонефрита. Выявляется умеренное повышение содержания белка, лейкоцитов, эритроцитов и цилиндров в моче.
- Биохимический анализ крови. Выполняется при подозрении на миокардит. Исследуются кардиоспецифические ферменты: креатинфосфокиназа (КФК) , аспартатаминотрансфераза (АсАт) и гидроксибутиратдегидрогиназа (ГБД).
- Микробиологическая диагностика. Выполняется посев материала из очага инфекции ( Посев на стрептококк пиогенный и чувствительность к антибиотикам ) на кровяной агар.
- Серологическая диагностика. Подходит для ретроспективной диагностики. Исследуется антистрептолизин О в крови (АСЛО) - антитела к антигену гемолитического стрептококка-А - стрептолизину-О.
Содержание АСЛО в крови увеличивается на 7-14 день после инфицирования и снижается при выздоровлении. Не является специфическим маркером скарлатины. Повышение содержания АСЛО свидетельствует о перенесенной стрептококковой инфекции и обнаруживается при хроническом тонзиллите, ангине, гломерулонефрите, скарлатине.
- Дифференциальная диагностика Дифференциальную диагностику скарлатины проводят с корью, краснухой, псевдотуберкулезом, лекарственными дерматитами. В редких случаях развития фибринозных налетов и особенно при их выходе за пределы небных миндалин заболевание дифференциируют с дифтерией.
-
Гнойный и некротический лимфаденит.
Лимфатические узлы шеи (книзу и позади угла нижней челюсти), особенно глоточные, еще больше увеличиваются, болезненность возрастает, повышается температура. В процесс вовлекаются также мягкие ткани, окружающие лимфатические узлы. Обычно этот воспалительный процесс заканчивается в несколько дней (рассасывается), либо образуется гнойник.
Развивается либо в начале болезни, либо в конце 2-3-й недели. Чаще бывает двухсторонним. Боль в ухе при этом может быть незначительной. Температура при развитии отита или держится повышенной, или, снизившись, дает новый подъем.
Особенностью скарлатинозного отита является наклонность к быстрому переходу воспаления на костную ткань сосцевидного отростка с дальнейшим вовлечением в процесс мозговых оболочек.
Нефрит при скарлатине развивается на 8-14 -е сутки от начала болезни. В современных условиях нефрит, как правило, протекает в скрытой форме, проявляясь только мочевым синдромом - умеренно выраженным повышением содержания белка, лейкоцитов, эритроцитов и цилиндров в моче.
Миокардит развивается в период раннего выздоровления. Проявляется невысокой температурой тела, потливостью, общей слабостью, учащением пульса, снижением артериального давления, изменениями в клиническом анализе крови (умеренное увеличение числа лейкоцитов, повышение СОЭ), а также изменениями электрокардиограммы.
-
Инструментальная диагностика
-
Электрокардиографическое исследование.
ЭКГ выполняется при подозрении на миокардит. В зависимости от тяжести миокардита могут выявляться следующие изменения: синусовая тахикардия, снижение вольтажа, изменения величины и продолжительности зубца Р, снижение вольтажа зубца Т, очаговые изменения в миокарде, блокады ножек пучка Гиса, блокады АV-проводимости.
Исследование информативно при выраженном диффузном миокардите: выявляется умеренная дилатация левого желудочка и нарушегие сократительной способности миокарда.
-
Тактика диагностики
Диагностика скарлатины основана на клинических проявлениях заболевания. Для подтверждения диагноза проводятся лабораторные исследования: клинический анализ крови и бактериологический посев из очага инфекции.
С целью своевременного выявления такого осложнения, как гломерулонефрит, необходимо провести исследование мочи, учитывая, что нефрит, как правило, протекает в скрытой форме и проявляется только мочевым синдромом.
Для своевременной диагностики миокардита выполняется исследование кардиоспецифических ферментов в крови и электрокардиографическое исследование. В случае, если миокардит носит диффузный характер, проводится ЭХО-кардиография сердца.
Читайте также:


